- Что такое атеросклероз сосудов нижних конечностей?
- Симптоматика заболевания
- Факторы риска
- Стадии развития атеросклероза нижних конечностей
- Диагностика
- Лечение
- Консервативное лечение
- Хирургические методики
- Возможные последствия и профилактика
- Популярные вопросы
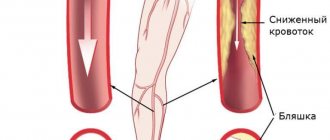
Облитерирующий атеросклероз (ОА) артерий нижних конечностей
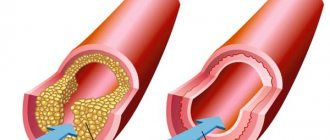
— хроническое заболевание сосудов, в основе которого лежат нарушения липидного обмена, приводящие к формированию атеросклеротических бляшек, утолщению стенок артерий и уменьшению сосудистого просвета. В результате этого развивается ишемия – недостаточное поступление кислорода к клеткам и тканям.
Наиболее часто в патологический процесс вовлекаются подколенная, бедренная и большеберцовая артерии.
ОА артерий нижних конечностей находится на первом месте среди заболеваний периферических артерий атеросклеротического генеза. По литературным данным облитерирующие заболевания артерий составляют около 16% всех сосудистых заболеваний Источник: Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье — основа человеческого потенциала: проблемы и пути их решения. — 2012. — С. 576-578. .
Симптомы атеросклероза сосудов ног
Развитие заболевания происходит постепенно и на первых этапах может себя ничем не выдавать. В дальнейшем у больного появляется болезненность в нижних конечностях, особенно при длительной ходьбе, чувство онемения стоп. На ногах ощущается снижение температуры, видна бледность и синюшность, возникают судороги. С течением времени у человека формируется перемежающаяся хромота и возникают трофические изменения в виде расслаивания ногтей и формирования язв на пальцах и пятках.
- при атеросклерозе больной может ощущать и наблюдать у себя следующее:
- мышечные боли в ногах, на поздних стадиях болят даже стопы, и боль нельзя снять обезболивающими;
- ограничение подвижности пораженной ноги;
- боль по ходу пораженной артерии – сначала при физических нагрузках, потом и в покое;
- перемежающаяся хромота – пройдя какое-то расстояние, человек вынужден встать и дать ногам отдохнуть, а потом он идет дальше до следующего приступа слабости;
- покалывание, онемение в области поражения;
- утолщение ногтей;
- выпадение или замедленный рост волос на ногах;
- побледнение при подъеме ног и резкое покраснение при опускании;
- быстрое замерзание ног;
- язвочки на коже;
- багровый цвет пальцев;
- отсутствие пульсации в пораженной артерии;
- участки потемнения на коже – признаки начала гангрены на запущенных стадиях;
- похолодание кожного покрова ноги;
- снижение массы и объема мышц бедер и голеней.
В начале заболевания, как правило, страдает одна конечность, затем процесс приобретает симметричность – это сигнал к тому, что поражены артерии уже с обеих сторон. При объективном осмотре отмечается отсутствие пульсации в подколенной ямке, на бедре и лодыжке.
Причины заболевания
Основной причиной развития этой патологии является нарушение липидного обмена в организме, которое может быть спровоцировано следующими факторами:
- Гипертоническая болезнь;
- Ожирение;
- Пристрастие к алкоголю, курению;
- Высокий уровень холестерина в крови;
- Постоянные стрессы;
- Генетическая предрасположенность;
- Перенесённые ранее инфекционные заболевания;
- Патологические процессы в эндокринных железах.
Любая из этих причин не говорит о том, что атеросклероз обязательно будет у вас развиваться, однако перечисленные факторы, особенно в комплексе, увеличивают риск появления атеросклероза в несколько раз.
Факторы риска
В основе развития ОА лежат следующие наиболее значимые факторы риска, степень влияния которых может быть различной Источники: 1. Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. — 2008. — № 1. — С. 3-8. 2. Подрезенко Е.С. Влияние факторов риска на развитие облитерирующего атеросклероза сосудов нижних конечностей / Е.С. Подрезенко, С.С. Дунаевская // Здоровье — основа человеческого потенциала: проблемы и пути их решения. — 2012. — С. 576-578. 3. Фаттахов В.В. Облитерирующий атеросклероз нижних конечностей в практике поликлинического хирурга / В. В. Фаттахов // Практическая медицина. — 2010. — № 2 (41). — С. 126-130. :
- мужской пол (мужчины болеют в 10 раз чаще);
- возраст (старше 40 лет);
- нерациональное питание;
- избыточный вес (ожирение);
- курение табака;
- гипокинезия (недостаточная двигательная активность);
- гипофункция щитовидной и половых желез;
- наследственность;
- некоторые сопутствующие заболевания (сахарный диабет, ишемическая болезнь сердца, нарушения сердечного ритма, липидного, углеводного обмена, гипертоническая болезнь);
- воздействие неблагоприятных факторов внешней среды.
Городская больница сообщает!
Облитерирующий атеросклероз, причины
Облитерирующий атеросклероз — возникновение в толще стенок артерий холестериновых бляшек, ведущее к сужению и закупорке (облитерации) артерии и нарушению кровоснабжения органа или ткани, который питает изменённая артерия.
Атеросклеротические бляшки могут возникать в любых артериях человеческого организма, в том числе они обнаруживаются и в артериях нижних конечностей. Это ведет к возникновению заболевания — облитерирующего атеросклероза нижних конечностей.
Возникновение атеросклеротических бляшек происходит вследствие многих причин. Важна роль в этом процессе обменных нарушений, в частности нарушений жирового обмена в организме. Играет роль и генетическая предрасположенность к этому заболеванию, а также такие важные факторы, как курение, сахарный диабет, неправильное питание, малоподвижный образ жизни ожирение, высокий уровень холестерина в крови, артериальная гипертензия. Среди пациентов с облитерирующим атеросклерозом нижних конечностей значительно преобладают мужчины.
По данным Министерства здравоохранения РФ хроническими облитерирующими заболеваниями нижних конечностей страдает 5-15% населения.
Основной возраст пациентов с облитерирующим атеросклерозом нижних конечностей составляет 60-69 лет у мужчин, 70-79 лет у женщин, однако атеросклероз в последнее время стремительно “молодеет”.
Симптомы облитерирующего атеросклероза артерий нижних конечностей
Наиболее частым симптомом атеросклеротического поражения артерий нижних конечностей является перемежающаяся хромота. Пациенты отмечают боли, судороги, онемение, возникающие при ходьбе и проходящие в покое, в мышцах бедра, ягодичной области (высокая перемежающаяся хромота), голени (низкая перемежающаяся хромота). Это является признаком того, что в покое мышцы нижней конечности кровоснабжаются достаточно, а при физической нагрузке суженная артерия не может доставить достаточно крови, возникает кислородное голодание.
При дальнейшем сужении артерии, вплоть до полной ее закупорки (окклюзии), боли начинают появляться и при меньшей нагрузке (чёткий критерий – пройденное расстояние, после которого появляется боль), затем продолжают беспокоить и в полном покое. Облегчению боли в таком случае способствует более низкое положение ноги. Боли в покое свидетельствуют о полной закупорке артерии, кровоснабжение в этом случае осуществляется за счет коллатералей – мелких артерий, идущих параллельно в обход закупоренной (окклюзированной) артерии.
При дальнейшем усугублении состояния на коже начинают появляться незаживающие язвы, они постепенно увеличиваются и углубляются вплоть до полного отмирания – гангрены. Гангрена обычно начинается с пальцев стопы, при отсутствии адекватного лечения высота распространение гангрены определяется уровнем и степенью изменения артерий.
Один из наиболее простых и объективных исследований степени поражения артерий – УЗИ-дуплексное сканирование артерий. С помощью УЗИ датчика можно увидеть как суженные участки, так и степень их сужения. Когда вследствие ухудшения состояния пациента становится понятно, что без операции уже не обойтись, выполняется ангиография – рентгеновское исследование сосудов через прокол, при помощи катетера и контрастного вещества.
Лечение облитерирующего атеросклероза нижних конечностей
Тактика лечения каждого пациента разрабатывается индивидуально и зависит от уровня, протяженности и степени поражения артерий, наличия сопутствующих заболеваний. Однако есть общие закономерности, соответствующие тяжести симптоматики:
При перемежающейся хромоте предполагается наличие суженного участка артерии. При этом в большинстве ситуаций эффективно эндоваскулярное лечение: дилятация либо стентирование суженного артериального сосуда.
При болях в покое предполагается наличие полностью закупоренного участка артерии с кровоснабжением ноги через коллатерали. В этом случае эндоваскулярное лечение применяется при возможности провести через закупоренный участок катетер – что чаще удается только при небольших по протяженности закупорках (окклюзиях). При длинных окклюзиях более применимы хирургические методы лечения: открытое удаление атеросклеротических бляшек (эндартерэктомия), либо замена пораженного участка веной или тканевым протезом (шунтирование). При множественных поражениях часто применяются сочетанные операции – шунтирование окклюзированного участка артерии и дилятация (или стентирование) суженного.
Наличие язв или гангрены – признак протяженных артериальных окклюзий, многоуровневых поражений артерий со слабым коллатеральным кровотоком. Хирургические лечебные возможности в этом случае уменьшаются. Эндоваскулярное лечение может применяться в сочетании с открытыми хирургическими операциями. При невозможности выполнить артериальную реконструкцию, либо при её неэффективности, выполняется ампутация пораженной конечности.
Важно! Чем меньше атеросклеротическое поражение артерии, тем проще, успешнее и дешевле лечение. Поэтому наиболее благоприятная для лечения стадия облитерирующего атеросклероза нижних конечностей – стадия перемежающейся хромоты.
При возникновении описанных симптомов необходима срочная консультация сосудистого или эндоваскулярного хирурга. Откладывая начало лечения «до лучших времен» Вы способствуете прогрессированию заболевания и увеличению вероятности ампутации в недалеком будущем.
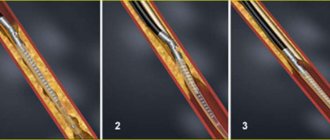
Эндоваскулярное лечение облитерирующего атеросклероза артерий нижних конечностей
В рентгеноперационной в условиях полной стерильности эндоваскулярный хирург выполняет прокол бедренной, либо другой артерии, проводит в артерию катетер. Катетер подводят к пораженному артериальному участку, выполняют контрастное исследование – ангиографию, которая позволяет уточнить протяженность и степень сужения (окклюзии). Через пораженный участок проводят проводник – металлическую струну с мягким кончиком. По проводнику в пораженный участок устанавливают баллон-катетер – катетер с пластиковым баллоном, раздуваемым под большим давлением до строго определенного диаметра. Затем производят раздувание баллона (дилятацию) в месте сужения. При этом атеросклеротические бляшки вдавливаются в стенку артерии и равномерно разглаживаются, просвет сосуда увеличивается. Выполняется контрольная ангиография. Если восстановление проходимости артерии удовлетворительное, процедуру завершают. Если сохраняется суженный либо закрытый участок (эластическое сужение, сдавление извне, перегиб), в место поражения устанавливается стент – сетчатая металлическая конструкция, расширяемая баллоном и армирующая просвет артерии изнутри, не давая ей спадаться. После восстановления проходимости артерии эндоваскулярные инструменты из артерии удаляют, место прокола прижимают рукой на 5-10 минут (до остановки кровотечения из места прокола), затем накладывается давящая повязка и назначается постельный режим до следующего утра. На несколько дней могут быть назначены антикоагулянты (гепарин, фраксипарин, клексан), после чего пациент продолжает принимать положенный при данном заболевании к длительному приёму дезагрегант (тромбо-АСС, аспирин-кардио, кардиомагнил, карди-АСК).
Результаты
Сразу после восстановления проходимости артерии повышается объёмная скорость кровотока в артериях конечности, восстанавливается пульс на нижележащих артериальных сегментах. Если конечность долгое время находилась в условиях недостаточного кровоснабжения, восстановление кровотока может привести к так называемому синдрому гиперперфузии / реперфузии. Непривычно большой кровоток вызывает покраснение конечности, отек, иногда боли. Такое состояние проходит через несколько дней, после того, как конечность «привыкнет» к новым условиям кровоснабжения.
Побочные эффекты, осложнения, рецидивы
При наличии артериальных поражений обеих нижних конечностей восстановление кровотока в одной из них может приводить к обеднению кровотока в другой. В результате после операции может появиться перемежающаяся хромота на конечности, ранее считавшейся здоровой (что является проявлением наличия в ней ранее не диагностированного облитерирующего атеросклероза). Поэтому важно исходно обследовать обе конечности, даже при наличии болезненных симптомов только с одной стороны.
Наиболее частое осложнение при эндоваскулярных вмешательствах – гематома места пункции. Это осложнение не требует дополнительной госпитализации, в подавляющем большинстве случаев лечится консервативно.
Осложнения в месте артериального поражения (тромбоз артерии, частичный либо полный разрыв артерии) относительно редки, их частота зависит от опыта хирурга, качества оборудования, инструментов и выраженности поражения артерии. Например, наличие кальциноза (давно существующие артериальные бляшки накапливают кальций) повышает вероятность разрыва стенки артерии при ее дилятации. В большинстве случаях такие осложнения можно устранить эндоваскулярно, при необходимости – с помощью открытой операции.
Повторное возникновение либо усиление симптомов артериальной недостаточности может быть вызвано повторным сужением дилятированного артериального сегмента либо разрастанием интимы (внутренней оболочки артерии) в месте стента. В этом случае проводится повторные эндоваскулярные вмешательства, при их неэффективности – хирургическое лечение. Однако наиболее часто повторное сужение артерий нижних конечностей связано с прогрессированием атеросклероза.
Продолжение роста атеросклеротических бляшек может создать необходимость в повторных эндоваскулярных или хирургических вмешательствах. Поэтому пациентам с облитерирующим атеросклерозом особенно важно проводить коррекцию факторов риска прогрессирования атеросклероза: стремиться к нормализации артериального давления и уровня холестерина крови, бросить курить, соблюдать определенную диету, изменить режим двигательной активности – то есть полностью, порой радикально поменять образ жизни. Всё это необходимо для того, чтобы стабилизировать, затормозить дальнейшее развитие атеросклероза. Только в этом случае результаты любого лечения артериальной недостаточности нижних конечностей будут долговременными.
Клинические случаи
Клинический случай № 1
Пациент с жалобами на перемежающуюся хромоту, боли в обеих ногах возникали при дистанции ходьбы 50м.
На ангиограмме – выраженные стенозы общих подвздошных артерий с обеих сторон (рис.1).
В участки стенозов под местной анастезией через лучевой доступ (прокол на предплечье) установлены баллонорасширяемые стенты (рис. 2 и 3).
рис. 1 рис. 2 рис. 3
Стенозы полностью устранены (рис.4).
Боли в ногах при минимальных нагрузках пациента больше не беспокоят.
Дистанция безболевой ходьбы значительно увеличилась.
рис. 4
Клинический случай № 2
Пациентка с сахарным диабетом, обратилась с жалобами на незаживающую трофическую язву на стопе, в ложе удалённого 3 пальца (палец удалён по месту жительства по поводу его гангрены), начинающуюся гангрену пальцев 1,2 пальцев правой стопы.
На ангиограмме – окклюзия одной из берцовых артерий на уровне правого голеностопного сустава, субокклюзии её же в нижней трети голени, кровоснабжение стопы осуществляется за счёт единственной артерии (рис.5).
рис. 5 (до вмешательства) рис. 6 рис. 7
рис. 8 рис. 9
Проведена балонная ангиопластика артерий на голени и стопе (рис.6,7,8,9).
Магистральное кровоснабжение стопы полностью восстановлено (рис.10 – ангиограмма правой стопы и нижней трети голени). Созданы хорошие условия для заживления пальцев и трофической язвы. См. фото стопы до, через месяц, через 3 месяца после ангиопластики (исходно длительно незаживающее ложе после удаления гангренозно изменённого пальца быстро зажило после ангиопластики; начинающуюся гангрену 1 и 2 пальцев удалось остановить – пальцы полностью зажили).
рис. 10
Фото стопы до ангиопластики Фото стопы через 1 месяц после ангиопластики
Фото стопы через 3 месяца после ангиопластики
Клинический случай № 3
Пациент, поступил с критической ишемией единственной левой нижней конечностивследствие острого тромбоза магистральных артерий конечности (непрекращающиесяболи в ноге в покое, нога ниже паховой складки холодная, мраморной окраски). В 2010г. он уже поступал с аналогичным состоянием правой нижней конечности, когда, несмотря на полный объём проведённого лечения, включая выполненную вызванным из республиканской больницы сосудистым хирургом тромбэктомию (удаление тромбов), в конечном итоге стала развиваться гангрена конечности, и её пришлось ампутировать.
В настоящей ситуации клинически тромбоз артерий конечности случился 2 недели назад, однако пациент обратился лишь спустя 2 недели в результате прогрессирующего ухудшения состояния конечности.
На ангиограмме – тромботическая окклюзия артерий конечности ниже уровня паховой складки (рис. — верхний ряд). Пациенту проведён селективный тромболизис (введение препарата, растворяющего тромбы) через катетер, введённый под местнойанестезией через лучевой доступ (прокол на запястье) и низведённый в левую нижнюю конечность до уровня тромбоза. Тромболитический препарат вводился в течение 1суток. Несмотря на 2хнедельный срок тромбоза, тромбы удалось полностью растворить, магистральное кровоснабжение конечности было полностью восстановлено (рис. — нижний ряд). Жалобы у пациента полностью прошли.Таким образом, удалось спасти конечность от ампутации, пациент был выписан в удовлетворительном состоянии. Фото ниже: верхний ряд – до вмешательства, нижний ряд – результат лечения.
Клинический случай №4
Похожий пример. Пациентка, поступила с критической ишемией левой нижней конечности вследствие тромбоза магистральных артерий конечности (непрекращающиеся боли в ноге в покое, нога ниже паховой складки холодная, мраморной окраски).
Клинически тромбоз артерий конечности также случился 2 недели назад, однако пациентка обратилась лишь спустя 2 недели в результате прогрессирующего ухудшения состояния конечности.
На ангиограмме – окклюзия артерий конечности ниже уровня коленного сустава (рис. — верхний ряд). Пациенту в течении 1 суток проводился селективный тромболизис (введение препарата, растворяющего тромбы) через катетер, введённый под местнойанестезией через доступ на запястье и низведённый в левую нижнюю конечность до уровня тромбоза. Данный метод лечения позволил полностью растворить тромбы, несмотря на 2хнедельный срок тромбоза, магистральное кровоснабжение конечности было полностью восстановлено (рис. — нижний ряд). В результате у пациентки жалобы прошли полностью. Таким образом, удалось спасти конечность от ампутации, пациентка была выписана в удовлетворительном состоянии. Фото ниже: верхний ряд – до вмешательства, нижний ряд – результат лечения.
Клинический случай №5
Пациентка, поступила с критической ишемией правой нижней конечности вследствие тромбоза магистральных артерий конечности (непрекращающиесяболи в ноге в покое, нога ниже паховой складки холодная, мраморной окраски).
В настоящей ситуации клинически тромбоз артерий конечности случился 3дня назад, однако пациентка обратилась лишь спустя 3 дня в результате прогрессирующего ухудшения состояния конечности.
На ангиограмме – короткая окклюзия бедренной артерии выше уровня коленного сустава, окклюзия всех артерий конечности ниже уровня коленного сустава (рис. — верхний ряд фото). Пациентке проведён селективный тромболизис через катетер, введённый под местной анестезией через лучевой доступ и низведённый в правую нижнюю конечность до уровня тромбоза. Тромболитический препарат вводился в течение 1 суток. Несмотря на 3хдневный срок тромбоза, тромбы удалось растворить, магистральное кровоснабжение конечности было восстановлено, за исключением локального участка ниже колена (рис. –второй ряд фото). Была выполнена баллонная ангиопластика данного участка, после чего магистральное кровоснабжение конечности было восстановлено полностью(рис. – третий ряд фото).Жалобы у пациентки полностью прошли. Таким образом, удалось спасти конечность от ампутации, пациентка была выписана в удовлетворительном состоянии. Фото ниже: верхний ряд – до вмешательства, нижний ряд – результат лечения.
Клинический случай №6
Пациент с жалобами на перемежающуюся хромоту,боли при ходьбе преимущественно в мышцах правой ноги ниже колена при дистанции ходьбы 100м. На ангиограмме – короткая окклюзия правой бедренной артерии на уровне выше коленного сустава. Поведена баллонная ангиопластика участка окклюзии с хорошим ангиографическим и клиническим результатом.Дистанция безболевой ходьбы значительно увеличилась.Фото ниже: ход оперативного вмешательства (до ангиопластики – момент раздутия баллона – результат баллонной ангиопластики).
Клинический случай №7
Пациент с жалобами на перемежающуюся хромоту,боли при ходьбе преимущественно в мышцах правой ноги ниже колена, прогрессирующее снижение дистанции безболевойходьбы. В прошлом пациенту проводилась операция бедренно-подколенного шунтирования собственной веной. На ангиограмме – критический стеноз шунта на уровне выше коленного сустава.Проведена баллонная ангиопластика участка критического стеноза с хорошим ангиографическим и клиническим результатом.Дистанция безболевой ходьбы значительно увеличилась.Фото ниже: ход оперативного вмешательства (до ангиопластики – момент раздутия баллона – результат баллонной ангиопластики). Ангиопластика в данной ситуации продлила жизнь венозного шунта, позволила избежать повторной открытой сосудистой операции.
Клинический случай №8
Пациент с жалобами на болипокоя в мышцах правой ноги ниже колена. На ангиограмме – хроническая окклюзия (закупорка) подколенной артерии.Проведена реканализация и баллонная ангиопластика участка окклюзии. Однако результат ангиопластики расценен как недостаточный и вмешательство былодополнено стентированием с хорошим ангиографическим и клиническим результатом. Боли покоя прошли.Также после вмешательства не было и перемежающейся хромоты.Фото ниже: ход оперативного вмешательства (первый ряд фото – участок окклюзии до и после ангиопластики, на сгибательной пробе видно отсутствие компрессии стента при сгибании в коленном суставе; следующие фото –кровоток ниже коленного сустава до и после вмешательства).
Эндоваскулярное лечение облитерирующего атеросклероза. Выводы
Неуклонное прогрессирование технологий изготовления эндоваскулярных инструментов, появление новых устройств, совершенствование техники катетеризации и появление новых методик лечения за последние годы привели к значительному расширению показаний к эндоваскулярным реконструктивным операциям на артериях нижних конечностей, позволили улучшить результаты лечения и снизить количество осложнений и рецидивов.
Опыт, накопленный специалистами, позволяет рекомендовать эндоваскулярные методики лечения облитерирующего атеросклероза всем, перед кем стоит проблема выбора метода лечения этого заболевания.
Вопросы, связанные с проведением ангиографических и рентгенэндоваскулярных вмешательств в ООО «Медсервис», вы можете задать:
Тел.
Эл. почта
Иванов Андрей Геннадьевич (заведующий отделением рентгенохирургических методов диагностики и лечения, врач высшей категории по специальности “рентгенэндоваскулярная диагностика и лечение”)
Стадии развития атеросклероза нижних конечностей
Наиболее подробной является модифицированная классификация хронической артериальной недостаточности нижних конечностей (ХАННК), которая подробно учитывает явления критической ишемии конечности, что необходимо при определении тактики лечебных мероприятий.
| Стадия 1 | Боли в мышцах только при большой физической нагрузке (при ходьбе на расстояние более 1 км). Появляются начальные признаки стеноза – бледнеет кожа, приходит ощущение бегающих мурашек, кажется, что ногам всегда холодно, при ходьбе быстро наступает утомление, наблюдается избыточное потоотделение |
| Стадия 2А | Чувство усталости и скованности в области икроножных мышц, перемежающаяся хромота через 200-1000 м |
| Стадия 2Б | Перемежающаяся хромота менее чем через 200 м |
| Стадия 3А | Перемежающаяся хромота через несколько шагов лили боли в покое при возможности держать нижнюю конечность в горизонтальном положении дольше 2 ч |
| Стадия 3Б | Боль в покое, ишемический отек, невозможность держать нижнюю конечность в горизонтальном положении в течение 2 ч |
| Стадия 4А | Гангрена пальцев или части стопы с перспективой сохранения опорной функции конечности |
| Стадия 4Б | Обширные некротическое изменения конечности без возможности сохранения ее опорной функции |
Диагностика
Существует стандартная для данного заболевания диагностическая программа:
- УЗИ сосудов нижних конечностей (дуплексное и допплеровское сканирование);
- коагулограмма (определение свертывающей системы крови);
- определение уровня холестерина и ЛПНП в крови;
- артериография ног;
- установление пульсации на периферических артериях;
- МР-, МСКТ-ангиография.
По назначению врача могут проводиться МРТ и КТ с контрастом, реовазография.
Для своевременного установление диагноза атеросклероза сосудов нижних конечностей необходима консультация сосудистого хирурга или флеболога и ряд диагностических мероприятий.
В связи с системностью атеросклеротического процесса у больных ОА нижних конечностей часто встречается сочетанное поражение различных артериальных бассейнов, поэтому у таких больных неотъемлемой часть инструментальной диагностики служит исследование экстракраниальных и коронарных артерий. Выявление в них патологии может потребовать изменения тактики лечения или очередности выполнения хирургических вмешательств Источник: Кузнецов М.Р. Основные принципы диагностики и лечения облитерирующего атеросклероза артерий нижних конечностей / М.Р. Кузнецов // Лечебное дело. — 2008. — № 1. — С. 3-8. .
Диагностические мероприятия
Наличие конкретной патологии, а также ее точную причину можно установить исключительно на очной консультации со специалистом. В ходе нее врач задаст несколько общих вопросов относительно образа жизни и хронических заболеваний, детально изучит анамнез, проведет некоторые функциональные тесты, уточнит наличие схожих патологий у ближайших родственников. В рамках осмотра доктор спросит вас о частоте и интенсивности симптомов, отследит клиническую картину и выявит предполагаемую этиологию болезни.
При частичном подтверждении подозрений, вам будут назначены простые исследования:
Реовазография (РВГ) – неинвазивный функциональный метод оценки пульсового кровенаполнения конечностей, а также тонуса, эластичности и проходимости периферических сосудов при помощи специфического прибора;
Измерение плече-лодыжечного индекса – одномоментное установление уровня артериального давления в области плеч и лодыжек (в норме оно одинаково);
Биохимический анализ крови (содержание холестерина), и другие тесты для выявления нарушения работы сердца.
Для более углубленного исследования течения болезни принимаются следующие меры:
1. Дуплексное сканирование артерий и вен;
2. Ангиография с применением контрастного вещества;
3. Магнитно-резонансная ангиография;
4. Мультиспиральная компьютерная томография нижних конечностей;
5. Функциональные пробы.
Лечение атеросклероза сосудов нижних конечностей
Подход к лечению определяется в зависимости от стадии заболевания и первостепенно заключается в выбореправильного режима. Необходимо придерживаться диеты с ограничением жаренной и жирной пищи, исключение курения и алкоголя, а также борьба с лишним весом. Больному следует соблюдать режим ходьбы и физической нагрузки, выбирать удобную и просторную обувь, обрабатывать даже мельчайшие травмы на коже нижних конечностей. Обязательным является лечение сопутствующих хронических заболеваний.
К медикаментозным методам относятся антикоагулянты, антитромбоцитарные препараты, средства улучшающие микроциркуляцию крови, сосудорасширяющие лекарства, физиотерапевтические процедуры.
В тяжелых случаях возможно возникновение необходимости хирургического лечения.
Общие рекомендации:
- привести в норму вес;
- соблюдать диету с пониженным холестерином;
- отказаться от алкоголя и курения;
- носить обувь по размеру;
- не переохлаждать ноги;
- даже мелкие травмы тщательно обрабатывать и лечить;
- аккуратно подстригать ногти, не травмируя мягкие ткани;
- заниматься умеренной физической активностью – гулять, плавать, ездить на велосипеде или заниматься на велотренажере.
Механизм поражения артерий
Все перечисленные причины нарушают метаболизм жира, а именно накапливают низкоплотные липопротеины и триглицериды. Эти вещества в норме являются переносчиками молекул, но при заболевании изменяются, связываясь с антителами, становятся накопителями ненужных запасов в клетках.
Процесс усиливается при сахарном диабете, гипертонии, сниженной функции щитовидной железы, подагре, в период климакса, под влиянием стрессовых ситуаций.
Другая сторона — нарушенная утилизация липопротеидов печенью. Это зависит от потери чувствительности клеток гепатоцитов к изменившимся комплексам. Нервные окончания (рецепторы) не распознают их, поэтому не принимают на переработку.
Наследственность объясняется мутацией генов, управляющих именно жировым обменом холестериновых соединений.
Занимаются лечением атеросклероза
- Шишкин А.А.
- Волков А.М.
- Кабиров А.В.
- Баранов В.С.
Шишкин Андрей Андреевич
Кандидат медицинских наук. Хирург, проктолог, флеболог в «СМ-Клиника» Владеет всеми современных методиками консервативного и оперативного лечения заболеваний вен нижних конечностей (в том числе склеротерапия, ЭВЛК – эндовазальная лазерная коагуляция, традиционные флебэктомии)
ПодробнееВолков Антон Максимович
Флеболог, хирург «СМ-Клиника». Проводит операции современным авторским методом лечения варикозных вен при помощи лазера (модифицированная эндовенозная лазерная коагуляция. М-ЭВЛК). Хирургическое лечение варикозной болезни любой сложности (флебэктомия, минифлебэктомия)
ПодробнееКабиров Александр Витальевич
Сердечно-сосудистый хирург «СМ-Клиника». Кандидат медицинских наук Владеет всеми современных методиками консервативного и оперативного лечения заболеваний вен нижних конечностей (в том числе склеротерапия, ЭВЛК – эндовазальная лазерная коагуляция, традиционные флебэктомии)
ПодробнееБаранов Владимир Сергеевич
Сердечно-сосудистый хирург «СМ-Клиника». Кандидат медицинских наук Занимается лечением варикозного расширения вен нижних безоперационными и хирургическими методами (эстетическая склеротерапия, ЭХО-склеротерапия, стволовая склеротерапия, флебэктомия, минифлебэктомия, ЭВЛК).
Подробнее
Лекарственные средства и их действие
Для снятия болевого синдрома применяются:
- обезболивающие препараты;
- новокаиновые блокады (внутриартериальные, паравертебральные на уровне 2–3 поясничных позвонков).
Снимается спазм сосудов с помощью Но-шпы, Галидора, Никотиновой кислоты, Гексония.
Для профилактики тромбообразования применяют Трентал, Пентоксифилин, Агапурин, группу аспирина.
В стационарных условиях Трентал вводят внутривенно капельно, затем назначают таблетки в поддерживающей дозировке
Назначаются антикоагулянты непрямого действия (снижение свертываемости крови).
Стимулировать метаболизм в тканях можно витаминами, Солкосерилом, Пармидином, Продектином.
Используется антиоксидантное воздействие витаминов А, С, Е, Пробуктола.
Для восстановления защитных сил применяются препараты иммуномодулирующего действия, ультрафиолетовое облучение крови, гемосорбция.
Учитывая аутоиммунный компонент в патологии, назначаются десенсибилизирующие препараты (Пипольфен, Димедрол, Лоратадин).
Если на фоне диеты продолжает держаться высокий уровень липидов в крови, назначаются препараты для устранения излишков холестерина.
Так выглядит удаленные тромб вместе с холестериновыми бляшками при операции атерэктомии
Консервативное лечение
Больному могут назначаться различные лекарственные препараты:
- препятствующие появлению тромбов, профилактирующие инсульт и инфаркт;
- увеличивающие физическую активность, улучшающие кровоток в нижних конечностях;
- антитромбоцитарные средства, снижающие уровень холестерина в крови;
- антикоагулянты, которые препятствуют свертываемости крови в сосудах и профилактируют тромбы;
- спазмолитики для снятия боли и спазмов;
- антимикробные мази, которыми нужно обрабатывать трофические язвы;
- лекарства, способствующие лучшему питанию тканей;
- сосудорасширяющие;
- витамины.
Также в рамках консервативной терапии проводится физиотерапия – электрофорез с новокаином, дарсонвализация, гипербарическая оксигенация.
Как «выглядят» больные артерии ног изнутри?
Бляшки образуются чаще в местах наибольшего давления кровотока, в области разветвлений сосудов. Изнутри стенка артерии имеет желтоватый цвет, плотная, эластичность потеряна, возможна деформация, отложение солей кальция.
Бедренные и подколенные артерии имеют пять типов поражения по локализации и протяженности:
- тип 1 — ограниченные участки сужения (окклюзии) по отдельным сегментам;
- тип 2 — распространенные изменения всей поверхности только наружного бедренного сосуда;
- тип 3 — распространенные окклюзии наружной бедренной и подколенной артерий, но сохранение проходимости в месте развилки подколенной ветки;
- тип 4 — облитерация поверхностной бедренной и подколенной артерий в сочетании с уровнем развилки подколенной ветки, но при сохраненной проходимости глубокой бедренной артерии;
- тип 5 — наиболее тяжелое поражение, поскольку наблюдается сужение на уровне поверхностной, глубоких бедренных и подколенной артерий.
В сочетанном поражении артериальных сосудов голени с подколенными различают 3 типа:
- тип 1 — при полной облитерации подколенного сегмента и начальных отделов берцовых артерий сохранена проходимость в средней и нижней части голени;
- тип 2 — сужение на уровне одной или двух артерий голени, но имеется кровоток в нижней части подколенной и берцовых артериях;
- тип 3 — проходимость сохранена только на уровне мелких ветвей на голенях и стопах.
Прогрессирующий атеросклероз вызывает изъязвление бляшки с распадом тканей. Оторвавшиеся массы мигрируют в более отдаленные участки ног, вызывают тромбоз, нарушают кровообращение.
Другой исход — образование аневризматического мешка, истончение стенки и внутреннее кровотечение из поврежденного сосуда.
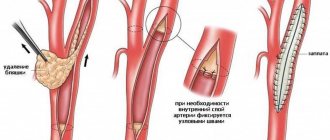
Хирургические методики
Операция – это крайняя мера и ее назначают обычно при выраженной ишемии и очень сильных осложнениях. Сейчас проводятся разные виды хирургических вмешательств. Некоторые предполагают дневной стационар, некоторые – длительное нахождение в стационаре под наблюдением. Различаются планы реабилитации пациентов и послеоперационный уход. Наши врачи подробно консультируют пациентов по всем аспектам, касающимся оперативного вмешательства и тщательно следят за их здоровьем в до- и послеоперационном периоде.
Хирургическое лечение атеросклероза нижних конечностей:
- шунтирование – вокруг участка сужения артерии создается дополнительные «обходной» путь для кровотока;
- стентирование – в пораженный сосуд помещают специальную распорку трубчатой формы, которая обеспечивает нужный диаметр артерии;
- баллонная ангиопластика – похожа на стентирование, только в полость сосуда вводится не распорка, а баллон, который расширяет его просвет;
- аутодермопластика – если трофические язвы плохо лечатся консервативно, их оперируют и закрывают собственной кожей больного;
- эндартерэктомия – удаление пораженной части артерии, в которой находится атеросклеротическая бляшка;
- протезирование – замена пораженного сосуда собственной веной пациента, взятой из другого места, либо синтетическим протезом;
- ампутация – назначается в тяжелых случаях при возникновении гангрены, после нее проводится протезирование.
В 75-85% случаев после операции полностью восстанавливается кровообращение в среднем на 5-8 лет.
Показания к операции:
- аневризма, которая может разорваться;
- хроническая ишемия критической стадии;
- гемодинамический значимый стеноз сонной артерии или бляшка, сопровождаемые симптомами ишемии головного мозга;
- декомпенсация кровообращения в ноге при эмболии, травме, тромбозе.
Противопоказания к хирургическому лечению:
- влажная гангрена с сепсисом;
- тяжелые нарушения работы жизненно важных органов – почечная и печеночная недостаточность, нарушение кровообращения в головном мозге, инфаркт миокарда, сердечная недостаточность и др.
Диагностика окклюзионных поражений брюшной аорты
Диагностика окклюзионных поражений брюшной аорты. Ангиографическая семиотика окклюзионно-стенотических поражений брюшной аорты определяется морфологией и локализацией процесса в ее стенке. Наиболее частыми приобретенными заболеваниями этой локализации являются атеросклероз и неспецифический аортоартериит ; врожденными — гипоплазия и фиброзно-мышечная дисплазия. Для атеросклеротического поражения брюшной аорты типична локализация дистальнее почечных артерий. Атеросклеротические изменения в аортоподвздошном сегменте обычно имеют типичную картину: бляшки чаще всего располагаются по задней стенке аорты и подвздошных артерий. Наиболее часто повреждается бифуркация брюшной аорты. Подвздошные артерии страдают чаще в месте отхождения внутренней подвздошной артерии. Это обязательно надо иметь в виду при планировании объема и протяженности ангиографического исследования — от интерренального отдела брюшной аорты до подколенных артерий — и при интерпретации ангиографической картины.
Для развития атеросклеротического поражения стенки аорты и ее ветвей характерно несколько стадий. Наиболее ранними признаками являются удлинение и изогнутость брюшной аорты и подвздошных артерий, нередко с S-образным искривлением последних. Другими ранними признаками атеросклероза являются уменьшение степени контрастирования по краю сосудов и появление мелких краевых «дефектов наполнения». Дальнейшее прогрессирование атеросклеротического процесса приводит к появлению крупных краевых и ; контуры аорты и подвздошных сосудов становятся неровными, изломанными, фестончатыми. При далеко зашедшем атеросклерозе выявляется перерыв тени сосуда — окклюзия, которая может быть ограниченной (сегментарная) и распространенной. Для окклюзии характерно наличие культи пораженного сосуда, форма которой может быть весьма разнообразной. Для окклюзии брюшной аорты характерны цилиндрическая и коническая культя; для окклюзии общей подвздошной артерии — коническая культя и культя в форме косого среза; при окклюзии наружной подвздошной артерии встречается только коническая культя. Важным признаком того, что данный перерыв тени контрастированного сосуда является истинной культей, служит наличие расширенных коллатеральных сосудов, отходящих от участков артериального ствола, расположенных выше области перерыва. Изолированные окклюзии артериальных сосудов — явление довольно редкое. Чаще имеются сочетанные поражения аорты, подвздошных и бедренных артерий и их ветвей. Важным косвенным признаком атеросклеротического поражения аорты и ее ветвей является кальциноз стенок сосудов.
Однако нет прямого параллелизма между степенью и распространенностью кальцинирования сосудистых стенок и сужением или окклюзией их просвета. При анализе ангиограмм следует различать стенотические поражения брюшной аорты и одностороннее стенозирование или окклюзию подвздошных артерий и поражение бифуркации брюшной аорты и обеих подвздошных артерий — синдром Лериша. При этом очень важна оценка путей коллатерального кровообращения. При высоких окклюзиях брюшной аорты (выше уровня нижней брыжеечной артерии) артерии таза контрастируются путем окольного кровоснабжения через систему висцеральных коллатералей: верхней брыжеечной артерии и ее связи с ветвями нижней брыжеечной артерии (межартериальная дуга Риолана), которые в свою очередь связаны с a.hypogastrica. Ветви последней анастомозируют с ветвями бедренной артерии и глубокой артерии бедра. При низкой окклюзии аорты (ниже нижней брыжеечной артерии) в окольном кровоснабжении участвуют как висцеральные, так и париетальные коллатерали. Основными путями являются ветви нижней брыжеечной артерии и их связи с артериальным сплетением вокруг прямой кишки, а также поясничные артерии и их связи с a.hypogastrica. В описании окклюзионно-стенотических поражений артерий таза следует обязательно указывать степень поражения общих подвздошных артерий, отдельно степень поражения внутренних подвздошных артерий и состояние дистального сосудистого русла (наружная подвздошная, бедренная, подколенная артерия и сосуды голени). При окклюзии общей подвздошной артерии коллатерали близки к тем, которые формируются при закупорке брюшной аорты. Однако здесь большее значение имеют париетальные пути кровоснабжения — поясничные артерии и их анастомозы; в меньшей степени — система нижней брыжеечной артерии.
При закупорке наружной подвздошной артерии основной коллатеральной магистралью является a.hypogastrica, ветви которой анастомозируют с ветвями бедренной артерии и глубокой артерии бедра. При окклюзии бедренной артерии в ее верхней и средней третях очень важна оценка проходимости глубокой артерии бедра как основной коллатерали. Принято считать, что если, по ангиографическим данным, глубокая артерия проходима до второй перфорантной ветви, она пригодна для аортобедренной реконструкции. При сегментарной окклюзии бедренной артерии в области гунтерова канала основную роль коллатералеи играют мышечные ветви, отходящие от артерии выше места окклюзии. При закупорке подколенной артерии важное значение имеют анастомозы между верхними и нижними артериями коленного сустава. В целом следует подчеркнуть, что даже на сегодняшний день, несмотря на успешное развитие новейших диагностических методик оценки динамики кровоснабжения по магистральным артериям конечностей, только ангиография дает возможность наиболее точной и всесторонней оценки коллатерального русла, развивающегося при окклюзивных поражениях артерий таза и нижних конечностей.
При неспецифическом аортоартериите в обязательном порядке производят двухпроекционное ангиографическое исследование брюшной аорты. Оно позволяет обнаружить основные отличия макроморфологических поражений аорты и ее ветвей от атеросклеротических поражений. Для атеросклероза характерны более частое поражение брюшной аорты и наличие локальных дефектов контрастирования на месте атеросклеротических бляшек. При аортоартериите сужение просвета аорты имеет большую протяженность, а локализация поражения отличается от таковой при атеросклерозе. «Излюбленные» места поражения при аортоартериите торакоабдоминальный отдел аорты, сонные артерии и дистальные сегменты подключичных артерий. При поражении аортоартериитом брюшной аорты обычно вовлечены в процесс устья чревной и верхней брыжечной артерий. Ни при каком другом окклюзионном процессе коллатерали (дуга Риолана) не бывают так развиты, как при аортоартериите. При стенозе чревной артерии отмечается превышение диаметра общей печеночной артерии над селезеночной за счет перераспределения кровотока (в норме, наоборот, диаметр селезеночной артерии больше). При полной окклюзии чревной артерии нет прямого контрастирования. Контраст заполняет ее после ветвей верхней брыжеечной артерии через поджелудочно-двенадцатиперстные и желудочно-двенадцатиперстные артерии. Выявить это можно при селективной мезентерикографии. Стеноз верхней брыжеечной артерии выявляется только в боковой проекции, так как обычно сужение располагается на протяжении первых двух сантиметров от устья. Для поражения верхней брыжечной артерии характерны расширение нижней брыжеечной артерии и дуги Риолана. При этом последовательная оценка всех кадров серии ангиограмм позволяет заметить, что кровоток по дуге Риолана идет в краниальном направлении, и сначала контрастируется нижняя, затем верхняя брыжеечная артерия. Реже выявляется чревно-брыжеечный анастомоз, по которому контраст движется в каудальном направлении. Выявить это можно при селективной целиакографии. При окклюзии нижней брыжеечной артерии ее контрастирование происходит за счет дуги Риолана, которая функционирует в данном случае в каудальном направлении. Кроме того, может выявляться ректально-брыжеечный анастомоз. При сочетанном поражении чревной и верхней брыжеечной артерий весь кровоток идет в краниальном направлении через нижнюю брыжеечную артерию и дугу Риолана. Для атеросклероза типична узкая длинная дуга Риолана. Для аортоартериита, наоборот, характерна широкая и короткая дуга Риолана. По особенностям строения дуги Риолана часто можно судить об этиологии поражения.
Ветви брюшной части аорты
Возможные риски, связанные с заболеванием
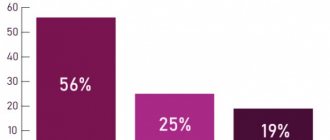
Заболевание коварно тем, что нельзя спрогнозировать его течение и симптоматику. Примерно 20% пациентов старше 65 лет, имея выраженные бляшки, не ощущают никакого дискомфорта. Серьезность прогрессирующего течения ОА АНК обусловлена и тем, что после появления первых симптомов у 10-40% больных в течение 3-5 лет развивается гангрена, что приводит к ампутации конечности или летальному исходу Источник: Казанцев А.В. Новый подход к хирургической тактике при облитерирующем атеросклерозе артерий нижних конечностей / А.В. Казанцев, Е.А. Корымасов // Саратовский научно-медицинский журнал. — 2010. — Т. 6. — № 4. — С. 850-856. .
Атеросклероз может осложняться артериальным тромбозом. Это осложнение, если срочно не обратиться к врачу, приводит к потере конечности или эмболии других артерий. Если тромб отсоединится и попадет в коронарную артерию, может развиться инфаркт миокарда, а при миграции в сонную артерию – инсульт.
Что такое нестенозирующий атеросклероз артерий?
Нестенозирующий атеросклероз артерий – это заболевание, при котором происходит образование холестериновых бляшек на внутренней поверхности сосудов, но при этом отложения практически не замедляют кровоток. Эти бляшки имеют вытянутую форму и локализуются вдоль поверхности артерий, что является главной отличительной чертой от стенозирующей формы атеросклероза, при которой кальцинозы растут в просвет сосудов и значительно затрудняют ток крови.
Холестериновая бляшка – это отложение липидной ткани, которое со временем становится более твёрдым из-за оседания на его поверхности кальция. При нестенозирующем атеросклерозе образование может перекрывать просвет сосуда не более чем наполовину.
Эта патология начинает развиваться в довольно молодом возрасте и долгое время протекает бессимптомно, и только при прогрессировании может проявиться патологией органа, который испытывает недостаток питательных веществ из-за плохой циркуляции крови. Как правило, происходит это после 50 лет.
Методы профилактики
В целях профилактики нужно как можно раньше начать контроль над уровнем липидов, сахара и холестерина в крови. Даже при небольшом повышении цифр относительно нормы надо обращаться к врачу. Также рекомендуется регулярно делать УЗИ нижних конечностей – раз в 1-2 года.
Важно следить за своим питанием, потому что причиной повышения в крови «плохого» холестерина являются насыщенные жиры, которые мы потребляем с пищей. Это продукты животного происхождения – жирное мясо, сало, сливочное масло. Холестерина много в яйцах, а точнее в желтках. Все эти продукты нужно употреблять в минимально возможных количествах.
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку* |
| Прием (осмотр, консультация) врача-сердечно-сосудистого хирурга первичный, лечебно-диагностический, амбулаторный | 1 750 | — |
| Программа «Риск атеросклероза и ИБС, предрасположенность к дислипидемии» | 19 000 | — |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Аневризмы
Аневризмы периферических артерий характеризуются появлением патологически расширенных участков стенки артерий, возникающих из-за ее ослабления. В результате стенка артерии выпячивается и это состояние может осложняться тромбоэмболией, инсультами, или, при значительном истончении артериальной стенки, разрывами.
Около 70% таких аневризм возникает в области подколенных артерий, а 20% – в подвздошно-бедренном сегменте. Иногда они сочетаются с аневризмами брюшной аорты, которые в 50% случаев бывают двусторонними. Обычно аневризмы периферических артерий провоцируются атеросклерозом и инфекционными заболеваниями (в таких случаях выпячивание чаще всего локализуется в бедренной артерии). Иногда первопричиной их возникновения становится ущемление подколенной артерии или септические эмболы, приводящие к формированию микотической аневризмы.
Периферические аневризмы часто протекают бессимптомно. В некоторых случаях они проявляются следующими симптомами:
- боль при прощупывании;
- бледность и похолодание пораженной конечности;
- нарушения чувствительности;
- отсутствие пульса в области поражения при тромбоэмболии или разрыве патологического выпячивания;
- боли, повышение температуры, общее недомогание (при инфекционной природе аневризм).
Риск разрыва артерии в области аневризмы низкий – не более 5% при подколенных выпучиваниях и 1 – 14% при илиофеморальных аневризмах.