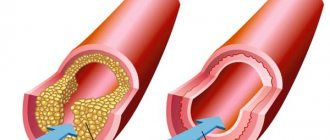
Заболеваниеотносится к группе хронических облитерирующих заболеваний артерий ног. Это целая группа заболеваний, общим признаком которых является уменьшение притока крови в конечность вследствие стеноза (сужение) или окклюзии (полная закупорка) артерии. Стадия артериальной недостаточности и степень ишемии (обескровливания) тканей, зависит от степени стеноза. Чем более выражен стеноз, не говоря об окклюзии, тем меньший объем крови поступает в конечность.
Изменения сосудистой стенки артерий, которые приводят к стенозу или окклюзии сосуда встречаются при многих заболеваниях, однако чаще всего причиной являются лишь четыре заболевания:
Облитерирующий атеросклероз — развивается преимущественно у мужчин старше 40 лет на фоне повышенного содержания холестерина (липопротеидов низкой и очень низкой плотности). Поражаются в основном артерии крупного и среднего калибра, такие как: бифуркация аорты; общая подвздошная; бедренная и подколенная артерии.
Облитерирующий эндартериит (облитерирующий тромбангиит, болезнь Бюргера) — воспалительное заболевание сосудистой стенки аутоиммунного генеза, как правило, возникающее в молодом возрасте. Для заболевания характерно наличие в крови аутоантител и циркулирующих иммунных комплексов. На начальных стадиях заболевания поражаются в основном артерии мелкого и среднего калибров, в частности, артерии голени и стопы. На более поздних стадиях, в патологический процесс вовлекаются более крупные артерии — подколенная, бедренная и подвздошные.
Неспецифический аортоартериит (болезнь Такаясу) — воспалительное заболевание аутоимунного генеза с поражением аорты и ее крупных ветвей.
Диабетическая ангиопатия. Возникает у пациентов, страдающих сахарным диабетом. Для диабетической ангиопатии характерно повреждение как мелких, так и крупных сосудов. Особенно часто изменения в сосудистой стенке происходят в артериях среднего и мелкого калибра (подколенной, берцовых, артериях стопы).
Кроме вышеуказанных заболеваний, значительно реже встречаются постэмболическая окклюзия, травматический тромбоз, а также врожденные заболевания (гипоплазия, аплазия и фиброзно-мышечная дисплазия).
Среди специалистов общепринято делить сосудистое русло нижних конечностей, в том числе по уровню поражения заболеванием, на 3 уровня (сегмента):
— аорто-подвздошный;
— бедренно-подколенный;
— подколенно-берцовый (периферический)
Частота встречаемости облитерирующим атеросклерозом и другими окклюзионными заболеваниями артерий нижних конечностей достоверно не известна, поскольку около половины пациентов с заболеваниями периферических артерий нижних конечностей не имеют никаких симптомов и признаков заболевания. Тем не менее, известно, что заболеваемость болезнями периферических артерий нижних конечностей увеличивается с возрастом и, по меньшей мере, 25% населения США страдают указанными заболеваниями.
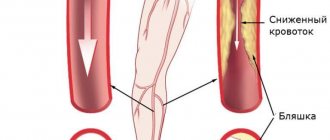
Как развивается ОАСНК
Внутренняя стенка здоровых сосудов гладкая и ровная. Это позволяет крови течь в просвете сосуда без каких-либо затруднений. При атеросклерозе внутренняя стенка артерии становится неровной и утолщённой за счет отложений холестерина (холестериновые бляшки). Этот патологический процесс и называется атеросклерозом. При дальнейшем развитии заболевания происходит сужение или полная закупорка артерий, что приводит к значительному уменьшению поступления крови к ногам. Следствием этого является появление болей в икроножных мышцах при ходьбе (перемежающаяся хромота), онемение, зябкость в стопах. При прогрессировании заболевания боли в ногах становятся постоянными. В конечном счете появляются трофических язвы и некрозы в области стопы. Если не предпринято никаких лечебных мер, то следующей стадией заболевания может стать гангрена (омертвение) конечности.
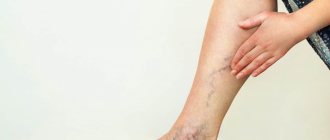
Сужение сосудов ног: симптомы и последствия
Сужение сосудов нижних конечностей имеет несколько стадий развития. И далеко не на каждой из них присутствуют отчётливые симптомы. Первую стадию можно назвать бессимптомной. Пациент не отмечает никаких изменений в своём состоянии или же не придаёт им особого значения.
Сужение сосудов даёт о себе знать постепенно. При прогрессировании заболевания из-за недостаточного кровоснабжения ухудшается питание клеток тканей. Некоторые пациенты начинают отмечать, что ноги зябнут и нарушается чувствительность. И лишь тогда они задаются вопросом, что с ними происходит? Это означает, что симптомокомплекс патологии нарастает. По своим проявлениям это называется облитерирующим атеросклерозом и характеризуется следующими неприятными ощущениями в нижних конечностях:
- чувством покалывания и жжения в ступнях;
- болью в области голеностопа и пальцев;
- синдромом перемежающейся хромоты;
- повышенной потливостью;
- отёчностью;
- цианозом;
- гипертензией и др.
Ввиду того, что заболевание обнаруживается на поздних стадиях, симптомы являются уже его последствиями. Поэтому наряду с вышеперечисленными симптомами пациенты сталкиваются с:
- омертвением и гниением мягких тканей;
- мышечной атрофии нижних конечностей;
- расстройством функций тазовых органов;
- трофическими язвами.
Вышеуказанные последствия означают, что заболевание уже имеет тяжёлое течение, и, возможно, приведёт пациента к последующей инвалидности.
Мнение эксперта
К опасным последствиям для здоровья и даже для жизни пациента может привести не только локализация патологии в венах нижних конечностей, но и в артериях. В частности, особого внимания заслуживает стеноз сосудов головного мозга. Постепенное уменьшение просвета вен и артерий, питающих мозг, приводит к снижению объема питательных веществ, необходимых для нормального функционирования мозга. Это приводит к развитию неврологических проблем, самым опасным из которых является инсульт.
Врач сосудистый хирург, флеболог
Осипова Екатерина Яковлевна
Статистика развития тромбоза глубоких вен по заболеваниям
Факторы риска ОАСНК
Для атеросклероза сосудов нижних конечностей характерны те же факторы риска, что и для других заболеваний артерий, например: ишемической болезни сердца и сосудистой недостаточности головного мозга.
- Высокое артериальное давление (гипертония),
- Высокий уровень холестерина крови,
- Курение,
- Малоподвижный образ жизни,
- Ожирение,
- Отягощённая наследственность.
Несколько слов о курении. Необходим полный отказ от любой формы табака. Курение даже 1 сигареты в сутки самого лёгкого типа является неблагоприятным фактором риска, вызывающим прогрессирование облитерирующего атеросклероза нижних конечностей и развитие его тяжёлых осложнений. Никотин, содержащийся в табаке, заставляет артерии спазмироваться, тем самым мешая крови двигаться по сосудам и увеличивая риск появления в них тромбов.
Почему возникает стеноз нижних конечностей?
Среди факторов, провоцирующих развитие данного заболевания, можно выделить:
- атеросклероз в анамнезе;
- активное и пассивное курение;
- злоупотребление алкоголем;
- травмы нижних конечностей;
- сахарный диабет;
- высокое кровяное давление;
- ожирение;
- последствия и осложнения перенесенных инфекционных заболеваний.
Большую роль в этиологии стеноза нижних конечностей играет наследственный фактор. Если у близких родственников диагностирована эта патология сердечно-сосудистой системы, пациент находится в группе риска.
Симптомы ОАСНК
- Боли в ноге в состоянии покоя, лишающие пациента сна;
- Боли или чувство усталости в мышцах ног при ходьбе (как правило, в икроножных мышцах) — этот симптом является одним из ранних признаков атеросклероза сосудов ног;
- Непривычное чувство зябкости и онемения в стопе, усиливающиеся при физической нагрузке (ходьба, подъем по лестнице;
- Наличие незаживающей ранки или трофической язвы, обычно распологающейся в области стопы или нижней трети голени;
- Потемнение кожи, часто в виде темно-бурого или черного некроза пальцев стопы (гангрена);
- Разница в температуре кожи между конечностями (страдающая нога прохладнее, чем здоровая).
Стадии развития атеросклероза нижних конечностей
Проявлений той или иной симптоматики зависит от стадии атеросклероза артерий нижних конечностей. В связи с чем выделяют следующие стадии (в нашей стране классификация по А.В.Покровскому, 1976 г.):
- I стадия – боль в нижних конечностях проявляется при большой физической нагрузке, ходьба на расстояние более 1 км.,
- II А стадия – боли в конечности возникают при прохождении обычным шагом более чем 200 м.,
- II Б стадия — боли в конечности возникают при прохождении обычным шагом менее чем 100-200 м.,
- III стадия – боли в конечности возникают в покое или прохождении менее 25 м.,
- IV стадия – боли носят постоянный характер, имеются язвенно- некротические изменения ткани.
Чаще всего уровень поражения сопровождается жалобами характерной локализации.
При атеросклероз аорты и подвздошных артерий развивается т.н. синдром Лериша, при этом боли локализованы в ягодичных мышцах, мышцах бедра, отсутствует пульсация на бедренных артерях, либо резко ослаблена. У мужчин также наблюдается импотенция.
При облитерирующем атеросклерозе бедренных и подколенных артерий боли локализованы в мышцах голеней и стоп.
Облитерирующие заболевания аорты и артерий нижних конечностей
Х
ронические облитерирующие заболевания аорты и артерий нижних конечностей (обусловленные в большинстве случаев атеросклерозом) составляют более 20% от всех видов сердечно-сосудистой патологии, что соответствует 2–3% от общей численности населения [1]. Так, в эдинбургском исследовании (1990) [2] пациенты с перемежающейся хромотой составили 4,5% в возрастной группе от 55 до 74 лет, а асимптомные поражения отмечены в 8% случаев. Показательно, что лечащие врачи только 30–50% пациентов знали о наличии у последних перемежающейся хромоты [3].
Главной особенностью данной патологии является неуклонно прогрессирующее течение
, характеризующееся нарастанием выраженности перемежающейся хромоты и переходом ее в постоянный болевой синдром или гангрену, которая возникает у 15–20% больных [4]. Периоперационная летальность при ампутациях ниже колена составляет 5–10%, выше колена – 15–20%. Летальность в течение первых двух лет после ампутации колеблется в пределах 25–30%, а через 5 лет – 50–75%. При этом после ампутации голени на протезе через 2 года ходят лишь 69,4% больных, а бедра – всего 30,3%.
Летальность после реконструктивных операций, ранее составлявшая 2–13% [5], в настоящее время в ведущих клиниках России не превышает 1,2% [6]. Оценивая необходимое количество операций больным с облитерирующими заболеваниями аорты и артерий нижних конечностей, можно как пример привести США, где в 1995 г. выполнено 400 000 госпитализаций по поводу заболеваний периферических артерий. Было выполнено 50 000 баллонных ангиопластик, 110 000 шунтирований, 69000 ампутаций. При этом расходы при первичной ампутации в развитых странах, таких как Великобритания, превышали вдвое расходы при успешной реваскуляризации [7].
По данным Л.А. Бокерия и соавт. [8], на 1998 г. потребность в реконструктивных операциях на артериальной системе в России составляет 930 на 1 млн населения, ежегодно выполняется не более 22% от необходимого количества.
Патоморфология и патогенез
Термин “атеросклероз” происходит от греческих слов “athtre” – пшеничная кашица и “sclerosis” – твердый. Несмотря на то что патоморфология атеросклероза изучается более 140 лет, начиная с первых работ Р. Вирхова (1856), характер и особенности процессов, происходящих в стенке сосудов при этом заболевании, остаются до конца не ясными. Даже наблюдаемые при микроскопическом исследовании клеточные и внеклеточные изменения в стенке сосуда в области формирования атеросклеротической бляшки трактуются по-разному. При формировании атеросклероза основные изменения происходят в эндотелии и гладких мышечных клетках субэндотелиального слоя интимы.
Различают 4 вида атеросклеротических изменений сосудов:
1. Жировые пятна или полоски, представляющие собой участки бледно-желтого цвета, содержащие липиды, не возвышающиеся над поверхностью интимы. Это наиболее ранние проявления атеросклероза.
2. Фиброзные бляшки
– овальные или округлые образования, содержащие липиды, возвышающиеся над поверхностью интимы, нередко сливающиеся в сплошные бугристые поля.
3. Фиброзные бляшки с различного рода осложнениями:
изъязвлением, кровоизлиянием, наложением тромботических масс.
4. Кальциноз
– отложение в фиброзных бляшках солей кальция.
Наиболее значительные атеросклеротические изменения чаще всего локализуются в местах наибольшего гемодинамического или механического воздействия на стенку сосуда: зонах бифуркации, местах отхождения магистральных артерий от аорты и в извитых участках артерии.
По данным J.S.A. Fuchs [9], к ведущим факторам риска развития атеросклероза относятся артериальная гипертензия, гиперхолестеринемия и курение. В меньшей степени влияют ожирение, сахарный диабет, гипертриглицеридемия, сидячий образ жизни, стресс и наследственность.
Современные методы диагностики
Современные методы диагностики расстройств периферического артериального кровообращения отличаются широтой диапазона – одни используются для уточнения клинического диагноза, характера и степени поражения сосудов, другие – для оценки эффективности проводимого лечения либо динамического наблюдения за больным. С целью изучения гемодинамики в нижних конечностях и топической диагностики поражений артериального русла используют следующие инструментальные методы исследования:
ультразвуковая допплер-сфигмоманометрия, тредмил-тест, ультразвуковое ангиосканирование, в том числе дуплексное, и рентгеноконтрастная аортоартериография. Кроме этого, необходимо определять показатели липидного обмена, свертывающей системы и реологических свойств крови.
Как первый этап, всем пациентам с подозрением на окклюзионно-стенотическое поражение аорты или артерий нижних конечностей выполняется ультразвуковая допплерография с измерением лодыжечно-плечевого индекса
.
Этот индекс составляет отношение максимального давления на одной из берцовых артерий к давлению на плечевой артерии. Снижение этого показателя менее 0,9 требует более пристального внимания к пациенту. В этой связи одним из наиболее перспективных в настоящее время представляется комбинированное использование ультразвуковой допплерометрии и стандартного тредмил-теста
[10]. К неинвазивным методам исследования также относится
ультразвуковое ангиосканирование
, благодаря которому можно с большой долей достоверности определить степень стенотического поражения. В последнее время
дуплексное ультразвуковое ангиосканирование
в алгоритме диагностической программы занимает одно из ведущих мест вследствие неинвазивности и безопасности, а также высокой чувствительности и специфичности. По данным дуплексного сканирования определяется не только структура атеросклеротической бляшки, но и оценивается гемодинамическая степень стеноза, что имеет принципиальное значение.
Рентгеноконтрастное ангиографическое исследование
в настоящее время остается основным методом диагностики облитерирующих заболеваний сосудистого русла. С помощью этого метода возможно точно определить локализацию, протяженность, степень и характер стеноза, множественность окклюзионных поражений магистральных артерий нижних конечностей, оценить состояние коллатерального русла, прогнозировать характер и объем реконструктивной операции, а также осуществлять контроль за эффективностью лечения и хирургического вмешательства. В арсенале ангиологов и сосудистых хирургов имеются также такие методы диагностики, как лазерная допплер-флоуметрия, транскутанное мониторирование О2, фотоплетизмография, радиоизотопное исследование, компьютерная томография и ядерно-магнитный резонанс.
Терминология и клиническая классификация
В клинической практике для обозначения заболеваний брюшной аорты, приводящих к ее сужению или окклюзии, часто употребляют термин “синдром Лериша”
, который обобщает картину поражения бифуркации брюшной аорты и подвздошных артерий.
Основными особенностями клинического течения этого поражения являются высокая перемежающаяся хромота (боль в конечности при ходьбе), двустороннее отсутствие пульса на артериях и импотенция.
Примерно у 30% пациентов с хронической артериальной недостаточностью нижних конечностей атеросклеротический окклюзирующий процесс локализуется в брюшном отделе аорты, у 70% больных – в артериях бедренно-подколенного сегмента.
Тактические вопросы в выборе того или иного метода лечения при атеросклеротическом поражении аорты и артерий конечности основываются на выраженности хронического ишемического синдрома, который классифицируется по 4 стадиям заболевания. Преобладающей системой оценки являются классификация R. Fontaine и А.В. Покровского.
При 1-й стадии заболевания
боль в нижних конечностях появляется только при большой физической нагрузке, она не связана с проходимой пациентом дистанцией.
Для 2-й стадии
характерно появление лимитирующей боли при ходьбе (лимитирующая перемежающаяся хромота). С тактических позиций эту стадию подразделяют на 2А (проходимая дистанция без боли более 200 м) и 2Б (появление болей при ходьбе на расстояние менее 200 м).
Боль в конечности в состоянии покоя характеризует 3-ю стадию
, появление язвенно-некротических изменений –
4-ю стадию заболевания.
Хирургическая тактика и определение степени операционного риска
Принципиальной общепризнанной позицией в выборе метода лечения в соответствии с данной классификацией считается необходимость восстановления магистрального кровотока с применением реконструктивных операций, начиная со стадии 2Б.
При решении вопроса об оперативном лечении необходимо учитывать мультифокальный характер атеросклеротического поражения и наличие сопутствующей патологии, отягощающей состояние больных. По нашим данным, около 70% пациентов страдают ишемической болезнью сердца, у каждого 4-го выявляют постинфарктный кардиосклероз и хроническую недостаточность мозгового кровообращения, у половины больных имеется гипертоническая болезнь в сочетании с хроническими заболеваниями легких. У 35% — заболевания желудочно-кишечного тракта и у каждого 7-го — сахарный диабет.
Исходя из всего вышеизложенного, лечение больных атеросклерозом должно быть комплексным
, направленным как на восстановление кровообращения в аорте и магистральных артериях конечности, так и на коррекцию сопутствующей патологии. Основная цель – восстановление крообращения – должна достигаться с минимальной травмой для больного.
Принципы консервативного лечения
Одним из главных направлений консервативного лечения является улучшение реологических свойств крови.
И это не случайно, так как у больных имеются выраженные отклонения реологических характеристик: повышение уровня фибриногена в плазме, увеличение времени агрегации тромбоцитов, вязкости крови и плазмы, уменьшение фибринолитической активности крови и изменение показателей тромбоэластограммы в сторону гиперкоагуляции.
Среди лекарственных средств, используемых для консервативной терапии, выделяется несколько групп.
1. Спазмолитики:
периферические миолитики (папаверин, дротаверин, бенциклан), препараты блокирующие a-адренорецепторы или преганглионарную передачу импульса (кофеин, празозин), центральные холиномиолитики (толперизон, баклофен), вещества с разносторонним действием (абана).
2. Дезагреганты:
пентоксифиллин, ацетилсалициловая кислота, ксантинола никотинат, тиклопидин, реополиглюкин.
3. Антиатеросклеротические средства:
препараты, блокирующие всасывание холестерина из кишечника (холестирамин), тормозящие биосинтез и перенос холестерина и триглицеридов (производные фиброевой кислоты – клофибрат, ципрофибрат) и статины (ловастатин, симвастатин), другие средства (никотиновая кислота).
4. Препараты метаболического действия:
солкосерил, актовегин и др.
5. Ангиопротекторы:
пирикарбат и др.
Особо хочется подчеркнуть, что важное место в общем арсенале лечебных мероприятий у больных с облитерирующими заболеваниями аорты и артерий нижних конечностей занимает дозированная ходьба
– терренкур, которая способствует развитию коллатерального кровообращения.
Сугубо консервативное лечение показано больным с хронической артериальной недостаточностью 1-й стадии и 2А, у пациентов со стадией 2Б и критической ишемией с развитием язвенно-некротических поражений встает вопрос о необходимости восстановления магистрального кровообращения. Благодаря возможностям современных технологий в последние годы появилось много работ по применению баллонной ангиопластики
у пациентов с различной локализацией окклюзионно-стенотических поражений артерий таза и нижних конечностей.
Однако не во всех случаях удается применить баллонную пластику вследствие окклюзии аорты или распространенных окклюзий артерий. Попытки реканализации в этих случаях опасны развитием тромбоза магистральных артерий (нередко с тромбозом периферического русла), что неминуемо ведет к ампутации конечности в 60% случаев, а нередко и к летальным исходам.
Виды реконструктивных хирургических вмешательств
При высокой окклюзии аорты, двустороннем поражении артерий конечностей в зависимости от тяжести состояния больного выполняют операции от аортобедренного бифуркационного или линейного шунтирования до подмышечно- или подключично-бедренного бифуркационного шунтирования. Если критическая ишемия имеется только с одной стороны, то при поражении подвздошной и бедренной артерии на контралатеральной конечности выполняется одностороннее перекрестное подвздошно-бедренное, подмышечно- или подключично-бедренное шунтирование
.
На современном этапе реконструктивные операции занимают ведущее место в лечении этих больных. Количество таких операций постоянно увеличивается, значительно расширяется их объем, что дает возможность сохранить конечность даже при тяжелых формах хронической артериальной недостаточности. Для рассасывания келлоидных рубцов, возникающих после операции, эффективен препарат Контрактубекс
, обладающий фибринолитическим, антитромботическим и кератолитическим действием.
Между тем выполнение полноценной реконструкции нередко вступает в противоречие с возможностями больного перенести оперативное вмешательство. Операции в этих случаях должны быть минимальными по травматичности и продолжительности, так как у подавляющего большинства этого контингента больных имеются тяжелые сопутствующие заболевания, резко ограничивающие функциональные резервные возможности организма [11]. Использование метода комбинированных операций
, включающих баллонную ангиопластику в сочетании с открытой операцией под перидуральным или местным обезболиванием, позволяет значительно сократить объем вмешательства и отказаться от сложной хирургической реконструкции на нескольких сегментах.
Клинический случай
Больной З., 68 лет, поступил с жалобами
на ноющие боли в правой голени и стопе в покое, перемежающуюся хромоту через 30 м.
Ультразвуковая допплерография:
значительное снижение магистрального кровотока по правой общей бедренной артерии, коллатеральный кровоток на подколенных и тибиальных артериях.
Лодыжечно-плечевой индекс
слева 0,59, справа 0,35.
Аортоартериография:
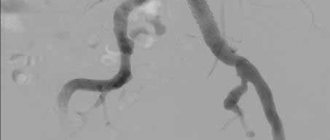
критический стеноз общей подвздошной артерии (ОПА) справа; стеноз глубокой бедренной артерии (ГБА) справа; окклюзия обеих поверхностных бедренных артерий (ПБА), сегментарная окклюзия правой подколенной артерии на протяжении 5 см (рис. 1).
Рис. 1. Ангиограммы больного З.: а — стеноз ОПА справа; б — стеноз ГБА справа, окклюзия обеих ПБА; в — после баллонной ангиопластики (отсутствие зоны стеноза правой ОПА).
Атеросклеротическое поражение артерий (история болезни).
Сопутствующие заболевания: ишемическая болезнь сердца, атеросклеротический кардиосклероз, стенокардия напряжения, хронический бронхит, пневмосклероз, эмфизема легких.
ишемическая болезнь сердца, атеросклеротический кардиосклероз, стенокардия напряжения, хронический бронхит, пневмосклероз, эмфизема легких.
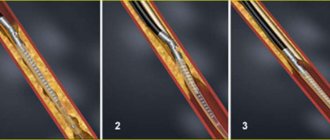
Первым этапом выполнена баллонная ангиопластика ОПА справа, вторым – под перидуральной анестезией – боковая пластика ГБА справа (рис. 2).
Рис. 2. Схема этапов оперативного лечения больного З.: а — до операции; б — баллонная ангиопластика правой ОПА; в — состояние после пластики ГБА и баллонной ангиопластики ОПА справа.
В результате
отмечена положительная динамика: лодыжечно-плечевой индекс справа увеличился до 0,71 (исходно 0,35). В удовлетворительном состоянии больной выписан на амбулаторное лечение.
Список литературы Вы можете найти на сайте https://www.rmj.ru
Литература:
1. Покровский А.В., Кошкин В.М., Кириченко А.А. и др. Вазапростан (простагландин Е1) в лечении тяжелых стадий артериальной недостаточности нижних конечностей. Пособие для врачей. М., 1999; 16.
2. Fowkes F.G., Housley E., Cawood E.H. et al. Edinburgh artery study: prevalence оf asymptomatic and symptomatic peripheral arterial disease in the general population. Int J Epidimiol 1991; 20: 384–92.
3. Бураковский А.И., Бокерия Л.А. Сердечно-сосудистая хирургия. М., 1989; 750.
4. Dormandy J., Mahir M., Ascady G. et al. Fate of the patient with chronic leg ischaemia. J. Cardiovasc Surg 1989; 30: 50–7.
5. Stoffers HEJH. Kaiser V. and Knottnerus J.A. Prevalence in the general practice. In: Fowkes FGR, ed. Epidemiology of peripheral vascular disease. London: Springer Verlag. 1992; 109–13.
6. Спиридонов А.А., Фитилева Е.Б., Аракелян В.С. Пути снижения летальности при хирургическом лечении хронической ишемии нижних конечностей. Ж. Анналы хирургии. 1996; 1: 62–6.
7. Биэд Дж.Д. Ампутация или реконструкция при критической ишемии. Ж. Ангитология и сосудистая хирургия 1998; 1 (4): 72–82.
8. Бокерия Л.А., Гудкова Р.Г. Хирургия сердца и сосудов в Российской федерации. М., 1998; 43.
9. Fuchs JSA. Atherogenesis and the medical management of Atherosclerosis. In: Rutherford RB, ed. Vascular surgery. Philadelphia: W.B. Saunders Company. 1996; 1: 222–35.
10. Затевахин И.И., Цициашвили М.Ш., Юдин Р.Ю. Тредмил в диагностике и лечении хронической артериальной недостаточности. М., 1999; 87.
11. Siskin G., Darling R.C. III, Stainken B. et al. Combined use of Iliac artery angioplasty and infrainguinal revascularization for treatment of multilevel atherosclerotic disease. Annals of Vascular Surgery. St. Louis. 1999; 13 (1): 45.
Методы диагностики ОАСНК
При подозрении на атеросклероз артерий нижних конечностей необходимо дообследование с целью подтверждения (или исключения) диагноза ОАСНК, установления стадии заболевания и определения лечебной тактики. С этой целью проводится следующий ряд диагностических мероприятий:
- Осмотр сосудистого хирурга с определением пульсации магистральных артерий конечностей, шеи и брюшной полости, а также выслушивание шумов в проекции крупных сосудов;
- Ультразвуковое дуплексное сканирование
- Рентгеноконтрастная ангиография;
- Компьютерная томография в ангиорежиме;
- Магнитно-резонансная томография в ангиорежиме.
Посредством вышеперечисленных исследований выявляется локальное поражение, либо мультифокальный (многоуровневый, многоэтажный) атеросклероз магистральных артерий, атеросклероз аорты и артерий нижних конечностей. Могут обнаруживаться участки полного закрытия просвета (окклюзия) артерии, тромбозы.
Сужение сосудов ног: как диагностируют стеноз?
Что делать при выявлении симптоматики заболевания? Дабы избежать неблагоприятного прогноза при сужении сосудов ног, следует как можно скорее спланировать визит к врачу. Во время него специалист произведёт:
- тщательный опрос, чтобы судить о развитии той или иной болезни, её возможных причинах, а также предварительно оценить степень тяжести состояния пациента;
- осмотр ног для оценки состояния кожного покрова;
- пальпацию конечностей на предмет болезненности, пастозности и уплотнений по ходу сосудов.
После проведённого физикального исследования, врач назначает необходимую лабораторную диагностику состояния пациента. Она может включать в себя:
- общеклинические анализы;
- расширенную гемостазиограмму;
- липидный профиль;
- иммунограмму;
- исследование на D-димер;
- анализ состава крови на газы и кислотность.
Диагностика сужения сосудов ног
В свою очередь инструментальная диагностика заболевания производится различными способами: допплерография, дуплексное и триплексное сканирование, сонография, рентгеноконтрастная ангиография, электрокардиография, ЭхоКГ, инфракрасная термография, реоэнцефалография и пр. Максимально информативными методами принято считать контрастную ангиографию и томографию с контрастированием. Подбор оптимального метода диагностики или их совокупности производится врачом индивидуально в каждом определённом случае.
Лечение атеросклероза сосудов нижних конечностей
Лечением атеросклероза аорты и артерий нижних конечностей занимается сосудистый хирург.
Лечение облитерирующего атеросклероза сосудов нижних конечностей зависит от стадии заболевания и его распространённости. При начальных стадиях может быть достаточным устранение факторов риска заболевания:
- Коррекция веса при полноте или ожирении;
- Контроль и коррекция уровня сахара крови у пациентов с сахарным диабетом;
- Контроль артериального давления с его поддержанием на рекомендуемом уровне (не более 140/90 мм.рт.ст.);
- Отказ от вредных привычек (в первую очередь, курения);
- Регулярная физическая активность (тренировочная ходьба, упражнения на велотренажёре, посещение бассейна и др.). Лечебная ходьба при атеросклерозе нижних конечностей имеет большое значение для развития коллатералей. Необходимо постепенное ежедневное увеличение физической нагрузки;
- Соблюдение диеты с пониженным содержанием холестерина и жиров животного происхождения;
- Снижение уровня холестерина в крови до рекомендуемых врачом значений.
Медикаментозное лечение облитерирующего атеросклероза артерий нижних конечностей
Чаще всего, для профилактики склеивания тромбоцитов (клеток крови участвующих в образовании тромба), врачом прописываются препараты содержащие аспирин или препараты содержащие клопидогрель.
Лекарственные средства улучшающие коллатеральное (окольное) кровообращение- пентоксифиллин содержащие препараты.
Также используются статины – это препараты направленные на снижение уровня холестерина крови, тем самым замедляется рост атеросклеротической бляшки.
Лекарственные средства улучшающие периферическое кровообращение посредством расширения сосудов – препараты на основе простаноидов.
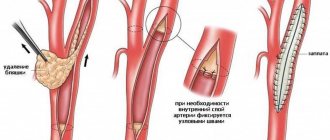
Хирургическое лечение облитерирующего атеросклероза
Хирургическое лечение при атеросклерозе артерий нижних конечностей применяется в тех случаях, когда проводимое консервативное лечение неэффективно, имеются признаки прогрессирования заболевания, а также при запущенных стадиях болезни:
- Баллонная ангиопластика;
- Протезирование;
- Стентирование;
- Шунтирование;
- Эндартерэктомия.
- Поясничная симпатэктомия – операция разрушения симпатических нервных волокон и удаления поясничных симпатических ганглиев, способных сокращать мышечную стенку артерий. Операция выполняется с целью увеличения притока крови к тканям и уменьшения болевого синдрома. Это операция выполняется также с целью уменьшения избыточного потоотделения стоп.
Лечение
По результатам обследования назначается адаптированная под конкретного пациента схема лечения.
При ранних стадиях стеноза назначается медикаментозная терапия с применением лекарственных препаратов, направленных на восстановление и поддержание эластичности сосудов, больной также принимает сосудорасширяющие препараты. В медицинском центре им. Рабина используются уникальные тромборастворяющие препараты. При правильно составленной схеме терапии удается добиться высокой эффективности лечения и избежать хирургического вмешательства.
В случае критической стадии заболевания требуется проведение операции, цель которой – расширение пораженного сосуда и установке специального стента для предупреждения его повторного сужения.
В зависимости от показаний проводится ангиопластика или хирургическая операция стентирования.
Балонная ангилпластика
. Процедура ангиопластики – передовая эндоваскулярная технология, выполняемая без разреза тканей и не требующая интубационного наркоза. В артерию при помощи особых миниатюрных инструментов с визуальным рентгенологическим контролем вводится специальный катетер с надувающимся баллончиком на конце. При достижении закупорки сосуда баллон расширяется, раздвигая просвет артерии до нормальных размеров. В просвет вводится саморассасывающийся стент, служащий затем каркасом сосуда, с особым лекарственным покрытием. При проведении криопластики в баллон вместо воздуха вводится жидкая закись азота, и в результате воздействия экстремально низких температур происходит разрушение атеросклеротической бляшки.
Новейшая эндоскопическая аппаратура, используемая в медицинском центре им. Рабина, позволяет добиться высочайшей точности всех производимых манипуляций и восстановления проходимости кровеносных сосудов в нижних конечностях.
Шунтирование
. Открытая операция выполняется при невозможности проведения балонной ангиопластики по медицинским показаниям. В ходе хирургического вмешательства создается специальный шунт из участка подкожной вены ноги для обхода пораженного сосуда. Операция проводится под общим наркозом.
В особо сложных случаях выполняется одновременно эндоваскулярная (внутрисосудистая) баллонная ангиопластика со стентированием и шунтирование.
Видео: Что такое сужение сосудов и как с этим бороться
не несет ответственности за достоверность информации, представленной в данном видео ролике. Источник — Медсервис Ижевск
Источники:
- Карпенко А.А., Стародубцев В.Б., Игнатенко П.В., Золоев Д. Г. Гибридные оперативные вмешательства у пациентов с многоуровневым атеросклеротическим поражением артерий нижних конечностей // Ангиология и сосудистая хирургия. 2014. Т. 20, № 2.
- Бондаренко М.А., Лебедева Е.А., Артюшин Б.С. Биомеханический метод исследования влияния атеросклеротических поражений на гемодинамику в артериях нижних конечностей // Известия СПбГЭТУ «ЛЭТИ». 2015. № 9.
- Бегун П.И., Кривохижина О.В., Сухов В.К. Компьютерное моделирование и биомеханический анализ критического состояния и коррекции структур сосудистой системы (Ч. I) // Управление в медицине и биологии. 2005. № 6.
- ОБЛИТЕРИРУЮЩИЙ АТЕРОСКЛЕРОЗ НИЖНИХ КОНЕЧНОСТЕЙ У ЛИЦ СТАРЧЕСКОГО ВОЗРАСТА. Поляков П.И., Горелик С.Г., Железнова Е.А. // Вестник новых медицинских технологий. – 2013. – №1. – С. 98-101.
- ДИАГНОСТИКА ТРОМБОТИЧЕСКИХ ПРОЦЕССОВ В ВЕНАХ НИЖНИХ КОНЕЧНОСТЕЙ В АМБУЛАТОРНОЙ ПРАКТИКЕ. Власова И.В., Тлеубаева Н.В., Власов С.В., Пронских И.В. // Политравма. – 2011. –№3. – С. 65-75.
- https://iliveok.com/health/disease-peripheral-vessels-legs_112749i16070.html
- https://medlineplus.gov/ency/article/000170.htm
Для точной диагностики обращайтесь к специалисту.