5 / 5 ( 1 голос )
Проводящая система сердца отвечает за его главную функцию — сокращения. Она представлена несколькими узлами и проводящими волокнами. Правильное функционирование этой системы обеспечивает нормальный сердечный ритм.
Если же возникают какие-то нарушения, развиваются разного рода аритмии. В статье представлена система проведения импульсов по сердцу. Описано значение проводящей системы, её состояние в норме и при патологии.
Проводящая система представляет собой сложный комплекс кардиомиоцитов
СИНУСОВЫЙ УЗЕЛ
Синусовый узел представляет собой пучок специфической сердечно-мышечной ткани, длина которого достигает 10—20 мм и ширина — 3—5 мм. Он расположен субэпикардиально в стенке правого предсердия, непосредственно сбоку от устья верхней полой вены. Клетки синусового узла расположены в нежной сети, состоящей из коллагеновой и эластической соединительной ткани. Существует два вида клеток синусового узла — водителя ритма или пейсмекерные (Р-клетки) и проводниковые (Т-клетки). Р-клетки генерируют электрические импульсы возбуждения, а Т-клетки выполняют преимущественно функцию проводников. Клетки Р связываются как между собой, так и с клетками Т. Последние, в свою очередь, анастомозируют друг с другом и связываются с клетками Пуркинье, расположенными около синусового узла.
В самом синусовом узле и рядом с ним находится множество нервных волокон симпатического и блуждающего нервов, а в субэпикардиальной жировой клетчатке над синусовым узлом расположены ганглии блуждающего нерва. Волокна к ним исходят в основном из правого блуждающего нерва. Питание синусового узла осуществляется синоатриальной артерией. Это сравнительно крупный сосуд, который проходит через центр синусового узла и от него отходят мелкие ветви к ткани узла. В 60% случаев синоатриальная артерия отходит от правой венечной артерии, а в 40% — от левой.
Синусовый узел является нормальным электрическим водителем сердечного ритма. Через равные промежутки времени в нем возникают электрические потенциалы, возбуждающие миокард и вызывающие сокращение всего сердца. Клетки Р синусового узла генерируют электрические импульсы, которые проводятся клетками Т в близкорасположенные клетки Пуркинье. Последние, в свою очередь, активируют рабочий миокард правого предсердия. Кроме того, по специфическим путям электрический импульс проводится в левое предсердие и атриовентрикулярный узел.
Работа сердца и проводящей системы
Принципом, по которому работает ППС, является иерархия. Это означает, что главным считается самый вышележащий источник импульсов, он обладает возможностью вырабатывать наиболее частые сигналы и «заставлять» усваивать их ритм. Поэтому все остальные части, несмотря на то, что могут сами генерировать волны возбуждения, подчиняются главному пейсмекеру.
В здоровом сердце основной водитель ритма – САУ. Его считают узлом первого порядка. Частота образуемых импульсов у синусового узла соответствует 60 — 80 за одну минуту.
По мере удаления от САУ способность к автоматизму слабеет. Поэтому, если пострадает синусовый узел, то его функцию возьмет на себя АВУ. При этом ритм сердца замедляется до 50 ударов. Если роль водителя ритма будет у ножек Гиса, то больше 40 импульсов в минуту они не смогут образовать. Спонтанное возбуждение волокон Пуркинье генерирует очень редкие удары – до 20 за минуту.
Поддержание скорости движения сигналов возможно благодаря контактам между клетками. Они называются нексусами, за счет низкого сопротивления электрическому току задают правильное направление и быстрое проведение сердечных импульсов.
Рекомендуем прочитать статью о предсердной экстрасистолии. Из нее вы узнаете о причинах патологии, ее симптомах у детей и взрослых, методах диагностики и лечения, а также о мерах профилактики.
А здесь подробнее об аритмии и брадикардии.
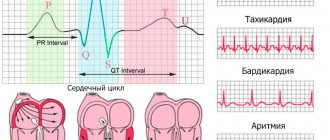
Все главные функции миокарда (автоматизм, возбудимость, проводимость и сократимость) осуществляются благодаря работе проводящей системы. Процесс возбуждения начинается в синусовом узле. Он работает с частотой 60 — 80 импульсов за минуту.
Сигналы по нисходящим волокнам достигают предсердно-желудочкового узла, немного задерживаются, чтобы сократились предсердия, и по пучку Гиса достигают желудочков. Мышечные волокна в этой зоне сокращаются синхронно, так как скорость импульсов максимальная. Такое взаимодействие обеспечивает эффективный сердечный выброс и ритмичную работу отделов сердца.
Довольно существенные проблемы могут причинить человеку дополнительные проводящие пути. Такая аномалия в сердце может приводить к одышке, обморокам и другим неприятностям. Лечение проводится несколькими методами, в т.ч. выполняется эндоваскулярная деструкция.
При экстрасистолии, мерцательной аритмии, тахикардии применяют препараты как новые, современные, так и старого поколения. Актуальная классификация антиаритмических препаратов позволяет быстрее сделать выбор из групп, основываясь на показаниях и противопоказаниях
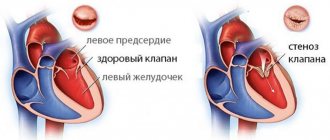
Знать особенности строения сердца человека, схему движения крови, анатомические особенности внутреннего строения у взрослых и ребенка, а также круги кровообращения полезно каждому. Это поможет лучше понять свое состояние при проблемах с клапанами, предсердиями, желудочками.
Для тех, кто подозревает у себя проблемы с ритмом сердца, полезно знать причины и симптомы мерцательной аритмии. Почему она возникает и развивается у мужчин и женщин? В чем отличия пароксизмальной и идиопатической мерцательной аритмии?
Читать также: Кашель при заболевании сердца симптомы
Такой неприятный диагноз, как синдром слабости синусового узла, иногда можно встретить даже у детей. Как он проявляется на ЭКГ? Какие признаки патологии? Какое лечение назначит врач? Можно ли в армию при СССУ?
При изменении структуры сердца может появиться неблагоприятный признак — миграция водителя ритма. Это касается суправентрикулярного, синусового, по предсердиям водителя ритма. Эпизоды могут обнаружиться у взрослых и детей на ЭКГ. Лечение необходимо только при жалобах.
Такое заболевание, как предсердная экстрасистолия, может быть одиночная, частая или редкая, идиопатическа, политропная, блокированная. Какие у нее признаки и причины появления? Как проявится на ЭКГ? Какое лечение возможно?
Определяется внутрижелудочковая проводимость сердца по показаниям на ЭКГ. Причины местных, локаных нарушений у детей, подростков и взрослых отличаются. Какую роль играет ВПС?
Выявляет нижнепредсердный ритм преимущественно на ЭКГ. Причины кроются в ВСД, поэтому может быть установлен даже у ребенка. Ускоренное биение сердца требует лечения в крайнем случае, чаще назначается немедикаментозная терапия
МЕЖУЗЛОВЫЕ ПУТИ
Электрофизиологическими и анатомическими исследованиями в последнее десятилетие было доказано наличие трех специализированных проводниковых путей в предсердиях, связывающих синусовый с атриовентрикулярным узлом: передний, средний и задний межузловые пути (James, Takayasu, Merideth и Titus). Эти пути образованы клетками Пуркинье и клетками, очень похожими на клетки сократительного предсердного миокарда, нервными клетками и ганглиями блуждающего нерва (James).
Передний межузловой путь делится на две ветви — первая из них идет к левому предсердию и называется пучком Бахманна, а вторая спускается вниз и кпереди по межпредсердной перегородке и достигает верхней части атриовентрикулярного узла.
Средний межузловой путь, известный под названием пучок Венкебаха, начинается от синусового узла, проходит позади верхней полой вены, спускается вниз по задней части межпредсердной перегородки и, анастомозируя с волокнами переднего межузлового пути, достигает атриовентрикулярного узла.
Задний межузловой путь, названный пучком Тореля, отходит от синусового узла, идет вниз и кзади, проходит непосредственно над коронарным синусом и достигает задней части атриовентрикулярного узла. Пучок Тореля самый длинный из всех трех межузловых путей.
Все три межузловые пути анастомозируют между собой недалеко от верхней части атриовентрикулярного узла и связываются с ним. В некоторых случаях от анастомоза межузловых путей отходят волокна, которые обходят атриовентрикулярный узел и сразу достигают его нижней части, или же доходят до того места, где он переходит в начальную часть пучка Гиса.
Анатомия
ПСС состоит из двух взаимосвязанных частей: синоатриальной (синусно-предсердной) и атриовентрикулярной (предсердно-желудочковой).
К синоатриальной относят синоатриальный узел
(
узел Киса-Фляка
), три пучка межузлового быстрого проведения, связывающие синоатриальный узел с
атриовентрикулярным
и межпредсердный пучок быстрого проведения, связывающий синоатриальный узел с левым предсердием.
Атриовентрикулярная часть состоит из атриовентрикулярного узла
(
узел Ашоффа–Тавара
),
пучка Гиса
(включает в себя общий ствол и три ветви: левая передняя, левая задняя и правая) и проводящих
волокон Пуркинье.
АТРИОВЕНТРИКУЛЯРНЫЙ УЗЕЛ
Атриовентрикулярный узел находится справа от межпредсердной перегородки над местом прикрепления створки трехстворчатого клапана, непосредственно рядом с устьем коронарного синуса. Форма и размеры его разные: в среднем длина его достигает 5-6 мм, а ширина — 2-3 мм.
Подобно синусовому узлу, атриовентрикулярный узел содержит также два вида клеток — Р и Т. Однако имеются значительные анатомические различия между синоаурикулярным и атриовентрикулярным узлами. В атриовентрикулярном узле гораздо меньше Р-клеток и незначительное количество сети коллагеновой соединительной ткани. У него нет постоянной, центрально проходящей артерии. В жировой клетчатке за атриовентрикулярным узлом, вблизи устья коронарного синуса, находится большое число волокон и ганглиев блуждающего нерва. Кровоснабжение атриовентрикулярного узла происходит посредством ramus septi fibrosi, называемой еще артерией атриовентрикулярного узла. В 90% случаев она отходит от правой венечной артерии, а в 10% — от ramus circumflexus левой венечной артерии.
Клетки атриовентрикулярного узла связываются анастомозами и образуют сетчатую структуру. В нижней части узла, перед переходом в пучок Гиса, клетки его располагаются параллельно друг другу.
ПУЧОК ГИСА
Пучок Гиса, названный еще и атриовентрикулярным пучком, начинается непосредственно в нижней части атриовентрикулярного узла, и между ними нет ясной грани. Пучок Гиса проходит по правой части соединительнотканного кольца между предсердиями и желудочками, названного центральным фиброзным телом. Эта часть известна под названием начальной проксимальной или пенетрирующей части пучка Гиса. Затем пучок Гиса переходит в задне-нижний край мембранозной части межжелудочковой перегородки и доходит до ее мышечной части. Это так называемая мембранозная часть пучка Гиса. Пучок Гиса состоит из клеток Пуркинье, расположенных в виде параллельных рядов с незначительными анастомозами между ними, покрытых мембраной из коллагеновой ткани. Пучок Гиса расположен совсем рядом с задней некоронарной створкой аортального клапана. Длина его около 20 см. Питание пучка Гиса осуществляется артерией атриовентрикулярного узла.
Иногда от дистальной части пучка Гиса и начальной части левой ножки его отходят короткие волокна, идущие в мышечную часть межжелудочковой перегородки. Эти волокна называются параспецифическими фибрами Махайма.
До пучка Гиса доходят нервные волокна блуждающего нерва, но в нем нет ганглиев этого нерва.
Электрическая активность клеток миокарда
В естественных условиях клетки миокарда находятся в состоянии ритмической активности (возбуждения), поэтому об их потенциале покоя можно говорить лишь условно. У большинства клеток он составляет около 90 мВ и определяется почти целиком концентрационным градиентом ионов К+.
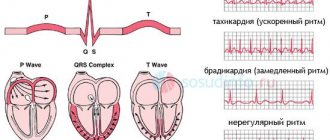
Потенциалы действия (ПД), зарегистрированные в разных отделах сердца при помощи внутриклеточных микроэлектродов, существенно различаются по форме, амплитуде и длительности (рис. 7.3, А). На рис. 7.3, Б схематически показан ПД одиночной клетки миокарда желудочка. Для возникновения этого потенциала потребовалось деполяризовать мембрану на 30 мВ. В ПД различают следующие фазы: быструю начальную деполяризацию — фаза 1; медленную реполяризацию, так называемое плато — фаза 2; быструю реполяризацию — фаза 3; фазу покоя — фаза 4.
Фаза 1 в клетках миокарда предсердий, сердечных проводящих миоцитов (волокна Пуркинье) и миокарда желудочков имеет ту же природу, что и восходящая фаза ПД нервных и скелетных мышечных волокон — она обусловлена повышением натриевой проницаемости, т. е. активацией быстрых натриевых каналов клеточной мембраны. Во время пика ПД происходит изменение знака мембранного потенциала (с —90 до +30 мВ).
Деполяризация мембраны вызывает активацию медленных натрий-кальциевых каналов. Поток ионов Са2+ внутрь клетки по этим каналам приводит к развитию плато ПД (фаза 2). В период плато натриевые каналы инактивируются и клетка переходит в состояние абсолютной рефрактерности. Одновременно происходит активация калиевых каналов. Выходящий из клетки поток ионов К+ обеспечивает быструю реполяризацию мембраны (фаза 3), во время которой кальциевые каналы закрываются, что ускоряет процесс реполяризации (поскольку падает входящий кальциевый ток, деполяризующий мембрану).
Реполяризация мембраны вызывает постепенное закрывание калиевых и реактивацию натриевых каналов. В результате возбудимость миокардиальной клетки восстанавливается — это период так называемой относительной рефрактерности.
В клетках рабочего миокарда (предсердия, желудочки) мембранный потенциал (в интервалах между следующими друг за другом ПД) поддерживается на более или менее постоянном уровне. Однако в клетках синусно-предсердного узла, выполняющего роль водителя ритма сердца, наблюдается спонтанная диастолическая деполяризация (фаза 4), при достижении критического уровня которой (примерно —50 мВ) возникает новый ПД (см. рис. 7.3, Б). На этом механизме основана авторитмическая активность указанных сердечных клеток. Биологическая активность этих клеток имеет и другие важные особенности: 1) малую крутизну подъема ПД; 2) медленную реполяризацию (фаза 2), плавно переходящую в фазу быстрой реполяризации (фаза 3), во время которой мембранный потенциал достигает уровня —60 мВ (вместо —90 мВ в рабочем миокарде), после чего вновь начинается фаза медленной диастолической деполяризации. Сходные черты имеет электрическая активность клеток предсердно-желудочкового узла, однако скорость спонтанной диастолической деполяризации у них значительно ниже, чем у клеток синусно-предсердного узла, соответственно ритм их потенциальной автоматической активности меньше.
Ионные механизмы генерации электрических потенциалов в клетках водителя ритма полностью не расшифрованы. Установлено, что в развитии медленной диастолической деполяризации и медленной восходящей фазы ПД клеток синусно-предсердного узла ведущую роль играют кальциевые каналы. Они проницаемы не только для ионов Са2+, но и для ионов Na+. Быстрые натриевые каналы не принимают участия в генерации ПД этих клеток.
Скорость развития медленной диастолической деполяризации регулируется автономной (вегетативной) нервной системой. В случае влияния симпатической части медиатор норадреналин активирует медленные кальциевые каналы, вследствие чего скорость диастолической деполяризации увеличивается и ритм спонтанной активности возрастает. В случае влияния парасимпатической части медиатор АХ повышает калиевую проницаемость мембраны, что замедляет развитие диастолической деполяризации или прекращает ее, а также гиперполяризует мембрану. По этой причине происходит урежение ритма или прекращение автоматии.
Способность клеток миокарда в течение жизни человека находиться в состоянии непрерывной ритмической активности обеспечивается эффективной работой ионных насосов этих клеток. В период диастолы из клетки выводятся ионы Na+, а в клетку возвращаются ионы К+. Ионы Са2+, проникшие в цитоплазму, поглощаются эндоплазматической сетью. Ухудшение кровоснабжения миокарда (ишемия) ведет к обеднению запасов АТФ и креатинфосфата в миокардиальных клетках; работа насосов нарушается, вследствие чего уменьшается электрическая и механическая активность миокардиальных клеток.
ПРАВАЯ И ЛЕВАЯ НОЖКИ ПУЧКА ГИСА
Пучок Гиса в нижней части, названной бифуркацией, разделяется на две ножки — правую и левую, которые идут субэндокардиально или интракардиально по соответствующей стороне межжелудочковой перегородки. Правая ножка представляет собой длинный, тонкий, хорошо обособленный пучок, состоящий из множества волокон, имеющих незначительные проксимальные разветвления или без таковых. В дистальной части правая ножка пучка Гиса выходит из межжелудочковой перегородки и достигает передней сосочковой мышцы правого желудочка, где разветвляется и связывается анастомозами с волокнами сети Пуркинье.
Несмотря на усиленные морфологические изучения, проводимые в последние годы, структура левой ножки пучка Гиса остается невыясненной. Существуют две основные схемы строения левой ножки пучка Гиса. Согласно первой схеме (Rosenbaum и сотр.), левая ножка еще с самого начала делится на две ветви — переднюю и заднюю. Передняя ветвь — относительно более длинная и тонкая — достигает основания передней сосочковой мышцы и разветвляется в передне-верхней части левого желудочка. Задняя ветвь — относительно короткая и толстая — достигает основания задней сосочковой мышцы левого желудочка. Таким образом внутрижелудочковая проводниковая система представлена тремя проводящими путями, названными Rosenbaum и сотр. фасцикулами, — правой ножкой, передней ветвью и задней ветвью левой ножки пучка Гиса. Множество электрофизиологических исследований поддерживают мнение о трехпучковой (трифасцикулярной) внутрижелудочковой проводниковой системе.
По второй схеме (James и сотр.) считается, что в отличие от правой ножки, левая не представляет собой обособленного пучка. Левая ножка еще в самом начале, отходя от пучка Гиса, разделяется на множество варьирующих по числу и толщине волокон, которые веерообразно разветвляются субэндокардиально по левой стороне межжелудочковой перегородки. Два из множества разветвлений образуют более обособленные пучки — один, расположенный спереди, — в направлении передней, а другой сзади — в направлении задней сосочковой мышцы.
Как левая, так и правая ножка пучка Гиса, подобно межузловым путям предсердий, составлены из двух видов клеток — клеток Пуркинье и клеток, очень похожих на клетки сократительного миокарда. Большая часть правой и передние две трети левой ножки кровоснабжаются септальными веточками левой передней нисходящей артерии. Задняя треть левой ножки питается септальными веточками задней нисходящей артерии. Существует множество транссептальных анастомозов между септальными веточками передней нисходящей венечной артерии и веточками задней нисходящей венечной артерии (James). Волокна блуждающего нерва доходят до обеих ножек пучка Гиса, однако в проводниковых путях желудочков нет ганглиев этого нерва.
Как определить
Для выявления нарушений проводимости сердца используют инструментальные методы диагностики и функциональные пробы. Диагностировать нарушения можно даже у плода.
Таблица. Методы определения сердечной проводимости:
| Метод | Характеристика |
| Кардиотокография | Это метод, позволяющий оценить функцию сердца плода. Как проводится КТГ? Используется ультразвуковой датчик, который регистрирует частоту сердечных сокращений. Одновременно регистрируется тонус матки |
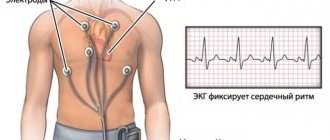
| Электрокардиография | Основной метод, регистрирующий любые изменения проводимости сердца — это ЭКГ. Метод основан на регистрации специальным аппаратом электрических потенциалов сердца, затем осуществляется их графическая запись |
| УЗИ сердца | Позволяет выявить изменения основных частей проводящей системы сердца, органические поражения миокарда |
| Чреспищеводное электрофизиологическое исследование | Изучение сократимости сердца при воздействии на него физиологическими дозами тока. Как проводится ЧПЭФИ сердца? Для этого проводят по пищеводу электрод таким образом, чтобы его конец встал напротив левого желудочка. Затем подается электроток и записывается ответ миокарда на раздражение |
На основании полученных данных устанавливается диагноз, определяется лечебная тактика.
Диагностика осуществляется с помощью электрокардиографии и других методов
Проводящая система сердца — это комплекс специализированных кардиомиоцитов, обеспечивающих последовательное и согласованное сокращение миокарда. При наличии органических заболеваний или при воздействии внешних причин нарушается физиология сокращений, возникают аритмии. Диагностика проводится с помощью инструментальных методов. Лечение зависит от вида аритмии.
ВОЛОКНА СЕТИ ПУРКИНЬЕ
Конечные разветвления правой и левой ножек пучка Гиса связываются анастомозами с обширной сетью клеток Пуркинье, расположенных субэндокардиально в обоих желудочках. Клетки Пуркинье представляют собой видоизмененные клетки миокарда, которые непосредственно связываются с сократительным миокардом желудочков. Электрический импульс, поступающий по внутрижелудочковым проводящим путям, достигает клеток сети Пуркинье и отсюда переходит непосредственно к сократительным клеткам желудочков, вызывая сокращение миокарда.
Нервные волокна блуждающего нерва не доходят до сети волокон Пуркинье в желудочках. Клетки сети волокон Пуркинье питаются кровью из капиллярной сети артерий соответствующего района миокарда.
Возможные нарушения
Под воздействием внешних и внутренних причин в проводящей системе могут возникать различные нарушения. Чаще они обусловлены органическими поражениями миокарда или при аномалиях проводящих путей сердца.
Нарушения проведения импульса бывают двух типов:
- с ускорением проведения;
- с замедлением проведения.
В первом случае развиваются различные тахиаритмии, во втором — брадиаритмии и блокады.
Нарушения проводимости предсердий
В данном случае страдает синоатриальный узел и межпредсердные/межузловые пучки.
Таблица. Нарушения проводимости предсердий:
| Форма | Характеристика | Инструкция по лечению |
| Предсердная тахикардия | Не считается заболеванием. Наблюдается увеличение частоты сокращений до 100 в минуту. Обусловлено обычно внесердечными причинами — страх, напряжение, боль, лихорадка | Специфического лечения не требует |
| Синдром слабости синусового узла | Снижение способности САУ к генерации импульсов. Является причиной предсердной тахикардии, фибрилляции предсердий | Лечение проводится антиаритмическими препаратами или установкой кардиостимулятора |
| Синоатриальная блокада | Замедление или полное прекращение проведения импульсов от САУ к предсердиям. Выделяют три степени тяжести. Третья степень представлена полным прекращением функции САУ, в результате чего возникает асистолия или функция водителя ритма переходит к АВ-узлу. Причинами являются обезвоживание, передозировка лекарств | Лечение симптоматическое, при тяжелой степени рекомендуется установка искусственного водителя ритма |
| Фибрилляция предсердий | Нерегулярное сокращение отдельных участков миокарда предсердий, достигающее частоты 350-400 в минуту. Бывает приступообразной и постоянной. Чаще развивается на фоне органических заболеваний сердца | Лечение проводится антиаритмическими препаратами |
| Трепетание предсердий | Регулярное сокращение предсердий с частотой 250-350 в минуту. Также бывает приступообразным или постоянным, развивается на фоне органических поражений миокарда | Лечение проводится антиаритмическими средствами |
Предсердные нарушения проводимости возникают реже и протекают легче, чем нарушения внутрижелудочковой проводимости.
АВ-блокады
AV-проводимость — это процесс передачи импульса от САУ на желудочки сердца через АВ-узел. При замедлении или полном прекращении передачи импульса развиваются АВ-блокады.
Выделяют три степени этого состояния:
- Удлинение интервала P-Q более 0,2 с. Наблюдается при обезвоживании, передозировке сердечных гликозидов. Клинически не проявляется.
- Эта степень подразделяется на 2 типа — Мобитц 1 и Мобитц 2. В первом случае наблюдается постепенное удлинение интервала P-Q, пока не произойдет выпадение желудочкового комплекса. Во втором слечае желудочковый комплекс выпадает без предыдущего удлинения интервала P-Q. Причинами АВ-блокады второй степени являются органические поражения сердца.
- При третьей степени импульс от САУ на желудочки не проводится. Они сокращаются в собственном ритме под влиянием импульсов от волокон Пуркинье. Клиническая картина представлена частыми головокружениями, обмороками.
Лечение при первой степени не требуется, при второй и третьей устанавливают кардиостимулятор.
Нарушение внутрижелудочкового проведения
В результате замедления проведения импульса по пучку Гиса возникает полная или неполная блокада его ножек. Неполная блокада клинически не проявляется, на ЭКГ имеются преходящие изменения. Полная блокада чаще встречается на правой ножке, чем на левой. Возникать может на фоне полного здоровья, либо при наличии органических поражений сердца.
Если желудочковая проводимость нарушена в сторону ускорения, возникают тахиаритмии.
Таблица. Виды желудочковых тахиаритмий:
| Форма | Характеристика | Лечение |
| Пароксизмальная тахикардия | Происходит учащение желудочковых сокращений до 140-200 в минуту. Возникает на фоне органических поражений миокарда. Проявляется головокружением, приступами потери сознания | Лечение специфическое |
| Фибрилляция желудочков | Частота сокращений миокарда желудочков до 280 в минуту | Реанимация |
| Трепетание желудочков | Хаотичный ритм, затем остановка кровообращения | Реанимация |
Если нарушена внутрижелудочковая проводимость, наблюдается более худший прогноз, чем при нарушении проведения по предсердиям.