Интересно, как чувствует себя ребенок в утробе матери? Если принимать во внимание только субъективные и окрашенные эмоциями ощущения мамы, узнать правду довольно непросто. К счастью, существуют специальные виды обследования, позволяющие проследить за развитием плода, один из них — кардиотокография.
В нашей клинике вы имеете возможность пройти полную диагностику и проконсультироваться у ведущих специалистов страны, в том числе у кандидатов и докторов медицинских наук, профессоров. Наше экспертное ультразвуковое оборудование Voluson 10 (подобным могут похвастать лишь единицы клиник) незаменимо для диагностики развития плода, выявления врожденных аномалий и пороков развития (таких, как пороки сердца, заячья губа и т.д.), раннего обнаружения опухолей и других серьезных патологий.
Современная диагностика развития плода включает следующие методы:
- ультразвуковое исследование (УЗИ плода) — помогает увидеть строение органов и тела ребенка, оценить его приблизительный вес;
- метод допплерографии — показывает состояние кровотока плода;
- кардиотокография — позволяет оценить и записать сердцебиение ребенка.
1 УЗИ сканер Voluson 10
2 Кардиотокография (КТГ)
3 Кардиотокография (КТГ)
Что такое кардиотокография?
Этот безопасный и высокоэффективный метод диагностики позволяет оценить состояние и развитие плода по характеру его сердцебиения.
Исследование учитывает частоту сердцебиения в зависимости от сокращений матки, активности плода и воздействия внешних раздражителей. КТГ является обязательной составляющей комплексного пренатального скрининга, наряду с ультразвуковым исследованием и допплерографией плода. Результаты исследования могут серьезно повлиять на тактику ведения беременности и самих родов.
КТГ, помимо частоты сердечных сокращений (ЧСС), регистрирует и маточные сокращения (это делается с помощью специального тензометрического датчика).
С помощью кардиотокографии можно увидеть признаки кислородной недостаточности (гипоксии) плода. Кислородная недостаточность очень опасна, поскольку может привести к задержке развития плода, увеличивает риск различных нарушений в процессе родов и послеродовом периоде.
Исследование абсолютно безопасно для беременной женщины и ее ребенка.
Прослушивание сердцебиения ребенка
Прослушать ритмику и частоту сердцебиение у эмбриона на медицинской аппаратуре можно уже с 3-й недели.
- В 6-8 недель – частота сердцебиения варьирует в пределах 110-130 уд/мин.
- С 8 и по 11 недели – показатели достигают до 190 уд/мин.
- С 11-12 недель они стабильно держатся на отметке в 140-160 уд/мин.
При оценке частоты сердцебиения ребенка принимаются во внимание, как сроки течения беременности, так и общее состояние матери. Ведь все это в своем комплексе будет определять частоту, интенсивность сердцебиения, развитие сердечно-сосудистой системы ребенка.
Принципы работы кардиотокографии
Особенности проведения исследования:
КТГ лучше всего проводить на сроке около 32 недель. В более раннем периоде беременности достаточно сложно исследовать сердцебиение ребенка.
На сроке до 30 недель кардиотокографию применяют, если доктору не удается найти точку, в которой прослушивается сердце плода. В этих случаях аппарат может быть более чувствительным и точным, чем человеческое ухо.
Время проведения записи — от 30 до 90 минут, что связано с периодами сна и бодрствования плода. КТГ делают во время активной фазы. Данные предоставляются в виде графиков, которые фиксируются на бумажной ленте.
Перед обследованием женщине необходимо отдохнуть, выспаться, неплотно поесть.
Непосредственно перед процедурой на рабочий датчик наносится гель, который усиливает проводимость импульсов.
В процессе родов с помощью КГТ исследуются маточные сокращения и сердечный ритм плода.
Важно! Анализировать результаты должен опытный специалист, только он сможет отличить норму от патологии.
В клинике «МедикСити» кардиотокография проводится на современном высокоточном УЗ-оборудовании, что позволяет врачу-гинекологу получить четкую картину состояния плода и применить правильную тактику ведения беременности и родов. В некоторых случаях на основании данных кардиотокографии врач может порекомендовать женщине госпитализацию.
1 Кардиотокография в МедикСити
2 Кардиотокография в МедикСити
3 Кардиотокография в МедикСити
Рекомендации по клиническому применению для акушеров-гинекологов
Интранатальный мониторинг частоты сердечных сокращений плода: термины, описание и основные принципы управления
Данный Практический Бюллетень был разработан Комитетом ACOG на основе Практических Бюллетеней совместно с Джорджем А. Макоунс (доктором медицины). Данная информация предназначена для практикующих врачей для принятия решения при оказании акушерской и гинекологической помощи. Данные рекомендации не носят обязательный характер как единственно верный метод лечения или проведения процедур. Их применение на практике может быть обусловлено потребностями определенного пациента, располагаемыми ресурсами и ограничениями, характерными для лечебного учреждения или вида клинической практики.
Рис. 1 Фетальный монитор Avalon FM20
Американская коллегия акушеров и гинекологов (ACOG)
Большинство последних лет, по которым есть доступные данные, в Соединенных Штатах было проведено мониторное наблюдение примерно 3.4 миллионов плодов (85% от примерно 4 миллионов рожденных живыми), что делает его самой распространенной акушерской процедурой. Несмотря на широкое применение данного метода исследования, ведутся споры об эффективности мониторного наблюдения за состоянием плода, вариабельности результатов у разных и одного исследователей, терминологии, системы интерпретации и алгоритмов управления. Более того, очевидно, что при использовании мониторного наблюдения плода количество родоразрешений путем кесарева сечения становится больше по сравнению с естественными родами. Целью данного документа является обзор терминологии, применяемой для оценки частоты сердечных сокращений плода, обзор данных по эффективности мониторного наблюдения за состоянием плода, определение преимуществ и недостатков мониторного наблюдения, а также описание системы классификации данных мониторного наблюдения.
Совокупность таких факторов как дородовые осложнения, недостаточное кровоснабжение матки, нарушение функций плаценты и осложнения во время родов, может привести к неблагоприятному исходу. Такие факторы как гипертония, нарушение развития плода и преждевременные роды создают предпосылки для неблагоприятного исхода родов, они также являются причиной небольшого количества асфиктических травм. В результате исследований нормальных беременностей с асфиксией плода, 63% исследуемых не входили в группу риска.
Мозг плода управляет частотой сердечных сокращений посредством совокупности импульсов симпатической и парасимпатической нервной системы. Поэтому мониторинг ЧСС плода может быть использован для определения уровня обеспечения плода кислородом. В 1980 году в исследовании приняло участие 45% беременных женщин. В 1988 г. — 62%. В 1992 г. — 74% и 85% в 2002 году. Несмотря на частое применение мониторного наблюдения плода, недостатки данного метода включают недостаточную достоверность заключений внутри и между обозревателями, неопределенную эффективность и высокое относительное число ложно позитивных заключений.
Мониторинг частоты сердечных сокращений плода может быть проведен как инвазивно, так и неинвазивно. В большинстве мониторов для неинвазивного измерения ЧСС используется доплеровское устройство с использованием автоматизированной системы интерпретации и подсчета доплеровских сигналов. Инвазивный мониторинг ЧСС плода проводится при помощи специальных электродов, представляющих собой провод в форме спирали, который помещают на череп плода или другую предлежащую часть плода.
Руководство по терминологии и интерпретации результатов мониторинга частоты сердечных сокращений плода.
В апреле 2008 г. Национальным институтом детского здоровья и развития человека им. Юнис Кеннеди Шривер, Американской коллегией акушеров и гинекологов и Медицинским обществом матери и плода была организована конференция, посвященная вопросам автоматизированного мониторинга ЧСС плода. В 2008 году на конференции собрались различные группы исследователей, как эксперты, так и просто заинтересованные лица, для разработки трех основных задач:
1) обзор и обновление терминологии для классификации графиков ЧСС плода, принятых на предыдущих семинарах;
2) оценка существующей системы классификации для интерпретации специфических графиков ЧСС плода и создание рекомендаций по таким системам для применения в Соединенных Штатах;
3) создание рекомендаций по основным направлениям исследования в области мониторного наблюдения за состоянием плода.
Для полного клинического толкования результатов мониторного наблюдения необходимо определить и изучить сокращения матки, максимально допустимые значения и изменчивость базовой кривой ЧСС плода, наличие ускорений, периодических или эпизодических замедлений, а также изменение данных параметров с течением времени. Количество исходных условий и факторов, применяемых для интерпретации ЧСС в Соединенных Штатах, занимает центральное место в предложенной системе терминологии и интерпретации. Два из таких условий наиболее важны. Первое, терминологическая база изначально была разработана для визуальной оценки графиков ЧСС плода, но необходимо, чтобы она была совместима с компьютеризированными системами интерпретации данных. Второе, терминология должна подходить не только для интранатальных, но и для предродовых обследований.
Сокращения матки определяются как количество сокращений в течение 10-минутных периодов, усредненных по 30 минут. Только частота сокращений — это частичная оценка активности матки. В клинической практике также важны и другие параметры, такие как длительность сокращений, их интенсивность и время расслабления между сокращениями.
Для описания активности матки используется терминология, приведенная ниже:
- Нормальная: 5 сокращений или меньше в течение 10 минут каждые 30 минут.
- Тахикардия: более 5-ти сокращений в течение 10 минут из 30-минутного интервала.
Параметры сокращения матки:
- Термины «гиперстимуляция» и «гиперсокращение» не определены, и они должны быть исключены из терминологической базы.
- Тахикардия всегда определяется как наличие или отсутствие замедления соответствующей кривой ЧСС плода.
- Термин «тахикардия» относится как к самопроизвольным, так и к искусственно вызванным сокращениям матки. Действия медицинского персонал при возникновении тахикардии могут быть различными, в зависимости от вида сокращений: самопроизвольных или стимулированных.
В таблице 1 приведены термины и определения EFM, разработанные в 2008 году Рабочей группой Национального Института детского здоровья и развития человека. Замедление считается повторяющимся, если оно происходит в течение, по крайней мере, половины сокращения матки.
Классификация графиков частоты сердечных сокращений плода
В мире и Соединенных Штатах используется множество различных систем интерпретации результатов мониторного наблюдения за состоянием плода (4–6). Основываясь на тщательном изучении существующих критериев, для классификации графиков ЧСС плода рекомендуется применять трехуровневую систему (смотрите таблицу). Необходимо понимать, что графики кривых сердцебиения плода отображают информацию о текущем кислотно-щелочном состоянии плода. Классификация кривых сердцебиения плода служат для оценки состояния плода на данный момент времени; графики могут и будут изменяться. В зависимости от клинических условий и применяемых методов анализа кривые ЧСС плода могут колебаться между категориями.
Категория I: нормальные кривые ЧСС плода. График ЧСС плода I категории показывает, с большой долей вероятности, нормальное кислотно-щелочное состояние плода на момент проведения обследования. Графики ЧСС плода I категории могут быть получены стандартным образом, не требуется выполнять каких-либо дополнительных действий.
Категория II: неопределенные кривые ЧСС плода. Графики ЧСС плода II категории не являются показателями нарушения кислотно-щелочного состояния плода, пока еще нет четкого представления о классификации таких кривых как Категория I или Категория III. Необходимо проверить кривые ЧСС плода II категории, и продолжить наблюдение, а затем повторно их проверить, учитывая все клинические условия. В некоторых случаях при получении кривых ЧСС II категории необходимо провести дополнительные тесты, чтобы проверить состояние плода, или внутриматочные реанимационные мероприятия.
Категория III: аномальные кривые ЧСС плода. Графики ЧСС плода III категории показывают аномальное кислотно-щелочное состояние плода на момент проведения обследования. Кривые ЧСС плода III категории необходимо срочно проверить. В зависимости от клинических условий, действия по исправлению аномальной ЧСС плода включают, но не ограничиваются, подачу дополнительного кислорода матери, изменение положения матери, остановку родоусиления и повышение давления при гипотонии матери. Если данные методы не помогают, то необходимо провести родоразрешение.
Таблица 1. Термины и определения для автоматизированного мониторинга плода
| График | Описание |
| Базовая кривая |
— Повторяющихся или эпизодических изменений — Периодов значительных изменений ЧСС — Сегментов кривой, которые отличаются более чем на 25 ударов в минуту
|
| Изменчивость ЧСС плода |
|
| Ускорение |
|
| Брадикардия на высоте сокращения матки |
|
| Брадикардия в начале сокращения матки |
|
| Брадикардия при сокращении пуповины |
|
| Длительное замедление |
|
| Синусоидальный ритм |
|
Трехуровневая система интерпретации частоты сердечных сокращений плода
Категория I
Кривые ЧСС плода I категории включают все следующие элементы:
- Диапазон ЧСС плода: 110 — 160 ударов в минуту (уд/мин)
- Изменчивость ЧСС плода: средняя
- Брадикардия на высоте сокращения матки или при сокращении пуповины: отсутствует
- Брадикардия в начале сокращения матки: наличие или отсутствие
- Ускорения: наличие или отсутствие
Категория II
К кривым ЧСС плода II категории относятся все графики кривых, не вошедших в категорию I или категорию II. Они представляют собой существенную группу, которая может встречаться в клинической практике. Примеры кривых ЧСС плода II категории: Исходная частота
- Брадикардия не сопровождается отсутствием изменений базовой кривой.
- Тахикардия
Изменчивость базовой кривой ЧСС плода
- Минимальное изменение базовой кривой.
- Отсутствие изменения базовой кривой не сопровождается периодическими замедлениями.
- Заметное изменение базовой кривой.
Ускорения
- Отсутствие искусственно вызванных ускорений ЧСС после стимуляции плода.
Периодические или эпизодические замедления
- Периодическая брадикардия при сокращении пуповины сопровождается минимальным или небольшим изменением базовой кривой.
- Период длительного замедления составляет 2 минут и дольше, но не более 10 минут.
- Периодическая брадикардия на высоте сокращения матки со значительным изменением базовой кривой.
- Брадикардия при сокращении пуповины характеризуется и другими признаками, такими как медленный возврат к базовой кривой, «пики» или «плечи».
Категория III
К кривым ЧСС плода III категории относятся:
- Отсутствие изменения базовой кривой ЧСС и любое из следующих проявлений:
— Периодическая брадикардия на высоте сокращения матки — Периодическая брадикардия при сокращении пуповины — Брадикардия
- Синусоидальнаякривая
Рекомендации по просмотру результатов автоматизированного мониторинга частоты сердечных сокращений плода
При применении фетального монитора во время родов, медицинский персонал или врач должны регулярно проверять его показания. Если у пациента нет осложнений, то кривую ЧСС плода нужно проверять примерно один раз каждые 30 минут на первой стадии схваток, и каждые 25 минут на второй стадии. Соответствующая частота проверки показаний пациентов с осложнениями (например, нарушение развития плода, поздний токсикоз (преэклампсия)) составляет каждые 15 минут на первой стадии схваток и каждые 5 минут на второй стадии. Медицинское учреждение периодически должно составлять отчет, что проводилась графическая регистрация ЧСС плода. Кривые ЧСС плода, как часть медицинской карты пациента, должны быть помечены и доступны для изучения в случае необходимости. Целесообразно хранить кривые ЧСС плода в цифровом формате в виде микрофильмов, без возможности повторной записи или редактирования файлов.
Клинические заключения и рекомендации
1) Насколько эффективен интранатальный автоматизированный мониторинг ЧСС плода?
Эффективность автоматизированного мониторинга плода(EFM) во время родов оценивается его способностью уменьшить риск возникновения осложнений, таких как конвульсии новорожденного, церебральный паралич или интранатальная смерть плода, при понижении необходимости хирургического вмешательства акушера, например, операций во время естественных родов или кесарева сечения. Для сравнения преимуществ применения мониторного наблюдения плода с другими методами наблюдения во время родов, нет данных рандомизированных клинических исследований. Поэтому преимущества EFM определяются из отчетов, в которых сравнивается данный метод с периодической аускультацией.
По результатам мета-анализа, объединяющего данные рандомизированных клинических исследований, направленных на сравнение методов наблюдения, сделаны следующие заключения:
- При использовании мониторного наблюдения плода, по сравнению с периодической аускультацией, увеличилось общее количество родов путем кесарева сечения (коэффициент риска [RR], 1.66; 95% доверительный интервал [CI], 1.30 — 2.13), а также родов путем кесарева сечения при аномальной ЧСС или ацидозе, или в обоих этих случаях (RR. 2.37; 95% CI, 1.88 — 3.00).
- ИспользованиеEFMпривело к увеличению риска применения во время естественных родов вакуума и хирургических щипцов (RR, 1.16; 95% CI, 1.01 — 1.32).
- Применение EFM не уменьшило перинатальную смерть (RR, 0.85; 95% CI, 0.59 — 1.23).
- Применение EFM привело к увеличению риска возникновения конвульсий новорожденного (RR, 0.50, 95% CI, 0.31 — 0.80).
- Применение мониторного наблюдения не уменьшило риск развития церебрального паралича (RR, 1.74; 95% CI, 0.97 — 3.11).
Необоснованным является ожидание, что неопределенные кривые ЧСС плода могут предсказывать развитие церебрального паралича. Положительная прогностическая значимость неопределенных кривых ЧСС при определении наличия церебрального паралича у отдельных новорожденных весом 2,500 гр. и более составляет 0.14%. Это значит, что из 1,000 плодов с неопределенными кривыми ЧСС только один или два будут иметь церебральный паралич. Относительное число ложно позитивных заключений при мониторном наблюдении для предсказания наличия церебрального паралича крайне высоко, более 99%.
По доступным данным, хотя их количество ограничено, можно предположить, что применение автоматизированного мониторного наблюдения не приводит к уменьшению риска развития церебрального паралича. В некоторых исследованиях предполагается, что церебральный паралич не изменяется с течением времени, несмотря на широкое распространение мониторного наблюдения плода. Основным объяснением того, почему распространение церебрального паралича не уменьшилось из-за применения метода EFM является то, что 70% случаев происходит до начала родов; и только 4% случаев энцефалопатии можно полностью отнести к интранатальным мероприятиям.
Принимая во внимание, что доступные данные четко не отображают преимущества мониторного наблюдения (EFM) над периодической аускультацией, даже если метод EFM применяется на пациентах, не имеющих осложнений. По техническим причинам невозможно здесь привести рекомендации как часто нужно проводить аускультацию сердцебиения. Одно проспективное исследование показало, что график проведения аускультации соблюдается только в 3% случаев. Основная причина нарушения проведения периодической аускультации заключается в частоте проверки и соблюдении всех требуемых условий такой регистрации.
Метод периодической аускультации подходит не для всех беременных. Большинство клинических исследований, в которых проводится сравнение мониторного наблюдения плода с периодической аускультацией, исключали участников с высокой степенью риска неблагоприятного исхода беременности, в этом случае относительная безопасность метода периодической аускультации довольно сомнительна. При проведении родов у женщин с высоким риском возникновения осложнений (например, потенциальное нарушение развития плода, поздний токсикоз и диабет I типа) необходимо непрерывно наблюдать за пациентом используя фетальный монитор.
Нет сравнительных данных, определяющих оптимальную частоту проведения периодической аускультации при отсутствии факторов риска. Единственный метод — это регистрация и оценка ЧСС плода каждые 15 минут активной фазы первой стадии схваток и, по крайней мере, каждые 5 минут во второй стадии.
2) В чем заключается расхождение внутри и между обозревателями при оценке результатовинтранатального мониторинга плода?
При интерпретации кривых ЧСС плода существует большая вариабельность результатов одного исследователя и группы исследователей. Например, при изучении тремя акушерами 50-ти кардиотокограмм, их мнения совпадали только в 22% случаев. Два месяца спустя, во время повторного изучения тех же 50-ти графиков, 21% кривых врачи интерпретировали иначе, чем при первой их оценке. В другом исследовании 5 акушеров отдельно друг от друга проводили расшифровку 150 кардиотокограмм. Акушеры одинаково идентифицировали примерно 29% случаев, что указывает на низкую согласованность заключений различных исследователей.
Интерпретация кардиотокограмм чаще всего совпадает, когда для изучения представлены нормальные кривые. При интерпретации кривых, известный исход родов может изменить мнение исследователя о графике. При оценке одинаковых интранатальных кривых исследователь больше склонен искать признаки гипоксии плода и критиковать действия акушера, если роды были с неблагоприятным исходом. Поэтому повторная интерпретация кривых ЧСС плода, особенно когда исход родов известен, может быть недостоверной.
3) Когда следует проводить мониторинг недоношенного плода?
Решение о проведении мониторного наблюдения такого плода требует обсуждения между акушером, педиатром и пациентом вероятности того, выживет или умрет недоношенный ребенок (в зависимости от срока беременности, предположительного веса плода и других факторов), а также требуется принять решение о виде родов. Если пациенту по показаниям проводят кесарево сечение для спасения недоношенного ребенка, то требуется проводить непрерывный мониторинг, а не периодическое прослушивание. Наиболее ранний срок беременности, при котором можно проводить данную процедуру, может изменяться.
Неопределенные кривые ЧСС плода могут появиться у 60% женщин при ранних родах, при этом наиболее частое отклонение — замедление и брадикардия, следующие за тахикардией и минимальными изменениями базовой кривой или их полным отсутствием. Для ранних родов наиболее характерна брадикардия при сокращении пуповины (55 — 70%), чем для родов в срок (20–30%). Если присутствует нарушение ЧСС, требуется провести внутриутробную реанимацию, дополнительные тесты для проверки состояния плода и родовспоможение допустимым методом.
4) Какие лекарственные средства могут повлиять на частоту сердечных сокращений плода?
На график ЧСС плода могут повлиять лекарственные препараты, вводимые в интранатальный период. Наиболее часто данные изменения носят временный характер, но иногда могут привести к необходимости вмешательства акушера.
Эпидуральная аналгезия в совокупности с местными анестетиками (например, с лидокаином, бупивакаином) может привести к блокаде симпатической нервной системы, понижению артериального давления матери, временной маточно-плацентраной недостаточности и изменению ЧСС плода. Парентеральные средства для наркоза также могут повлиять на ЧСС плода. Рандомизированные клинические исследования, в которых проводилось сравнение эпидуральной аналгезии с раствором 0.25% бупивакаина и внутривенным введением мепиридина, показали, что уменьшилась изменчивость кривой, и увеличение ЧСС плода было значительно ниже при парентеральной аналгезии, чем при местном обезболивании. Степень замедления и количество родов путем кесарева сечения при получении «неудовлетворительных» кривых ЧСС плода были одинаковы для обеих групп. Систематическое изучение рандомизированных и наблюдательных клинических исследований также показало, что количество родов путем кесарева сечения для получений «неудовлетворительных» кривых ЧСС плода было одинаковым как для пациентов, которым проводили и которым не проводили эпидуральную аналгезию во время родов.
Вызвал интерес вопрос действия совместной спинально-эпидуриальной аналгезии во время родов. При анализе «по намеченному лечению» 1,223 рожениц, случайно выбранных для спинально-эпидуриальной аналгезии (10 мкгр суфентанила вводят в полость позвоночного канала, следом за эпидуральным бупивакаином, для следующей аналгезии вводят фентанил) или внутривенного введения мепиридина (50 мг по требованию, максимум 200 мг за 4 часа) выявлено, что значительно больше случаев появления брадикардии и экстренного проведения кесарева сечения из-за анормальной ЧСС плода наблюдалось в группе, отобранной для проведения спинально-эпидуриальной анестезии. Тем не менее, исход родов в обеих группах различался незначительно. В данном исследовании есть некоторые методологические неточности. В другом рандомизированном контролируемом исследовании проводили сравнение возникновения анормальных изменений ЧСС плода во время родов женщин, которым проводили совместную спинально-эпидуральную анестезию (n=41) и эпидуральную анестезию (n=46). В данном исследовании аномальное изменение ЧСС плода чаще всего наблюдалось в группе, которой проводили спинально-эпидуральную анестезию. Для определения безопасности и эффективности спинально-эпидуральной анестезии необходимо проведение дополнительных исследований.
Также были исследованы и другие лекарственные препараты, влияющие на ЧСС плода (смотрите таблицу 2). Необходимо отметить, что комплексный обратный анализ, показывающий уменьшение изменчивости из-за применения магния сульфата, относится только к ранним срокам беременности, а не к изменению серо-магниевого уровня. Результаты исследований показывают различное действие магния на кривую ЧСС плода. Некоторые исследования показывают отсутствие выраженного влияния; другие отмечают небольшие изменения базовой кривой ЧСС плода. Тем не менее, следует избегать описанное неблагоприятное воздействие на мониторинг состояния плода при применении только магния.
Временный синусоидальный график ЧСС появляется у 75% пациентов, которым был введен буторфанол во время родов, и это не было связано с риском неблагоприятного исхода. При воздействии кокаина на плод не происходило каких-либо характерных изменений кривой ЧСС, несмотря на то, что происходило частое сокращение матки без её искусственной стимуляции. В результате компьютерного анализа кардиотокограмм и рандомизированного клинического исследования, сравнивающего действие мепиридина и налбуфина для интранатальной анестезии, выяснилось, что произошло уменьшение вероятности возникновения двух 15-ти секундных ускорений в течение 20-ти минутного интервала. В предродовый период использование морфина приводит к замедлению дыхательных движений плода, и к уменьшению количества ускорений его ЧСС.
Было изучено влияние кортикостероидов, применяемых для увеличения зрелости легких плода во время ранних родов, на ЧСС (смотрите таблицу 2). Среди близнецов и единственных детей использование бетаметазона временно уменьшало изменчивость ЧСС, которое возвращалось в исходное состояние через четыре — семь дней. Применение бетаметазона также может привести к уменьшению количества ускорений ЧСС плода. Данные изменения не были связаны с хирургическим вмешательством акушера или с риском неблагоприятного исхода. Биологический механизм данного явления не известен. Компьютерный анализ кардиотокограмм показывает, что применение бетаметазона не влияет на изменчивость ЧСС плода.
5) Какие показатели мониторного наблюдения плода соответствуют нормальному кислотно-щелочному равновесию организма?
Наличие усилений ЧСС показывает, что изменение кислотно-щелочного состояния плода не происходит. Данные, относящиеся к влиянию изменчивости ЧСС плода на исход родов, немногочисленны. Результаты наблюдательного исследования показывают, что небольшое изменение ЧСС плода неразрывно связано с уровнем рН в пуповине, превышающим значение 7.15. Одно исследование показало, что при брадикардии на высоте сокращения матки или при сокращении пуповины, уровень рН пуповины будет выше 7.00 в 97% случаев, при условии, что кривые ЧСС плода характеризуются нормальной изменчивостью. В другом ретроспективном исследовании, в большинстве случаев с неблагоприятным исходом родов, наблюдалось нормальное изменение ЧСС плода. Данные исследования ограничены, поскольку не учитывают другие параметры кривой ЧСС, такие как наличие ускорений или замедлений. Тем не менее, в большинстве случаев, нормальное изменение ЧСС плода подтверждает оптимальное состояние плода и отсутствие у него метаболической ацидемии.
Как проводится КГТ
Для получения точных данных во время кардиотокографии женщине необходимо находиться в правильном положении: полусидя или лежа на левом боку. Если будущая мать будет лежать на правом боку, матка может передавить нижнюю полую вену, что приведет к осложнениям.
Перед началом исследования врач прослушивает стетоскопом живот беременной женщины и находит точку, в которой лучше всего слышно, как бьется сердечко ребенка. Это зависит от того, как повернулся малыш в утробе матери. Лучше всего проводить КТГ в течение 2-3 часов после приема пациенткой пищи. Во избежание получения ошибочных данных не следует делать кардиотокографию ранее, чем через час после внутривенного введения будущей маме глюкозы.
Как прослушать сердцебиение плода дома
Как бьется сердце плода, будущие родители могут и дома, не прибегая к помощи медиков и сложной аппаратуры. На практике существует несколько способов сделать это в домашних условиях.
- Прежде всего, взять на вооружение стетоскоп – именно он доступен сегодня всем, его без труда можно приобрести в любой аптеке. Но тут главное помнить, что таким прибором прослушать стук сердца можно не ранее 25 недели течения беременности.
- Фетальный допплер – это специальный детектор, реагирующий на сердцебиение плода, работающий по принципу ультразвука. В комплексе со специальным датчиком часто идут и наушники для прослушивания – с его помощью различать удары маленького сердечка можно с 8-12 недели.
- И, наверное, самый простой и доступный всем способ услышать стук сердца малыша – просто приложить ухо к животу беременной. В этом случае различить сердцебиение можно не ранее 29-30 недели срока течения беременности.
Если в ходе применения того или иного метода прослушивания сердцебиения плода в домашних условиях, те или иные результаты вас смущают – оптимально обратиться за помощью к врачам.
В каких случаях делается КТГ?
Кардиотокография проводится для выявления патологии развития плода на ранней стадии беременности. Исследование проводится в следующих случаях:
- при неблагоприятных в прошлом беременностях (выкидыши, замершая беременность, различная хромосомная патология у плода);
- при гестозе у беременной (это заболевание может привести к нарушению кровоснабжения у плода);
- при резус-конфликте;
- при многоводье или маловодье;
- при наличии хронических заболеваний у будущей мамы (лишний вес, гипертония, сахарный диабет, заболевания сердца, почек, печени);
- изменения в ритмах поведения плода (если ребенок был очень активен в течение дня и вдруг затих, то, возможно, плод испытывает какой-то дискомфорт);
- при переношенной беременности;
- если женщина во время беременности не прекращает курить или употреблять спиртные напитки;
- если беременная женщина заболела ОРВИ, гриппом или другими заболеваниями в острой форме.
1 УЗИ сканер Voluson 10
2 Кардиотокография (КТГ)
3 Кардиотокография (КТГ)
Прослушивание сердцебиения ребенка в медучреждении
- УЗИ – первый из многих методов прослушивания частоты и интенсивности СБ плода. Позволяет оценить не только СБ, но и общее состояние плода, плаценты.
- Аускультация – прослушивание сердцебиения посредством медицинской трубки стетоскопа. Позволяет прослушать стук сердца ребенка с 28-29 недели. Важно помнить, что в ряде случаев такой метод диагностики невозможен. Например, при большом весе самой беременной, малом/большом количестве околоплодных вод и так далее.
- Кардиотокография или сокращенно КТГ – информативный, современный метод. Работает метод по принципу УЗИ аппаратуры, когда при помощи специальных датчиков можно точно определить частоту и интенсивность сердцебиения плода, сокращений матки и иные необходимые физиологические показатели.
- Эхокардиография применяется на 18-28 неделе течения беременности – с его помощью диагностируют общее состояние кровотока, строения сердечно-сосудистой системы ребенка. Его назначают, если женщина ранее рожала детей с пороком сердца, либо имеются у нее самой в анамнезе пороки сердечной мышцы. Также он показан и в случае перенесения инфекционного заболевания матерью в период вынашивания плода, если роженице на момент беременности исполнилось 38 и более лет, диагностирован сахарный диабет.
Все эти методы диагностики и прослушивания СБ плода применяют в медицинских учреждениях. Но услышать стук сердца своего ребенка родители могут и дома, не посещая медицинское учреждение.
Какие проблемы диагностируются с помощью кардиотокографии
Кардиотокография является дополнительным методом обследования. Поэтому нельзя поставить точный диагноз лишь на основании ее результатов. Однако с помощью КТГ можно обнаружить развитие различных патологий плода, в том числе следующие нарушения:
- нарушение сердечного ритма;
- гипоксия;
- прижатие или обвитие пуповины.
Если на КТГ обнаружились нарушения в состоянии плода, дополнительно проводятся УЗИ и допплерография.
Электронный мониторинг плода
Это передовая методика, с помощью которой определяются серьезные осложнения: церебральный паралич, внутриутробная смерть, нарушения в работе сердца. Фетальный мониторинг проводится следующим образом: роженице, лежащей на спине, на живот накладываются ремни с датчиками. Одно устройство регистрирует сердцебиение плода, а второе – длительность и интенсивность сокращений матки. Датчики подключаются к монитору.
В некоторых случаях (к примеру, серьезная опасность для плода) применяется внутреннее обследование. Его суть такова: электрод вводится через шейку матки и располагается на головке младенца. При таком обследовании врач получает точные данные, необходимые для оценки текущей ситуации. Внутренний мониторинг используется после разрыва плодных оболочек. Также должна быть раскрыта шейка матки (минимум на 1 см).
Внешний электронный мониторинг длится около получаса. В клиниках применяются инновационные устройства. К примеру, это могут быть фетальные мониторы Avalon. Это технологичное оборудование, обладающее наилучшими характеристиками. Оно отличается функциональностью, длительным сроком службы, простотой в применении.
Фетальный мониторинг – передовая технология, используемая в медицинских учреждениях, оснащенных по последнему слову техники. Поэтому нужно подробней рассмотреть ее особенности и преимущества.
Профилактика и лечение брадикардии плода
К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Диагностика брадикардии у плода
Если с выявлением нарушений сердечного ритма у самой матери проблем не возникает, то в случае эмбриональной брадикардии ситуация сложнее. Обнаружить патологию можно только путем наблюдения за самим плодом. Для этого применяются следующие методы:
- Аускультация. Это прослушивание сердцебиения плода с помощью стетоскопа. Оно проводится снаружи через брюшную стенку матери. Это самый простой, но и наименее надежный способ диагностики, так как на показания влияет наличие у женщины жировой прослойки, а также двигательная активность плода.
- УЗИ. Ультразвуковое исследование позволяет не только услышать сердцебиение плода, но и визуализировать сам эмбрион. УЗИ может проводиться абдоминально (через брюшину) или трансвагинально (с введением датчика во влагалище). При этом врач получает данные о характере и интенсивности двигательной активности плода, частоте его дыхания и сокращений сердца.
- КТГ (кардиотокография). Это один из самых точных способов диагностировать брадикардию у плода на поздних сроках. Он заключается в записи пульса эмбриона и его сопоставлении с частотой сокращений матки матери. Оценка происходит по 10-бальной шкале: при 8-10 баллах патологии не выявляется, при 6-8 – диагностируется легкая аномалия, а при менее 6 баллах – тяжелая форма. Преимуществом КТГ является возможность использования этого метода при наличии у матери эндокринных и сердечно-сосудистых нарушений.
- ЭКГ (электрокардиография). Данный метод заключается в регистрации электрических импульсов сердца плода, часто в сочетании с записью сердечных шумов (фонокардиографией). Полученные данные в реальном времени отображаются в виде кардиограммы – линейных графиков на бумажной ленте. На брадикардию указывает наличии в них Р-зубца и увеличенных интервалов Т-Р и Т-Q.
В зависимости от степени выраженности заболевания проводятся некоторые из этих тестов или они применяются комплексно. Направление на их прохождение дает врач, ориентируясь на состояние матери, ее возраст, наличие у нее подобных проблем при прошлых беременностях и т. д.
Сделайте первый шаг
запишитесь на прием к врачу!
УЗИ сердца плода во II-III триместрах беременности
Во втором и третьем триместрах во время УЗИ изучают не только частоту сердечных сокращений, но и детальное строение и расположение сердца для исключения его врожденных пороков развития.
Во II-III триместрах беременности при проведении УЗИ:
- исследуются расположение сердца в грудной клетке (сердце расположено слева и занимает примерно 1/3 грудной клетки при поперечном сканировании),
- частота сердечных сокращений (норма — 140-160 ударов в минуту),
- характер сокращений (ритмичный или неритмичный).
ЧСС на поздних сроках зависит от многих факторов (движений плода, физической нагрузки матери, воздействия на мать различных факторов: тепла, холода, различных заболеваний).
При недостатке кислорода ЧСС сначала компенсаторно увеличивается свыше 160 ударов в минуту (это состояние называется тахикардией), а затем, при ухудшении состояния плода, становится ниже 120 ударов в минуту (брадикардия).
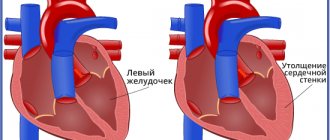
Для выявления пороков развития сердца исследуется так называемый «четырехкамерный срез». Это такое ультразвуковое изображение сердца, при котором можно увидеть одновременно все четыре камеры сердца — два предсердия и два желудочка. При обычном УЗИ четырехкамерного среза сердца можно выявить приблизительно 75% пороков сердца. По показаниям проводится дополнительное исследование — эхо-кардиография плода.