Считается что частота сердечных сокращений (ЧСС) и пульс являются одинаковыми понятиями. Но это не совсем так. ЧСС показывает сокращения в минуту нижних отделов сердца, его желудочков, а частота пульса – это количество расширений артерии в момент выброса из сердца крови. При прохождении по сосудам, кровь создаёт выпуклость в артериях, которую можно определить на ощупь и, приложив два пальца к запястью или шее, проверить количество ударов в минуту. Соответствие величины ЧСС и частоты пульса могут быть только у здоровых людей.
Что такое аритмия?
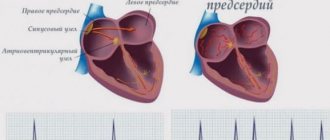
Аритмия — это общее название для кардиологических заболеваний, сопровождающихся нарушением частоты или скоординированности сокращений отделов сердца — его предсердий и желудочков.
В зависимости от конкретных изменений в работе сердца аритмии разделяют на:
- Тахиаритмии. Нарушения, при которых все отделы сердца сокращаются слишком быстро, то есть с частотой более 100 ударов в минуту в состоянии покоя.
- Брадиаритмии. Замедление сердечного ритма до значений менее 60 ударов в минуту.
- Экстрасистолии. Группа аритмий, при которых в частях сердца происходит внеочередное, дополнительное сокращение.
- Фибрилляции и трепетания. Разновидность нарушений ритма, при которых предсердия и / или желудочки начинают сокращаться с высокой частотой (от 300 уд/мин и более). При этом нарушается скоординированность работы между отделами сердца.
- Блокады. Нарушения проводимости сердца, при которых из общего ри сердечные сокращения определенных отделов миокарда.
Каким может быть пульс при аритмии
Пульс при аритмии может быть замедленным и учащенным. Слишком частый пульс – это тахикардия, для которой характерно:
- пульс превышает показатель 90 ударов в минуту;
- к тканям сердца поступает недостаточное количество питательных веществ;
- желудочки сердца не успевают наполняться кровью в достаточном объеме;
- работоспособность, функциональность всех органов и систем ухудшаются.
Брадикардия, или замедленный пульс, – количество ударов не более 50 в минуту. Это состояние считается менее опасным для жизни человека, хотя оно свидетельствует об избытке калия в организме.
Мерцательная аритмия – самое опасное состояние, при котором частота ударов пульса может достигать значений 700 ударов в минуту и быть абсолютно неритмичной. Такое состояние является следствием беспорядочного сокращения сердечных мышц – работа предсердий не согласуется с деятельностью желудочков. Мерцательная аритмия – прямой путь к тромбоэмболии сосудов.
Показатель 60
Показатель частоты пульса 60 ударов в минуту считается нижней границей нормы, некоторые врачи подводят это состояние к начинающейся брадикардии. Она не представляет опасности для здоровья и тем более жизни пациента. Специалисты вообще такие показатели не рассматривают как отклонения от нормы.
Повышенный
Повышенный пульс при аритмии бывает по следующим причинам:
- предсердная экстрасистолия – сердце сокращается преждевременно, потому что импульсы от предсердий поступают не вовремя, симптомы: выраженная бледность кожи, ощущение нехватки воздуха, потемнение в глазах;
- предсердная тахикардия – ритм учащается кратковременными приступами, характерна для сердечных пороков, гипертонии и ожирения, симптомы: головокружения, одышка, панические атаки;
- трепетание предсердий – частота пульса более 200 ударов в минуту, связано это с резким скачком давления и заболеваниями сердца, симптомы: боль в области груди, одышка, ощущение тревоги.
Самое безобидное состояние – предсердная тахикардия, тогда как остальные два могут привести к инфаркту, острому нарушению кровотока и остановке сердца.
Может ли быть при нормальном пульсе
При абсолютно нормальном пульсе аритмия тоже может быть, но она всегда связана с физиологическими причинами:
- измерения проводятся сразу после приема пищи;
- человек недавно выпил чашку крепкого кофе;
- незадолго до замеров было употребление алкогольных напитков;
- человек волнуется, находится в стрессовом состоянии;
- относительно недавно были физические нагрузки.
Нормальный пульс
В подавляющем большинстве наблюдений сердце взрослого человека в состоянии покоя бьется с частотой от 60 до 100 ударов в минуту. Однако встречаются и другие варианты нормы, например, у лиц, занимающихся аэробными видами спорта (бег на дальние дистанции, велоспорт, плавание), отмечается склонность к брадикардии — замедленному сердцебиению.
У детей норма частоты сердечных сокращений существенно отличается в зависимости от возраста (рис. 1):
- Новорожденные и дети до 3 месяцев — 100-150 ударов в минуту.
- От 3 до 6 месяцев — 90-120 уд/мин.
- От 6 месяцев до 1 года — 80-120 уд/мин.
- Дети в возрасте от 1 до 10 лет — 70-130 уд/мин.
Рисунок 1. Какой пульс считать нормальным. Источник: МедПортал
Как измерять свой пульс?
Пульс можно определить самостоятельно на любой из артерий, но наиболее удобными для этого являются: лучевая, сонная и тыльная артерия стопы (рис. 2).
Лучевая артерия располагается на внутренней стороне предплечья, ближе к большому пальцу. Сонная артерия проходит по боковой поверхности шеи, на 2-3 см в сторону от срединной линии, по внутреннему краю грудино-ключично-сосцевидной мышцы. Тыльную артерию стопы можно прощупать на тыле стопы, по линии, проходящей от промежутка между первым и вторым пальцами.
Для подсчет пульса необходимо немного прижать соответствующую артерию и провести подсчет ее пульсаций в течение 1 минуты.
Рисунок 2. Места измерения пульса: лучевая, сонная артерии, тыльная артерия стопы. Источник: МедПортал
Причины аритмии у женщин и мужчин
Аритмии, в большинстве случаев, развиваются на фоне других поражений миокарда и сопутствующего нарушения работы проводящей системы сердца. При этом возможна дисфункция как клеток, генерирующих импульс, так и тех, что проводят его по различным отделам органа. Чаще всего это:
- Ишемическая болезнь сердца и ее осложнение в виде инфаркта миокарда.
- Кардиомиопатии — утолщение или истончение стенок сердца, их деформации, чрезмерное расширение предсердий или желудочков.
- Врожденные пороки сердца и его клапанов.
- Воспаления сердца и его оболочек — миокардит, эндокардит, перикардит.
- Ранее перенесенные операции на сердце.
Отдельно выделяют провоцирующие факторы, которые напрямую или косвенно способствуют возникновению нарушений сердечного ритма. К ним относятся:
- Артериальная гипертензия и сердечная недостаточность.
- Тяжелые инфекционные заболевания, при которых может поражаться сердце: дифтерия, стрептококковая ангина и т.д.
- Эндокринные заболевания: гипертиреоз и гипотиреоз (избыточная и недостаточная продукция гормонов щитовидной железы), сахарный диабет.
- Хронический стресс и психоэмоциональное перенапряжение.
- Вредные привычки: злоупотребление алкогольными напитками и табачными изделиями.
- Прием некоторых медикаментов из групп антидепрессантов, в том числе антипсихотических средств и антиаритмических препаратов.
- Наследственная склонность к аритмиям.
У женщин аритмии могут быть связаны с резкими гормональными колебаниями, например, во время первых менструаций, беременности, перехода в менопаузу, а также при бесконтрольном, неправильном приеме оральных контрацептивов.
Диагностика аритмии
Диагностика позволяет врачу изучить состояние пациента, определить вид аритмии и назначить необходимое лечения. При подозрении на аритмию проводится комплексное обследование, основными этапами которого являются следующие методы диагностики:
- эхокардиография
- общие анализы крови, мочи, биохимический анализ крови, в том числе на гормоны щитовидной железы
- суточное холтеровское мониторирование ЭКГ
- электрокардиография в покое и при физической нагрузке
- общий осмотр пациента, опрос пациента на предмет жалоб, времени возникновения первого приступов, сопутствующих заболеваний, принимаемых медикаментозных препаратов
Врач может назначить и другие исследования в зависимости от наличия основного и сопутствующих заболеваний. Диагностикой и лечением занимаются кардиологи, но также может понадобиться консультация и других специалистов — эндокринолога, невролога или кардиохирурга.
Первые признаки проблем с сердцем
Часто первые признаки нарушений сердечного ритма незаметны для человека или ассоциируются с другими нарушениями или состояниями, например — усталостью после рабочего дня.
Фото: Koldunov / Depositphotos
Ранними признаками аритмий могут быть:
- Более частые приступы головной боли.
- Дискомфорт в груди и одышка при физических нагрузках.
- Бессонница и внезапное пробуждение посреди ночи с одышкой.
- Тремор в конечностях — незначительное дрожание в пальцах и кистях.
Правила измерения
Измерить частоту пульса и выявить аритмию можно с помощью ЭКГ или тонометра, но проще всего это делать следующим образом:
- Найти на внутренней стороне запястья точку, где особенно выраженно чувствуются удары пульса.
- Прижать 2 и 3 палец свободной руки к этому месту, большим пальцем охватить кисть.
- Подсчитать количество ударов за 60 секунд.
Замеры нужно снимать с учетом следующих нюансов:
- после еды должно пройти минимум полтора часа;
- человек должен находиться в положении сидя или лежа;
- необходимо расслабиться и восстановить дыхание;
- любые физические нагрузки (даже ходьба) исключены за 30-40 минут до проведения измерений.
Как распознать приступ аритмии?
При приступе аритмии, как правило, наблюдается невозможность сердца обеспечить нормальное кровообращение в организме. Поэтому его проявления более ощутимы, и чаще всего именно они являются причиной обращения к врачу.
Приступы аритмии могут возникать спонтанно, но довольно часто они связаны с внешним воздействием: продолжительной и / или интенсивной физической нагрузкой, стрессом или эмоциональным потрясением, эпизодом курения или употребления алкоголя, длительным периодом отсутствия сна и т.д.
Основными признаками приступа аритмии являются:
- Необоснованное чувство слабости, беспокойства, страха.
- Выраженная слабость, головокружение, ощущение «ватных» ног.
- Дискомфорт или умеренная боль в области сердца, за грудиной. Часто приступы сопровождаются отчетливыми ощущениями учащенного сердцебиения и перебоев в работе сердца.
- Предобморочное состояние или потеря сознания.
Что делать при приступе аритмии?
В первую очередь следует принять медикаменты, предварительно рекомендованные лечащим врачом для таких случаев, продолжая наблюдать за своим состоянием. Если в течение 1-2 дней нормальный сердечный ритм не восстанавливается, необходимо натощак обратиться за помощью в медицинское учреждение. При отсутствии ранее полученных рекомендаций и значительном ухудшении общего состояния следует немедленно обратиться в службу экстренной медицинской помощи.
Чем лечить, чтобы стабилизировать работу сердца
Проще всего восстановить ритм пульса при пониженной частоте – брадикардия корректируется употреблением чашки крепкого кофе или прикладыванием горчичника на область грудной клетки. Но категорически запрещено использовать горчичник на область анатомического расположения сердца – это чревато резким учащением сердцебиения, фибрилляцией желудочков.
Повышение частоты пульса можно самостоятельно корректировать только в том случае, если это произошло спонтанно и буквально в первый раз. Купировать приступ аритмии можно:
- настойкой пиона, валерианы или пустырника;
- дыхательной гимнастикой;
- массажем шеи с двух сторон в области расположения сонных артерий;
- путем расслабления в положении лежа с закрытыми глазами.
В случае повторных приступов аритмии, регулярных появлений необходимо пройти обследование у кардиолога и получить медикаментозные назначения. Чаще всего врачи рекомендуют принимать курсом Бисопролол или Кордарон, но к самостоятельному приему эти препараты категорически противопоказаны.
Аритмия бывает разных типов, не все они являются опасными для здоровья и жизни человека. Самой безобидной считается брадикардия, а тахикардия, трепетание предсердий обязательно должны контролироваться специалистами и лечиться.
Симптомы аритмии
Клинические проявления аритмии довольно разнообразны и во многом зависят от конкретной формы нарушения ритма сердца. У мужчин и женщин признаки аритмии, как правило, не различаются между собой. Также, в периоды между приступами, симптомы заболевания могут отсутствовать вовсе.
Чаще всего основными признаками аритмии являются:
- Приступы слабости и снижение работоспособности.
- Невозможность выполнять физическую работу из-за одышки и чувства дискомфорта, давления за грудной.
- Частые головные боли и головокружения.
- Ощущение спонтанного ускорения или замедления сердцебиения, эпизоды «замирания» сердца.
Когда обратиться к врачу?
Поводом обратиться к кардиологу или терапевту должен быть первый приступ аритмии или ранее описанные первые признаки нарушений работы сердца.
Также записаться на консультацию стоит при наличии факторов риска, самостоятельном выявлении аномалий пульса: его повышении свыше 100 ударов в минуту, замедлении менее 60 уд/мин, при явлении «дефицита пульса» — несоответствии частоты сердечных сокращений (которое можно ощутить, приложив ладонь к области сердца) и сокращений периферической артерии.
Фото: zinkevych / freepik.com
КСТАТИ
Специалисты дают такие советы по профилактике аритмии:
— чтобы сердце работало без сбоев, включите в свой рацион апельсины, груши, малину, смородину. Зимой пусть это будут замороженные ягоды, все равно хорошо. В питании должны присутствовать и красный сладкий перец, помидоры, свекла, петрушка, яблоки, кукуруза;
— очень полезна смесь из меда, грецких орехов, лимона, кураги и изюма. В этих продуктах много калия, магния, кальция, которые нужны для нормальной работы сердца;
— при аритмии и сердечно-сосудистых заболеваниях лучше употреблять чай с мятой. Мята снимает раздражительность, успокаивает. При этом следует подольше держать жидкость во рту и пить ее маленькими глотками. Можно также пососать перед сном мятные леденцы;
— полезен и настой ягод калины. В ней содержится большое количество витамина К, который благотворно влияет на сердце и сосуды, нормализует сердечную деятельность. Также калина богата витамином С, укрепляющим иммунитет, и витамином Р, который необходим для того, чтобы организм усвоил аскорбиновую кислоту. Вот почему калина незаменима при повышенном давлении. Рецепт прост:
1 стакан плодов залить 1 литром горячей воды, поставить на небольшой огонь и дать прокипеть минут 10. Затем процедить и охладить. Пить по полстакана три раза в день;
— а как быть с кофе? Ученые пришли к такому выводу: если сильная кофейная передозировка может привести к аритмии, то пара чашек хорошего зернового кофе в день, как оказалось, почему-то стабилизируют ритм сердца. В основном это касается мерцательной аритмии.
#заболевания #сердце #здоровье
Материал опубликован в газете «Санкт-Петербургские ведомости» № 094 (6692) от 03.06.2020 под заголовком «Если сердце бьется не в такт».
Поделиться ВКонтакте Facebook
Класснуть
Лечение аритмии сердца
Перед началом лечения всегда проводиться комплексное обследование, поскольку от наличия тех или иных индивидуальных особенностей человека и сопутствующих заболеваний может зависеть не только тактика медиков, но и целесообразность восстановления нормального сердечного ритма в целом.
В основе диагностики аритмий и других кардиологических заболеваний: электрокардиография (ЭКГ) (рис. 3), суточное мониторирование по Холтеру, УЗИ сердца и ряд лабораторных исследований (липидограмма, коагулограмма и т.д.).
Рисунок 3. Аритмия на электрокардиограмме. Источник: МедПортал
Медикаментозная терапия
В зависимости от формы нарушения ритма пациенту назначаются различные классы антиаритмических препаратов, а также β-адреноблокаторы, антагонисты кальция, сердечные гликозиды и т.д. Они применяются как для проведения медикаментозной кардиоверсии (восстановления нормальной ритмичности сердечных сокращений), так и для профилактики новых приступов.
Хирургическое лечение
К оперативному лечению прибегают при невозможности восстановить сердечный ритм медикаментозными средствами или противопоказаниях к использованию необходимых препаратов.
Цель оперативного вмешательства при экстрасистолиях и фибрилляциях заключается в удалении участка миокарда, который создает патологические импульсы, нарушающие нормальную последовательность сокращений участков сердца.
Другим вариантом операций, которые используются при блокадах, является установка искусственного водителя ритма — кардиостимулятора. Его функция — компенсировать или заменить клетки, которые в норме генерируют импульс, провоцирующий сердечное сокращение.
Дополнительные препараты
В зависимости от имеющихся заболеваний и нарушений в схему лечения аритмии могут включаться:
- успокоительные средства на растительной основе,
- витаминные комплексы,
- антигипертензивные препараты.
Также при аритмиях часто применяются антикоагулянты — группа медикаментов, которые предотвращают образование тромбов, защищая от инсультов и инфарктов.
Аритмия — симптомы и лечение
Первая помощь при приступе аритмии
Меры первой помощи зависят от конкретной аритмии, а её вид может определить только врач. Поэтому не стоит заниматься самолечением, нужно обратиться за медицинской помощью.
Можно ли вылечить аритмию
Аритмии сердца очень сильно различаются между собой по прогнозу. Есть совершенно безобидные, а есть опасные. Лечение аритмий сердца требуется не всегда. Во-первых, лечение целесообразно тогда, когда аритмия снижает качество жизни. Во-вторых, лечить имеет смысл те аритмии, которые ухудшают прогноз, то есть могут привести к преждевременной смерти или иным осложнениям (причем реальность таких осложнений должна быть доказанной в клинических исследованиях). Соответственно, бессимптомные аритмии сердца, которые не приводят к возникновению каких-либо ощущений, в большинстве случаев не лечат.
Кроме того, врач должен попытаться установить, что стало причиной возникновения аритмии, а после этого доказать связь предполагаемого причинного фактора и самой аритмии.
Когда решение о необходимости лечения той или иной аритмии сердца принято, встает вопрос о том, чем лечить.
Хирургическое лечение
В течение многих десятилетий у врача не было иных возможностей лечения нарушений сердечного ритма, кроме медикаментозного. Редкие исключения — это электроимпульсная терапия, когда с помощью наружного дефибриллятора в критической ситуации наносится разряд для устранения угрожающей жизни аритмии, и чреспищеводная электрическая стимуляция сердца для устранения некоторых наджелудочковых тахиаритмий.
С 90-х годов прошлого века, а в России с 2000-х годов, появился новый метод лечения, эффективный при многих сердечных аритмиях, — радиочастотная аблация (РЧА). Метод позволяет во многих случаях навсегда избавить пациента от необходимости принимать лекарственные препараты для лечения аритмий. Суть метода состоит в локальном радиочастотном воздействии на очаг аритмии или же на патологический путь циркуляции электрического импульса в сердце. Процедура проводится посредством катетера, проведённого к определённому участку в сердце через прокол в сосуде (обычно на бедре). Благодаря воздействию через кончик катетера происходит локальный нагрев участка сердечной мышцы до 70 °C. В результате в этом месте происходит локальная гибель клеток, участвующих в нежелательной генерации импульсов или в нежелательном их проведении. Таким образом, исчезают условия для возникновения и поддержания определённой сердечной аритмии, например, желудочковой тахикардии.
С помощью РЧА можно лечить почти все наджелудочковые тахиаритмии: атриовентрикулярную узловую тахикардию, тахикардии с участием дополнительных путей проведения, трепетание предсердий, фокальную предсердную тахикардию, с меньшим успехом — фибрилляцию предсердий.[9] Кроме того, этим методом лечатся многие виды желудочковых тахикардий и желудочковая экстрасистолия, если она очень частая (десятки тысяч экстрасистол за сутки) и исходит из одного очага.[10]
Еще один высокотехнологичный способ лечения потенциально фатальных желудочковых аритмий — имплантация кардиовертера-дефибриллятора.[10] Это устройство способно устранять уже развившуюся желудочковую тахикардию либо фибрилляцию желудочков двумя способами: электрической стимуляцией желудочков в ритме, превышающем ритм тахикардии, или нанесением довольно мощного электрического разряда, что довольно болезненно, однако спасает жизнь. Таким образом, кардиовертер-дефибриллятор используют в тех случаях, когда имеется реальный риск внезапной смерти из-за желудочковых аритмий.[13]
Электрокардиоверсия
Электрическую кардиоверсию (дефибрилляцию) применяют, когда аритмия резко ухудшает состояние пациента и сопровождается значительным падением артериального давления. Также её иногда выполняют в плановом порядке, чтобы восстановить синусовый ритм при сохраняющейся фибрилляции предсердий.
Фармакотерапия
Однако во многих случаях сердечные аритмии лечат и лекарствами. Чаще всего антиаритмические препараты назначаются в случае фибрилляции предсердий (мерцательной аритмии), в этом случае эффективность РЧА не столь высока. Другая ситуация, в которой часто используют антиаритмические лекарственные препараты, — это частая экстрасистолия (тысячи и десятки тысяч несвоевременных сердечных сокращений за сутки), сопровождающаяся симптомами. Реже медикаментозный метод используют для лечения других аритмий — например, желудочковой тахикардии, наджелудочковых тахиаритмий.
К сожалению, в России зарегистрировано немного антиаритмических препаратов по сравнению с Европой или США. В нашей стране доступны «Новокаинамид» (используют до сих пор для внутривенного введения при неотложном лечении пароксизмов мерцательной аритмии и редко — желудочковой тахикардии), «Лидокаин» (для внутривенного введения при желудочковой тахикардии), «Этацизин», «Аллапинин» и «Пропафенон». Эти препараты существуют в виде таблеток и назначают для длительного приёма с целью профилактики возникновения широкого круга ари в виде таблеток и раствора используется также для устранения пароксизмов мерцательной ари — универсальный антиаритмический препарат, однако используется в основном как резервный антиаритмик. Зато его можно назначать при органическом поражении сердца (перенесённый инфаркт миокарда, низкая сократимость сердца, выраженная гипертрофия левого желудочка и др.), в то время как «Этацизин», «Пропафенон» и «Аллапинин» при этих состояниях использовать нельзя.[11]
«Соталол» — антиаритмический препарат для предотвращения приступов фибрилляции предсердий, а также желудочковых аритмий. Существует в таблетках.
Ещё один класс лекарств от аритмии составляют антагонисты кальция — «Верапамил» и «Дилтиазем». Их используют при некоторых наджелудочковых тахиаритмиях, как для длительного приёма в таблетках, так и для устранения развившихся приступов аритмий с высокой частотой сердечных сокращений.
Бета-адреноблокаторы образуют самостоятельный класс антиаритмических лекарств, хотя их непосредственная антиаритмическая активность невысока. Основной их эффект — способность снижать риск внезапной сердечной смерти, в основном у людей с низкой сократимостью сердца и связанной с этим сердечной недостаточностью.[11] Наиболее изучены в этом отношении «Метопролола сукцинат», «Бисопролол», «Карведилол» и «Небиволол».
В лечении фибрилляции и трепетания предсердий важнейшее место занимают антитромботические препараты, снижающие свертываемость крови и тем самым уменьшающие риск образования тромбов (при названных сердечных аритмиях он повышен). Это «Варфарин», «Дабигатран», «Ривароксабан», «Апиксабан», «Эдоксабан». Соответственно, приём этих лекарств уменьшает риск инсульта, связанного с тромбоэмболией.
Образ жизни
Некоторые аритмии провоцируются стрессами, злоупотреблением кофе и кофеинсодержащими напитками, курением, недосыпанием, физическими нагрузками и приёмом некоторых лекарств. Поэтому врач прежде всего ищет причинно-следственную связь между факторами образа жизни и возникновением аритмии. Иногда такую связь замечает сам пациент. В подобных случаях, если устранить провоцирующий фактор, то можно избавиться от аритмии. Однако далеко не всегда такую связь удаётся обнаружить.
Народные средства
При подозрении на аритмию следует обратиться к врачу, пройти диагностику и придерживаться назначенного лечения. Народные методы терапии научно не обоснованы и могут быть опасны для здоровья. Без адекватного лечения аритмия может стать причиной серьёзных осложнений: стенокардии, инфаркта миокарда и ишемического инсульта.
Противопоказания к восстановлению сердечного ритма
В ряде ситуаций риски, связанные с восстановлением нормального ритма сердца, превышают пользу, которая будет по итогу извлечена. В таких ситуациях проводится поддерживающая терапия, направленная на профилактику осложнений и контроль частоты сердечных сокращений в определенных рамках.
Противопоказаниями к восстановлению нормального ритма сердца являются:
- Постоянные формы фибрилляции предсердий и высокий риск тромбоэмболий.
- Тяжелые сопутствующие заболевания сердца, например, ранее перенесенный инфаркт миокарда.
- Печеночная и почечная недостаточность, осложняющие медикаментозное лечение.
- Выраженная артериальная гипертензия.
- Тяжелая сердечная недостаточность.
- Пожилой возраст.
- Пороки сердца.
Профилактика
Фото: stangro / freepik.com
Профилактика аритмии включает в себя раннее лечение заболеваний сердца, сердечно-сосудистой системы и сопутствующих патологий. Также сюда входит избегание или минимизация воздействия факторов риска.
- Здоровый сон и соблюдение режима работы и отдыха.
- Отказ от употребления алкоголя и табачных изделий.
- Регулярная, умеренная физическая активность.
- Соблюдение дозировки и кратности приема ранее назначенных медикаментозных средств. Отказ от самостоятельного использования лекарств.
- Регулярные профилактические осмотры у кардиолога или терапевта.