Для получения точных результатов по состоянию и работе сердца в электрокардиографии частенько практикуется использование дополнительных отведений. Как правило, эта дополнительная мера позволяет своевременно диагностировать развитие инфаркта миокарда и других патологий. Симптомы данной проблемы при обычной диагностике по стандартным параметрам не всегда бывают замечены, что объясняется различной силой проявления изменений. Наиболее популярным является ЭКГ по Небу, менее используемыми являются ортогональное отведение и Арриги.
Человек, который специализируется в данном направлении точно знает, как связаны между собой оси отведений по Небу и вероятные возможности их диагностирования. Эти знания помогают не повторять стандартные методики.
Основные правила в размещении электродов
Чтобы записать ЭКГ, нужно установить электроды на специальные точки на теле. Только так будет возможность правильно записать электрические импульсы, которые вырабатывает сердце. Именно правильное расположение клеммы обеспечивают четкую запись кардиограммы. Обязательно смазать место наложения электрода при ЭКГ спиртом.
Если у пациента много волос на теле, то нужно обработать кожу раствором мыла или побрить волосы. Для лучшей электропроводимости нужно смазать каждый электрод гелем. Если геля под рукой не оказалось, можно взять изотонический раствор или марлевые прокладки. Но если исследование продолжительное, тогда использовать марлевые прокладки нельзя.
Если используются стационарные ЭКГ аппараты, то нужно обязательно заземлять.
Электроды бывают одно- и многоразовые. Выбор электродов зависит от предпочтений медицинского сотрудника, выполняющего ЭКГ.
экг как правильно делать
Как проводится процедура
Понимание методики и знание о способе ее проведения помогает не волноваться в кабинете врача и пройти процедуру с минимальным стрессом. Проведение процедуры абсолютно безболезненно и не накладывает никаких ограничений на пациента в подготовке или периоде после исследования— суть метода в особой постановке электродов.
ЭКГ по Небу — расположение электродов и ход процедуры:
- размещение пациента на кушетке;
- нанесение на места крепления электродов пасты из воды и мыла (предварительно под тело пациента подкладывается клеенка);
- подключение активного желтого электрода, который держится на пластине в нижнем углу левой лопатки или в положении V7 (последнее дает более точные результаты и облегчает обследование больных, прикованных к постели);
- подключение пассивного красного электрода с использованием присоски-груши — межреберье справа;
- подключение красного электрода при помощи присоски-груши (верхушка сердца);
- переключение тумблера для последовательного соединения всех осей (точки между электродами) с целью выявления патологий.
Оси, которые образуются при переключении тумблера на оборудовании, отражают разные показатели, помогают ценить состояние сердца и миокарда, которые при классическом проведении процедуры не заметны.
Всего позиции три — имеют маркировку А, D, I.Самой информативной из них является позиция D — включает ось между красным и желтым электродом и точнее всего демонстрирует состояние задней стороны сердца и наличие патологических отклонения в задней стенке левого желудочка. Остальные две оси показывают изменения в переднебоковой стенке. В комплексе исследование по всем трем осям помогает найти очаги ишемии, признаки инфаркта миокарда и прочие изменения.
Дополнить картинку помогает снятие ЭКГ по Небу с нагрузочными (несколько приседаний) или медикаментозными (средства, стимулирующие обратимый спазм коронарных сосудов) пробами. Эти методы позволяют обнаружить очаги скрытой ишемии (это участки, в неполной мере снабжаемые кровью).
Как установить электроды на конечности?
Для лучшего запоминания можно использовать правило светофора. Красный разместить на правой руке, желтый на левой руке, зеленый на левой ноге и черный – на правой ноге. Именно последний электрод является заземлением.
Вся постановка производиться на проксимальную часть конечностей. Но, обязательно нужно смазать место накладывания клемм гелем. Если нет геля, можно взять изотонический раствор или марлевую салфетку. При отсутствии одной из конечностей нужно установить клемм на культю. Для лучшего контакта нужно закрепить клеммы резиновыми лентами.
правильное наложение электродов
Расшифровка результатов
Расшифровку выполняет врач функциональной диагностики. Предметом его рассмотрения является лента с кардиограммой, на которой изображены зубцы. Специалист оценивает интервалы, высоту и ставит диагноз о состоянии сердечной мышцы.
Как указывалось, отведение D — самое информативное из трех рассматриваемых. О наличии ишемических изменений говорят три основных показателя на кардиограмме:
- повышенные вольтаж в комплексе QRS;
- несоответствие норме соотношения амплитуд зубцов Q и R;
- расширение зубца Q (также фиксируется во втором переключении).
Самостоятельно по кардиограмме определить состояние сердца невозможно. Дождитесь консультации со специалистом из клиники НИАРМЕДИК или со своим лечащим врачом, если вы проходите обследование и лечение в другой клинике.
Информационная ценность метода становится выше при использовании в дополнении с ним записи электрокардиографии в 12 отведениях и других методик (по Арриги, в ортогональных отведениях). Помимо ЭКГ данные о состоянии сердца дают электрокардиография, ЦДК и УЗИ с допплерографией. В сложных случаях применяется несколько методик.
Противопоказания
Проведение ЭКГ
может быть затруднительным в следующих случаях:
- у пациента большая масса тела;
- имеются повреждения в области грудины;
- чрезмерный волосяной покров в исследуемой зоне.
Электрокардиограмма
с нагрузкой не проводится при наличии следующих патологических состояний:
- хроническое нарушение сердечной деятельности;
- острое расстройство коронарного кровообращения (ишемия сердца
);
- инфаркт миокарда в период острой стадии;
- вирусные и другие инфекционные заболевания в фазе обострения;
- стойкая артериальная гипертензия с ухудшением состояния;
- повышенный риск расслоения стенок или разрыва аорты.
Электрокардиография (ЭКГ)
Электрокардиография — методика регистрации и исследования электрических полей, образующихся при работе сердца. Электрокардиография представляет собой относительно недорогой, но ценный метод электрофизиологической инструментальной диагностики в кардиологии.
Прямым результатом электрокардиографии является получение электрокардиограммы (ЭКГ) — графического представления разности потенциалов возникающих в результате работы сердца и проводящихся на поверхность тела. На ЭКГ отражается усреднение всех векторов потенциалов действия, возникающих в определённый момент работы сердца.
В клиниках «Олмедика» и «Доступное здоровье» можно сделать ЭКГ 7 дней в неделю (Читать подробнее)
Расшифровку ЭКГ делают профессионалы с многолетним опытом работы.
История
В XIX веке стало ясно, что сердце во время своей работы производит некоторое количество электричества. Первые электрокардиограммы были записаны Габриелем Липпманом с использованием ртутного электрометра. Кривые Липпмана имели монофазный характер, лишь отдалённо напоминая современные ЭКГ.
Опыты продолжил Виллем Эйнтховен, сконструировавший прибор (струнный гальванометр), позволявший регистрировать истинную ЭКГ. Он же придумал современное обозначение зубцов ЭКГ и описал некоторые нарушения в работе сердца. В 1924 году ему присудили Нобелевскую премию по медицине.
Первая отечественная книга по электрокардиографии вышла под авторством русского физиолога А. Самойлова в 1909 г.(Электрокардиограмма. Йенна, изд-во Фишер).
Применение
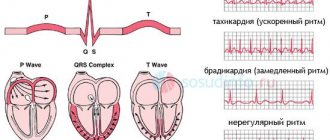
- Определение частоты и регулярности сердечных сокращений (например, экстрасистолы (внеочередные сокращения), или выпадения отдельных сокращений — аритмии).
- Показывает острое или хроническое повреждение миокарда (инфаркт миокарда, ишемия миокарда).
- Может быть использована для выявления нарушений обмена калия, кальция, магния и других электролитов.
- Выявление нарушений внутрисердечной проводимости (различные блокады).
- Метод скрининга при ишемической болезни сердца, в том числе и при нагрузочных пробах.
- Даёт понятие о физическом состоянии сердца (гипертрофия левого желудочка).
- Может дать информацию о внесердечных заболеваниях, таких как тромбоэмболия лёгочной артерии.
- В определённом проценте случаев может быть абсолютно неинформативна.
- Позволяет удалённо диагностировать острую кардиальную патологию (инфаркт миокарда, ишемия миокарда) с помощью кардиофона.
Прибор
Как правило, электрокардиограмма записывается на термобумаге. Полностью электронные приборы позволяют сохранять ЭКГ в компьютере. Скорость движения бумаги составляет обычно 25 мм/с. В некоторых случаях скорость движения бумаги устанавливают на 12,5 мм/с, 50 мм/с или 100 мм/с. В начале каждой записи, регистрируется контрольный милливольт. Обычно его амплитуда составляет 10 мм/мВ.
Электроды
Для измерения разности потенциалов на различные участки тела накладываются электроды.
Фильтры
Применяемые в современных электрокардиографах фильтры сигнала позволяют получать более высокое качество электрокардиограммы, внося при этом некоторые искажения в форму полученного сигнала. Низкочастотные фильтры 0,5–1 Гц позволяют уменьшать эффект плавающей изолинии, внося при этом искажения в форму сегмента ST. Режекторный фильтр 50–60 Гц нивелирует сетевые наводки. Антитреморный фильтр высокой частоты (35 Гц) подавляет артефакты, связанные с активностью мышц.
Нормальная ЭКГ
Соответствие участков ЭКГ с соответствующей фазой работы сердца
Обычно на ЭКГ можно выделить 5 зубцов: P, Q, R, S, T. Иногда можно увидеть малозаметную волну U. Зубец P отображает работу предсердий, комплекс QRS — систолу желудочков, а сегмент ST и зубец T — процесс реполяризации миокарда.
Отведения
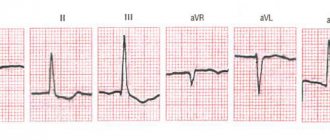
Каждая из измеряемых разниц потенциалов называется отведением. Отведения I, II и III накладываются на конечности: I — правая рука — левая рука, II — правая рука — левая нога, III — левая рука — левая нога. С электрода на правой ноге показания не регистрируются, он оспользуется только для заземления пациента.
Регистрируют также усиленные отведения от конечностей: aVR, aVL, aVF — однополюсные отведения, они измеряются относительно усреднённого потенциала всех трёх электродов. Заметим, что среди шести сигналов I, II, III, aVR, aVL, aVF только два являются линейно независимыми, т. е. сигнал в каждом из этих отведений можно найти, зная сигналы только в каких-либо двух отведениях.
При однополюсном отведении регистрирующий электрод определяет разность потенциалов между конкретной точкой электрического поля (к которой он подведён) и гипотетическим электрическим нулём. Однополюсные грудные отведения обозначаются буквой V.
Схема установки электродов
- V1-V6Отведения Расположение регистрирующего электрода
- V1 В 4-м межреберье у правого края грудины
- V2 В 4-м межреберье у левого края грудины
- V3 На середине расстояния между V2 и V4
- V4 В 5-м межреберье по срединно-ключичной линии
- V5 На пересечении горизонтального уровня 4-го отведения и передней подмышечной линии
- V6 На пересечении горизонтального уровня 4-го отведения и средней подмышечной линии
- V7 На пересечении горизонтального уровня 4-го отведения и задней подмышечной линии
- V8 На пересечении горизонтального уровня 4-го отведения и срединно-лопаточной линии
- V9 На пересечении горизонтального уровня 4-го отведения и паравертебральной линии
В основном регистрируют 6 грудных отведений: с V1 по V6. Отведения V7-V8-V9 редко используются в клинической практике, они нужны только для более точных и детальных исследований.
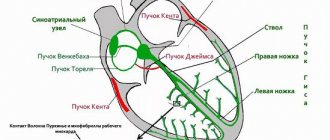
Для поиска и регистрации патологических феноменов «немых» участков миокарда применяют дополнительные отведения (не входящие в стандартный набор):
Дополнительные отведения Вилсона, расположение электродов и соответственно нумерация, по аналогии с грудными отведениями Вилсона, продолжается в левую подмышечную область и заднюю поверхность левой половины грудной клетки. Специфичны для задней стенки левого желудочка.
Брюшные отведения предложены в 1954 г. J.Lamber. Специфичны для переднеперегородочного отдела левого желудочка, нижней и нижнебоковой стенок левого желудочка. В настоящее время практически не используются
Отведения по Небу — Гуревичу. Предложены в 1938 г. немецким учёным W. Nebh. Три электрода образуют приблизительно равносторонний треугольник, стороны которого соответствуют трём областям — задней стенке сердца, передней и прилегающей к перегородке.
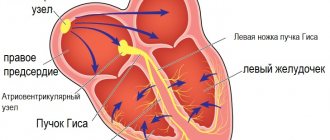
Правильное понимание нормальных и патологических векторов деполяризации и реполяризации клеток миокарда позволяют получить большое количество важной клинической информации. Правый желудочек обладает малой массой, оставляя лишь незначительные изменения на ЭКГ, что приводит к затруднениям в диагностике его патологии, по сравнению с левым желудочком.
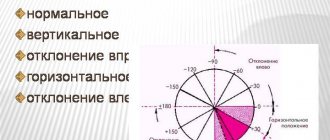
Электрическая ось сердца (ЭОС)
Электрическая ось сердца — проекция результирующего вектора возбуждения желудочков во фронтальной плоскости (проекция на ось I стандартного электрокардиографического отведения). Обычно она направлена вниз и влево (нормальные значения: 30°…70°), но может и выходить за эти пределы у высоких людей и лиц с повышенной массой тела (вертикальная ЭОС с углом 70°…90°, или горизонтальная — с углом 0°…30°). Отклонение от нормы может означать как наличие каких-либо патологий (аритмии, блокады, тромбоэмболия), так и нетипичное расположение сердца (встречается крайне редко). Нормальная электрическая ось называется нормограммой. Отклонения её от нормы влево или вправо — соответственно левограммой или правограммой.
Цены на ЭКГ
Результаты исследования
Полученную кардиограмму
передают врачу-кардиологу, функциональной диагностики для
расшифровки
информации. Результаты направляют лечащему врачу, который рекомендует дополнительное исследование или подбирает эффективную тактику лечения.
Нормой принято считать следующие параметры ЭКГ
:
- Частота сердечного ритма (количество сокращений в течение 1 минуты) — 60–80 ударов/мин.
- Тип сердечного ритма (где появляется нервный импульс, вызывающий сокращение сердца
) — синусовый. При нарушениях — ритм может быть желудочковый, предсердный, а также атриовентрикулярный.
- Электрическая ось сердца (направление, характеризующее распространение импульсов) — 30–70 градусов. В период беременности нормой считается ЭОС до 90 градусов.
Применение
- Определение частоты (см. также пульс) и регулярности сердечных сокращений (например, экстрасистолы (внеочередные сокращения), или выпадения отдельных сокращений — аритмии).
- Показывает острое или хроническое повреждение миокарда (инфаркт миокарда, ишемия миокарда).
- Может быть использована для выявления нарушений обмена калия, кальция, магния и других электролитов.
- Выявление нарушений внутрисердечной проводимости (различные блокады).
- Метод скрининга при ишемической болезни сердца, в том числе и при нагрузочных пробах.
- Даёт понятие о физическом состоянии сердца (гипертрофия левого желудочка).
- Может дать информацию о внесердечных заболеваниях, таких как тромбоэмболия лёгочной артерии.
- Позволяет удалённо диагностировать острую сердечную патологию (ишемия миокарда) с помощью кардиофона.
- Может применяться в исследованиях когнитивных процессов, самостоятельно или в сочетании с другими методами
Подготовка к исследованию
Специальной подготовки не требуется. При густом волосяном покрове в зоне груди рекомендуется удалить волосы. Накануне можно придерживаться привычного питьевого и пищевого режима. Для получения достоверных результатов не рекомендуется проходить диагностику сразу после приема пищи, кофе, энергетиков, алкоголя, а также после интенсивных физических нагрузок. На точность ЭКГ
может повлиять время исследования, посторонний электромагнитный фон, расположение электродов-ответвлений, повышенная температура у пациента, стресс и другие факторы.
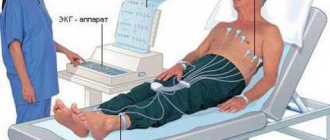
Как выполняется исследование
Электрокардиограмма
проводится с использованием стационарного или переносного электрокардиографа. Пациент находится в положении лежа. Для повышения электрической активности кожных покровов область грудины и конечности протираются влажной губкой. Электроды-ответвления устанавливают в области
сердца
, на щиколотках, на запястьях. Затем диагност включает прибор и начинается считывание информации об электрических потенциалах.
Графики активности сердечной мышцы выводятся на экран в виде графика колебаний и фиксируются на специальной ленте. Стандартная продолжительность записи ЭКГ не превышает 15 минут. Полученные результаты оценивают врачи терапевты, кардиологи, врачи общей практики. Описание (расшифровку) электрокардиограммы выполняют врачи-кардиологи, врачи функциональной диагностики.
Показания
Исследование проводят в следующих случаях:
- у пациента выявлены отклонения в работе сердца
либо существует высокий риск развития патологий;
- присутствует отдышка;
- постоянные боли в грудине или в области сердца;
- наличие изменений в аритмиях;
- при наличии головокружения, головных болей;
- исследование эффективности установленного кардиологического стимулятора;
- наличие шумов в сердце;
- при хронических заболеваниях сердечно-сосудистой системы, когда у пациента появляются тревожные симптомы;
- при планировании оперативного вмешательства;
- оценка работы сердца
в период беременности;
- прохождение диспансеризации после 45 лет;
- прохождение медкомиссий;
- обморочные состояния, внезапная слабость;
- при различных патологиях эндокринной системы, нервной системы, а также внутренних органов, в случаях высокой вероятности, что сердце затронуто данными процессами;
- при наличии сердечно-сосудистой патологии по линии отца или матери.
ЭКГ
рекомендуют сделать при увеличении холестерина и в других случаях, когда показатели крови отличаются от нормы. Пациентам после 40 лет стоит ежегодно контролировать работу сердца. Пройти исследование можно пожилым людям, беременным и кормящим мамам, а также маленьким пациентам.
Вопросы-ответы
Что такое ортостатическая проба при ЭКГ?
В сети клиник «Доктор рядом» используются современные методы диагностики сердечной деятельности. Отличие данного вида кардиографии заключается в том, что во время исследования пациент находится в вертикальном положении. Наклонная проба может быть пассивной или активной. Испытание проводится после обычной кардиограммы
, позволяющей оценить вегетативную реактивность сердечно-сосудистой системы и отследить нарушение ритма и проводимости.
Как проводится медикаментозная проба при ЭКГ?
В сети клиник «Доктор рядом» проводится электрокардиография с использованием фармакологических препаратов. ЭКГ
записывается на фоне введения пациенту медикаментов, непосредственно влияющих на работу сердца и коронарное кровообращение. Метод является модификацией обычной процедуры. В течение этой диагностики контролируют артериальное давление и следят за состоянием пациента. Отслеживают показатели давления до введения лекарства, после введения и после прекращения поступления препарата. Метод записи
электрокардиограммы
классический. Данный метод диагностики используются для выявления ишемической болезни, редких болезней
сердца.