Варикозное расширение вен пищевода: особенности патологии
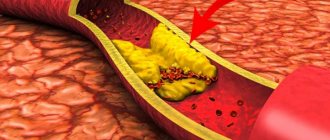
Варикозное расширение вен пищевода является достаточно опасной патологией. Она представляет собой деформацию сосудов. В результате развития заболевания увеличивается просвет вен, выделяются их стенки и образуются узлы. Деформированные сосуды становятся очень извитыми и достаточно рыхлыми. Слизистая оболочка, которая располагается над сосудами, подвергается повреждениям и воспалениям.
Заболевание опасно еще и отсутствием симптомов на раннем этапе развития. На начальных стадиях варикозное расширение вен не проявляет себя никакими признаками. По этой причине человек и не догадывается о том, что в его организме происходят патологические процессы. Между тем варикозное расширение очень опасно!
При развитии варикозного расширения вен пациент жалуется на:
- отрыжку и изжогу,
- время от времени возникающие затруднения при проглатывании пищи (постепенно дискомфорт становится постоянным спутником),
- учащение сердцебиения,
- дискомфорт и тяжесть в области груди.
Нередко варикозному заболеванию пищевода сопутствует эзофагит. Этот процесс является воспалительным.
Опасным осложнением при патологии становится кровотечение. В результате появляется слабость и одышка. Ухудшается общее состояние здоровья. Пациент может страдать от потери веса.
Заказать обратный звонок Получить бесплатную консультацию
Действующая классификация
Существует несколько предложенных классификаций заболевания. Признаки выявляют при эзофагогастроскопическом исследовании. Наиболее приемлемой считается подразделение варикоза пищевода по степени изменения вен.
- 1 степень — максимальный диаметр сосудов 5 мм, они вытянуты, локализуются в нижней части пищевода;
- 2 степень — определяется извитость вен, диаметр увеличен до 1 см, доходят до средней трети органа;
- 3 степень — обращает внимание истончение и напряженности стенок венозных сосудов, диаметр свыше 10 мм, идут рядом, на поверхности имеются характерные маркеры красного цвета из мельчайших капилляров.
Начальная стадия характеризуется отсутствием извитости вен
Согласно другой классификации (Витенасома и Тамулевичюте) предлагается учитывать 4 стадии течения заболевания:
- 1 — допускается диаметр вен 2–3 мм, они по цвету синеватые, по форме прямые;
- 2 — вены становятся извилистыми, узловатыми, в диаметре увеличиваются свыше 3 мм;
- 3 — отчетливо различаются варикозные узлы, значительна извитость, появляется выпячивание в просвет пищевода;
- 4 — узлы вырастают до гроздевидной формы, существенно суживают просвет пищевода, на наружной поверхности просматривается тонкая сетка из мелких капилляров.
Кроме того, диагностика учитывает:
- врожденную форму, протекающую на фоне патологий неясного происхождения;
- приобретенную — вызванную разными заболеваниями.
Как диагностируется заболевание?
Варикозное расширение вен пищевода диагностируется путем:
- Изучения анамнеза.
- Медицинского осмотра. Во время него можно отметить такие признаки варикозного заболевания, как отеки, изменения цвета кожи и слизистых оболочек.
- Лабораторного исследования. Для изучения варикозной патологии пациент сдает общий и биохимический анализы крови. Специалисты подсчитывают количество тромбоцитов, исследуют печеночные ферменты, сывороточное железо, белок, липидный спектр.
- Инструментальных исследований. При подозрении на варикозное расширение вен пищевода проводятся УЗИ, эзофагоскопия и рентгенологическая диагностика. Данные исследования направлены на изучение определенной области пищевода. Также изучаются и остальные органы брюшины.
Прогноз при циррозе печени
Для заболевания сосудов ЖКТ характерна высокая смертность. При циррозе она достигает 50%. Летальность зависит не от характера кровотечения, а от тяжести поражения органа.
В 80% случаях кровоизлияние происходит самостоятельно, поэтому вероятность выздоровления есть у тех больных, которые отличаются хорошим состоянием печени. Но 75% пациентов в течение первых двух лет подвержены рецидиву.
Чтобы улучшить состояние при ВРВ необходимо регулярно проходить медикаментозную поддержку и эндоскопическое лечение.
Хоть ВРВП не поддается лечению, больной может прожить десятилетия, если будет поддерживать свое состояние своевременными обследованиями, скорректирует питание и режим сна и отдыха. Будьте здоровы!
Как проводится лечение варикоза пищевода?
Основной целью терапии при варикозном расширении вен пищевода является профилактика кровотечения. В некоторых случаях специалистам приходится устранять и последствия уже перенесенных кровотечений.
Расширение вен лечится путем назначения:
- Витаминов, антацидов и вяжущих препаратов.
- Кровоостанавливающих средств.
- Препаратов, сужающих сосуды.
В некоторых случаях осуществляется введение специальных коллоидных растворов. Также проводятся переливания плазмы, крови и эритроцитарной массы.
К операциям на пищеводе прибегают тогда, когда медикаментозная терапия не дает желаемого результата.
Все вмешательства делятся на 2 группы:
- Эндоскопические.
- Хирургические.
Эндоскопические вмешательства на пищеводе проводятся путем:
- Электрокоагуляции. При таком вмешательстве поврежденные ткани вен эффективно удаляются под воздействием электротока.
- Легирования вен пищевода. Данная методика сводится к тщательному перевязыванию вен пищевода. Для проведения вмешательства специалисты пользуются небольшими кольцами. На каждую вену накладывается 1, 2 или 3 кольца. Также легирование возможно с применением нейлоновых петель.
- Бандажирования. Данная методика применяется для фиксации расширенных вен. Благодаря этому можно быстро остановить уже начавшееся из-за расширения сосудов кровотечение.
- Введения зонда, сдавливающего вены. Зонды для вены изготавливаются из резины. Они прижимают кровоточащий сосуд.
- Нанесения на пораженные участки вен специальной клеевой пленки или такого вещества, как тромбин.
Хирургические операции по предупреждению кровотечений в результате расширений вен пищевода проводятся путем:
- Склерозирования. В расширенные вены вводится особый раствор. Раствор поставляется путем инъекций. Вкалываются они в просвет вен пищевода. Методика является достаточно эффективной. Существует один ее существенный недостаток. Процедура должна проводиться постоянно и регулярно. Обычно склеротерапию повторяют каждые 5 дней. Затем процедура проводится 1 раз в месяц. В дальнейшем склерозирование осуществляется раз в 3 месяца. В год нужно провести не менее 4-5 процедур. Только в этом случае можно добиться достаточной эффективности методики.
- Портосистемного стент-шунтирования. Данная методика устранения варикозных патологий заключается во введении в среднюю часть печени специального стента. Он соединяет функционал печеночной и портальной вен.
- Наложения аностомоза. Объектами вмешательства являются вена селезенки и левая почка.
- Обшивания сосудов.
- Устранения вен пищевода, не подлежащих восстановлению.
Все операции на венах пищевода являются достаточно опасными. Кроме того, варикозные патологии с их помощью невозможно устранить полностью. Нередко возникают рецидивы, а операции провоцируют риски ряда осложнений.
Именно поэтому с варикозными патологиями сегодня борются с применением еще одного метода. Он является инновационным и позволяет забыть о проблеме!
Эмболизация при расширенных венах не напрасно пользуется популярностью!
Заказать обратный звонок Получить бесплатную консультацию
КЛІНІЧНИЙ ДІАГНОЗ ПОРТАЛЬНОЇ ГІПЕРТЕНЗІЇ
При фізикальному дослідженні найпростіше виявити асцит, жовтяницю, павукоподібні ангіоми на шкірі, еритему долонь, атрофію яєчок, гінекомастію, контрактури Дюпюїтрена і атрофію м’язів. Можуть бути також прояви портосистемної енцефалопатії — у важких випадках астериксиз (ляпаючий або “пурхаючий” тремор кистей) і летаргія, у легких — дратівливість, порушення сну. У більшості хворих з ПГ виявляють також спленомегалію, хоча розмір селезінки погано корелює з портальним венозним тиском і її збільшення може бути викликане іншими захворюваннями. На гіпердинамічний стан можуть вказувати високий (скачучий) пульс, теплі, добре перфузовані кінцівки в поєднанні з артеріальною гіпотензією.
Ознаками портосистемних колатералей є дилятовані вени на передній поверхні живота (умбілікально-епігастральні шунти), “голова медузи” становить собою звивисті колатеральні вени навколо пупка. Внутрішні гемороїдальні вузли не є специфічною знахідкою, але також можуть бути проявом колатералізації. Натомість видимі колатеральні судини на спині вказують не на власне портальну гіпертензію, а на обструкцію на рівні нижньої порожнистої вени. Її рідкісною причиною може бути компресія нижньої порожнистої вени регенеративними вузлами при цирозі печінки.
Асцит легко виявити при великій кількості рідини — у таких випадках живіт тугий, можна виявити балотування рідини. Однак невеликий асцит діагностують інструментально, наприклад, з допомогою ультрасонографії. Парацентез допомагає встановити етіологію асциту: на його портальну (неперитонеальну) етіологію вказує сироватково-асцитичний градієнт альбуміну (SAAG) понад 1,1 г/дл (11 г/л). Однак цим методом не можна розрізнити печінкову і надпечінкову ПГ, наприклад, при застійній серцевій недостатності. Недавні дослідження вказують на зниження SAAG після встановлення трансюгулярних портосистемних шунтів (TIPS).
Лабораторні дослідження загалом не є специфічними щодо виявлення ПГ. Відзначають збільшення протромбінового часу і тромбоцитопенію. У хворих з цирозом печінки ці показники вважають предикторами наявності стравохідних вариксів (див. нижче). Гіпоальбумінемія вказує на важкість ураження печінки і непрямо — на ПГ. Подібно гіпонатріємія і низька концентрація натрію в сечі можуть бути наслідком ретенції води і натрію при портальному гіпертензивному синдромі.
Основные особенности вмешательства!
К достоинствам эмболизации вены относят:
- Высокую скорость проведения вмешательства. Операция занимает 30-60 минут. Сложные процедуры могут длиться больше.
- Отсутствие выраженного дискомфорта. Боль и любые неприятные ощущения при эмболизации вены снимаются специальными современными препаратами.
- Быстроту восстановления после вмешательства. Пациенту придется остаться в клинике всего на 1-2 дня. Обратите внимание! В некоторых случаях срок госпитализации после эмболизации вены увеличивается. В любом случае уже в ближайшее время пациент может вернуться к привычной жизни.
Какие рекомендации дают пациентам врачи?
- Усиление питьевого режима. В первые 7 дней после операции нужно выпивать большое количество чистой воды.
- Исключение водных процедур на 3-5 дней. После этого можно принимать как душ, так и ванну.
- Физический покой. Обычно его назначают на 2-3 недели. Пациентам запрещено поднимать тяжелые вещи и заниматься спортом. Постельный режим на этот срок не назначается. Неспешные прогулки даже полезны.
Какой образ жизни вести после эмболизации сосудов пищевода?
Пациентам следует:
- Придерживаться специально назначенной диеты, включающей большое количество продуктов, способствующих снижению общего уровня холестерина.
- Избегать серьезных нагрузок.
- Принимать различные препараты. Их назначит лечащий врач.
- Принимать пищу достаточно часто, но как можно более маленькими порциями. Дневную норму лучше всего разделить на 5-6 приемов. Употребление еды нежелательно за 2-3 часа до сна.
- Отдавать предпочтение вареным блюдам. Также пищу можно готовить на пару. Так она сохраняет массу полезных веществ, легко усваивается и не становится источником дополнительного вредного холестерина.
Запрещено принимать слишком горячую и холодную пищу. Это может привести к повреждению пищевода и его вен.
ПОРТАЛЬНА ГАСТРОПАТІЯ
Портальна гіпертензивна гастропатія є наслідком портальної гіпертензії з дилятацією капілярів і розкриттям внутрішньослизових судинних шунтів. Вона вказує на важкість ураження печінки, але може бути й у хворих з підпечінковим портальним блоком. При морфологічному дослідженні відзначають дилятацію судин як слизової, так і підслизового шару. Крововиливам у слизову сприяє тромбоцитопенія, яка розвивається при цирозі печінки. При портальній гастропатії збільшується чутливість слизової оболонки до різних ушкоджуючих чинників: аспірину, алкоголю тощо. Відзначають регрес портальної гастропатії після транспечінкового портосистемного шунтування і погіршення — після склеротерапії або лігування варикозно розширених вен стравоходу.
New Italian Endoscopic Club (1997) рекомендує встановлювати діагноз портальної гастропатії на підставі чотирьох ознак: мозаїчний вигляд слизової, ураження у вигляді червоних крапок (легкий ступінь), вишнево-червоні плями, чорно-коричневі плями (важкий ступінь). Уражене насамперед тіло шлунка.
Вважають, що портальна гастропатія може траплятися і в пацієнтів з артеріальною гіпертензією без ПГ, а також в осіб без інших захворювань, її прояви можуть прогресувати, а також повністю зникати. Кровотечі, зумовлені портальною гастропатією, рідко бувають масивними, частіше вона призводить до хронічної крововтрати.
Основные достоинства метода эмболизации вен, применяемого в центре профессора Капранова
Эндоваскулярная эмболизация в нашем центре представляет собой малотравматичную процедуру. Она кардинально отличается от стандартных хирургических вмешательств отсутствием больших разрезов на вене и тканях. Кроме того, при эмболизации не требуется вводить пациента в общий наркоз. Это снижает многочисленные риски, делает вмешательство возможным при наличии общих противопоказаний к стандартной операции.
К достоинствам проведения вмешательства в центре профессора Капранова также относят:
- Опыт профессионалов. Все врачи провели массу вмешательств по восстановлению функциональности пищевода. Они готовы помочь и вам.
- Комфортные условия пребывания в любой клинике. Эмболизация сосудов пищевода не станет причиной боли и выраженного дискомфорта.
- Снижение вероятности рецидивов. Методика, применяемая для закупоривания сосуда, позволяет быстро и надежно прекратить кровоток вены (сосуда) пищевода.
- Отсутствие дискомфорта при восстановлении функциональности пищевода. Во время эмболизации вены пациент не испытывает боли. Все неприятные ощущения устраняются с помощью специальных препаратов.
- Короткий восстановительный период после вмешательства по поводу варикозного расширения вен пищевода. При небольших вмешательствах на сосудах пациента могут выписать уже в день процедуры. При этом специального ухода, сложного лечения, регулярных перевязок не потребуется.
- Минимальное количество противопоказаний и осложнений. Успешность операции по эмболизации сосудов пищевода во многом зависит от профессионализма врача. Именно поэтому важно грамотно подойти к выбору хирурга.
- Возможности для сохранения органа. Эмболизация пищевода, например, позволяет избежать ряда серьезных проблем.
Внешние факторы
Кроме патологических причин существует ряд посторонних причин, способных повлиять на появление и развитие заболевания, к ним относятся:
Кроме патологических причин существует ряд посторонних причин
- злоупотребление алкоголем;
- медикаменты, негативно влияющие на состояние печени;
- некоторые заболевания, передаваемые по наследству;
- вирусные болезни, влияющие на печень (гепатит).
Важно! Беременным женщинам следует проявлять повышенное внимание к своему здоровью, поскольку любые вирусные инфекции, перенесенные в этот период, могут передаться плоду, повышая у него риск возникновения варикоза пищевода.