Что такое замирание сердца?
Замиранием сердца называют субъективное ощущение у больного, которое воспринимается как пропущенное очередное сокращение миокарда. Чаще всего данный симптом развивается у пациентов с эмоциональной лабильностью, ипохондрией и вегето-сосудистой патологией, которые физически чувствуют сердечный ритм. Способность самостоятельно ощущать сокращения сердечной мышцы также формируется у людей с длительно персистирующим кардиальным заболеванием.
В норме миокард сокращается с частотой от 60 до 90 за минуту в правильном ритме, который зарождается в синусовом узле правого предсердия и проводится по нервным волокнам к желудочкам. Частота и сила сокращений изменяется в каждого человека в течение дня, в зависимости от условий внешней среды. Появление внеочередных импульсов (до 300 за сутки) считается физиологической нормой, которую здоровый человек не ощущает.
Развитие чувства замирания сердца у пациентов связано с:
- выпадением очередного сокращения;
- длительной паузой между импульсами (на фоне замедленного ритма);
- ослабленной силой сердечных сокращений.
Пациенты описывают данное состояние, как «погружение», «выпадение», «короткая остановка сердца и времени», «внезапная слабость», «сердце работает с перебоями».
Уснуть и не проснуться. Почему происходят трагедии во сне?
Сердечно-сосудистые заболевания – бич современного общества. В мировой статистике это самая распространённая причина смерти. Только в России от внезапной остановки сердца умирает около двухсот тысяч человек в год. Труднее всего осознать потерю, если накануне человек чувствовал себя хорошо, но утром не проснулся.
О причинах трагедии и способах её предотвращения мы поговорили с кардиологом Татьяной Михайловной Коломейцевой.
— Татьяна Михайловна, из-за чего у человека может внезапно остановиться сердце?
Как правило, это следствие уже имеющихся заболеваний: ишемической болезни сердца, наследственных кардиомиопатий, врождённых пороков сердца и проводящей системы. Причиной также бывает тромбоз, спазм коронарных сосудов.
Только в России от внезапной остановки сердца умирает около двухсот тысяч человек в год
— Может ли трагедия произойти с абсолютно здоровым человеком, сердечно-сосудистая система которого никогда не давала сбоев?
Абсолютно здоровому человеку смерть от сердечного приступа не грозит. Однако заболевания сердца (в частности, ишемическая болезнь) могут протекать бессимптомно. В таком случае трагедия становится итогом недиагностированной патологии.
«Хроническая сердечная недостаточность (одна из форм ИБС) имеется у 7% жителей страны». Цитата из материала: «Ишемическая болезнь сердца: диагностика и лечение»
— У людей, далёких от медицины, заболевания сердца ассоциируются со стрессом или физической нагрузкой. Но во сне человек абсолютно спокоен. Есть ли какие-то факторы риска, свойственные именно сну?
Нет. Опасность несут уже перечисленные патологии: как во сне, так и во время бодрствования.
— Качество сна может свидетельствовать о повышенном риске внезапной смерти?
Особую опасность представляет обструктивное апноэ сна. Его главное проявление – храп. Страдающий апноэ зачастую не высыпается, не успевает восстановить силы за ночь, страдает сонливостью в дневные часы, а также подвержен повышению артериального давления при пробуждении.
— Болезни, не связанные непосредственно с сердечно-сосудистой системой, могут стать дополнительным фактором риска?
Безусловно, могут. К таким состояниям относятся сахарный диабет, ожирение, патология почек и неврологические заболевания.
— Какой возраст является наиболее опасным для возникновения остановки сердца?
Частота кардиологических нарушений увеличивается с возрастом. Поэтому чем старше человек, тем выше риск.
— Когда надо насторожиться? Есть ли симптомы, которые позволяют заранее предвидеть столь опасное состояние?
Предвестники могут появиться за две недели до остановки сердца. Это усталость, одышка, аритмия. Наиболее угрожающий симптом – обмороки. Их нельзя игнорировать.
Наиболее угрожающий симптом – обмороки. Их нельзя игнорировать
Как показывает статистика, в трёх случаях из четырёх внезапной смерти предшествовали соответствующие симптомы. Поэтому важно обращать внимание на самочувствие.
— Не все привыкли следить за здоровьем. Когда сам человек не говорит о самочувствии, близкие могут догадаться, что нужна помощь? Какие внешние проявления должны вызвать тревогу?
Со стороны предугадать надвигающуюся беду сложнее. Но если человек внезапно снижает темп деятельности, не справляется с привычной для него нагрузкой – это тревожный симптом. Походка замедляется, снижается выносливость. Стоит обратиться к врачу, если на прогулке ваш друг или родственник не успевает за вами, хотя вы идёте с привычной для вас обоих скоростью.
Ещё один симптом, заметный со стороны – храп. Это маркер обструктивного апноэ.
— Могут ли генетические анализы помочь в выявлении предрасположенности к болезням сердца?
Только в случае наследственных кардиомиопатий. Это не основная причина внезапной сердечной смерти. Она занимает не более 20% от общего числа. Чтобы судить о наследственном характере кардиомиопатии, необходимо обследовать три поколения одной семьи.
«Основная её опасность — в возможности внезапной остановки сердца. Поэтому пациентов с впервые возникшей мерцательной аритмией немедленно госпитализируют». Цитата из материала «Распознаём сердечного врага. Что такое аритмия?»
— В последнее время широкое распространение получили фитнес-браслеты. Их носят с целью контроля за своей двигательной активностью. Насколько точно они измеряют пульс и могут ли помочь заподозрить неполадки в сердечно-сосудистой системе?
Говорить о фитнес-браслетах как о полноценном средстве диагностики нельзя. Они только измеряют пульс, этого недостаточно для окончательных выводов. Но предупредить о надвигающейся опасности могут. Стоит насторожиться, если браслет фиксирует нарушения ритма. Более простые модели при аритмии могут просто давать сбой – это тоже повод показаться врачу.
«На симметричность пульса влияет уменьшение просвета одной из артерий, неправильное её расположение». Цитата из материала «Каким должен быть пульс у взрослого: норма и патология»
— Если остановка сердца во сне всё же произошла, человеку можно как-то помочь?
Чаще всего в этом случае человек остаётся без помощи, потому что нет свидетелей. Но если удалось вовремя заметить, необходимо как можно быстрее вызвать бригаду скорой помощи.
— Что опасно для нашего сердца? Как снизить риски возникновения сердечно-сосудистых заболеваний?
Сердечно-сосудистая система страдает от вредных привычек (в частности, курения), хронических эмоциональных перегрузок. Опасность несёт и неправильное питание: нерегулярное, с большим количеством жира.
Чтобы сохранить сердце, надо вести здоровый образ жизни. Давать себе посильную и регулярную физическую нагрузку.
При уже обнаруженных кардиологических патологиях важно регулярно посещать врача и выполнять все рекомендации.
— Если предотвратить трагедию не удалось, людям остаётся надеяться, что близкий хотя бы не испытывал боли и страха. Но есть ли основания для такой надежды?
Исследований, разумеется, не проводилось. Но известно, что при фатальных аритмиях сознание угасает очень быстро. Участки мозга, ответственные за восприятие боли, не функционируют. Поэтому человек не испытывает мучений.
Другие материалы по темам:
Как сохранить сердце здоровым?
Серьёзный вопрос: что происходит с сердцем во время приступа стенокардии?
Сердце, почему тебе не хочется покоя? От чего бывает тахикардия?
Для справки:
Коломейцева Татьяна Михайловна
В 2008 году окончила Московскую медицинскую академию им. И.М. Сеченова по специальности «Медико-профилактическое дело».
В 2009 году – профессиональная переподготовка на базе Московской медицинской академии им. И.М. Сеченова по специальности «Лечебное дело». Имеет профессиональную переподготовку на базе Российского государственного медицинского университета Росздрава по специальности «Кардиология». Прошла профессиональное усовершенствование по теме «Легочная гипертензия: клинический практикум» на базе Европейского центра здоровья г. Otwock (Польша)
В 2015 году – повышение квалификации на базе НМХЦ им. Н.И. Пирогова «Антикоагулянты при фибрилляции предсердий». В 2021 году – профессиональное усовершенствование по теме «Сложные вопросы в диагностике и лечении легочной гипертензии» на базе РКНПК им. Мясникова
В 2017-2018 году – повышение квалификации на базе Первого Московского государственного медицинского университета им. И.М. Сеченова «Современные аспекты диагностики и лечения хронической сердечной недостаточности».
Член Российского общества кардиологов.
Имеет сертификат специалиста по специальностям «Терапия», «Кардиология»
В настоящее время работает врачом-кардиологом в ООО «Клиника Эксперт Тула». Принимает по адресу: ул. Болдина, д. 74
Какие симптомы связывают с данным ощущением?
В медицине существует более 200 видов различных нарушений ритма, которые у больных чаще всего встречаются в комбинациях. Особенностью аритмий считаются конкретные отличия на электрокардиограмме и абсолютно неспецифические клинические признаки.
Когда больные говорят о замирании сердца, чаще всего речь идет о:
- неритмичном сокращении миокарда желудочков и предсердий, которое ощущается как два самостоятельных ритма;
- наличие частых внеочередных сокращений, после которых возникает компенсаторная пауза;
- неправильный ритм (различные интервалы между сокращениями).
С объективной точки зрения замиранием можно назвать паузу в сердечном ритме длительностью до 2 секунд, после которой развивается тахикардия (учащенное сердцебиение).
Диагностика
Обследование больных с аритмическим процессом проводится в основном профильным специалистом по кардиологии.
По мере необходимости, если есть сторонние признаки, также в случае смешанного происхождения процесса, показано обследование доктора-невролога.
Перечень мероприятий довольно широк:
- Опрос на предмет жалоб, также сбор анамнестических данных. Играет наибольшую роль на раннем этапе. Когда этиология еще не ясна.
- Измерение артериального давления. ЧСС. Уже на этой стадии есть возможность примерно определить природу отклонения.
- Суточное холтеровское мониторирование. Постоянная регистрация показателей автоматического тонометра. В домашних условиях эффективнее.
- Электрокардиография. Основная методика. Направлена на оценку типа аритмии, даже незначительные отклонения будут видны. При этом требуется высокая квалификация для расшифровки результатов.
- Эхокардиография. УЗИ-исследование по своей сути. Подходит для выявления органических процессов и анатомических дефектов.
- МРТ или КТ.
- Общий анализ крови.
В силу необходимости — нагрузочные тесты и коронография.
По каким причинам возникает подобное состояние?
Симптомы замирания сердца развиваются вследствие двух основных механизмов: кардиального (истинная аритмия) и психогенного (субъективное мнение больного на фоне волнения или тревоги).
К наиболее частым причинам замирания сердца относится:
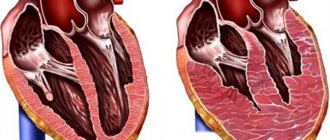
- фибрилляция предсердий (мерцательная аритмия) – наличие множества эктопических очагов возбуждения, при которых нет адекватного сокращения предсердий («судорожные подергивания») и сохраняется желудочковый ритм;
- атриовентрикулярная блокада – нарушение проводимости электрического импульса. 2 степень расстройства сопровождается внеочередными выпадениями сокращений, которые ощущаются, как «пропущенные»;
- экстрасистолия – патология с появлениями внеочередных сокращений миокарда. После такого импульса для восстановления электрической активности кардиомиоцитов развивается компенсаторная пауза, во время которой возникает чувство замирания;
- климактерический период у женщин, который характеризуется нестабильностью гормонального фона, нарушением баланса обмена веществ и различными ощущениями в разных областях тела;
- вегето-сосудистая дистония (ВСД) по кардиальному типу часто сопровождается субъективными болями или сдавливанием в груди, нарушениями ритма и перебоев в работе сердца.
Остеохондроз также относится к возможным причинам возникновения субъективных ощущений в области сердца. Сдавливание межреберных нервов разросшимися остеофитами из тел позвонков раздражает симпатические волокна, которые иннервируют структуры миокарда. Данное состояние влияет как на ритм сердца, так и на ощущения пациента.
Редкие причины
- Сахарный диабет. Крайне редко способен обусловить аритмии с такими признаками. Лечится под контролем эндокринолога. Радикальное восстановление невозможно. Суть терапии — приостановка прогрессирования и избежание осложнений.
- Блокада пучков Гиса. Полная или частичная непроводимость электрического импульса от синусового узла дальше.
- Метаболические нарушения, связанные с отклонениями обмена калия, магния, натрия.
Причины, почему замирает сердце, патологические, чаще кардиальные. Крайне редко внесердечные, со стороны щитовидной железы на фоне гипертиреоза, избыточного синтеза кортизола.
В любом случае, все сводится к проблемам с самим мышечным органом, прямым или косвенным путем. Описанные выше заболевания разнородны, потому и принципов исследования, терапии масса.
Как купировать приступ и что делать дальше?
Алгоритм действий пациента при замирании в области груди связан с причиной появления симптомов. Наличие органической кардиальной патологии требует назначения постоянной патогенетической или этиотропной терапии.
В случае психогенного генеза ощущений рекомендуется:
избегать стрессовых ситуаций;- нормализовать режим сна и бодрствования;
- рациональное питание, обогащенное витаминами и микроэлементами (для сердца – калий, который содержится в бананах и сухофруктах);
- адекватная физическая активность;
- прием седативных средств на основе растений (например, Ново-Пассит, Экстракт валерианы).
Редкие возникновения симптомов (до 3 раз на месяц) чаще всего – физиологическое явление, которое встречается у каждого человека. Замирание, что повторяется по нескольку раз в день и длиться до 4 секунд, требует диагностики и медицинской помощи.
В зависимости от причины назначают:
- при редком синусовом ритме и гемодинамически значимой атриовентрикулярной блокаде высокой степени применяется электрокардиостимулятор. До установки искусственного водителя ритма назначаются капли Зеленина, Атропин, Изадрин;
- лечение экстрасистолий проводится антиаритмическими препаратами, например, Этацизин;
- приступы на фоне вегето-сосудистой дистонии купируются с помощью седативных средств и спазмолитических препаратов.
Кроме того, успешно применятся методы физиотерапии для лечения субъективных ощущений нарушения ритма: массаж, бальнеотерапия и другие.
ЧСС у здоровых мужчин и женщин во время ночного сна
| Возраст | Мужчины | Женщины |
| 18-50 лет | max ЧСС — 75, min — 45 | max ЧСС — 70, min — 40 |
| 51-80 лет | max ЧСС — 85, min — 50 | max ЧСС — 80, min — 45 |
Необходимо добавить, что наибольшую «власть» над сердцем парасимпатика получает в районе 4 часов утра – именно в это время, в фазе глубокого сна (3 стадия) в норме отмечается максимальное замедление частоты сердечных сокращений.
Работа по ночам или недостаточно качественный ночной сон приводят к разбалансировке вегетативной нервной системы – ее симпатический отдел начинает преобладать и днем, и ночью. Результатом становится ночная тахикардия (увеличение частоты сердечных сокращений ваше нормальных значений), быстрое истощение сердечной мышцы и сбои ритма.
3.Причины перебоев сердечного ритма
Причинами перебоев сердечного ритма могут стать следующие факторы:
- длительное пребывание в душном жарком помещении;
- бег, быстрый спуск или подъём;
- длительный стресс или глубокая единовременная психологическая травма;
- длительное напряжение, отсутствие сна, высокая степень ответственности;
- чрезмерные физические нагрузки без постепенного их увеличения;
- переохлаждение;
- алкогольная или наркотическая интоксикация.
Эти факторы подлежат коррекции, и их устранение нормализует работу сердца. Однако замечено, что попадание в схожие условия и ситуации вызывает аритмию, идентичную той, которая возникла в первом эпизоде.
Более серьёзные и порой необратимые состояния, характеризующиеся аритмией, могут быть вызваны следующими факторами:
- эндокринные нарушения;
- анемии;
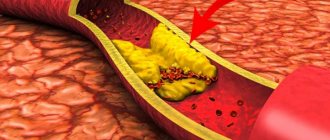
- болезни сосудов;
- злокачественные опухоли;
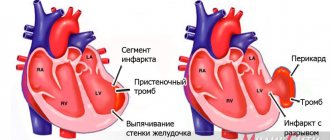
- инфаркт миокарда;
- перикардит;
- врождённые и приобретённые пороки сердца;
- болезни лёгких,
- хронический алкоголизм, наркомания и токсикомания;
- вирусные заболевания;
- ревматоидные изменения в сердце;
- ожирение.
Можно выделить некоторые условия, при которых человек падает в группу риска по развитию аритмии:
- врождённые патологии сердца;
- возраст старше 45 лет;
- лишний вес, особенно если жировые отложения локализованы в области живота и груди;
- повышенное содержание холестерина, заболевания сосудов и щитовидной железы.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Симптомы сердечного приступа
Прекращение деятельности сердца заканчивается клинической смертью — обратимым состоянием. Если правильно провести реанимацию, пострадавшего можно вернуть к жизни.
Всем взрослым людям важно знать признаки пограничного состояния.
Если сердце останавливается, возникают следующие симптомы:
Реклама:
- потеря сознания из-за кислородного голодания клеток головного мозга (пострадавшего невозможно привести в чувство никакими усилиями);
- исчезновение пульса на сонной артерии;
- неровное дыхание (шумные вдохи с интервалами до 2 минут);
- кожа моментально бледнеет и синеет;
- расширение зрачков происходит спустя 2 минуты после остановки циркуляции крови;
- возникновение судорог.
Лечение аритмии
Нужно ли лечить аритмию? Некоторые из расстройств, как единичные наджелудочковые или желудочковые экстрасистолы при отсутствии органического поражения сердца, неопасны и не требуют лечения. В других случаях от своевременности распознавания и оказания помощи зависит жизнь человека.
Лечение нарушений ритма зависит от этиологии, вида нарушения, состояния больного, наличия противопоказаний для тех или иных методов воздействия.
Выделяют несколько подходов к лечению:
- воздействие на причину возникновения;
- влияние на факторы, провоцирующие аритмию;
- действие на механизмы аритмогенеза;
- воздействие на переносимость аритмии пациентом
Все лечебные воздействия при нарушении ритма делятся на медикаментозные
и
немедикаментозные
. Подбор фармпрепаратов всегда осуществляется врачом и должен контролироваться повторяющимися регистрациями ЭКГ. Исходя из подхода к лечению, используются лекарства разной направленности действия, часто на помощь приходят антиаритмики. Высокую эффективность показывают амиодарон, соталол, пропафенон, верапамил и др.
Немедикаментозное
направление включает электрические методы: кардиоверсия и дефибрилляция, временная и постоянная электростимуляция; радиочастотное разрушение эктопического очага, оперативное лечение органических заболеваний сердца (аномалии развития, пороки клапанов), являющихся причиной развития аритмии.
Важно отметить, что диагностику на всех этапах и лечение нарушений ритма осуществляет только врач. Часто уже при расспросе, объективном обследовании пациента (пальпация пульса, аускультация сердца) удается заподозрить характер аритмии, а дополнительные исследования позволяют уточнить диагноз, причину заболевания и подобрать правильное лечение.
Если Вы чувствуете симптомы
нарушения сердечного ритма или не получаете должного лечения по поводу уже установленного диагноза, кардиологи медицинских центров АВЕНЮ помогут решить проблему. Записаться на консультацию возможно на сайте avenumed.ru и по телефону ближайшего к Вам филиала.
Помощь при панических атаках
Сам человек, страдающий от панических ночных приступов, правильно оценить свое состояние не может. Нередко пробуждение с чувством страха и тревоги воспринимают за обычный ночной кошмар, поэтому не спешат обращаться за помощью. Но такие эпизоды становятся всё чаще, а самочувствие хуже. При возникновении панических атак во сне лечение должно назначаться только психиатром или психотерапевтом. На первичной консультации врач собирает анамнез. Только искренние ответы и доверительный разговор с врачом помогут правильно поставить диагноз и подобрать оптимальную терапию. Основная цель бесед с врачом — научиться быстро распознавать свою паническую атаку и со временем — научится с ней справляться, научиться помогать самому себе, получить личный опыт успешного преодоления, совладания, и тем самым — свести до минимума риск ее повторного появления.
У панической атаки во сне симптомы и лечение зависят друг от друга. При высоком уровне тревоги, а также при тяжелых или частых приступах хороший эффект дает курс противотревожных (анксиолитических) препаратов. Медикаменты подбираются индивидуально, и только с согласия пациента.
Если возникла паническая атака во сне, как бороться с ней без таблеток?
В начале заболевания быстро успокоится и привести в норму нервную систему помогают приемы релаксации и мышечного расслабления. Этому обучают на психотерапевтических сеансах. Также эффективно применяются дыхательные техники, лечебный гипноз, когнитивно-поведенческая психотерапия.
Индивидуальная, а затем групповая психотерапия — важный этап лечения панических атак. Человеку необходимо разобраться, понять, из чего складываются его индивидуальные причины приступов тревоги в дневное время. Научиться адекватно реагировать на различные стрессовые ситуации. Найти свой индивидуальный режим, составляющий здоровый образ жизни, четко выполнять рекомендации лечащего врача. Только в этом случае прогноз будет благоприятным.
Классификация аритмии
Беря во внимание место зарождения электрического импульса и специфику его проведения от узла-пейсмейкера к желудочкам аритмии возможно систематизировать так:
- нарушение генерирования электрического импульса;
- изменения проводимости (блокады и дополнительные пути проведения);
- комбинированные нарушения ритма.
Первый класс нарушений это:
- сбои автоматизма источника возбуждения (синусовые бради-, тахикардия, синусовая аритмия, синдром слабости синусового узла, предсердная асистолия);
- эктопические всплески (эктопические ритмы, экстрасистолия, выскальзывающие комплексы, миграция водителя ритма, пароксизмальная тахикардия, трепетание, фибрилляция предсердий, желудочков)
Блокады сердца
делят по признаку топографии того участка, где происходит замедление/прерывание движения электрической волны. Их наименования соответствуют локации. Рассматривают синоатриальную, внутрипредсердную, предсердно-желудочковую, внутрижелудочковую блокады.
Врожденные аномалии при наличии дополнительных путей проведения служат основой для возникновение синдромов преэкзитации (предвозбуждения) желудочков.
Комбинированные
нарушения — это парасистолия, предсердно-желудочковые диссоциации, сочетание блокад с нарушением ритма (синдром Фредерика) и др.
По прогнозу
различают: неопасные аритмии, вероятно опасные, опасные для жизни.
Опираясь на это нарушения дифференцируют на требующие лечения и подлежащие только наблюдению в течение времени.