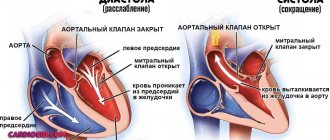
Аортальная регургитация ошибочно принимается за название заболевания. Некоторые даже пытаются найти аналог в МКБ за счет поражений аортальных клапанов разной природы. Регургитация — это физическое явление, обусловленное возвратом потока жидкости. В применении к аорте — обратный ток крови в левый желудочек. Именно такое значение придается термину в функциональной диагностике.
Если раньше опытные врачи могли указывать на этот процесс только с субъективной точки зрения (в результате аускультации и определения характерного шума на аорте), то с внедрением в практику ультразвукового обследования сердца стало возможно увидеть движение крови в обратном направлении. А способ допплерографии позволил дать оценку степени возврата и подключить этот диагностический признак к решению проблемы выбора метода лечения.
Распространенность
Учет пациентов с аортальной регургитацией ведется только в кабинетах функциональной диагностики. Поэтому о распространенности можно судить по отношению к числу обследованных допплеровским способом, а не к общему количеству населения.
Разные степени и признаки обратного потока крови через аортальное отверстие обнаруживают у 8,5% обследованных женщин и у 13% мужчин. Среди всех пороков сердца у взрослых хроническую аортальную регургитацию выявляют у каждого десятого пациента. Наиболее часто в пожилом возрасте у мужчин.
Какие анатомические структуры участвуют в формировании регургитации
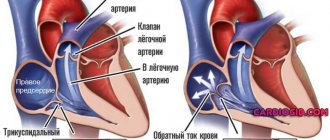
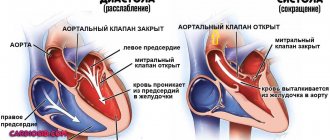
Строение четырех камер сердца обеспечивает в норме наполнение желудочков (кровь перетекает из предсердий) и активный выброс в аорту из левого желудочка, в легочную артерию — из правого. Клапанная система между полостями, главными сосудами образует естественную преграду для возвратного потока.
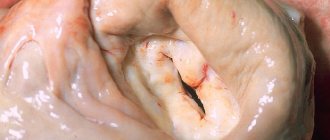
Вид незакрытого аортального отверстия при остановленном сердце, когда требуется замена клапанов
Физиология клапанов, их устройство, мышечные пучки для натяжения реагируют на давление крови, подчиняются нервным импульсам, руководящим функциями сердца. Любые нарушения структуры и строения способствуют неполному смыканию створок. Кровь, пройдя через отверстие, направляется обратно.
В сердце имеется 4 вида клапанов между:
- предсердиями и желудочками слева и справа;
- левым желудочком и аортой;
- правым желудочком и легочной артерией.
Соответственно, в зависимости от локализации поражения возможна митральная регургитация, возврат через трикуспидальный клапан, неполноценность клапанов в легочной артерии.
Аортальная регургитация представляется частным случаем нарушения работы клапанного аппарата.
Современные методы лечения недостаточности трикуспидального клапана у детей в Израиле
Детским кардиологическим отделением при «Хадассе» руководит доктор Азария Рейн. После получения высшего медицинского образования в Еврейском университете стажировался в клинике «Шаарей Цедек». Получив ученую степень, стал университетским профессором в Иерусалиме и Гарварде. Постоянный член ученого совета Израиля, занимается научными изысканиями.
Кардиохирургия находится под руководством профессора Эльдада Эреза, обладателя двух высших квалификаций, специализирующегося на терапии врожденных пороков у детей. Стажировка будущего доктора медицины проходила в Хайфе и Бейлинсоне, ординатура — в Атланте (США), где врач освоил технологию трансплантации сердца. Эрез обучает студентов-медиков в Тель-Авиве и Иерусалиме, автор научных трудов.
Первый день после госпитализации в стационар отводится для осмотра, изучения анамнеза, составления документации на иврите. На протяжении всего пребывания в больнице маленький пациент и его родители сопровождаются русскоговорящим консультантом.
Лечение при недостаточности трикуспидального клапана у детей подбирается строго в индивидуальном порядке и зависит от степени регургитации кровотока (1, 2, 3 или 4):
- 1 — едва различимый заброс или касание трехстворчатого клапана;
- 2 — обратный выброс определяется на отрезке в 2 см от атриовентрикулярного отверстия;
- 3 — возврат крови из правого желудочка на расстояние более 2 см;
- 4 — регургитация в правое предсердие на значительную протяженность.
Первая стадия может ограничиться наблюдением медиков либо консервативной терапией. Начиная со второй, характер вмешательства будет зависеть от интенсивности заброса, осложнений, спровоцированных пороком, наличием сочетанных аномалий.
Устранение дефекта и последствий неправильной работы сердца осуществляется медикаментозно или хирургическим путем.
Лекарственная терапия
Консервативная методика включает препараты, облегчающие работу сердца и снижающие легочную гипертензию. В этот перечень входят диуретические средства, антикоагулянты, b-адреноблокаторы, гликозиды, лекарства, повышающие метаболизм, ингибиторы АПФ.
Хирургическое вмешательство
Основными видами оперативной методики служат пластика собственного клапана или протезирование с использованием биопротеза или механического аналога.
Показаниями для протезирования считаются тяжелые изменения створок. Материалом для изготовления биологического протеза служит аорта животного (свиньи). В отличие от механического, биопротез существенно снижает развитие тромбоэмболии, но служит всего 10 лет, требуя повторной замены.
Предпочтение отдается пластической коррекции, но в том случае, если не обнаружены выраженные изменения строения створок. Явными преимуществами этой процедуры считаются минимальные послеоперационные осложнения и сокращение реабилитационного периода. Кроме того, восстановление за счет собственных, нормально функционирующих тканей увеличивает устойчивость к инфекциям и исключает постоянный прием специальных лекарств.
Механизм регургитации в норме и при патологии
Кардиологи выделяют незначительную физиологическую регургитацию, которая возможна в нормальных условиях. Например, у 70% взрослых людей с высоким ростом имеется неполное закрытие трикуспидального клапана, о котором человек не догадывается. На УЗИ определяются незначительные завихряющиеся потоки при полном смыкании клапанов. Это не сказывается на общем кровообращении.
Патология возникает при воспалительных процессах:
- ревматизме,
- инфекционных эндокардитах.
Наиболее типично для митральной локализации, формирования порока сердца. Не следует путать с пролапсом (растяжением и прогибанием створок внутрь предсердия). Именно при пролапсе чаще возникает физиологическая регургитация, обнаруживается у растущих детей, подростков. Ее учитывают как возможную причину экстрасистолии. Ребенка необходимо наблюдать у кардиолога и повторно обследовать. Специального лечения не требуется.
Образование рубцов после острого инфаркта, на фоне кардиосклероза в зоне, приближающейся к створкам и нитям клапана, ведет к поломке необходимого механизма натяжения, изменяет форму створок. Поэтому не происходит их полного смыкания.
При патологическом процессе не менее значимую роль играет диаметр выходного отверстия, которое должно перекрываться. Значительное увеличение при дилатации левого желудочка или гипертрофии препятствует плотному соединению створок аортальных клапанов.
Аускультация
При аускультации I сердечный тон (S1) может быть нормальным или ослабленным, если присутствует шум трикуспидальной регургитации. II сердечный тон (S2) может быть расщепленным (с громким легочным компонентом [P2] при легочной гипертензии) или одиночным из-за быстрого закрытия клапана легочной артерии, объединенным с P2 и аортальным компонентом (A2). III сердечный тон на ПЖ (S3) может быть слышен вблизи грудины при ПЖ-индуцированной СН.
Часто шум при ТН не слышен. Хотя очевидно, что это голосистолический шум лучше слышимый слева посредине или на нижней границе грудины, или если стетоскоп размещен в эпигастрии, когда пациент сидит прямо или стоит. Шум может быть высокочастотным, если ТН функциональная или вызвана легочной гипертензией, либо среднечастотным, если ТН выраженная и имеет другие причины. Если шум отсутствует, диагноз лучше всего устанавливать по характеру пульсовой волны на яремной вене и систолической пульсации печени. Шум меняется при дыхании, усиливаясь на вдохе (симптом Карвалло).
Отчасти человек не всегда может знать о проблемах, возникших в сердце. И если какой-то из описанных симптомов вдруг проявится, то следует сразу же обратиться к врачу для обследования, в процессе которого берут анализы и проводят аппаратную диагностику.
Регургитация может стать приобретенным заболеванием, но иногда встречаются случаи врожденного характера. Изменения в сердце происходят еще на фазе внутриутробного развития плода. Такое отклонение от нормы проявляется у младенцев сразу же после рождения:
- У новорожденного можно наблюдать ярко выраженную синюшность.
- Присутствуют расстройства дыхания.
- При обследовании обнаруживается недостаточность правого желудочка.
Заболевание настолько серьезно, что может привести к смерти ребенка. Поэтому так важно обследование плода еще до его рождения.
Таблица характерных симптомов на разных стадиях патологии:
| Стадия трикуспидальной регургитации | Симптомы заболевания |
| Первая | Отсутствуют или могут проявиться в виде чрезмерно интенсивной пульсации вен на шее. |
| Вторая | Шейные вены заметно пульсируют, дрожат. |
| Третья и четвертая | Набухание яремной вены. Синюшность кожи на губах, носу, под ногтями. Отечность нижних конечностей. Мерцательная аритмия. Одышка, быстрая утомляемость во время физических нагрузок (при прогрессировании диагностируется и в состоянии покоя). Болевые ощущения в правом подреберье. Увеличенная печень. |
Большая часть признаков схожа и с другими сердечно-сосудистыми заболеваниями, но четче всего на регургитацию трехстворчатого клапана указывают набухшие яремные вены и развитие мерцательной аритмии.
Основные клапанные причины аортальной регургитации
Причинами поражения аортальных клапанов, диаметра отверстия между левым желудочком и начальным отделом аорты являются:
- ревматическое воспаление с локализацией по линии замыкания клапанов — инфильтрация тканей на начальном этапе приводит к сморщиванию створок, образует отверстие в центре для прохождения крови в систолу в полость левого желудочка;
- бактериальный сепсис с поражением эндокарда и дуги аорты;
- бородавчатый и язвенный эндокардит при тяжелых формах инфекции (брюшной тиф, грипп, корь, скарлатина), воспалении легких, раковой интоксикации (миксома) — клапаны полностью разрушаются;
- врожденные пороки (образование двух створок вместо трех) с вовлечением аорты, большой дефект межжелудочковой перегородки;
- специфические аутоиммунные процессы в восходящем отделе аорты при хроническом сифилисе, болезни Бехтерева, ревматоидном полиартрите;
- гипертоническая болезнь, атеросклероз — процесс уплотнения створок с отложением солей кальция, расширение кольца за счет дилатации аорты;
- последствия инфаркта миокарда;
- кардиомиопатии;
- травмы грудной клетки с разрывом мышц, сокращающих створки.
Двухстворчатый клапан аорты считается разновидностью врожденного порока, увеличивает риск регургитации
К причинам приходится причислять осложнения лечения заболеваний сердца способом катетерной радиочастотной абляции, а также случаев разрушения биологического протеза клапана.
Классификация
Мы выяснили, что регургитация трикуспидального клапана по этиологии может быть врожденной и приобретенной, первичной (органической) или вторичной (функциональной). Органическая недостаточность выражается деформацией клапанного аппарата: утолщением и сморщиванием створок клапана или их обызвествлением. Функциональная недостаточность проявляется при дисфункции клапана, вызванной другими заболеваниями, и проявляется разрывом папиллярных мышц или сухожильных хорд, а также нарушением фиброзного кольца.
Причины, связанные с поражением аорты
Ближайший к сердцу участок аортальной дуги называют корнем аорты. Именно его строение влияет на «здоровье клапанов» и ширину кольца-ворот из левого желудочка. Поражения корня включают:
- возрастные или дегенеративные изменения, вызывающие дилатацию;
- кистозный некроз среднего слоя аорты при синдроме Марфана;
- расслоение стенки аневризмы;
- воспаление (аортит) при сифилисе, псориатическом артрите, болезни Бехтерева, язвенном колите;
- гигантоклеточный артериит;
- злокачественную гипертензию.
Среди причин обнаружено отрицательное влияние лекарственных препаратов, применяемых для снижения аппетита при ожирении.
Последствия аортальной регургитации
Возврат крови в левый желудочек неминуемо приводит к его расширению и увеличению объема. Возможно расширение митрального кольца и дальнейшее увеличение левого предсердия.
В месте контакта потока крови на эндокарде образуются «карманы». Чем больше степень регургитации, тем быстрее развивается перегрузка левого желудочка.
Исследования показали значение частоты сердечных сокращений:
- брадикардия усиливает объем возвратного потока и способствует декомпенсации;
- тахикардия снижает регургитацию и вызывает большее приспособление.
Факторы риска
Они непосредственно не обуславливают трикуспидальную регургитацию, но приводят к началу патологического процесса:
- Длительное курение.
- Потребление алкоголя в неумеренных количествах.
- Продолжительный период иммобилизации, без возможности активной деятельности. Для развития требуется много времени, от полугода и более.
- Наркозависимость.
- Неумеренное применение «опасных» препаратов: гликозидов, противоаритмических, гестагенных средств, также гормональных медикаментов, антибиотиков широкого спектра действия.
- Сказываются вредные условия труда на химических, горячих производствах, в шахтах.
Причины рассматриваются в комплексе, возможна система факторов развития.
Формы аортальной регургитации
Принято различать острую и хроническую аортальную регургитацию.
Особенности острой формы
Типичными причинами острой аортальной регургитации служат:
- травмы;
- расслаивающая аневризма;
- инфекционный эндокардит.
Объем крови, поступающий в фазу диастолы в левый желудочек увеличивается внезапно. Механизмы приспособления не успевают развиться. Резко возрастает нагрузка на левые отделы сердца, слабость миокарда. В аорту выбрасывается недостаточный объем крови для поддержки общего кровообращения.
У пациентов появляются признаки отека легких, кардиогенный шок. Симптоматика очень тяжелая при сочетании гипертонической болезни и расслоения аневризмы аорты.
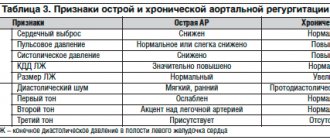
Особенности хронической аортальной регургитации
Отличительным признаком хронической формы служит достаточное время для полного включения компенсаторных механизмов и приспособления левого желудочка. Это вызывает период компенсации нарушений кровообращения. Гипертрофия миокарда помогает возместить сниженный выброс.
При истощении резервных запасов энергии наступает стадия декомпенсации с тяжелой сердечной недостаточностью.
Список источников
- Л.А. Бокерия, О.Л. Бокерия, Е.Р. Джобава обзорная статья «Функциональная митральная регургитация при фибрилляции предсердий», 2015
- Машина T.В., Голухова Е.З. Диастолическая дисфункция левого желудочка у больных с фибрилляцией предсердий: патогенетические механизмы и современные ультразвуковые методы оценки (аналитический обзор). Креативная кардиология. 2014
- Карпова Н.Ю., Рашид М.А., Казакова Т.В. , Шостак Н.А. Аортальная регургитация, Регулярные выпуски «РМЖ» №12 от 02.06.2014
Клинические проявления
При острой форме аортальной регургитации у пациента внезапно проявляются признаки кардиогенного шока:
- резкая слабость;
- бледность кожи;
- выраженная гипотония;
- одышка.
При отеке легких:
- пациент задыхается;
- дыхание шумное и хриплое;
- при кашле выделяется пенистая мокрота с примесью крови;
- лицо, губы, конечности синюшны;
- тоны сердца резко приглушены;
- в легких прослушивается масса влажных хрипов.
При хронической аортальной регургитации возможен длительный бессимптомный период. Симптомы появляются только при развитии ишемии миокарда и выраженной декомпенсации сердца. Пациент отмечает:
- одышку при физической нагрузке;
- сильные удары сердца;
- экстрасистолы;
- приступы стенокардии по ночам;
- возможна клиника «сердечной астмы».
При осмотре врач отмечает:
- покачивание головы в ритме пульсации сердца;
- типичный пульс на лучевой артерии — резкий удар волны и сразу спадение;
- дрожание при пальпации грудной клетки в области основания сердца;
- расширение левой сердечной границы;
- пульсирующие сонные артерии;
- диастолический шум на аорте, по левому краю грудины в третьем и четвертом межреберьях, лучше прослушивается в сидячем положении при небольшом наклоне вперед, хлопающий первый тон.
Как классифицируется болезнь
В медицинской практике известны четыре основных степени трикуспидальной регургитации:
- Возврат кровотока осуществляется в минимальном объеме. Клиника и симптоматика не прослеживается, поэтому ни один пациент еще не испытывал ощущения дискомфорта в подобной ситуации.
- Возврат кровотока выполняется в диапазоне нескольких сантиметров от внутренних стенок. Признаки развития заболевания тоже отсутствуют, однако свидетельствовать о данном расстройстве может учащение пульса в области яремных вен.
- На этой стадии болезни кровоток выделяется за пределы 2-х см в клапане. Пациент чувствует мощную пульсацию в сосудах, расположенных в области шеи, заметно учащенное сердцебиение, сладость по всему телу, ухудшение общего самочувствия и снижение активности даже при несущественных физических нагрузках. Нередко проявляется одышка.
- Кровь проходит обратно через клапан в область правого предсердия. У больного может усугубляться общее состояние, ухудшаться самочувствие, развиваться сердечная недостаточность, появляются отеки на ногах, наблюдается гиперплазия легких, сердцебиение при этом усиливается, чувствительность тактильных ощущений в конечностях снижается. В подобной ситуации нередко увеличивается в размерах печень, диагностируется асцит, болит желудок.
Можно сделать вывод о том, что на первых двух стадиях развития заболевания пациенты могут вовсе не замечать изменений в собственном организме, а переход на третью ступень недуга сразу же заметно изменяет обычный образ жизни. По этой причине кардиологи советуют каждому проходить медицинское обследование ежегодно, чтобы предотвратить последующее развитие болезни при обнаружении таковой.
Методы диагностики
Косвенные признаки аортальной регургитации отмечаются на:
- рентгенограмме грудной клетки — левый контур сердечной тени расширен в сторону и вниз, расширение дуги аорты похоже на аневризму, четкие признаки увеличения левого предсердия, возможно обнаружение кальцинатов в дуге аорты;
- электрокардиограмме — выявляется перегрузка левых отделов сердца.
Отклонение электрической оси влево, характерное изменение формы желудочковых комплексов в отведениях I, AVL, V3-V6, отрицательные зубцы Т
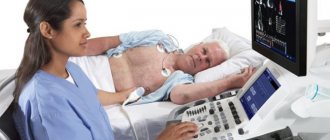
Эхокардиографический метод
В диагностике регургитации эхокардиография служит главным объективным способом, позволяет определить причину, степень регургитации, достаточность компенсаторных запасов, нарушение кровообращения даже в бессимптомной стадии болезни при минимальных нарушениях. Его рекомендуется проводить пациентам в начальной стадии ежегодно, при появлении клинических симптомов дважды в год.
При расчетах учитывается площадь поверхности тела больного, в связи с отсутствием выраженного расширения камеры желудочка у низкорослых людей.
Наиболее часто используется режим цветного допплеровского сканирования. Датчики устанавливают таким способом, чтобы замерить площадь потока крови у аортальных створок, в начальном отделе аорты и сопоставить его с шириной прохода. В тяжелых случаях она превышает 60% диаметра кольца.
Аппарат позволяет зафиксировать временной промежуток волны, установить расширение левого желудочка
В практике кардиологов применяется подразделение возвратной струи на 4 степени по отношению ее длины к размерам и внутренним образованиям левого желудочка:
- 1 — не выходит за границу половины длины передней створки у митрального клапана;
- 2 — достигает или переходит створку;
- 3 — по величине потока подходит к половине длины желудочка;
- 4 — струя касается верхушки.
Определение регургитации зависит от площади (ширины) струи, ее расположения, уровня потери выброса крови левым желудочком, объема на одно сокращение. По количественным показателям условно разделяют легкую, умеренную и тяжелую формы.
Если информации при допплерографии недостаточно, проводятся:
- магниторезонансная томография;
- радионуклидная ангиография;
- катетеризация сердца.
Кому показано хирургическое лечение
Единственная форма хирургического вмешательства — протезирование аортального клапана. Операция показана при:
- тяжелой форме регургитации с нарушением функции левого желудочка;
- если течение бессимптомное, при сохраненной функции желудочка, но выраженном расширении (дилатации).
Операцию замены аортальных клапанов часто объединяют с коронарным шунтированием
Прогноз
Прогноз для жизни пациента зависит от основного заболевания, степени регургитации, формы. Ранний показатель смертности типичен для острого развития патологии. При хронической форме 75% пациентов живут более 5 лет, а половина — 10 и дольше.
При отсутствии своевременного хирургического вмешательства отмечают развитие сердечной недостаточности в ближайшие 2 года.
Лечение умеренной клинической картины сопровождается положительными результатами у 90% пациентов. Это подтверждает важность обследования и наблюдения пациентов с аортальной регургитацией.