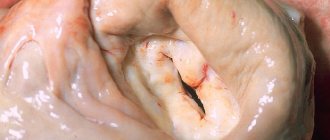
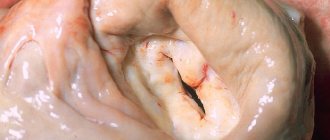
Сердце человека состоит из нескольких (четырех) камер (два желудочка и два предсердия). Чтобы кровь двигалась поступательно в одном направлении, между ними существуют клапаны, которые препятствуют обратному току. Справа расположен трехстворчатый клапан, а слева – двустворчатый, или митральный. Последний состоит из передней и задней довольно мягких заслонок, открытие и закрытие которых регулируется сосочковыми мышцами. Они соединены друг с другом посредством жестких нерастяжимых хорд.
Существует два типа изменения структуры митрального клапана: стеноз и недостаточность. При этом нарушается его функция. В первом случае создается излишнее препятствие току крови, а во втором значительная порция ее возвращается обратно в предсердия. Пролапс — довольно часто встречающееся изменение створок, сопровождающееся недостаточностью митрального клапана.
Почему он возникает
Пролапс митрального клапана 1 степени возникает обычно при различных патологиях соединительной ткани. При этом створки его становятся податливыми и прогибаются в полость предсердия при желудочковом сокращении. Таким образом часть крови попадает обратно, за счет чего снижается фракция выброса. Степень недостаточности определяют путем измерения объема регургитации, а пролапса – расстоянием отклонения створок. При первой степени створки отклоняются на 3-6 мм.
Этот порок гораздо чаще обнаруживается у детей, особенно у девочек. В данном случае речь идет о врожденной патологии, вызывающей несовершенное строение соединительной ткани. При этом изменяется основа створок клапана, а также хорд, ответственных за жесткость конструкции.
ПМК чаще обнаруживается у детей при плановом медицинском осмотре
Среди приобретенных причин пролапса митрального клапана (ПМК) 1 степени выделяют:
- Ревматическое поражение, развивающееся как аутоиммунная реакция на некоторые типы стрептококка. При этом характерно поражение и других клапанов, а также суставов.
- Ишемическая болезнь сердца, затрагивающая сосочковые мышцы и хорды, которые при инфаркте миокарда могут даже разрываться.
- Травматические повреждения обычно приводят к более серьезным проявлениям.
Симптоматика заболевания
В большинстве случаев 1 стадия болезни не имеет четко выраженных симптомов. Некоторые пациенты могут наблюдать у себя признаки сердечной недостаточности.
В том случае, если этого недуга у больного человека нет, такие симптомы могут возникать из-за нарушения функционирования правого сердечного желудочка. Регургитация 1 степени как самостоятельная патология не вызывает существенных нарушений в кровеносной системе человека.
Если человек имеет 2 или 3 стадию болезни, то попадание большого количества крови в правый сердечный желудочек может привести к недостаточности органа.
Это обусловлено расширением камер и утолщению стенок сердечной мышцы.
Несмотря на скрытость дефекта сердца на первой стадии, у некоторых больных наблюдаются следующие признаки:
- сильная одышка;
- посинение кожных покровов;
- легкая гипертония;
- отеки;
- слабость;
- головокружения.
В тех случаях, когда этот порок легочной артерии имеет врожденную форму, заболевание проявляет себя в первые несколько месяцев жизни ребенка. Большинство больных детей имеют выраженную симптоматику из-за тяжелой формы недуга.
Если новорожденный страдает 4 степенью регургитации, то заболевание не поддается коррекции, в этом случае возможен летальный исход.
Именно по этой причине как взрослые, так и дети должны ежегодно проходить соответствующие процедуры и сдавать анализы, которые помогут выявить болезнь на ранней стадии.
Признаки
Симптомы митрального пролапса первой степени обычно выражены в меньшей степени, а в некоторых ситуациях могут вообще отсутствовать. Чаще всего это состояние проявляется болью в левой половине грудной клетки, не связанной с ишемией миокарда. Она может продолжаться в течение нескольких минут, а может сохраняться на протяжении суток. Отсутствует связь с физической нагрузкой, однако иногда, болевой синдром провоцируется эмоциональными переживаниями.
Другими проявлениями являются:
- ощущение нехватки воздуха и невозможность вдохнуть полной грудью;
- нарушения ритма сердца (учащенное или замедленное сердцебиение, перебои и экстрасистолия);
- частые головные боли, сопровождающиеся головокружением;
- потеря сознания без видимой причины;
- небольшое повышение системной температуры в отсутствии инфекционных заболеваний.
Так как ПМК довольно часто сочетается с вегето-сосудистой дистонией, могут присоединяться и ее симптомы.
Диагностика
Чтобы заподозрить пролапс митрального клапана первой степени достаточно бывает расспросить пациента о его жалобах и послушать биение сердца с помощью стетоскопа. Но так как регургитация крови не выражена, этот признак (шум в сердце) может отсутствовать, поэтому приходится прибегать к более точным методам обследования.
ЭХО-кардиография наиболее четко позволяет судить о состоянии и работе клапанов. При дополнительном допплеровском исследовании можно оценить какой объем крови и с какой скоростью возвращается в предсердие во время систолы (сокращения желудочков). ЭКГ носит вспомогательный характер, так как не отражает в полной мере изменения, сопровождающие ПМК.
ЭХО-кардиография – наиболее точный метод диагностики при пролапсе митрального клапана
Краткое описание
Как известно, основная работа сердечной мышцы заключается в непрерывной транспортировке крови по телу человека и в насыщении ее кислородом.
В самом сердце кровь в определенном порядке перемещается из одного отдела в другой, после чего продолжает свое движение по венам в большом круге кровообращения.
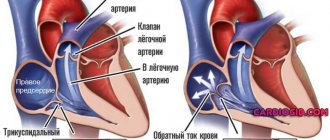
При регургитации возникает обратное движение крови в различных объемах, и именно от показателей последних зависит степень выраженности симптомов.
Регургитация — патологический процесс, свидетельствующий о неправильной работе сердечной мышцы в связи с серьезным заболеванием. Данное состояние имеет 5 стадий развития. Необходимо рассмотреть каждую из них:
- Регургитация 1 степени. Именно эта стадия называется легкой и в этот момент представляет больший интерес. Описать патологический процесс, происходящий в сердце при первой стадии, можно следующим образом: кровь, поступающая в сердечный желудочек, вытекает из него в предсердие через створки клапана.
- Регургитацию 2 степени нельзя игнорировать, ее необходимо лечить. Струя притока крови из клапанов превышает 25 мм.
- Регургитацию 3 степени диагностируют, если струя крови превышает 2 см. Такое явление ни в коем случае нельзя оставлять без внимания, больного ставят на учет.
- 4 степень болезни — поток кровяной струи превышает 2,5 см.
- 5 степень считают физиологической особенностью человека. То есть если патология не развивается, угрозы для человеческой жизни она не представляет.
Методы лечения
Лечение пролапса митрального клапана 1 степени в некоторых случаях не требуется. Это касается выявления таких изменения при УЗИ у ребенка, который при этом не испытывает никаких симптомов заболевания. При этом дети не имеют ограничений для занятий физкультурой, но профессиональным спортом заниматься не желательно.
Если имеются симптомы заболевания, то необходимо подбирать терапию для их уменьшения или устранения. В каждом случае терапию врач назначает, учитывая индивидуальные особенности. Основные группы препаратов, используемых при лечении ПМК, включают:
- седативные (успокоительные), которые применяют при присоединении расстройств вегетативной нервной системы;
- бета-блокаторы показаны при тахикардии и экстрасистолии;
- средства, улучшающие питание миокарда (панангин, магнерот, рибоксин), содержат в своем составе электролиты, необходимые для работы сердца;
- антикоагулянты назначают довольно редко, лишь при сопутствующих тромбозах.
Очень важно при этом оптимизировать образ жизни, потому что нередко проявления усугубляет хроническая усталость и нервное перенапряжение. Необходимо:
- соблюдать режим отдыха и труда;
- поддерживать двигательную активность на приемлемом уровне (насколько позволяет общее состояние);
- периодически ездить в специализированные санатории, где проводят общеукрепляющие курсы массажа, иглотерапии, грязелечения и т.д.
В некоторых случаях рекомендована фитотерапия, которая включает использование настоев из различных смесей, содержащих в своем составе пустырник, боярышник, шалфей, зверобой.
Хирургическое вмешательство при первой степени пролапса митрального клапана не показано.
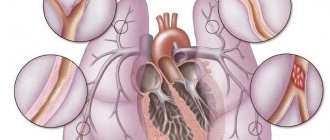
Диагностика и лечение легочной артериальной гипертензии у детей
Повышение давления в малом круге кровообращения у детей представляет собой частое явление и наблюдается при многих заболеваниях сердечно-сосудистой системы.
Первое патологоанатомическое описание легочной гипертензии (ЛГ) датировано 1865 годом, когда немецкий исследователь Julius Klob сообщил о находках при аутопсии в виде выраженных сужений мелких ветвей легочной артерии у пациента, имевшего прогрессирующие отеки, одышку и цианоз [1]. В 1891 году патоморфологическую картину легочной артериальной гипертензии (ЛАГ) неизвестной этиологии с выраженной гипертрофией правого желудочка сердца описал Ernst von Romberg [2]. В 1897 году Victor Eisenmenger представил пациентку, которая с детства страдала одышкой и цианозом. Впоследствии у ней возникло фатальное легочное кровотечение. При аутопсии был выявлен большой дефект межжелудочковой перегородки. Спустя 10 лет в 1901 году аргентинский врач Abel Ayerza сообщил о случае склероза легочных артерий, сопровождавшегося цианозом, одышкой, полицитемией. Два его ученика F. Arrillaga и P. Escudero впоследствии назвали этот синдром болезнью Аэрза [3].
Таким образом, уже около полутора столетий проблема ЛГ не теряет своей актуальности и привлекает внимание широкой медицинской общественности.
Классификация и критерии диагностики легочной гипертензии
Всемирные симпозиумы по проблеме ЛГ созываются каждые 5 лет. Последний 5-й, состоявшийся в 2013 году в Ницце, Франция, оказался рекордным по количеству участников — более 1000 врачей, исследователей, фармацевтов, производителей лекарственных препаратов. На нем было принято решение о поддержании общей философии, разработанной ранее в 1998-м, 2003-м и 2008-м годах в Эвиане, Венеции и Дана Пойнт систематизации ЛГ.
Согласно современной классификации, выделяют 5 групп вариантов легочной гипертензии в соответствии с клиническими, патофизиологическими и терапевтическими особенностями [4]:
I. Легочная артериальная гипертензия
1.1. Идиопатическая (первичная) 1.2. Наследственная
1.2.1. Ген BMPR2 1.2.2. Ген ALK1, эндоглин (с или без наследственной геморрагической телеангиоэктазией) 1.2.3. Неизвестной этиологии
1.3. Связанная с лекарственными и токсическими воздействиями 1.4. Ассоциированная с:
1.4.1. Системными заболеваниями соединительной ткани 1.4.2. ВИЧ-инфекцией 1.4.3. Портальной гипертензией 1.4.4. Врожденными пороками сердца (системно-легочные шунты) 1.4.5. Шистосомозом 1.4.6. Хронической гемолитической анемией
1.5. Персистирующая легочная гипертензия новорожденных
I. Легочная вено-окклюзионная болезнь и/или легочный капиллярный гемангиоматоз
II. Легочная гипертензия, ассоциированная с поражениями левых отделов сердца
2.1. Систолическая дисфункция 2.2. Диастолическая дисфункция 2.3. Поражения клапанного аппарата сердца
III. Легочная гипертензия, ассоциированная с патологией дыхательной системы и/или гипоксией
3.1. Хронические обструктивные заболевания легких 3.2. Интерстициальные заболевания легких 3.3. Легочная патология со смешанными обструктивно-рестриктивными нарушениями 3.4. Нарушения дыхания во время сна 3.5. Альвеолярная гиповентиляция 3.6. Высокогорная легочная гипертензия 3.7. Пороки развития
IV. Легочная гипертензия вследствие хронических тромботических и/или эмболических заболеваний
V. Смешанные формы
5.1. Гематологические заболевания: миелопролиферативные заболевания, спленэктомия 5.2. Системные заболевания: саркоидоз, гистиоцитоз легочных клеток Лангерганса, лимфангиоматоз, нейрофиброматоз, васкулиты 5.3. Метаболические расстройства: с нарушением обмена гликогена, болезнь Гаучера, патология щитовидной железы 5.4. Другие: опухолевая обструкция, фиброзирующий медиастинит, хроническая почечная недостаточность
Согласно представленной классификации, варианты «классической» ЛГ, подразумевающие первичное и/или первоочередное вовлечение легочного артериального русла, объединены в I группу под названием «легочная артериальная гипертензия».
У детей описаны все формы ЛГ, включенные в классификацию. Однако наиболее часто встречаются ЛАГ вследствие пороков сердца и идиопатическая легочная гипертензия.
Критерием диагностики ЛАГ как у взрослых, так и у детей является повышение давления в легочной артерии > 25 мм рт. ст. в покое при нормальном давлении заклинивания в легочных капиллярах ≤ 15 мм рт. ст.
Вместе с тем предпринимаются попытки разработать терминологию, критерии диагностики и классификацию ЛГ применительно к педиатрии.
Учитывая, что системное артериальное давление (АД) у ребенка ниже, чем у взрослого, предлагается диагностировать ЛГ у детей при повышении соотношения систолическое давление в легочной артерии/систолическое системное АД более 0,4 [5].
Рабочей группой Института изучения заболеваний сосудов легких в 2011 году в Панаме была предложена терминология и классификация ЛГ, а наиболее точно гипертензионной сосудистой болезни легких у детей [7]. Согласно их рекомендациям, обязательным критерием гипертензионной сосудистой болезни легких у детей является повышение легочного сосудистого сопротивления более 3 ед. Вуда × м2. Это обусловлено тем, что в ряде случаев, например при левоправых системно-легочных шунтах, повышение давления в легочной артерии не сопровождается увеличением легочного сосудистого сопротивления, и у этих детей необходима скорейшая оперативная коррекция порока, а не медикаментозное лечение. Панамская систематизация является первой классификацией, применимой исключительно в педиатрии. В ней легочные гипертензивные сосудистые заболевания делятся на 10 категорий.
Классификация гипертензионной сосудистой болезни легких у детей
- Пренатальная гипертензионная сосудистая болезнь легких.
- Перинатальное дезадаптация сосудов легких (персистирующая легочная гипертензия новорожденных).
- Сердечно-сосудистые заболевания.
- Бронхолегочная дисплазия.
- Изолированная гипертензионная сосудистая болезнь легких (изолированная легочная артериальная гипертензия).
- Многофакторная гипертензионная сосудистая болезнь легких, ассоциированная с врожденными пороками/синдромами.
- Заболевания легких.
- Тромбоэмболия сосудов легких.
- Гипобарическая гипоксия.
- Гипертензионная сосудистая болезнь легких, ассоциированная с заболеваниями других органов и систем.
Таким образом, легочную артериальную гипертензию, соответствующую 1-му разделу классификации Дана Пойнта, можно встретить во 2-м, 3-м, 5-м и 10-м пунктах Панамской классификации.
По всей видимости, необходимо, объединив усилия экспертов, взять лучшее из двух классификаций и на их основе создать удобную для клиницистов систематизацию ЛГ.
Тактика диагностики и лечения ЛГ оперирует терминами доказательной медицины, такими как класс рекомендаций и уровень доказательности, а также учитывает функциональный класс тяжести заболевания (табл. 1–2).
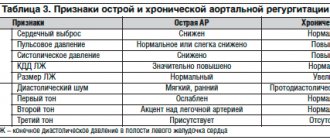
Для характеристики тяжести ЛГ используется функциональная классификация Нью-Йоркской ассоциации сердца (табл. 3) [7].
В 2011 году в Панаме членами рабочей группы Института изучения заболеваний сосудов легких была предложена функциональная классификация ЛГ у детей отдельно для возрастов до 6 месяцев, 6 месяцев — 1 год, 1–2 года, 2–5 лет, 5–16 лет [6]. Учитывая, что разрешенные в России лекарственные препараты для лечения ЛГ у детей назначаются с 3 лет, в табл. 4 представлены функциональные классы тяжести ЛГ у детей 2–5 и 5–16 лет. Так как в целом представленные возрастные отличия не существенны, мы сочли возможным объединить эти возрастные группы.
Клиническая картина легочной гипертензии
Клиническая картина ЛАГ у детей скудна и неспецифична. Основной жалобой обычно бывает одышка. Вначале одышка выявляется только при физической нагрузке, затем при прогрессировании заболевания появляется в покое, иногда сопровождается приступами удушья. Чем выше давление в легочной артерии, тем ярче выражена одышка [7]. При клиническом осмотре детей с идиопатической ЛГ обращает внимание бледность кожных покровов с яркой окраской щек, мочек ушей, кончиков пальцев, «малиновый» оттенок слизистых губ.
Синкопе у пациентов с идиопатической легочной артериальной гипертензией регистрируются в 30% случаев и являются грозным осложнением заболевания, свидетельствующим о неблагоприятном прогнозе. При возникновении обморока пациент автоматически переходит к IV, самому тяжелому функциональному классу легочной гипертензии, что отражает его важную прогностическую значимость.
Возможны приступы болей в грудной клетке, которые связывают с ишемией правого желудочка.
У детей обращает внимание усиленная пульсация во II межреберье слева и в эпигастральной области, обусловленная гипертрофией правого желудочка.
При аускультации II тон над легочной артерией резко усилен, акцентуирован, иногда приобретает металлический оттенок. Характерно наличие III тона, выслушиваемого справа от грудины, усиливающегося при появлении правожелудочковой недостаточности. Может выслушиваться систолический шум легочного изгнания вдоль левого края грудины, диастолический шум во 2-м межреберье слева из-за недостаточности клапанов легочной артерии (шум Грехэма–Стилла), систолический шум относительной недостаточности трехстворчатого клапана в 5–6 межреберьях слева от грудины и на мечевидном отростке, усиливающийся при вдохе (симптом Риверо–Корвалло).
При возникновении признаков правожелудочковой недостаточности появляются периферические отеки, гепатомегалия, периферический цианоз. Из-за компрессии гортанного нерва расширенной легочной артерией может появиться осиплость голоса (симтом Ortner).
Диагностика легочной гипертензии
Чем раньше диагностируется ЛГ и начинается лечение, тем больше шансов предотвратить ремоделирование сосудов и остановить прогрессирование заболевания.
При обследовании очень важно обнаружить возможные первичные причины легочной гипертензии — пороки сердца, системные заболевания соединительной ткани, тромбоэмболические нарушения, портальную гипертензию, ВИЧ и т. д.
Мы рекомендуем проведение скринингового обследования таких детей.
В диагностике ЛГ используют допплерэхокардиографию, катетеризацию правого желудочка, электрокардиографию (ЭКГ), определение газового состава крови, рентгенографию, определение функции внешнего дыхания, вентиляционно-перфузионную сцинтиграфию легких, компьютерную томографию, магнитно-резонансную томографию.
Однако для установления диагноза «легочная гипертензия» ключевыми являются только те методы обследования, которые позволяют определить давление в легочной артерии. Предварительно диагностировать ЛГ можно с помощью такого неинвазивного метода, как допплерэхокардиография, но наиболее точным методом, так называемым «золотым стандартом» диагностики ЛГ, является инвазивное измерение давления в правых отделах сердца посредством их катетеризации [4, 8].
Нами разработан алгоритм диагностики легочной гипертензии у детей, основанный на первичном эхокардиографическом исследовании у детей с симптомами ЛГ или из групп риска.
Обследование пациента с подозрением на ЛГ включает ряд исследований с целью подтверждения диагноза, определения клинической группы ЛГ и конкретизации нозологии внутри этой группы. ЛАГ и особенно идиопатическая ЛГ являются диагнозами исключения.
Эхокардиографический диагноз ЛГ маловероятен при скорости трикуспидальной регургитации менее 2,8 м/с и систолическом давлении в легочной артерии менее 36 мм рт. ст., при этом отсутствуют дополнительные признаки ЛГ. В случае наличия дополнительных эхокардиографических критериев диагноз ЛГ возможен. Также возможен диагноз ЛГ при скорости трикуспидальной регургитации более 2,9 м/с и систолическом давлении в легочной артерии более 37 мм рт. ст. Если скорость трикуспидальной регургитации более 3,4 м/с и систолическое давление в легочной артерии более 50 мм рт. ст., диагноз ЛГ весьма вероятен.
К дополнительным эхокардиографическим критериям ЛГ относят: увеличение скорости регургитации на клапане легочной артерии, укорочение времени ускорения потока в легочной артерии, увеличение размеров правых камер сердца, нарушение формы и функции межжелудочковой перегородки, гипертрофию правого желудочка, дилатацию легочной артерии.
Определение насыщения крови кислородом имеет значение для дифференциальной диагностики ЛГ.
Снижение насыщения крови кислородом наблюдается при сбросе крови справа налево, а также при легочной гипертензии, сочетающейся с дыхательной недостаточностью (хронические обструктивные заболевания легких, массивная тромбоэмболия легочной артерии).
Исследование функции легких позволяет выявить обструктивные или рестриктивные нарушения.
Вентиляционно-перфузионная сцинтиграфия легких — надежный метод дифференциальной диагностики хронической тромбоэмболии и идиопатической легочной гипертензии.
В диагностике и дифференциальной диагностике ЛГ важную роль играют также такие современные методы исследования, как компьютерная томография, магнитно-резонансная томография. Они дают возможность увидеть размеры полостей, сосудов, состояние стенок сердца, дефекты перегородок, тромбы, опухоли.
Окончание статьи читайте в следующем номере.
Л. И. Агапитов, доктор медицинских наук
Обособленное структурное подразделение научно-исследовательский клинический институт педиатрии ГБОУ ВПО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
Контактная информация
Профилактика и прогноз
Профилактику можно проводить только при вторичном пороке, при этом необходимо своевременное лечение очагов, в которых локализуется хроническая инфекция, а также борьба с гиперхолестеринемией. При первичном изменении клапана и бессимптомном течении заболевания прогноз благоприятный и можно вести нормальный образ жизни. Также не противопоказано вынашивать ребенка и самостоятельно рожать. При этом стоит ежегодно выполнять УЗИ сердца, чтобы вовремя выявить возможные изменения.
Пролапс митрального клапана – провисание его стенок в полость предсердия во время сокращения желудочков. При этом происходит обратный ток крови, объем которой и определяет выраженность недостаточности. Первая степень является самой начальной и в большинстве случаев протекает бессимптомно, однако нередко сопровождается расстройством вегетативной нервной системы. При ПМК 1 степени можно проводить симптоматическое лечение, но самое главное соблюдать режим дня, выполнять умеренные физические упражнения и тогда порок сердца, возможно, никогда себя не проявит.