Брадикардия представляет собой разновидность аритмии, когда частота сокращений сердечной мышцы составляет менее 60 ударов в минуту. Она может встречаться в качестве нормы у спортсменов, однако зачастую брадикардия свидетельствует о различных сердечных пато логиях. Одним из характерных проявлений являются слабость, полуобморочные состояния и кратковременная потеря сознания, холодный пот, боли в области сердца, головокружения, нестабильность артериального давления. Если у пациента наблюдается выраженная форма заболевания (менее 40 ударов сердца в минуту), может развиться сердечная недостаточность. В таком случае для эффективного лечения брадикардии сердца показана операция по вживлению электрокардиостимулятора.
Симптомы и признаки
Брадикардия имеет клинические симптомы и объективные признаки. Объективные признаки брадикардии – частота пульса и изменения показаний ЭКГ. Клинические проявления представлены различными жалобами на плохое состояние здоровья. Среди симптомов брадикардии можно выделить наиболее распространенные:
- чувство недостаточности воздуха;
- отеки;
- понижение артериального давления;
- обмороки;
- бледность слизистых оболочек и кожи;
- состояние общей слабости;
- судороги;
- быстрая утомляемость;
- кратковременное нарушение зрения;
- одышка;
- головокружения;
- низкая концентрация внимания, рассеянность.
Представленные выше симптомы брадикардии, как правило, имеют различный уровень выраженности. Стоит отметить, что при брадикардии развиваются как все перечисленные симптомы, так и только некоторые из них. Они не являются специфическими, поэтому зачастую принимаются больными за признаки других болезней или старения. Если синусовая брадикардия держится на уровне 40 – 59 ударов в минуту, человеке не отмечает никаких клинических симптомов. Если нарушение сердечного ритма достигает показателей 30 – 40 уд/мин, возникает утомляемость, слабость, ухудшается внимание и память, появляется одышка, отеки, головокружение, нарушается зрение, кожа бледнеет. Когда пульс уменьшается до 30 и менее уд/мин, человек может испытать судороги или обморок. При потере сознания на фоне выраженной брадикардии, следует оказать срочную медицинскую помощь, чтобы не случилась остановка дыхания с дальнейшим смертельным исходом.
Симптоматика заболевания
Умеренное течение редко сопровождается явными клиническими симптомами. Выраженная форма патологии провоцирует:
- головокружение;
- слабость;
- обморочные состояния;
- снижение мышечного тонуса;
- скачки артериального давления;
- обильное потоотделение.
Пациенты могут испытывать сложности с дыханием, ощущать выраженную боль в грудной клетке. Представители старшей возрастной группы сталкиваются с нарушением концентрации, кратковременной потерей памяти, эпизодическими расстройствами зрения.
Нарушение сократительной функции миокарда приводит к гипоксии головного мозга. На фоне могут развиваться приступы судорог продолжительностью до 60 секунд. Данное состояние рассматривается кардиологами как наиболее опасное при подтвержденной брадикардии. Пациент нуждается в неотложной помощи, поскольку затянувшиеся приступы судорог провоцируют остановку дыхательной деятельности.
У вас появились симптомы брадикардии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону
Причины
Наиболее частая причина возникновения брадикардии – атриовентрикулярная блокада синусового узла. Причина такого процесса кроется в дегенеративном изменении мышечных волокон, которые отвечают за возбуждение и проведение электрических импульсов. Важно учитывать, что брадикардия может быть связана с ревматизмом, хроническими заболеваниями сердца, миокардитом и другими болезнями.
В истории болезни пациента с синусовой брадикардией может быть информация об использовании лекарственных средств, замедляющих частоту сокращений сердца (ЧСС). Также могут иметься данные о нарушенном кровообращении мозга по причине заболевания сосудов. Напрямую на возникновение заболевания влияет дистальная блокада.
Причины брадикардии могут быть не только специфическими, ее может вызывать:
- излишнее давление на сонную артерию (галстук или тугой воротник) или глазные яблоки (рефлекс Ашнера);
- увеличенное внутричерепное давление (менингит, ушибы, отек или опухоль мозга);
- язва двенадцатиперстной кишки и желудка.
Различают лекарственную разновидность синусовой брадикардии, которая появляется из-за приема различных препаратов, в том числе сердечных.
Еще одна форма заболевания – последствия отравления организма фосфорорганическими соединениями, гепатитом, сепсисом, брюшным тифом, уремией, химическими веществами. Интоксикации способствуют замедлению проведения электрических сигналов к сердцу. К этой же категории относят брадикардию, которую провоцируют нарушения калиевого баланса или уровня кальция в организме.
Одними из наиболее распространенных причин являются:
- ишемическая болезнь сердца (ИБС), острый инфаркт миокарда, порок сердца, артериальная гипертензия.
- изменения в области сердечной мышцы, возникающие с возрастом.
- рефлекторные влияния, в частности пребывание в холодной воде, мощные удары в область грудной клетки или шеи.
- медикаментозная передозировка.
Брадикардия у детей
У детей частота пульса зависит от возраста:
- младенцы – 120 ударов;
- дети до трёх лет жизни – 110 ударов;
- дети 3-9 лет – 90-100 ударов;
- 9-12 лет – 80-85 ударов;
- подростки – 70-75 ударов.
Признаком брадикардии у детей считается снижение пульса на 20 единиц от нормы. Во внимание принимаются субъективные особенности ритма с учётом темперамента ребёнка, его комплекции и веса.
Причины, по которым могут развиться негативные изменения в проводящей системе сердца:
- гипоксия плода;
- наследственность;
- неполноценное функционирование щитовидной железы;
- нарушенное мозговое кровообращение у новорожденных;
- аллергические реакции на медикаменты;
- перенесённая инфекция, которая сопровождается изменениями водно-электролитного состава крови и обезвоживанием;
- воспалительные процессы в сердечной мышце (миокардит, эндокардит);
- приобретённые (ревматическая болезнь сердца) или врождённые (дефекты перегородок, стенозы, тетрада Фалло) пороки сердца;
- повышенное внутричерепное давление;
- отравление никотином и свинцом;
- передозировка медикаментами;
- переохлаждение.
Синусовая брадикардия сердца у детей может быть физиологического характера и проявляться в результате слишком быстрого роста ребёнка в пубертатном периоде. Подростки в этот период подвержены стрессам, перепадам настроения и неврозам. Эндокринная система отстаёт в развитии в сравнении с другими органами и системами. Сбои в обменных метаболических процессах приводят к развитию аритмии.
Брадикардия у ребенка 5 лет чаще всего обнаруживается во время прохождения врачебного обследования (если до 5 лет не было выявлено никакой органной патологии со стороны сердечно-сосудистой системы, то, скорее всего, редкий пульс является физиологической особенностью). Отклонения, на которые стоит обратить внимание:
- вялость, сонливость, адинамия;
- выраженная одышка после бега и игр;
- нестабильность кровяного давления;
- отёчность, синюшность и бледность носогубного треугольника;
- загрудинные боли;
- невнимательность, рассеянность и ухудшение памяти;
- ухудшение аппетита;
- приступы слабости, сопровождаемые приливом пота.
Какие таблетки пить и какое обследование дополнительно нужно пройти вам подскажет только ваш участковый врач педиатр и кардиолог. Не стоит заниматься самолечением ребёнка.
Синусовая брадиаритмия. Что это такое у детей?
Брадиаритмия у детей чаще всего связана с патологически высоким тонусом блуждающего нерва. Проблема может встречаться при инфекционных заболеваниях, вегетососудистой дистонии, при генетической предрасположенности, заболеваниях щитовидной железы. Брадиаритмия у детей до 1 года связана с нарушениями в развитии терморегуляции. Именно поэтому при снижении температуры окружающей среды меняется и частота пульса. У подростков нарушения ритма связаны с влиянием блуждающего нерва на выработку синусовым узлом импульсных сокращений.
Диагностика
Характерные признаки синусовой брадикардии можно выявить при опросе пациента и последующем объективном обследовании. Осмотр позволяет определить редкий пульс, дыхательную аритмию. Пациентам, имеющим более явную степень развития заболевания, рекомендуется консультация кардиолога.
Благодаря электрокардиографическому исследованию удается установить редкую ЧСС, наличие атриовентриуклярной или синоатриальной блокады. В том случае, если при регистрации ЭКГ эпизодов брадикардии выявлено не было, используется метод суточного ЭКГ-мониторирования.
Если это органическая (не вызванная внешними факторами) синусовая брадикардия, назначается УЗИ сердца. Нагрузочная велоэргометрия позволяет оценить прирост ЧСС в соответствии с заданной физической нагрузкой.
Когда невозможно выявить преходящие блокады за счет ЭКГ и холтеровского мониторирования, врач назначает чреспищеводное электрофизиологическое исследование проводящих путей сердца. С его помощью удается определить функциональный или органический характер течения синусовой брадикардии.
Нарушения внутрижелудочковой проводимости
Выделяют изолированные блокады ветвей пучка Гиса, би- и трифасцикулярные блокады. Изолированные блокады ветвей пучка Гиса: блокада правой ножки пучка Гиса, блокада левой передней ветви пучка Гиса, блокада левой задней ветви пучка Гиса. Бифасцикулярные блокады: сочетание 2-х изолированных блокад. Трифасцикулярные блокады: сочетание бифасцикулярной блокады с АВ блокадой 1-2 степени или чередование двух разновидностей бифасцикулярных блокад, например, БЛНПГ и БПНПГ. При выявлении нарушений внутрижелудочковой проводимости требуется динамическое наблюдение с определением показаний для имплантации ЭКС: трифасцикулярные блокады (альтернирующая или бифасцикулярная в сочетании с АВ блокадой 2 степени).
Лечение
Лечения брадикардии осуществляется индивидуально с опорой на конкретно присутствующую патологию, а также особенности перенесения данной болезни пациентом.
Если снижение ритма сердца незначительное и синусовая брадикардия проявляется умеренно, терапия не требуется, остальные случаи (органическая, экстракардиальная, токсическая формы) предполагают переход к лечению заболевания, которое провоцирует брадикардию. Лекарственная разновидность может быть ликвидирована отменой препаратов или коррекцией их дозировки.
Для перехода к активной фазе лечения брадикардии выделяют основополагающие проявления – желудочковая аритмия, стенокардия, артериальная гипотония, сердечная недостаточность.
Если больной испытал обморок на фоне выявленной синусовой брадикардии, необходимо проконсультироваться с кардиологом о необходимости установки электрокардиостимулятора, играющего роль искусственного усилителя ритма биения сердца в соответствии со стандартной физиологической частотой. Электрокардиостимулятор позволяет возвратить все гемодинамические показатели в норму. Чтобы диагностировать синусовую брадикардию, необходимо пройти консультацию не только у кардиолога, но и у терапевта.
Общие сведения
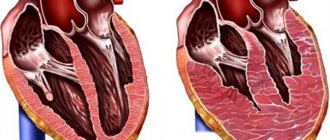
Патология развивается на фоне неспособности синусового узла к выработке необходимого для нормальной частоты сердечных сокращений количества электрических импульсов. Умеренная синусовая брадикардия может не приводить к расстройству гемодинамики. Выраженная форма патологии провоцирует недостаточное кровоснабжение тканей. Развивается кислородное голодание органов.
Профессиональные спортсмены могут столкнуться с физиологической брадикардией, которая рассматривается кардиологами как норма. В состоянии покоя у тренированных людей фиксируются 50-60 сердечных сокращений в минуту. Во сне это значение падает на 25-30%.
Профилактика
Синусовая брадикардия нуждается в постоянной профилактике. Для этого нужно раз в год посещать кардиолога, чтобы своевременно обнаружить и заняться лечением брадикардии сердца.
С целью уменьшить риск появления заболевания необходимо придерживаться простых правил:
- отказ от курения;
- нормализация артериального давления;
- контроль диабета и поддержка в крови уровня сахара, близкого к норме;
- уменьшение повышенного уровня холестерина;
- поддержка нормального веса;
- употребление полезных для сердца продуктов;
- максимальное ограничение употребления алкоголя;
- ежедневные физические упражнения;
- снижение риска стрессовых факторов.
Если Вас беспокоит пониженный сердечный ритм, то не следует откладывать посещение врача. Любые нарушения работы сердца могут привести к серьезным последствиям. Именно поэтому не стоит откладывать медикаментозное лечение брадикардии. Запишитесь на прием в нашу поликлинику. С Вами будут работать высокопрофессиональные врачи, имеющие обширный опыт в лечении брадикардии. Узнать подробности о расположении наших отделений Вы можете на странице «Адреса клиник», а также по телефону +7 (495) 223-38-83.
Применение народных средств
Для восстановления ритма сердца можно использовать настои и отвары из трав. При небольшом его уменьшении, такого лечения достаточно. Если отклонения большие, то народную медицину можно сочетать с медикаментозной терапией.
Рецепты, из трав, помогающие убрать брадикардию:
- Отвар из тысячелистника. Берется вода 180-220 мл и 13-17 г травы. Варить до 15 мин и дать настояться 45-60 мин. Употреблять 3 раза в сутки по 20-25 мл.
- Настойка из корня женьшеня. Для приготовления берется 14-70 г корня и 0,4-0,5 л водки. Настаивать до 31 дня, в течение этого времени настойку взбалтывают через день. Для лечения и профилактики принимать до 45 дней до 40 капель за сутки. При необходимости повторного приема делается перерыв в 30 дней.
- Свежевыжатый виноградный сок помогает укрепить мышцу сердца и нормализовать ритм. Необходимо выпивать за сутки до 400 мл.
- Укрепительное средство для иммунитета и восстановления ритма сердца. Берется сок из 4-х или 5-ти лимонов, измельченный чеснок (5 долек) и 400-500 мл меда. Настаивать 12-15 дней, в прохладном и темном месте. Употребляется единожды с утра по 40-50 мл. Прием настоя может составить до 3-х месяцев.
- Настой из трав: листья рябины, смородины и боярышника берутся в равных пропорциях. Далее 30 г смеси перемешиваются с 50 г корня одуванчика. Для приготовления настоя берется 20-30 г сбора и заливается 220 мл кипятка. Перед употреблением процедить. Пить по 20-30 мл утром и вечером.
- Настой из шиповника. Берется 50 г сушеных ягод шиповника и 450 мл кипятка. Поварить до 15 мин. Потом добавить 80-90 мл меда. Пить по 60-70 мл по 3 раза в сутки.
- Настой из свежей крапивы (весенней) на спирту помогает укрепить мышцы сердца и нормализовать пульс. Для приготовления берется 18-25 г травы и 180-200 мл спирта. Настаивать 7-14 дней, употреблять по 18-25 мл перед отходом ко сну.
Перед применением настоев или отваров нужно убедиться на отсутствие аллергии. Также не все средства можно употреблять при заболеваниях пищеварительного тракта. Для безопасности использования можно получить консультацию у терапевта. Он также назначит дозу и курс.