Диагностика
Посттромботическая болезнь нижних конечностей выявляется на основе внешнего осмотра врачом, при помощи инструментальных методов обследования и данных анамнеза. В последнем случае производится опрос пациента и изучается история предыдущей болезни – если больному проводилось лечение от тромбоза, вероятность возникновения ПТФС очень высока.
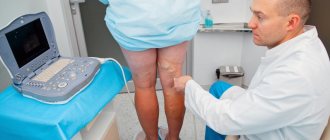
При помощи дуплексного сканирования выявляется состояние венозной стенки, скорость кровотока, эвакуация крови и её отток от конечностей. Также ультразвук, проходя через твёрдые и мягкие ткани, даёт информацию о наличии или отсутствии тромбов.
В качестве дополнения к диагностике ПТФС пациенту может назначаться рентген с применением контрастного вещества. После подтверждения болезни назначается соответствующее лечение.
Этиология и патогенез
Посттромботическая болезнь развивается после перенесённого тромбоза, поскольку вены уже не могут полностью восстановиться и возникают необратимые последствия, провоцирующие развитие патологии. В результате сосуд деформируется, повреждаются венозные клапаны – их функция снижается либо полностью утрачивается.
Основные причины развития ПТФС нельзя расписать по пунктам, поскольку к формированию посттромбофлебитического синдрома приводит одно стойкое нарушение – тромбоз венозного сосуда. Данное заболевание приводит к закупорке просвета вены и нарушению кровотока. На фоне проводимого лечения через несколько дней тромб начинает постепенно рассасываться, а повреждённый сосуд снова наполняется кровью.
Но на данном этапе есть одна особенность – после восстановления вена уже не способна полноценно выполнять свои функции – она деформирована, её стенки не такие гладкие, а клапанный аппарат плохо функционирует. Все это приводит к застойным явлениям и развитию недостаточности давления в венозной системе конечностей. Кровь не сбрасывается по перфорантным венам из глубоких сосудов в поверхностные – поэтому посттромбофлебитический синдром захватывает все сосуды нижней конечности.
Со временем происходит расширение подкожных и внутренних вен, компрессионное падение давления, замедление кровотока и появление новых сгустков. В результате болезнь приобретает хроническое течение, появляются постоянные признаки и симптомы, беспокоящие пациента.
Как тромбы блокируют вены и повреждают клапаны
Тромбы образуются в вене также, как формируется запруда в русле реки. Также, как вода затапливает поля во время разлива. Также возникает и отек ноги при тромбозе, и также, как и поля может дренироваться только через ручьи вне основного русла реки. Со временем происходят изменения, эти малые венозные каналы увеличиваются и выступают через кожу, при этом поток крови увеличивается. Это объясняет, почему у человека перенесшего тромбоз глубоких вен имеются расширенные подкожные вены. В ряде случаев эти вены принимаются за варикознорасширенные и если клапаны в этих венах работают нормально, а их удаляют, то состояние ноги может ухудшиться. Именно поэтому любому человеку перед проведением операции по поводу варикозной болезни после перенесенного тромбоза глубоких вен необходимо ультразвуковое дуплексное сканирование. Так как малые каналы оттока увеличиваются, отек ноги уменьшается. В тоже самое время несколько механизмов происходит с тромбированной веной и происходит разрушение тромбов, благодаря процессу, называемому тромболизисом.
Тромбоз и тромболизис
Этот процесс можно условно разделить на несколько этапов:
- на поврежденной сосудистой стенке для предотвращения кровопотери образуется тромб, частично или полностью перекрывающий просвет сосуда (размер сгустка зависит от характера повреждения);
- частично или полностью перекрытый кровоток уменьшает нагрузку на сосуд и дает возможность полноценного восстановления поврежденных тканей;
- после заживления поврежденного участка запускается механизм тромболизиса, необходимый для восстановления сосудистой проходимости;
- под действием кроворазжижающих ферментов кровяной сгусток растворяется и восстанавливается полноценный кровоток.
Эти механизмы характерны для здорового человека при получении им травмы, но иногда такое возможно и при начальных стадиях тромбоза. Естественный тромболизис при тромбозе может произойти при изменении диеты (включение в меню продуктов, способствующих разжижению крови), но только в том случае, если образование имеет рыхлую кровяную структуру.
Но у большинства пациентов образования, сужающие сосудистый просвет, состоят не только из тромбоцитов, к ним дополнительно присоединяются атеросклеротические отложения и на них откладываются фибринозные нити. Разрушить такую плотную конструкцию организм самостоятельно уже не может, и для этого используются медикаментозные средства.
Показания и противопоказания к методу лечения
- Острые артериальные эмболии — закупорка артерии тромбом, принесенным из других мест. Чаще всего проводится открытая операция эмболэктомии зондом Фогарти через доступ ниже или выше закупорки.
- Артериальный тромбоз на фоне атеросклеротических бляшек (атеротромбоз). Зонд Фогарти использовать в этом случае опасно, так как может разрушиться стенка артерии. Rotarex позволяет удалять тромботические массы из артерии пораженной атеросклерозом без повреждения сосудистой стенки. Кроме того срезаются мягкие атеросклеротические бляшки. После удаления тромба необходима ангиопластика и стентирование пораженных артерий.
- Удаление тромбов из сосудистых протезов. Может проводиться из открытых доступов с использованием различных модификаций катетеров Фогарти. Чаще всего тромбы удаляются из больших сосудистых протезов (аорто-бедренного) в рамках повторных операций.
- Удаление тромбов из ранее установленных стентов. Тромбоз стентов часто требует повторных вмешательств. Для удаления тромбов из стентированных участков артерий невозможно использовать баллон Фогарти, так как он будет рваться о стент или повредит артериальную стенку. Для таких тромбозов намного эффективнее и безопаснее применять технологию Rotarex.
Хирургическая реканализация
Проводятся следующие типы хирургической реканализации:
- Удаление тромба проводится малоинвазивно, используются методы эндоваскулярной терапии. Под местной анестезией выполняется разрез, в поврежденный сосуд вводится катетер и под контролем оперирующего врача подводится к месту локализации тромба. Далее сгусток захватывается и извлекается из вены.
- Шунтирование используется при невозможности удаления сгустка. Формируется обходной путь кровотока. Материалом служат собственные сосуды – вены, взятые для пластики, либо синтетические аналоги.
- Перевязка предполагает наложение лигатуры выше и ниже места сгустка, кровоток перераспределяется по мелким артериям и венам.
- Стентирование – вставка баллончика, расширяющего сосуд. Улучшается кровообращение и снижается агрегация тромбоцитов на пораженной стенке, но такая операция целесообразна лишь при постепенном тромбообразовании.
Не всегда операция проводится для восстановления кровотока. Реканализация пупочной вены выполняется для обеспечения доступа к печени и желчному пузырю при их патологии. Через катетер вводятся инфузионные растворы, при гнойном поражении органов к очагу доставляются антибактериальные средства.
Реканализация тромба – зачастую длительный процесс, требующий внимания не только врачей, но и пациентов. Для достижения лучшего результата, а также для профилактики дальнейшего тромбообразования, пациент должен пересмотреть образ жизни, соблюдать диету и своевременно обращаться к врачу при первых симптомах болезни. Достижения современной медицины позволяют значительно увеличить вероятность полного выздоровления.
Преимущества лечения в ИСЦ
В нашей клинике для удаления тромбов применяются как традиционные технологии, так и малоинвазивные современные методы.
- Тромбэктомия с помощью катетера Фогарти — традиционный метод удаления тромбов из артерии с помощью баллонного зонда. Принцип заключается в проведении зонда в сложенном состоянии через тромб, с последующим его раздуванием баллона и вытягиванием вместе с тромботическими массами.
- Rotarex — технология удаления хронических тромбов из артерий. Принцип основан на ращеплении тромбов специальной вращающейся на высоких оборотах головкой зонда и одновременное отсасывание его специальным спиральным механизмом (представлено в фильме). Технология открывает неограниченные возможности по лечению тяжелой сосудистой патологии без разрезов.
- Aspirex — похожая технология для удаления свежих тромбов из артерий и вен. Подходит для самых тонких сосудов, не повреждает венозных клапанов. Специальный спиральный отсос атравматично удаляет все тромбы из сосуда, если срок тромбоза не превышает 2-х недель.
Витамины и питание для укрепления стенок сосудов
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Помимо этого, полезно кушать каши из различных круп — овсянки, гречки, кукурузы и риса. Кашами лучше будет заменить и макаронные изделия.
Как же все-таки укрепить стенки кровеносных сосудов? Для этого так же полезно употреблять в пищу бобовые культуры, такие как горох, фасоль, чечевица, соевые бобы. Соя является как раз незаменимым продуктом для того, что бы стенки были здоровыми, так как в ее состав включены все требуемые организму минеральные вещества и соединения, способствующие выведению холестерина из организма.
Существуют так же витамины для укрепления стенок сосудов. Очень значимым является витамин Р, который предельно эффективно усваивается организмом в совмещении с витамином С. Витамин З сокращает хрупкость и возвращает стенкам эластичность. Именно по этой причине в каждодневном рационе питания должны обязательно присутствовать продукты, которые богатые этим соединением витаминов.
Особенно бесценными растительными продуктами при укреплении стенок сосудов являются лук, чеснок и баклажаны. Они избавляют сосуды от лишних жировых отложений и освобождают стенки от ломкости. Еще эффективными являются активные вещества, которые имеются в составе огурцов.
Что же касается фруктов, среди цитрусовых лидирует грейпфрут, из ягод стоит отметить красную и черную смородину, а также рябину черноплодную. При невозможности употребления в пищу свежих фруктов и овощей лучше включить в свой рацион питания зеленый чай, отвары из черноплодной рябины и плодов шиповника.
В целях укрепления рекомендовано закаляться при помощи контрастного обливания. Перепад температуры и давление воды на стенки сосуда хорошо тренирует сердечно-сосудистую систему и вырабатывает нормальную реакцию на климатические, сезонные и погодные перемены. Кроме того, водные процедуры позитивно влияют на нервную систему. Так же существуют препараты, укрепляющие стенки сосудов.
Продолжение данной статьи смотрите здесь: укрепление сосудов часть 2
Реканализация маточных труб и пупочной вены
Реканализация маточных труб – это восстановление их проходимости путем удаления соединительнотканных спаек в их просвете.
Это механическое препятствие, которое часто становится причиной женского бесплодия.
Процесс течет бессимптомно, развивается после перенесенных инфекционных процессов, абортов, длительного использования спиралей.
Такая манипуляция может проводиться в амбулаторных условиях. Вводится катетер и, под контролем камер, рассекаются спайки.
Через восстановленную пупочную вену возможно длительно вводить инфузионные растворы при проведении операций на печени и желчных путях.
При гнойных заболеваниях, абсцессах вводят растворы антибиотиков.
Методика противопоказана при местных воспалительных процессах, опухолях почек, сдавливающих воротную вену.
Определение реканализации вен варианты решения проблемы
При первом обращении к специалисту, и предложении провести реканализацию, пациентов настигает испуг из-за непонимания того, что им будут делать. Нужно знать, что реканализация вен после тромбоза – это восстановление проходимости сосудов, которая может быть достигнута различными способами. Выделяют 3 основных метода восстановления венозной проходимости:
- Самостоятельная, или естественная.
- Консервативная, или лекарственная.
- Оперативная, или хирургическая.
В нормальных условиях образование тромба – защитная реакция организма, которая направлена на предотвращение развития кровотечения.
При определенных условиях: сгущение крови, повышение активности свертывающей системы, наследственная предрасположенность, нарушение венозного оттока этот процесс приобретает патологический характер.
Образовавшийся тромб может частично или полностью перекрывать просвет сосуда, при его отрыве развивается эмболия, от которой можно погибнуть. Если тромб оброс соединительной тканью, то самостоятельно он уже не рассосется.
При сбалансированной работе системы свертывания крови, сразу после образования тромба, запускается фибринолитическая система. Ее деятельность направлена на дезорганизацию и рассасывание тромба за счет специальных веществ. Такой вариант разрушения тромба возможен на начальных этапах, пока он имеет рыхлую структуру.
Медикаментозная реканализация проводится при отсутствии угрозы отрыва тромба или частичной закупорке сосуда, которая не может привести к утрате функции жизненно важного органа. Существует несколько групп препаратов, используемых отдельно или в комбинациях
Список групп, основные представители и действие, которое они оказывают представлены в таблице.
| Группа препаратов | Название | Оказываемое действие |
| Антикоагулянты прямого и непрямого действия | Гепарин нефракционированный, гепарин низкомолекулярный, варфарин | Они слабо влияют на рассасывание уже имеющегося тромба, но препятствуют его росту и увеличению диаметра и длины |
| Антиагреганты | Аспирин, Курантил | Тормозят процесс агрегации тромбоцитов, то есть склеивания их между собой |
| Фибринолитические средства | Стрептокиназа, Алтеплаза | Быстро растворяют тромб |
| Ангиопротекторы | Детралекс, Венарус | Не принимают участия в рассасывании тромба, но тормозят тромбообразование |
В ситуациях, когда серьезной опасности для жизни нет, чаще применяют антикоагулянты прямого действия – гепарины.
Длительность терапии ими достигает год и более. Дополнительно назначают спазмолитики, антиоксиданты, препараты, улучшающие реологию крови.
А что это такое – оперативная реканализация вен? Хирургические методы используют в случаях необходимости быстрого устранения проблемы, при полной окклюзии сосуда, высоком риске отрыва тромба и развития эмболии. Используют несколько методов:
- тромбэктомия – удаление тромба из просвета сосуда. В 1946 году выполнена первая успешная операция такого типа, а сегодня их проводят во всех крупных хирургических центрах мира;
- шунтирование – создание обходных путей;
- стентирование – установка специального стента (устройства, расширяющего просвет сосуда), который восстанавливает нормальное движение крови.
Подбор метода хирургического лечения проводит сосудистый хирург по результатам дополнительных методов исследования. Учитывают расположение тромба, его распространенность, состояние других сосудов.
Что может случиться при возникновении посттромботического синдрома?
Происходят изменения кожи, присоединение индурации, экземы, гиперпигментации и как финал — трофические язвы иногда очень больших размеров, а нога может выглядеть, как перевернутая бутылка шампанского. Что же может помочь? Лучше всего – это профилактика возможного тромбоза глубоких вен. Но это как в пословице: «Лучше быть богатым и здоровым, чем …». Если у Вас посттромботический синдром помочь могут всего три лечебных метода: компрессия
(компрессионные чулки, колготки, бинты, в сочетании со специально разработанной лечебной физкультурой),
лекарственная терапия
(флеботоники и дезагреганты) и хирургия клапанов (различные варианты
восстановления клапанного аппарата
с предотвращением сброса крови по несостоятельным перфорантным венам). Никаких других методов пока не придумали. Для того, чтобы помочь больным с постромботическим синдромом, необходимы знания, терпение и современные методы лечения – это, прежде всего, метод восстановления клапанного аппарата путем малотравматичной операции без использования разрезов. Мы готовы помочь Вам.
Реканализация вен. Что это Классификация.
Реканализация – процесс восстановления проходимости сосуда, просвет которого закрыт тромбом. Реканализация вены происходит одним из трех путей:
- естественная;
- медикаментозная;
- хирургическая.
Естественная реканализация – физиологический процесс. Она происходит под воздействием асептического фибринолиза. Сгусток устраняется самостоятельно практически в половине случаев. Помимо разрушения тромба возможна его реваскуляризация: он прорастает микрососудами, коллагеновыми структурами. Происходит восстановление проходимости сосуда и ускорение разрушения сгустка. Самостоятельное устранение закупорки возможно на этапе «рыхлого» тромба. При обрастании его соединительной таканью фибринолиз затруднен.
Однако иногда организм не справляется с растворением тромба: сгущение крови, увеличение активности свертывания, генетическая предрасположенность, нарушение венозного кровообращения затрудняют этот процесс. Образовавшийся сгусток перекрывает просвет сосуда, может вызывать эмболию – опасное для жизни состояние. В этих случаях показана медицинская реканализация.
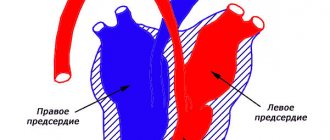
Тромбоз глубоких вен нижних конечностей
Глубокая венозная система нижних конечностей играет основную роль в оттоке венозной крови от нижних конечностей, в норме обеспечивая отток 80-90% крови.
При возникновении тромбоза глубоких вен нижних конечностей затрудняется отток большей части крови от нижних конечностей. Тромбоз глубоких вен – состояние, возникающее в следствии образования тромба в просвете вен нижних конечностей.
Данное состояние является угрожающим жизни, в связи с возможностью отрыва тромба и миграции его с током крови к легочной артерии, что в таком случае приводит к возникновению тромбэмболии легочной артерии.
Тромбоз глубоких вен является одной из основных причин тромбэмболии легочной артерии. В свою очередь, приблизительно треть всех случаев внезапной смерти вызывается тромбоэмболией легочной артерии.
Причины возникновения тромбоза глубоких вен
К возникновению тромбоза глубоких вен приводят различные причины, среди которых травмы конечностей, недавно перенесенные оперативные вмешательства, онкологические заболевания, химиотерапевтическое лечение, длительная иммобилизация и гиподинамия, гематологические заболевания, варикотромбофлебит поверхностных вен, прием гормональных контрацептивов, беременность и послеродовый период, ожирение, пожилой возраст и др.
Симптомы тромбоза
Клиническая картина прямо пропорциональна степени распространения тромботического процесса. В начальной стадии тромбообразования возникают боли в нижней конечности, отек, повышение температуры.
В случаях тотального тромбоза глубокой системы с переходом на подвздошные вены может развиться синяя флегмазия, характеризующая нарушением общего состояния, высокой температурой, изменением цвета кожных покровов до фиолетового оттенка, увеличением окружности конечности в несколько раз и выраженым болевым синдромом.
Различают несколько стадий тромботического процесса: стадия формирования тромба, стадия организации и стадия реканализации. Наиболее опасен тромбоз в начальной стадии, когда тромботические массы еще не фиксированы к стенке вены. В этот период наиболее высокая вероятность тромбэмболии.
В последующем тромб организуется и фиксируется к стенке вены. В определенных случаях возникает флотирующий тромб – свободно «болтающаяся», не фиксированная верхушка тромба, представляющая угрозу отрыва.
По истечении времени происходит реканализация тромба – рассасывание тромба с восстановлением просвета вены в той или иной степени. Но, к сожалению, безвозвратно гибнут клапаны, регулирующие однонаправленный ток крови, что приводит к развитию посттромбофлебитического синдрома.
Методы лечения тромбоза глубоких вен
Методы лечения зависят от стадии заболевания, состояния тромботических масс и распространенности тромботического процесса. Лечение преимущественно консервативное, в отдельных случаях показано хирургическое лечение.
Чем раньше начато лечение, тем благоприятнее прогноз – многократно уменьшается риск тромбэмболии, прекращается дальнейшее распространение тромба, происходит в большей степени реканализация (восстановление) просвета сосуда, в связи с чем минимизируются проявления посттромбофлебитического синдрома на всю последующую жизнь.
https://www.youtube.com/watch?v=9R8tIqtxOPM
При наличии жалоб клинически и с помощью инструментальных методов исследования удается поставить правильный диагноз и назначить курс необходимого лечения, а в отдельных случаях и спасти жизнь пациенту.
В АЦМД-Медокс Вас проконсультирует сосудистый хирург, при необходимости Вам буде проведена ультразвуковая диагностика сосудов (дуплексное сканирование сосудов) и др.инструментальные исследования.
Помните! Раннее обращение к сосудистому хирургу способствует более эффективному лечению и лучшему отдаленному прогнозу.
Клапанный аппарат не восстанавливается
Распространенность острых венозных тромбозов весьма высока и составляет около 2%. Лечение любого тромбоза глубоких вен нижних конечностей заканчивается в 80% случаев посттромботическими изменениями вены, потерей клапанного аппарата и, так называемым, посттромботическим синдромом. Пациента беспокоят различные комплексы жалоб. И прежде всего отеки, боли, трофические расстройства – индурация кожи, трофические язвы незаживающие годами. Основной причиной этих расстройств является потеря венами клапанного аппарата, препятствующего обратному току крови по венам. Казалось бы, просвет вены после проведенного лечения восстанавливается, происходит процесс реканализации, но клапанный аппарат не восстанавливается. Развивается динамическая гипертензия, вызывающая все вышеперечисленные жалобы. Многие годы хирурги пытаются найти способ восстановить после острого венозного тромбоза и реканализации вены нормальный венозный кровоток, предлагая различные оперативные вмешательства и консервативные методы лечения. Но до настоящего времени ни один из этих методов не позволял значительно улучшить качество жизни данной категории больных и добиться длительной ремиссии. В настоящее время, наконец мы увидели метод, позволяющий получить результат. Это метод восстановления клапанного аппарата путем малотравматичной операции без использования разрезов. Для того, чтобы понять, что происходит после тромбоза глубоких вен, необходимо понять, как происходит отток крови по венозной системе конечности.
Методы диагностики повреждения сосудов
Прибегают к использованию лабораторных и инструментальных методов диагностики. Для лабораторного анализа используют венозную кровь, исследуют коагулограмму, или гемостазиограмму. Она отражает активность систем свертывания и противосвертывания. Определяют уровень фибриногена, тромбина, протромбина, протромбиновый индекс и активированное частичное тромбопластиновое время (АЧТВ). Каждый из этих показателей важен и диагностически ценен.
В рутинной практике используют не инвазивные, то есть не требующие нарушения целостности, методы инструментальной диагностики. Это УЗИ сосудов с допплерографией, ангиография сосудов с контрастным веществом, при необходимости МРТ с контрастированием.
Как проходит метод лечения
Удаление тромбов зондом Фогарти
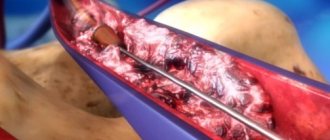
Открытая тромбэктомия с помощью зонда Фогарти проводится через разрез. Разрез обычно проводится ниже места тромботической закупорки артерии, так как удаление тромбов облегчается по току крови. Если у пациента тромбоз аорты или подвздошных артерий в животе, то разрез выполняется в паховой области, если тромбоз в подколенной артерии, то доступ проводится на голени или на стопе. После выделения и оценки состояния артерии на ней проводится надрез 3-5 мм в который проводится баллонный зонд Фогарти в сжатом состоянии. Для лучшей упругости в зонд устанавливаетмя металлический проводник, который после прохождения зонда выше тромба извлекается. К зонду присоединяется шприц, через который проводится раздувание баллона. После этого хирург извлекает раздутый баллон, который подталкивает тромботические массы к разрезу артерии. Давление крови выше тромба помогает процессу удаления тромба. После извлечения тромба процедура повторяется, для того, чтобы быть уверенным в полном удалении. На артерии устанавливаются сосудистые зажимы и отверстие в ней ушивается сосудистым швом. После этого рана послойно ушивается
Такая несложная операция хорошо помогает при острой закупорки неизмененных артерий тромбоэмболом (тромбом принесенным из сердца или из более крупных артерий), однако если наступает тромбоз артерий, пораженных атеросклерозом, то тромбэктомия зондом Фогарти становится невозможной или даже опасной, так как зонд легко разрывается об острые края атеросклеротических бляшек или может зацепиться за бляшку и надорвать ее. Поэтому для таких случаев мы используем другие методы удаления тромбов.
Удаление тромбов зондом Rotarex Straube
Зонд Rotarex Straube позволяет очистить артерию от тромбов не прибегая к хирургическому разрезу, через прокол артерии. При этом данный зонд не повреждает стенки артерии, бережно удаляя тромботические массы и освобождая просвет сосуда. Принцип действия заключается в размельчении тромба вращающейся головкой зонда и всасыванием его частиц в просвет зонда с выведением из просвета сосуда в специальный пакет. Применение Rotarex Straube возможно даже при хронических тромбозах на фоне атеросклеротических и диабетических поражений артерий. Зонд Rotarex Straube очищает от тромбов сосуд, но не удаляет атеросклеротических бляшек, поэтому для восстановления просвета сосудов при необходимости выполняется ангиопластика и стентирование суженных артерий ноги. Процедура эндоваскулярной тромбэктомии Rotarex Straube проводится без разрезов, только через прокол стенки артерии, поэтому основной метод обезболивания — местная анестезия. Незаменима зондовая тромбэктомия при удалении тромбов из артерий кишечника при мезентериальном тромбозе. Учитывая тяжелейшее общее состояние больных с данной патологией и трудности с доступом к брыжеечным артериям тромбэктомия зондом из начальных отделов верхней брыжеечной артерии является предпочтительным методом восстановления кровообращения в кишечнике.
Медикаментозная реканализация
Если нет опасного для жизни состояния (риск отрыва тромба или уже произошедшая закупорка жизненно важных сосудов), то сначала применяется консервативное лечение. В зависимости от места тромбообразования подбирается медикаментозное средство.
Это могут быть:
Фибринолитики. Препараты этой группы (Алтеплаза, Стрептокиназа) вводятся внутривенно и способствуют быстрому тромборазрушению, но при их применении возникает много побочных реакций. Необходимость в быстром тромболизисе появляется при закупорке жизненно важных артерий (инфаркт или ТЭЛА — тромбоэмболия легочной артерии).
- Ангиопротекторы. Они почти не участвуют в процессе лизиса, но препятствуют дальнейшему тромбообразованию. К ним относятся такие средства, как Детралекс и Эскузан.
- Антиагреганты. Средства, снижающие способность тромбоцитов к агрегации (склеиванию). Самый известный препарат — Аспирин, который применяется в кардиологии для профилактики тромбозных осложнений. И также к этой группе относятся Курантил, Тромбо-Асс, Тирофибан и др. (список препаратов очень большой).
- Антикоагулянты. Препараты, способствующие активному кроворазжижению. Наиболее известные представители этой группы — Варфарин и Гепарин.
Но если нет опасного для жизни состояния, процесс реканализации происходит медленно и занимает около полугода (иногда может и больше). Дополнительно пациентам назначаются сосудорасширяющие лекарства и медикаменты, способствующие улучшению кровотока.
В большинстве случаев, если заболевание было выявлено своевременно, то стенки артерии полностью очищаются и восстанавливают свой тонус, а на венах о наличии заболевания после успешного лечения может свидетельствовать слегка расширенный и немного деформированный участок.
Прогноз и осложнения
Прогноз при посттромбофлебитическом поражении вен относительно благоприятный в тех случаях, когда пациент придерживается основных рекомендаций врача – не нарушает программу лечения и выполняет основные правила по предотвращению рецидивов болезни. При таком подходе можно добиться поддерживающего оптимального состояния на продолжительное время.
При нарушении правил оздоровительной программы у пациента возникают осложнения в виде нарушения кровообращения в конечностях, которые могут привести к гангрене, требующей ампутации. Второе серьёзное осложнение – инфаркты головного мозга или внутренних органов при попадании тромба в общий кровоток.
Лечение и симптомы тромбофлебита глубоких вен нижних конечностей
Образование кровяных сгустков в просвете вен является довольно распространенным явлением и носит название острого тромбоза глубоких вен нижних конечностей. При этом заболевании у 27–35% пациентов возникает тромбоэмболия артерий в легких.
Тромбофлебит вен нижних конечностей возникает у здоровых людей относительно редко, а число заболеваний увеличивается с каждым годом
Поэтому разработка и применение консервативного лечения болезни является важной задачей в хирургии сосудов
Тромбофлебит глубоких вен
Тромбы вен возникают по разным причинам и развиваются при нормальном эпителиальном слое на стенке сосуда. Их формирование начинается в венах голени – на их клапанах, где накапливаются факторы свертывания крови из-за вихревого кровяного потока через створки клапанов и в области венного деления.
Тромбоциты провоцируют раннее тромбообразование тем, что оседают на клапанах вен и в точках с нарушенной целостностью эпителиального слоя.
Они присоединяются к эндотелию или к коллагеновому обнаженному слою на стенках вен. Последующим событием является агрегация тромбоцитов, выделение из тканей тромбопластина и появление красного тромба.
Последний ретракцируется, способен к асептическому лизису и состоит из фибрина, эритроцитов и тромбоцитов.
В дальнейшем на поведение тромба влияют процессы фибринолиза и коагуляции.
Действие фибринолизина ведет к лизису в течение трех-четырех дней, большая часть тромба разрушается, фрагментируется, смещается и может перемещаться в легочные артерии.
В дальнейшем образование может рассосаться, не поразив венозную стенку или заместиться соединительной тканью, если тромб значительных размеров, а область адгезии к стенке довольно протяженная.
При обширном варикозе тромб обосновывается в вышележащих венах или распространяется на перфорантные вены и на глубокие вены пораженной поверхности нижней конечности. Глубокий тромбоз вен предполагает распространение тромба на бедренную и подколенную вены, при этом сброс крови из них может приостановить тромбоз по восходящей линии.
Клиника заболевания
Симптомы тромбофлебита глубоких вен нижних конечностей зависит от места расположения тромба и степени его распространения и изменения венозной проходимости (обтурации или стеноза просвета), возникновения коллатералей. Клинические проявления разносторонние – от бессимптомного течения болезни до сильных болей и обширного отека, иногда дело заканчивается гангреной конечностей.
Бессимптомное протекание характерно для случая, когда венозный отток происходит без препятствий, при этом ситуацию трудно распознать и показатели характерны только для одной конечности. Иногда первым заметным признаком является только тромбоэмболия артерий в легких. Проявления болезни наступают скоротечно – в течение двух-трех часов до двух суток от появления тромба:
- лодыжка, стопа, дистальный участок голени отекают;
- болезненность ощущается при легком надавливании на мышцы голени;
- появляются боли в икре при сгибании стопы в тыльном положении и успокаиваются в состоянии покоя;
- на месте поражения голень становится горячей из-за воспаления и усиленного кровотока;
- наблюдаются расширенные поверхностные вены;
- между пораженной и нормальной конечностью наблюдается различие в размере по окружности.
К каким проблемам приводит рубцевание вен?
Прежде всего это приводит к болям в ногах и отекам. Если клапаны в глубоких венах повреждены, то кровь течет в обратном направлении – к стопе. Это вызывает повышение давления в сосудах лодыжечного уровня, что приводит к возникновению отека. У многих людей с несостоятельными клапанами глубоких вен после венозного тромбоза (клапаны не работают) возникает боль в вертикальном положении. И эта боль усиливается в течение дня и проходит, если человек вновь ложится. Некоторые люди ощущают чувство переполнения кровью голени при несостоятельности глубоких вен.