К малым аномалиям развития сердца (МАРС) следует относить анатомические изменения архитектоники сердца и магистральных сосудов не приводящие к грубым нарушениям функции сердечно-сосудистой системы. Этиологической причиной малых аномалий развития сердца, является наследственно детерминированная соединительнотканная дисплазия, имеющая различные клинические проявления, зависящие от степени пенетрантности гена. Ряд малых аномалий могут иметь дизэмбриогенетический характер. Не исключается воздействие различных экологических факторов: физическое, химическое воздействие, нарушение микроэлементного гомеостаза, влияние геопатогенных зон.
К малым аномалиям сердечно-сосудистой системы, с высокой генетической предрасположенностью, относятся :
- пролапс митрального клапана;
- дополнительные трабекулы левого желудочка;
Для последних характерен аутосомно-доминантный тип наследования.
МАРС могут исчезать в процессе онтогенетического развития. К ним относятся:
- открытое овальное окно;
- удлиненный Евстахиев клапан;
Последний после периода новорожденности обычно значительно уменьшается по длине и претерпевает обратное развитие. Так же нестабильный характер имеет синдром пролабирования митрального и трикуспидального клапанов.
Для избежания субъективизма и последующей гипердиагностики МАРС, необходима их объективизация, посредством количественной оценки. В кардиологической практике количественная оценка широко применяется при исследовании глубины пролабирования митрального клапана. Также количественный подход применяется при определении длины удлиненного Евстахиева клапана, дилатации магистральных сосудов, атриовентрикулярных отверстий, числа дополнительных трабекул.
Когда идет речь об отнесении какого-либо структурного дефекта в сердце к МАРС, необходимо помнить, что принцип оценки по функциональной значимости является условным. Двухстворчатый аортальный клапан обычно не приводит к нарушению аортального кровотока, однако именно при этой аномалии развития частота внезапной смерти выше, чем в популяции. Хорошо известно, что какая бы не была опухоль сердца: злокачественная, доброкачественная-она злокачественна по своей локализации. По этой причине рассмотрение МАРС только с точки зрения изменения структуры органа опасно и чрезвычайно вредно. С другой стороны преувеличение функциональной значимости стигмы в сердце также не оправдано. В каждом конкретном случае структурная аномалия в сердце должна быть оценена в прогностическом плане.
Лечение евстахиита
Методы лечения евстахиита зависят от степени тяжести заболевания и причин, его спровоцировавших. В связи с этим обязательно нужно сообщить доктору о ранее перенесенных заболеваниях и склонности к аллергии. Лечебные мероприятия по борьбе с этим недугом имеют шесть основных направлений:
- Снятие отечности евстахиевой трубы. Для уменьшения отеков слизистой носоглотки и трубы соответственно, докторами назначается применение сосудосуживающих капель: Санорина, Виброцила, Тизина, Назола, Називина и т.д. Устранить густую жидкость, закупоривающую проход помогают средства муколитического характера: Амброскол, Синупрет и другие.
- Купирование аллергических реакций, если они послужили причиной воспаления. С этой целью прибегают к следующим препаратам: Кларитин, Дезпоратадин, Супрастин, Зодак, Цитрин и т.д.
- Устранение воспалительного процесса. Для этого применяют раствор пенициллина в эфедрине, который закапывают в нос. Эта процедура способствует восстановлению функций слуховой трубы и уничтожению инфекционного возбудителя, оказывает бактерицидное действие. Иногда прибегают к помощи местных гормональных средств: Назонекс, Авамис и т.д., обладающими выраженными противовоспалительными свойствами.
- Восстановление проходимости евстахиевой трубы предусматривает продувание ушей способом Политцера или при помощи катетеризации. Так же прибегают к физио процедурам (УВЧ, УФО), пневмомассажу барабанной перепонки и лазеротерапии в области устья евстахиевой трубы. Данные мероприятия чаще применяют в стадии, когда воспаление устранено, но слух не восстанавливается.
- Укрепление общей иммунной системы, ведь ослабленному организму гораздо сложнее справиться с воспалительным процессом. Витамины и иммунномодуляторы — отличные помощники в борьбе с любой инфекцией.
- Устранение причины появления заболевания. В случаях необходимости производят санацию очагов хронической инфекции: удаление небных миндалин или аденоидов, терапия с применением антибиотиков и т.д.
Диаграмма трубчатых воздуховодов
Узкая диаграмма евстахиевых труб является частью непрерывной системы, включающей нос, небо и носоглотку. Носоглотка проксимальна к евстахиевой трубке, а среднее ухо и сосцевидные отложения расположены на его дистальном конце. Направляясь вниз, вперед и медиально от среднего уха, евстахианская трубка открывается примерно на 25 см сзади и чуть ниже заднего конца нижней турбины. Евстаховская трубка взрослого человека находится под углом 45 °, а у младенцев около 10 °. Кроме того, евстахиевая трубка младенца имеет длину приблизительно 18 мм; Труба быстро растет в детстве, достигая взрослого возраста 3-4 см в возрасте 7 лет.
Выявить изначальную причину заболевания, определить пути восстановления и верные методы лечения способен только доктор. От больного в свою очередь тоже зависит очень многое: необходимо вовремя обратиться к специалисту и выполнять все его рекомендации.
Микроаномалии правого предсердия
Сеть Киари — волокнистоподобные структуры, простирающиеся от пограничного гребешка или бугорка Loweri до евстахиевой или тебезиевой заслонки. Частота среди врожденных аномалий — 4%.
Пролабирование гребешковых мышц в полости правого предсердия — в виде тонких нитевидных и подвижных структур в области стенки правого предсердия или ушка. Частота среди врожденных аномалий — 9,7%
Характерные функции органа
Под удар попадает горло и организм в целом. Именно поэтому при любых вирусных или инфекционных патологиях доктор всегда старается избежать дальнейшего распространения заболевания. Сделать это можно, учитывая основные функции, которые выполняет слуховая труба:
- Вентиляционную — формирование сбалансированного давления по обе стороны барабанной перепонки. Даже незначительное изменение способно негативным образом сказаться на остроте слуха. У здорового человека процесс регулируется автоматически, путем перемещения воздушных потоков из барабанной полости в носоглотку.
- Дренажную — у человека без патологий слуховая труба осуществляет удаление избыточно скопившейся отечной жидкости.
- Защитную — наиболее важная из всех функциональных обязанностей органа, стоящего на страже здоровья человека. На протяжении всей жизни евстахиева труба выделяет слизь, обладающую бактерицидными характеристиками. Содержащийся в ней иммуноглобулин выступает в качестве естественного барьера для инфекций или вирусов. В случае ослабления организма под воздействием внешних или внутренних факторов выработка защитной слизи сокращается.
Все вышеперечисленное говорит о значимости органа для полноценной жизни человека. В связи с этим даже во время профилактического визита к врачу проводится ее осмотр. Для этого используется специальная процедура — сальпингоскопия. Безболезненное исследование позволяет доктору убедиться, что в структуре слуховой трубы отсутствуют патологические изменения.
Если у пациента диагностируется ЛОР-патология инфекционной природы, то в обязательном порядке проводится тимпаноманометрия — измерение давления в барабанной перепонке. Несложная процедура покажет, подверглась ли слуховая труба патологическим изменениям. На основании собранного при диагностике материала принимается решение о необходимости терапевтического курса.
Евстахиева труба, являясь чувствительным к различным инфекционным вирусным агентам органом, требует незамедлительного лечения в случае наличие очага воспаления. Любые промедления дадут болезни возможность распространиться дальше, став причиной патологий горла, ушей, носа и легких. Активность распространения заболевания зависит от способности иммунной системы сопротивляться.
пятница, 3 мая 2013 г.
Евстахиев клапан: не так уж и банально
Евстахиев клапан (ЕК)- ламеллярная структура в правом предсердии, берущая начало у места впадения нижней полой вены в правое предсердие. До рождения она имеет важное гемодинамическое значение, перенаправляя оксигенированную кровь из нижней полой вены в левое предсердие через овальное окно. После рождения ЕК гемодинамического значения не имеет и дегенерирует. Нередко он все же сохраняется. Неопытный, но дотошный, эхокардиографист рано или поздно его впервые обнаружит и решит, что это редкая болезнь. По крайней мере так было с автором этих строк много лет назад (так что фильм действительно основан на реальных событиях). Автор этой статьи насчитал 48 ЕК у обследованных трансезофагеально 1100 пациентов.
Изредка ЕК может лежать в основе некоторых действительно серьезных проблем.
Автор этих строк видел один случай инфекционного эндокардита ЕК у пациента, у которого длительное время была катетеризирована центральная вена. При этом ЕК был значительно удлинен, проваливаясь в диастолу глубоко в правый желудочек. На фоне эффективной антибактериальной терапии его длина заметно уменьшилась. Об этом подробнее писали тут.
Рассматривая анатомические варианты, обращают внимание на некоторые особенности строения сердца, которые сами по себе не являются патологическими, но определение которых при ЭхоКГ часто вызывает трудности в интерпретации. Это такие внутрисердечные структуры, как сеть Хиари в правом предсердии, евстахиев клапан, дополнительные хорды и трабекулы, овальное окно межпредсердной перегородки и др.
Рис. 1.44. Дополнительная хорда в полости левого желудочка
Лечение острого евстахиита
Евстахиева труба при воспалении требует комплексной терапии. Схема лечения зависит от полученных результатов после проведенной диагностики.
Врач отоларинголог учитывает состояние пациента, степень развития воспалительного процесса, где находится патологический очаг и подбирает максимально эффективные средства. Лечение осуществляется традиционными средствами, при отсутствии серьезных противопоказаний, можно использовать народные средства.
Медикаментозная терапия помогает снять отечность тканей, устранить аллергическую реакцию и воспалительный процесс, также восстановить проходимость слуховой трубы.
Пациентам назначаются следующие медикаменты:
| Группа лекарств | Название | Применение |
| Сосудосуживающие назальные средства | Санорин, Тизин | Лекарства помогают быстро снять отечность. Взрослым пациентам назначают по 1-3 капли в каждый носовой проход 3-4 раза в сутки. Курс лечения зависит от выраженности симптомов, в среднем продолжается 3-7 дней. |
| Антигистаминные препараты | Фенистил, Лоратадин | Средства уменьшают аллергическую реакцию. Лекарства рекомендуется употреблять внутрь. Взрослая дозировка составляет 2 капли на 1 кг массы тела в сутки, ее следует разделить на 3 приема. |
| Назальные солевые растворы | Хьюмер, АкваМарис | Лекарства очищают слизистую оболочку барабанной перепонки от скопившейся слизи. Предупреждают попадание инфекции в полость уха. Уменьшают отечность слизистой оболочки. Спреи рекомендуется использовать 4-8 раз в сутки. Впрыскивать средство 2-3 раза в каждую ноздрю. Курс лечения продолжается 2-4 недели. |
| Противовирусные средства | Деринат, Назоферон | Препараты повышают иммунитет организма, замедляют процесс размножения патогенной флоры. Уменьшают также воспаление, отек и риск развития осложнений. Лекарство используют 3-6 раз в день. В каждый носовой проход рекомендуется капать по 3-5 капель. Продолжительность терапии составляет 1-2 недели. |
| Антибактериальные препараты | Азитромицин, Ампициллин | Лекарства назначаются пациентам, в случае инфекционного поражения евстахиевой трубы. Препарат следует принимать перед едой или после трапезы 1 раз в сутки. Рекомендуемая дозировка для взрослого пациента составляет 0,5 г в течение 3-х дней. |
| Гормональные средства | Назонекс, Авамис | Лечебная дозировка составляет 2 ингаляции в каждый носовой проход 1 раз в сутки. |
Лечение острого евстахиита в среднем продолжается 3-7 дней. Хроническая форма требует больше времени для терапии
Важно строго придерживаться рекомендаций и назначений лечащего врача, чтобы предупредить появление серьезных осложнений
Функционально узкая аорта
ЭхоКГ критерии:
- Значение диаметра аорты, соответствующее 3-10 процентили нормального распределения популяции.
- Отсутствие значимого градиента давления между аортой и левым желудочком.
При исследовании диаметра аорты у детей от 3 до 15 лет в популяции, нами выявлено варьирование данного размера в широких пределах. В этом отрезке онтогенетического развития просвет аорты увеличивается в 1,5-2 раза. Сравнение эхометрических показателей корня аорты у 1800 детей в возрасте 3-15 лет, выявило взаимосвязь диаметра аорты с антропометрическими показателями. Корреляционный анализ позволил обнаружить зависимость диаметра с ростом ребенка (r=0,872 у мальчиков, r=0,634 у девочек) и в меньшей степени с массой тела (r=0,574 у мальчиков, r=0,532 у девочек) и площадью поверхности тела. Значение диаметра аорты, соответствующее 3 — 10 процентили выявлено у 5,6% детей, зависимости от возраста детей не выявлено. Данный факт исключает влияние физиологических периодов интенсивного роста в онтогенезе на представляемость данного признака в обследуемой популяции. Приведенные нами данные позволяют сделать вывод о том,что узкая аорта является генетически детерминированной, либо врожденной малой аномалией развития сердца. Ни у одного из детей не выявлено клинических и/или гемодинамических признаков стенозирования. По данным допплерографического исследования кровотока в восходящей аорте отсутствовало диагностически значимое увеличение градиента давления, который в среднем составил 1,3+0,07 м/сек. Дети с функционально узкой аортой имеют характерную функционально-структурную организацию внутрисердечной гемодинамики, так у 91,2% мальчиков и 95,4% девочек выявлены пограничные значения диаметра правого желудочка, соответствующие 90 — 97 процентили. Конечно-диастолический диаметр левого желудочка имел тенденцию к увеличению (90-97 процентили) у детей до 7 лет, в то время как у детей старшего возраста соответствовал 25 процентили. Напротив, поперечный диаметр левого предсердия у детей до 7 лет обычно соответствовал 25-75 процентилям, в старшем возрасте увеличивался и, в большинстве случаев, превышал 75 процентиль.
В большинстве случаев у детей с функционально узкой аортой выявлено повышение мышечной массы левого желудочка, о чем свидетельствовали значения диастолической толщины задней стенки левого желудочка и межжелудочковой перегородки, соответствующие 90-97 процентили. Утолщение межжелудочковой перегородки отмечалось у 35,1% мальчиков и 34,1% девочек, а задней стенки левого желудочка у 80,7% мальчиков и 88,6% девочек. Отмечено сочетание функционально узкой аорты с другими аномалиями сердца-дисфункцией митрального клапана (25,7%), пролапсом митрального клапана (8,9%), дополнительными трабекулами в полости левого желудочка (10,8%).
Дети с погранично низкими значениями диаметра аорты имеют предрасположенность к возникновению суправентрикулярных и желудочковых аритмий, а также недостаточную работоспособность и толерантность к физическим нагрузкам.
Диагностика
Лабораторно выявляют наличие дисбактериоза, а также неспецифической бактериемии. В совокупности явления указывают на то, что кишечник стал входными воротами инфекции. Вследствие перехода патологии в хроническую форму, лимфоидная ткань на протяжении ЖКТ также подвержена негативному воздействию. Анализ крови позволяет выявить дефицит иммуноглобулинов A и M.
Из инструментальных методов диагностики информативными являются ирригоскопия и манометрия
. В норме давление внутри толстой кишки – не выше 10-20 мм рт. ст., во время дефекации повышается до 200 мм рт. ст.
От редакции : Признаки сердечного кашля и способы от него избавиться
В гастроэнтерологии ориентируются на классификацию дисфункции илеоцекального клапана.
Система составлена с учётом результатов проведенной ирригоскопии:
• 1 степень — визуализируется заброс контрастной взвеси только в терминальную петлю подвздошной кишки. Стадия характеризуется увеличением клапана, болезненностью при пальпации. Опорожнение толстого кишечника от контрастной массы не способствует увеличению ретроградного заброса.
• 2 степень — заброс контрастной смеси в подвздошную кишку протекает одновременно с контрастированием 2-3 петель. Отмечается болевая реакция на пальпацию. Повышенное давление внутри просвета не вызывает увеличение заброса.
• 3 степень — визуализируется заброс в подвздошную кишку большого объёма контрастной взвеси. Она заполняет сразу несколько петель, сочетается с увеличением губ илеоцекального клапана и деформацией обеих уздечек.
Недостатки ирригоскопии – значительная лучевая нагрузка на пациента, отсутствие чётких оценочных критериев и объективных показателей рассматриваемого нарушения. Часто встречаются случаи ложноположительных результатов. Подобный исход диагностики вызван особенностями процедуры. Купол слепой кишки плотно заполняется контрастной смесью. В результате происходит закономерное раскрытие естественного затвора. Чрезмерное растяжение слепой кишки – исход глубокой пальпации, массажа и сокращения при дефекации. Существует предположение, что нарушение функции естественного затвора связано с дисплазией соединительной ткани. Поэтому нельзя исключать вероятность развития онкологии при недостаточности баугиниевой заслонки.
Подклапанный аппарат атриовентрикулярных клапанов
Значение этих микроаномалий до конца не раскрыто. Обычно эти отклонения в детском возрасте не вызывают клапанной регургитации и/или препятствие току крови и проявляются лишь функциональным систолическим шумом, иногда имитирующим врожденный порок сердца. Предрасполагают ли микроаномалии хорд и папиллярных мышц к возникновению во взрослом возрасте недостаточности клапана полностью не изучено. Вероятно данные аномалии являются предрасполагающими к ревматическому и инфекционному эндокардиту, а также пролабированию митрального клапана у детей и, как следствие, — недостаточности атриовентрикулярного клапана у взрослых. Подклапанный аппарат левого атриовентрикулярного клапана имеет большое разнообразие строения (рис.158).
Рис.158
Аномалия строения папиллярных мышц: одна папиллярная мышца, располагающаяся в области верхушки, запирательная функция клапана не нарушена.
Наиболее часто в детском возрасте встречается нарушенное распределение хорд к передней или задней створке митрального клапана.
Нарушенное распределение хорд к передней (задней) створке митрального клапана
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Увеличение диастолической экскурсии передней митральной створки.
- Дополнительные эхосигналы от сухожильных образований в выходном тракте левого желудочка в систолу.
Двухмерная ЭхоКГ
- На эхокардиограмме эхосигналы сухожильных образований от передней (задней) створки преимущественно ориентируются в центре или у основания.
- Отсутствуют проявления митральной недостаточности (дилатация левого предсердия и желудочка).
Допплер-ЭхоКГ
Отсутствие значимого градиента давления между левым предсердием и левым желудочком, а также левым желудочком и аортой.
Чем опасна патология
Несостоятельность привратника становится причиной заброса более миллиарда микробов из толстого в тонкий кишечник. Явление крайне неблагоприятно для состояния организма. Происходит плотное размещение чужеродной микрофлоры на стенках тонкой кишки. Это создаёт удобные условия для прогрессирования процесса гниения и брожения внутри неё. Продукты жизнедеятельности болезнетворных возбудителей губительно воздействуют на слизистый покров тонкой кишки. К числу указанных веществ относится фенол, крезол, карболовая кислота, сероводород, этан. Сразу после всасывания в кровь, продукты провоцируют явление аутоинтоксикации.
Организму достаточно сложно вывести их в полной мере, процесс детоксикации усложняется при наличии у человека печёночных патологий. В результате кишечная стенка подвергается токсическим, инвазивным, деструктивным изменениям. Но больше всего микробы предрасположены к омертвлению тканей. При длительном отсутствии диагностики и адекватного лечения высока вероятность дистрофических и даже некротических процессов внутри слизистого покрова. Кишечная стенка теряет свою барьерную функцию. Организм становится беззащитен перед микробной агрессией.
Аномально расположенные трабекулы, ложные хорды
Из истории
Первое описание — W.Turner (1893г.) по данным аутопсий
Первый термин — «moderator band» (1893г.)
Первая классификация — M.C.Lam et al. (1970г.), термин «false chordae tendineae», т.е. ложная хорда
Первое описание по данным ЭхоКГ в 1981г.
Распространенность аномально расположенных трабекул, ложных хорд
- по данным популяционных исследований до 17%
- данные аутопсий до 16%
- по данным ЭхоКГ 2,3-68%
- у детей с проявлениями ДСТ в 94%
Видео 2. Открытое овальное окно. Визуализируется сброс тока крови слева направо. Диаметр струи 4 мм. Эпигастральное сечение.
Что же такое ложная хорда и аномальная трабекула?
Истинная хорда — фиброзный тяж, соединяющий папиллярную мышцу со створкой.
Ложная хорда — фиброзно-мышечный или фиброзный тяж, соединяющий папиллярные мышцы со стенкой левого желудочка или между собой.
Нормальная трабекула — мышечный тяж, плотно прилегающий к эндокарду желудочка.
Аномальная трабекула — мышечный или фиброзно-мышечный тяж, неплотно прилегающий к эндокарду желудочка.
Нарушение распределения хорд — преимущественное их прикрепление к основанию створки и, в меньшей степени, в области тела или свободного края (в систолу лоцируются дополнительные эхо-сигналы в выходном тракте левого желудочка)
Удлинение хорд — дополнительные тонкие, линейные эхо-структуры, совершающий крупноамплитудные диастолические движения
Эктопическое крепление хорд- прикрепление хорды от стенки левого желудочка к створке митрального клапана.
Ложные хорды
Лечение
Терапию начинают с коррекции питания – отказаться от жареной, трудно перевариваемой пищи, кислых, острых, копчёных продуктов. Противопоказаны кофе, алкоголь, газированные напитки. Соблюдать режим – питаться в одинаковое время, не менее 4 раз в день, порциями до 400 г (в зависимости от вида пищи).
Ограничиться от воздействия стрессовых факторов, устранить неврологические расстройства при их наличии.
Медикаментозное лечение направлено на устранение первичной клапанной дисфункции.
1. Назначают Магния оротат
– препарат, представляющий собой сочетание магния и нестероидного анаболика оротовой кислоты. Эффект лекарства направлен на нормализацию усвоения этого микроэлемента тканями. Магния оротат назначают перорально: дозировка – 1,0 г трижды в сутки на протяжении 3 месяцев. Затем корректируют предписание – принимать по 0,5 г 3 раза в сутки в течение последующих ещё 3 месяцев. Противопоказания к применению препарата – наличие у пациента почечной недостаточности.
2. Медикаментозная терапия предполагает введение Прозерина, Координакса
– для стимуляции моторики за счёт улучшения тонуса органов пищеварения.
3. Для купирования тошноты (и соответственно, позывов к рвоте) назначают внутримышечное введение Церукала
.
4. Нормализация кишечной микрофлоры происходит благодаря применению пробиотиков
.
5. Витамины (C, B6, B2)
чаще назначают парентерально (инъекционный путь введения позволяет быстрее купировать гиповитаминоз).
Абсолютная недостаточность баугиниевой заслонки – показание к реализации хирургического подхода. Операции по нормализации состояния илеоцекального клапана при его дисфункции – технически просты и безопасны. Современные хирурги проводят их без вскрытия просвета пищеварительного тракта, снижая тем самым риск послеоперационных осложнений.
Распространённая методика нормализации диаметра илеоцекальной заслонки – наложение скрепок на губы клапана в процессе колоноскопии. В 99% случаев наступает полное клиническое выздоровление. Преимущества способа – не нужно проводить тяжёлый наркоз, отсутствуют послеоперационные рубцы. Не требуется частое обезболивание пациента (после традиционных операций анальгетик вводят минимум – 1 раз в 2 часа).
Вывод
Недостаточность баугиниевой заслонки – состояние, которое сложно поддаётся выявлению без применения методов диагностики. Именно на приёме у врача, во время обследования, и подтверждается наличие нарушения. Признаки заболевания напоминают проявление многих других патологий. Специалист проводит дифференциальную диагностику, назначает лечение, даёт рекомендации относительно питания. Успешность терапии во многом зависит от профессионализма гастроэнтеролога, но не последнюю роль играет своевременность обращения за медицинской помощью.
Баугиниевая заслонка кишечника — это плотно сомкнутые складка природного происхождения, сформированная в месте соединения тонкой и толстой кишки. Функциональным ее назначением является обеспечение движения содержимого кишечника по направлению от подвздошной кишки к слепой. Недостаточность илеоцекального клапана (еще одно название этого органа) обусловливает заброс пищевых масс в обратном направлении. Баугиниева заслонка при нарушении функционала приводит к перегруженности тонкого кишечника микрофлорой толстой кишки и, как следствие, его воспалению. Регулярное проявление данной патологии вызывает заболевание, называемое хроническим энтеритом.
Малые аномалии сердца
Малые аномалии сердца (МАС) — это морфологическая основа возможных функциональных нарушений, способных ухудшить прогноз при органическом поражении сердца.
Этиология
- нарушение кардиогенеза
- дисплазия соединительнотканных структур (в основе которой генетически измененный фибриллогенез внеклеточного матрикса)
- нарушение процессов онтогенеза
- вегетативная дисфункция
Распространенность
- По данным популяционных исследований — 10,9%
- по данным аутопсий — 10,6%
- у детей с проявлениями соединительнотканной дисплазии до 97%
Структурные особенности
- одиночные аномалии — 75,6%
- сочетанные — 24,4%
- пролапс митрального клапана — 32,1%
- аномально расположенные хорды — 41,8%
- прочие — 26,1%
- аномально расположенные трабекулы — 94%
- Пролапс митрального клапана (ПМК) — 37% (передняя стенка — 50%, задняя стенка — 31%, передняя + задняя — 19%)
- ПМК + микроаномалии хорд (эктопическое крепление хорд: передняя стенка — 31%, задняя стенка — 16%, нарушение распределения хорд: передняя стенка — 31%, задняя стенка — 16%, удлинение хорд: передняя стенка — 62%, задняя стенка — 25%)
- ПТК — 7% (в сочетании с ПМК)
- удлиненный Евстахиев клапан — 17%
- открытое овальное окно (ООО) — 3,5%
- аневризма межпредсердной перегородки — 4,7%
- погранично узкий корень аорты — 7%
- погранично широкий корень аорты — 5,8%
С возрастом отмечается уменьшение частоты встречаемости увеличенного Евстахиева клапана, пролабирующих гребенчатых мышц в правое предсердие, пролапса митрального клапана, закрытие открытого овального окна, дилатация правого атриовентрикулярного отверстия, асимметрии створок аортального клапана, нормализация длины хорд митрального клапана и диаметра магистральных сосудов.
Народная медицина и гомеопатия при воспалении евстахиевой трубы
Зачастую нетрадиционные методы приводят к очень хорошим результатам, но перед их применением следует обязательно посоветоваться с врачом. Если причиной евстахиита стала аллергическая реакция, использование растительных средств может значительно навредить. Существуют еще и индивидуальная непереносимость, и побочные эффекты, учесть все нюансы и особенности организма по силам только грамотному доктору.
Просвет трубки также увеличится с физической зрелостью. Евстаховская трубка истощает или очищает выделения среднего уха в носоглотку, защищает среднее ухо от изменений и секреций давления носоглотки и вентилирует среднее ухо, так что давление внутри равно атмосферному давлению. Дренаж нормальных секретов от среднего уха до носоглотки через евстахиевую трубку сопровождается мукоцилиарным транспортом и повторным активным открытием и закрытием труб. Четыре мышцы, связанные с евстахиевой трубкой, все прямо или косвенно связаны с трубной функцией.
Наиболее популярные средства народной медицины при воспалении слуховой трубы:
- Травяные отвары. Применяют календулу, ромашку, дубовую кору. Готовятся эти снадобья довольно легко: две столовые ложки сухой смеси завариваются стаканом крутого кипятка и настаиваются в течение двух часов. Смесь, в слегка подогретом виде капают в ноздрю или ухо. Эти растения считаются отличными антисептиками и помогут быстрее снять воспаление.
- Соки алоэ и столетника, разбавленные небольшим количеством теплой кипяченой воды рекомендуется капать в нос и применять для промывания ушей.
- Вареный картофель является известным средством при простудных заболеваниях, при евстахиите он тоже эффективен. Применение: отварить картофель и дышать над паром, укрывшись полотенцем в течение нескольких минут.
- Чеснок. Это отличное средство в борьбе с инфекцией нужно измельчить до консистенции кашицы, залить растительным маслом и настоять две недели. Полученный настой капать в уши и нос.
- Измельченный в кашу репчатый лук завернуть в кусочек марли и вставить в пораженное ухо на 10 минут. Процедуру повторять от одной до двух недель по одному разу в день.
- Среди гомеопатических препаратов при воспалении евстахиевых труб широко применяется Фитолякка, Силицея и Дамасская роза.
От редакции : Knee dislocation
Народные рецепты рекомендуется применять в совокупности с консервативной терапией, всецело полагаться на них, пренебрегая назначениями врача, все же не стоит. Да и установить изначальную причину воспаления самостоятельно вряд ли получится, соответственно велика вероятность, заглушить болезнь, но не избавиться от нее полностью.
Обычно закрытая в покое, евстахическая трубка открывается, когда мы зеваем, чихаем, глотаем или жеваем, позволяя воздуху проникать в среднее ухо и слизь. Это также способствует правильной функции барабанной мембраны, позволяя уравнивать среднее ухо и атмосферное давление. Считается, что жирная прокладка Остмана, расположенная в нижнебокальном аспекте евстахиевой трубки, играет роль в закрытии трубки для предотвращения обратного потока носоглоточных секретов и, вероятно, способствует защите трубки.
Это приводит к более высокому давлению воздуха вне барабанной перепонки, чем в среднем ухе, что может вызвать долговременные патологические изменения в трубке. Такие анатомические аномалии, как расщепление неба и другие черепно-лицевые аномалии, могут привести к воспламенению вентиляционной диаграммы евстахиевых труб.
ТЕХНИЧЕСКИЕ ТРЕБОВАНИЯ И УСЛОВНЫЕ ОБОЗНАЧЕНИЯ
Представленные записи аускультации сердца рекомендуется слушать ТОЛЬКО через хорошие наушники, тут подробнее об этом. Тут написано, как интерпретировать представленные спектральные фонокардиограммы. В колонке справа представлен архив сайта и оглавление. Представленные материалы могут быть полезными изучающим искусство аускультации сердца. По вопросам, которые не относятся к сути представленных материалов, можно писать по адресу ivshpakiv УЛИТКА gmail.com
Сокращения: Т1 — первый тон сердца Т2 — второй тон сердца Т3 — третий тон сердца Т4 — четвертый тон сердца. Пятый и далее автору не известен.
Как почистить электронную дроссельную заслонку, не снимая с автомобиля
Специалисты рекомендуют проводить обслуживание дроссельных заслонок с электронным управлением не реже 1 раза в год или через каждые 20 тыс. км пробега. Процедуру чистки заслонки лучше выполнять перед наступлением осенних дождей, чему есть логичное объяснение. Дело в том, что из-за повышенной влажности поступающего воздуха отложения грязи на деталях привода, оси и заслонке размягчаются. Из-за этого заслонка залипает, что приводит к невозможности контролировать обороты двигателя и может стать причиной аварии.
На большинстве автомобилей зарубежного и отечественного производства привод электронной педали газа установлен непосредственно перед впускным коллектором. Доступность механизма и простота его обслуживания позволяют провести профилактику буквально за 15-20 минут.
Для этого вам понадобятся:
- очиститель карбюратора (заменяется бензином, керосином, дизтопливом и т. д.);
- силиконовая смазка в виде спрея;
- ветошь;
- отвёртка с плоским или крестообразным жалом (в зависимости от типа винтов, которые используются для крепления патрубка подачи воздуха);
- кисточка с жёсткой щетиной или зубная щётка;
- защитные перчатки.
Работу лучше выполнять последовательно – так вы избежите ошибок и будете уверены, что сделали все правильно:
Воспользовавшись отвёрткой, ослабьте хомуты крепления патрубка подачи воздуха и отсоедините гофрированный шланг от корпуса электронного акселерометра.
Нажав на дроссельную заслонку, поверните её на 90 градусов и проведите внешний осмотр. Грязь и сажа на стенках корпуса — достаточное основание, чтобы немедленно приступить к чистке. Смолянистые и сажистые отложения в первую очередь забивают зазор, необходимый для работы двигателя на холостом ходу. Из-за этого обороты становятся нестабильными или же силовой агрегат и вовсе глохнет по причине прекращения подачи воздуха. Кроме того, касание заслонки к толстому слою нагара вызывает ее заедание и способствует усиленному износу пластиковых шестерён и других деталей привода.
Застопорите дроссель в открытом положении. Для этого между заслонкой и внутренней стенкой корпуса поместите подходящий по толщине предмет из дерева либо пластика – например, ручку той же отвёртки.
Приступая к чистке узла, обильно смочите моющим средством внутренние стенки и заслонку
Отдельное внимание уделите тем местам дроссельной камеры, сквозь которые проходит ось заслонки – скапливающиеся там смолянистые отложения как раз и являются причиной подклинивания узла вращения. В итоге дроссель поворачивается рывками и делает управление автомобилем некомфортным.
Выдержав 10-15 минут для размягчения засоров, их удаляют при помощи щёточки
При необходимости процесс многократно повторяют, добиваясь полной очистки дросселя. Имейте в виду, что на некоторых моделях авто стенки дроссельной камеры покрываются специальным молибденовым покрытием. Чрезвычайно гладкий слой способствует ламинарному течению воздуха в канале и препятствует оседанию сажи. Не путайте это покрытие с нагаром и не старайтесь его удалить. Напротив, применяйте щадящие методы очистки и откажитесь от жёсткой щётки в пользу мягкой фланелевой тряпочки.
Добившись от стенок внутренней камеры мягкого, ровного блеска, очистите торцевую и заднюю сторону дроссельной заслонки. Насухо протрите детали и поверхности ветошью. Дополнительно продуйте узел сжатым воздухом.
После очистки дроссельной заслонки, чтобы электронная педаль газа работала мягко и плавно, нанесите силиконовую смазку на ось, заслонку и ту часть дроссельной камеры, к которой она примыкает.
Присоедините воздуховод и затяните хомуты его крепления.
После вмешательства в узел изменятся параметры положения дроссельной заслонки, поэтому в некоторых случаях проводят её обучение. Если обороты холостого хода начинают самопроизвольно изменяться («плавать», как говорят автомеханики), то обнулите энергозависимую память контроллера, на короткое время отсоединив «плюсовую» клемму от аккумуляторной батареи.
Ещё кое-что полезное для Вас:
- Замена маслосъемных колпачков (сальников клапанов)
- Как снять головку блока цилиндров на двигателе
- Установка головок блока цилиндров
И последнее, о чем хотелось бы напомнить: при первом запуске не нажимайте на педаль газа до тех пор, пока мотор не прогреется. Обеспечивая работу двигателя с номинальными оборотами в широком температурном диапазоне, вы позволите контроллеру адаптироваться к изменившимся условиям и установить оптимальные значения настроек холостого хода. В дальнейшем это даст возможность эксплуатировать автомобиль без каких-либо неожиданностей со стороны дроссельного узла.
Печать
Дополнительные трабекулы в полости левого желудочка
Могут быть единичными и множественными. Дополнительные трабекулы определяются в 16% аутопсий .
ЭхоКГ критерии
Двухмерная ЭхоКГ
- Эхоплотное линейное образование, обнаруживаемое в двух плоскостях сечения и, не имеющее связи с клапанным аппаратом.
- С помощью двух перпендикуляров в проекции длинной оси , проведенных на уровне папиллярных мышц и свободных краев митрального клапана полость левого желудочка условно делят на три отдела. В основе классификации трабекул, лежит критерий крепления их концов к стенкам левого желудочка. Если точки крепления расположены в одном отделе, то трабекула является поперечной, если в прилежащих, то диагональной, а при прохождении трабекулы от верхушечного к базальному отделу — продольной.
Поперечная локализация трабекул левого желудочка трактуется, как наиболее аритмогенная, так как может являться дополнительным путем проведения импульса, и следовательно может провоцировать синдром преждевременного возбуждения желудочков в виде двух вариантов: синдрома WPW и синдрома укороченного интервала P-Q . Диагональное или продольное расположение не приводит к нарушению функциональной характеристики левого желудочка, однако часто сопровождается систолическим шумом в сердце, имитирующим врожденный порок сердца.
Классификация
Заболевание классифицируют по нескольким признакам.
Форма протекания:
- Острый тубоотит. Воспаление в активной форме, развивающееся, когда инфекция переходит из носа или горла. Острый тубоотит проявляется выраженной отечностью слуховой трубы и выраженными симптомами. Своевременно начатое лечение обеспечивает быстрое выздоровление.
- Хронический турбоотит – затяжная форма заболевания, когда симптомы выражены неярко, но при этом отмечаются атрофические и склеротические процессы в евстахиевой трубе. Опасность этой формы болезни в том, что при ней поражается барабанная перепонка и полость. Как правило, при хронической форме мембрана искривляется и становится замутненной.
Происхождение болезни:
- Инфекционный евстахиит. Болезнь связана с переходом инфекции из горла или носа.
- Следствие баротравм. Заболевание возникает из-за травм от чрезмерного давления. В эту категорию входит мареотит (следствие перепада давления при погружении на глубину или всплытии) и аэроотит (последствие перемен давления при аэроперелетах).
- Аллергический евстахиит. Следствие аллергических реакций, от которых воспаляется слизистая.
Локализация заболевания:
- Односторонний евстахиит – поражение с одной стороны.
- Двухсторонний евстахиит – если поражение происходит с обеих сторон, диагностируется двусторонний турбоотит.
Открытое овальное окно
Можно отнести к малым аномалиям развития сердца, поскольку при этом состоянии шунтирование крови практически не наблюдается. В клинической оценке открытого овального окна имеет значение возрастной фактор. У новорожденных детей открытое овальное окно может сопровождать респираторный дистресс синдром, в то время как у подростков данная аномалия протекает латентно, субклинически. При первичной легочной гипертензии наличие открытого овального окна является прогностически благоприятным признаком, и продолжительность жизни таких больных больше, чем при отсутствии этой микроаномалии. В данном случае, возникающий шунт разгружает правые отделы сердца и облегчает естественное течение заболевания.
ЭхоКГ критерии
Двухмерная ЭхоКГ
- Перерыв эхосигнала от межпредсердной перегородки в области овального окна.
- В отличии от дефекта перегородки в области овального окна при открытом овальном окне стенки перегородки постепенно (клиновидно) утончаются, а при дефекте виден обрыв структуры.
- Отсутствуют гемодинамические нарушения, характерные для дефекта межпредсердной перегородки (объемная перегрузка правых отделов, парадоксальное движение межжелудочковой перегородки).
Допплер-ЭхоКГ
- Турбулентный поток крови в области овального окна.
- Нормальные показатели кровотока в правом желудочке и легочной артерии (в случае изолированного открытого овального окна).
Причины евстахиита и меры профилактики
Заболевание возникает по причине переохлаждений, на фоне ослабления иммунитета, вследствие инфекционных воспалений в области носоглотки. Может проявиться в виде осложнений после гриппа, ангины, фарингита, острого или хронического синусита и.т.д.
Симптомы дисфункции ушной трубки
Повреждение футеровки трубки также может быть напрямую связано с вирусной инфекцией, которая, как считается, приводит к уменьшению мукоцилиарного клиренса. Было отмечено, что нозофарингеальный рН ниже у некоторых пациентов с отальгией и аденоидитом. Это может привести к временным нарушениям слуха и дискомфорту слуха.
От редакции : Левый желудочек сердца: строение, функции, патологии
Типичные предъявляемые жалобы включают в себя слуховое наполнение, потерю слуха, шум в ушах, расстройство, прерывистую острую боль, ощущение жидкости в ухе, постоянную боль и затруднение при появлении ушей. 6 Симптомы, которые могут длиться от нескольких часов до нескольких месяцев, обычно являются прерывистыми и могут временно освобождаться путем глотания, зевания или жевания. У многих детей вентиляция евстахиевой трубки менее эффективна из-за анатомических различий, что делает этих пациентов восприимчивыми к таким состояниям среднего уха, как средний отит и средний отит с выпотом.
Предотвратить заболевания всегда проще, чем вылечить. Несложные профилактические меры помогут избежать воспалений слуховой трубы:
- Своевременное лечение всех вирусных и инфекционных заболеваний
- Закаливание и правильное питание, укрепляющие иммунитет
- Одежда по погоде и профилактика простудных заболеваний
- Исправление патологий строения носоглотки (полипы, кисты и др.)
- Коррекция аллергических реакций
Во время просмотра видео Вы узнаете о евстахиевой трубе.
Кроме того, множественные инфекции верхних дыхательных путей и увеличенные аденоиды и миндалины могут также способствовать увеличению заболеваемости заболеваниями среднего уха у детей. Привычное обнюхивание создает отрицательное давление в среднем ухе. Воздушные путешествия или подводное плавание могут вызвать ушную боль, вторичную к отрицательному давлению среднего уха.
Для большинства пациентов нормальная глотания и жевательная резинка могут уравнять давление, помогая воздуху перемещаться по евстахиевой трубке. Риноскопия может выявить отклоненную перегородку с гипертрофией турбулизатора или без нее. Ператубальное воспаление или масса могут появляться при назофарингоскопии. В острой среде отита барабанная перепонка может быть эритематозной и выпуклой, тогда как при хроническом средстве отита мембрана может казаться скучной. В обоих случаях мембрана будет демонстрировать вялый ответ на пневматическую отоскопию.
Здоровье – это драгоценный дар. Остается пожелать всем как можно дольше владеть этим сокровищем и охранять его всеми возможными способами.
Воспаление евстахиевой трубы также называется евстахиитом или тубоотитом. Расценивается как начальная стадия катарального отита и подразумевает под собой воспалительный процесс, локализующийся в евстахиевой трубе, приводящий к среднему отиту. Как правило, возникает вследствие перехода воспаления при ринитах, синуситах, фарингитах, ангинах.
Инфляция евстахиевой трубки через маневр Вальсальвы может дополнительно нарушить отрицательное давление. Противозастойные средства, стероиды, антигистамины или антагонисты лейкотриена могут использоваться для облегчения заторов и обеспечения возможности открытия евстахиевой трубки.
Чтобы улучшить соблюдение правил, сообщите пациенту, что эти лекарства могут потребовать времени для полного их использования
Дальнейшее внимание должно быть уделено ранней тахифилаксии, наблюдаемой при использовании носовых противоотечных средств5. Ни один из поставщиков не должен отвечать за развитие сопутствующего ринита медикамента
Он или она может выполнять тимпанометрию для дальнейшей оценки функции евстахиевой трубки. Другие тесты включают аудиограмму и телескопическое исследование носа.
Эхокардиография (причины кардиалгии и шумов в сердце) – Рыбакова М.К
Профессиональные диагностические инструменты.
Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Опыт работы в лечебно-диагностическом центре “Арт-Мед” позволяет разделить пациентов, которые приходят на эхокардиографию, на определенные группы, в зависимости от причин их обращения.
Первую категорию составят беременные женщины
, поскольку эхокардиографическое исследование считается обязательным и входит в план обследования.
Вторую, многочисленную категорию, составят люди молодого возраста
с кардиалгиями.
Третью группу составят больные с хронической патологией сердца
, нуждающиеся в динамическом наблюдении (врожденные и приобретенные пороки и т.д.) или в уточнении диагноза.
Четвертую группу составят больные с впервые возникшими жалобами на боли в области сердца
, одышку, проявления сердечной недостаточности. Данная группа пациентов наиболее серьезная, т.к.
среди них можно встретить “острую” патологию (аневризма грудной восходящей аорты, тромбоэмболия в систему легочной артерии, развитее аневризмы левого желудочка и т.д.). Пятую группу составят пациенты с шумом в области сердца
.
Попытаемся объяснить возможности эхокардиографии в диагностике патологии сердца и дифференциальной диагностике. Для этого попытаемся проанализировать вышеперечисленные группы пациентов.
Эхокардиография при беременности
Во время беременности у здоровой женщины можно наблюдать незначительные изменения размеров полостей сердца и изменения со стороны гемодинамики по сравнению с исходными. Систолическое давление в легочной артерии может увеличивается до 40 мм рт. ст.
На 2 – 3 мм может увеличиться диаметр корня аорты,левого предсердия и левого желудочка. Частота сердечных сокращений возрастает на 25 – 30 %, уже в первом триместре беременности увеличивается минутный объем кровотока и ударный объем. Артериальное давление не изменяется.
Увеличивается степень клапанной регургитации (на трикуспидальном клапане и клапане легочно артерии до 3 степени, на митральном клапане до 2 степени). В редких случаях можно наблюдать реакцию листков перикарда – наличие незначительного количества жидкости в перикарде.
Жидкость исчезает спустя 1 – 3 месяца после родов в отсутствии лечения.
Одной из особенностей у беременных женщин является динамический стеноз нижней полой вены.
Данное явление может сопровождаться аускультативной картиной – шумом при аускультации и синкопальными состояниями, возникающими при перемене положения тела в пространстве.
В ряде случаев на фоне беременности открывается овальное окно и отмечается небольшое шунтирование крови слева направо. Все вышеперечисленные изменения как правило ичезают после родов. Динамику лучше проводить через 1 – 3 месяца после родов.
Причины кардиалгии – болей, симулирующих боли в сердце
Наиболее частой причиной кардиалгии у людей молодого возраста является переутомление, стресс и гипокалиемия (недостаток калия).
Иногда у данной категории больных можно наблюдать незначительное пролабирование онования передней створки митрального клапана в полость левого предсердия, что является вариантом норы для молодых людей и детей (рис. 1).
Данный пролапс нельзя путать с патологическим, когда имеются органические изменения створок (например, при миксоматозной дегенерации – рис. 2).
Рис. 1.
Незначительный пролапс передней створки митрального клапана (вариант нормы).
Рис. 2.
Миксоматозная дегенерация створок митрального клапана.
Провести дифференциальный диагноз можно на приеме у кардиолога или терапевта. Как правило, после беседы с пациентом и аускультации доктор назначает ЭКГ и ЭхоКГ исследование. При подозрении на нарушение электролитного баланса рекомендуется биохимическое исследование крови.
У больных с хронической патологией сердца
, например, ревматическим пороком сердца, врожденным пороком сердца, протезированным клапаном сердца и т.д. эхокардиография проводится 1 раз в год или 1 раз в 2 года.
Эхокардиография позволяет оценить состояние и структуру клапанов сердца, степень порока, состояние протеза, систолическую функцию желудочков сердца, состояние стенок аорты, степень легочной гипертензии, состояние плевральных полостей и перикарда и т.д. (рис. 3 и 4).
В ряде случаев больные обращаются с целью уточнения степени или характера порока.
Рис. 3.
Ревматический порок сердца – стеноз митрального клапана.
Рис. 4.
Врожденный порок сердца – дефект межпредсердной перегородки. Дилатация правых камер сердца, шунтирование крови через дефект в режиме цветового допплера.
Пациенты с впервые возникшими жалобами на боли в области сердца и с клиническими проявлениями сердечной недостаточности
являются наиболее серьезной группой обследованных и зачастую требуют более детального обследования (например – коронароангиографию) или консультацию кардиохирурга или сосудистого хирурга (рис. 5).
Рис. 5.
Аневризма восходящего отдела аорты.
Причины развития сердечной недостаточности разнообразные. Методика эхокардиографии позволяет приблизить верификацию диагноза, а в ряде случаев и установить точный диагноз.
Шумы в области сердца
Одна из наиболее частых причин направления на эхокардиографическое исследование – наличие шума в области сердца.
В “доэхокардиографическую” эру было в ряде случаев сложно отличить нормальный функциональный шум от патологического.
Попытаемся перечислить причины наиболее часто встречающихся нормальных функциональных шумов в области сердца. Особенно хорошо они прослушиваются у детей, подростков и худых людей.
Дополнительная хорда в полостях желудочков (фальш – хорда или ложная хорда)
– нитчатая структура, распологающаяся в полости левого или правого желудочка.
Располагается между межжелудочковой перегородкой (МЖП) и стенкой сердца, головкой папиллярной мышцы и стенкой и т.д. Основание дополнительной хорды не утолщается в систолу.
Число хорд может быть различным. Встречается в 98% случаев (рис. 6).
Рис. 6.
Малая аномалия развития – дополнительная хорда в полости левого желудочка (вариант нормы).
Дополнительная мышечная трабекула в полости желудочков (фальш – трабекула)
– мышечная структура, распологающаяся в полости левого или правого желудочка. Часто расположена параллельно межжелудочковой перегородке или поперечно между стенками желудочка. Основание дополнительной мышечной трабекулы утолщается в систолу. Встречается в 85% случаев (рис. 7).
Рис. 7.
Малая аномалия развития – дополнительная мышечная трабекула в полости левого желудочка и две дополнительные хорды (вариант нормы).
Евстахиев клапан нижней полой вены
– рудиментарный клапан. Не играет никакой роли в гемодинамике сердца. Встречается в 20% случаев.
Сеть Хиари
– рудимент, продолжение Евстахиева клапана нижней полой вены в коронарный синус. Встречается в 2% случаев.
Аневризма межпредсердной перегородки
Аневризма межпредсердной перегородки (МПП)
– врожденная особенность развития межпредсердной перегородки. Мембрана овальной ямки удлинена и выбухает в сторону (рис. 8). Существует ряд типов аневризмы межпредсердной перегородки:
- тип L – выбухание мембраны овальной ямки в сторону левого предсердия.
- тип R – выбухание в сторону правого предсердия (рис. 9).
- Тип R – L – выбухание вправо и затем влево.
- Тип L – R – выбухание влево и затем вправо – встречается в 5% случаев.
Рис. 8.
Аневризма межпредсердной перегородки.
Рис. 9.
Аневризма межпредсердной перегородки – тип R.
В случае, если аневризма имеет очень большие размеры и значительно вдается в полость предсердия, она может расцениваться как врожденный порок межпредсердной перегородки (крайне редко встречается). При наличии дефекта межпредсердной перегородки в области аневризмы межпредсердной перегородки ситуация расценивается как врожденный порок сердца.
Аневризма мембранозной части межжелудочковой перегородки
– встречается редко (0,5 – 1 % случаев).
Добавочные головки папиллярных мышц
– число их может быть различно и по данным анатомов может достигать 16, размеры головок также различные. Чем больше папиллярных мышц в полости желудочка, тем больше хорд от них отходит.
Незаращение овального окна
– вариант развития мембраны овальной ямки, встречается у 25 % людей. Клапан мембраны овальной ямки прикрывает овальное окно. Шунтирование крови отсутствует но может возникнуть в ряде ситуаций (например, при резком повышении давления в полости левого или правого предсердий).
Открытое овальное окно
– встречается реже (1 – 2 % людей). В настоящее время
в педиатрической практике
происходит гипердиагностика открытого овального окна.
Шунтирование крови при этом происходит слева направо, носит непостоянный характер, объем шунта небольшой. Отсутствует легочная гипертензия и дилатация правых камер.
Цветовой допплер позволяет уточнить наличие или отсутствие открытого овального окна. Данные пациенты требуют наблюдения 1 раз в 2 -3 года.
Противопоказания для дайвинга
Единственным противопоказанием для людей с открытым овальным окном является занятие дайвингом (подводным плаванием). В любом случае – собираететесь ли Вы в Египет или Таиланд и хотите окунуться в чарующий мир морского дна, или проводите время в городе, не поленитесь сходить к кардиологу и пройдите эхокардиографическе исследование. Это позволит избежать трагических последствий.
Профессиональные диагностические инструменты.
Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Источник: https://www.medison.ru/si/art240.htm
Что это такое и где находится?
В настоящее время до конца не решен вопрос, какие малые аномалии развития кардиоваскулярной системы считаются патологией, а какие – возрастными анатомо-физиологическими особенностями детского организма. Исключение составляет только наличие анатомических отклонений сердца у взрослых.
Кровоток в утробе матери имеет существенные отличия. На протяжении первых четырех недель развития происходит основная закладка структур сердца. Формируется мышечная сердечная ткань (миокард) и соединительная – каркас магистральных коронарных сосудов, артерий и вен. До момента рождения легкие не участвуют в процессе насыщения маленького организма кислородом и удаления углекислоты. Эту роль выполняет плацентарное кровообращение посредством доставки оксигенированной крови через пупочные сосуды.
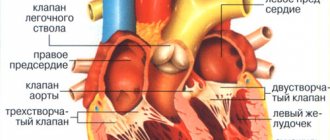
Евстахиев клапан (ЕК) представляет собой заслонку в просвете нижней полой вены, которая необходима для кровообращения у плода (направления крови из правого предсердия в левое через открытое овальное отверстие). Расположение ЕК показано на фото ниже:
За счет этих коммуникаций осуществляется доставка и отток крови в объеме, необходимом для маленького организма. После родов и удаления плаценты изменяются сосудистые пути. С первым криком ребенка при рождении легкие расправляются и под увеличенным внутрисердечным давлением плодные отверстия в сердце начинают закрываться. В случае сохранения складки из ткани эндокарда (внутренней оболочки) у взрослого говорят об удлиненной евстахиевой заслонке.
Удлиненная евстахиева заслонка
Евстахиева заслонка в сердце определяется на уровне арки нижней полой вены, по ее передней поверхности. В среднем после рождения и достижением ребенком возраста 5-7 лет ее размер не превышает 10 миллиметров, или же соединительнотканная структура полностью отсутствует. Анатомически представляет собой:
- складку эндокарда в форме полулунного клапана;
- длиной от 0,2 до 1,0 сантиметра;
- удлиненное нитчатое образование, тянущееся от оси нижней полой вены до середины предсердной стенки и перегородки;
- подвижную, свободно флотирующую в кровотоке заслонку;
- на УЗИ определяется в области нижней оси вены;
- при крупных размерах может достигать области трехстворчатого клапана и частично выпячиваться в полость правого желудочка.
Симптомы недостаточности баугиниевой заслонки
При дисфункции илеоцекального клапана к врачам обращаются с разнообразными жалобами. Симптомы характерны для 95% заболеваний органов пищеварения:
• Болевой синдром – неприятные ощущения локализуются на разных участках брюшной полости. • Диспепсические расстройства (тошнота, рвота). • Отсутствие дефекации на протяжении 3 суток (у 25% пациентов). • Громкая кишечная моторика, завершающаяся позывами к дефекации. • Метеоризм, напряжение передней брюшной стенки. • Проблемы с дефекацией – у 75% пациентов с рассматриваемой патологией возникает диарея. • Горький привкус во рту, изжога, наличие серого или белого налёта на языке.
Дополнительно пациентов беспокоит повышенная утомляемость, снижение веса при сохранении прежнего аппетита, бессонница.
Фальштрабекула
Не менее часто в полости левого или правого желудочков выявляют дополнительную мышечную трабекулу (фальштрабекулу), в состав которой входят мышечные волокна, что дает систолическое утолщение (рис. 1.45).
Рис. 1.45. Дополнительная мышечная трабекула в полости левого желудочка
По месту локализации и креплению концов трабекулы к стенкам желудочка выделяют: поперечную, диагональную и продольную дополнительные трабекулы. Клиническое значение имеют поперечные фальш трабекулы левого желудочка, с которыми ассоциированы аритмии, нарушения проводимости (синдромы WPW, СLC). В отличие от них диагональные и продольные трабекулы не имеют функционального значения.
Иногда дополнительные трабекулы расположены в полости правого предсердия. В этом случае может возникать турбулентность потока крови и некоторое повышение давления в полости предсердия, что, вследствие раздражения синусового узла и клеток проводящей системы предсердия, приводит к аритмии.
Аномалии папиллярных мышц в полости желудочков могут быть представлены аномалией их количества (до 16 в полости левого желудочка) и аномалией размеров их головок (чрезмерно большие, иногда имитирующие опухоли).
Аневризма межпредсердной перегородки — врожденная особенность развития межпредсердной перегородки, при которой мембрана овальной ямки удлинена и выбухает в сторону того или иного предсердия. Выделяют следующие типы аневризмы межпредсердной перегородки:
- тип L — выбухание мембраны овальной ямки в сторону левого предсердия;
- тип R — выбухание в сторону правого предсердия;
- тип R–L — выбухание вправо и затем влево;
- тип L–R — выбухание влево и затем вправо.
Аневризма мембранозной части межжелудочковой перегородки — редкая аномалия, встречающаяся в 0,5–1% случаев.
Профилактика
Стараясь не допустить воспаления слуховой трубы, нужно уделять своему организму много внимания:
Тем не менее, температура составляет лишь одну-две трети времени. Обычно бывает, что евстахиевая трубка от носоглотки до среднего уха получает вирусы, и как только слизистая оболочка ослабляется, вторая фаза приводит к воспалению, вызванному бактериями.
Давление на барабан вызывает значительную боль, и в крайнем случае может привести к разрыву барабана, что может быть опасно для врачей
Это особенно важно, потому что осколок не должен делать идеальный осколок. При воспалении среднего уха обязательно обратиться к врачу
Существует также риск нарушения слуха или даже нарушения слуха, являющегося незначительным. «Мы также должны думать, что из-за нарушения слуха у ребенка развитие его речевых навыков может замедлиться», добавляет она.
При малейших подозрениях, что у вас что-то с ухом, не устанавливайте диагноз сами. Возможно у вас не воспаление, а зияющая слуховая труба – совершенно иная серьезная патология.
Не затягивайте, а немедленно идите к . Наивно полагать, что «само пройдет» не стоит. Подобные процессы нужно пролечивать долго, внимательно относясь к проблеме. Патология может иметь разный характер, а результат при халатном отношении схож – тугоухость или полная глухота.
В медицинской литературе евстахиева труба описывается в качестве канала, который соединяет полость носоглотки с барабанной областью. Свое название она получила в честь итальянца, впервые ее описавшего в 1564 году. Ее длина составляет около 35 мм, а диаметр не превышает 2 мм. Несмотря на незначительные размеры, функции и значимость слуховой трубы по-настоящему велики.
Во время каждого визита к ЛОР-врачу можно услышать о необходимости оперативной терапии любых патологических изменений в ушах. Если этого не сделать, то вирусный агент, используя продолговатый орган, распространит свое негативное воздействие дальше.
Увеличенный (удлиненный) Евстахиев клапан
Евстахиев клапан/ евстахиевая заслонка/ заслонка нижней полой вены (valvula venae cavae inferioris) — представляет собой складку эндокарда, которая после периода новорожденности не превышает в длину 1 см или полностью рудиментируется.
К малым аномалиям сердца относят случаи увеличения Евстахиева клапана более 1 см и его пролабирование.
При популяционных исследованиях встречается у 0,2% обследованных.
Среди малых аномалий сердца составляет 17,6-25,9%
Пролабирование Евстахиева клапана — 1,0-4,7%
Видео 1. Удлиненый Евстахиев клапан.