Мультифокальный атеросклероз – это хроническое обменное заболевание, при котором происходит отложение жиров (липопротеидов, триглицеридов) на внутренней стенке артерий. На начальных стадиях болезнь не представляет опасности, но затем эти вещества формируют бляшки, могут становиться причиной тромбоза и тромбоэмболии. Атеросклероз может затрагивать аорту, артерии сердца, головного мозга и конечностей, а также сосуды, которые кровоснабжают внутренние органы (почки, кишечник). Мультифокальным он называется при наличии нескольких патологических очагов, которые могут находиться в любых участках. Важно вовремя диагностировать болезнь, пока ее развитие остается на ранних стадиях – осложненные формы либо не подлежат коррекции, либо требуют хирургического вмешательства.
Причины и факторы риска
Атеросклероз – одно из наиболее распространенных заболеваний сердечно-сосудистой системы. Показатель заболеваемости колеблется от 182 (Франция) до более 800 человек (Россия) на 100 тысяч населения. Это зависит, в первую очередь, от питания и наличия вредных привычек, от степени загрязненности окружающей среды и других факторов. Особенно риск развития этой болезни возрастает при наличии одного либо нескольких факторов:
- вредные привычки, особенно курение;
- избыточный вес и недостаточно подвижный образ жизни;
- хроническое повышение артериального давления;
- употребление продуктов с повышенным содержанием жиров животного происхождения;
- сахарный диабет;
- нарушения эндокринной системы и другие.
СПРАВКА! Холестерин в большом количестве содержится в животных жирах, которые проходят термическую обработку. Именно его компоненты способны откладываться на внутренней поверхности кровеносных сосудов.
Теории развития атеросклероза
Медики работают над определением точной причины, по которой развивается мультифокальный атеросклероз. Существует несколько теорий, который объясняют первичное происхождение болезни и механизм ее развития. К ним относятся:
- липопротеидной инфильтрации – накопление жиров в стенках сосудов;
- дисфункции эндотелия – отложения формируются по причине слабости внутренней оболочки сосудов и снижения ее защитных свойств;
- аутоиммунная – нарушение работы иммунной системы, в том числе повышение синтеза макрофагов и лейкоцитов;
- перекисная – влияние свободных радикалов и реакции перекисного окисления липидов, при которых происходит гибель клеток;
- гормональная – при снижении уровня некоторых гормонов усиливается накопление холестерина, необходимого для их синтеза.
И также популярны смешанные теории развития атеросклероза. Они подразумевают, что болезнь развивается при сочетании одновременно нескольких факторов, а их результатов становится разрушение сосудистых стенок.
Мультифокальная моторная нейропатия (ММН)
Мультифокальная моторная нейропатия (ММН) (информация для пациентов и врачей)
Что такое «Мультифокальная моторная нейропатия»?
- «Мультифокальная» — означает множественное поражение.
- «Моторная» — что в патологический процесс вовлекаются исключительно двигательные волокна нервов, ответственные за мышечную силу, выполнение движений.
- «Нейропатия» – это поражение периферических нервов.
Как часто встречается это заболевание среди населения? Это очень редкое заболевание. Частота встречаемости ММН в популяции составляет всего 1–2 случая на 100 000 населения; диагностируется в 3-4 раза чаще у мужчин, а дебют (начало) заболевания приходится на трудоспособный возраст (20-50 лет).
Какой механизм развития данного заболевания? ММН — хроническая множественная моторная нейропатия, в основе развития которой лежит аутоиммунный процесс, когда компоненты иммунной системы по ошибке начинают работать против структур собственного организма. В основе ММН лежит избирательное дизиммунное поражение нодальных зон моторных нервов — областей толстых нервных волокон, богатых ионными каналами и ответственных за передачу нервного импульса. В результате такого поражения развивается блок проведения возбуждения по двигательному нерву и движения нарушаются.
Что беспокоит пациентов при данном заболевании?
- асимметричная слабость мышц рук или рук > ног
- болевого синдрома и чувствительных нарушений нет!
ММН начинается у большинства пациентов с постепенного развития мышечной слабости, наиболее часто в руках. Нарушение чувствительности, болевой синдром отсутствуют. Первоначальной жалобой может быть слабость в одной руке или в руках, значительно реже заболевание начинается с ног. Слабость в дистальных отделах рук (кистях) встречается в большинстве случаев и выявляется примерно у 95 % пациентов с MMН. Более чем у половины больных отмечаются мышечные спазмы и подергивания. Поражение двигательных черепных нервов, ответственных за движение глаз, мышц лица, жевание, глотание и речь не отмечается. Тазовые функции не нарушаются. Течение заболевания носит медленно прогрессирующий, либо волнообразный характер. Похудание мышц (гипо- или атрофия) нехарактерны и присутствуют на поздних стадиях заболевания, часто у пациентов, не получавших лечение. Признаков поражения центральной нервной системы нет.
На основании чего ставится диагноз и какие обследования могут быть мне назначены для его подтверждения? В настоящий момент разработаны четкие критерии диагноза «Мультифокальная моторная нейропатия» (EFNS/PNS 2011). Согласно этим критериям достаточно анализа истории развития заболевания, неврологического осмотра и проведения электронейромиографии:
- электронейромиография позволяет обнаружить блоки проведения по двигательным волокнам периферических нервов в местах, нетипичных для их компрессии (вне туннелей), при этом параметры исследования сенсорных волокон неизменены. Кроме того, данное исследование исключает поражение других структур периферического нейро-моторного аппарата (двигательных нейронов, мышц).
- дополнительно может потребоваться нейровизуализация — УЗИ периферических нервов и МРТ плечевых сплетений с контрастированием, которые также высокоинформативны и помогают подтвердить диагноз и исключить иную патологию.
Однако на практике могут возникать трудности в постановке диагноза в случае, когда пациенты приходят на консультацию спустя годы от начала заболевания с грубыми двигательными нарушениями, атрофиями мышц или при атипичной форме болезни. В этих ситуациях требуется проведение дифференциального диагноза.
При проведении дифференциального диагноза список обследований расширяется:
- рутинные лабораторные исследования крови и мочи, МРТ позвоночника и спинного мозга не помогают в постановке диагноза «ММН», однако исключат возможные другие причины множественного поражения нервов (такие как сахарный диабет, ревматоидный артрит, вертеброгенная миелопатия, болезнь Хирояма и др.)
- анализ крови на антитела к ганглиозидам периферических нервов — антитела к GM1-ганглиозидам присутствуют примерно в половине случаев ММН
- генетический анализ крови на мутации гена PMP22 — исключит возможные наследственные причины нейропатии
- и т.д.
Конечно, не всегда назначаются все эти обследования. В большинстве случаев достаточно проведения только ЭНМГ-исследования. Следует подчеркнуть, что ЭНМГ-исследование должно быть проведено хорошо подготовленным и опытным специалистом на миорафе высокого класса. Методологические ошибки и недостаточный объем данного исследования часто приводят к ошибочным диагнозам. Поэтому мы рекомендуем проведение ЭНМГ в нашем центре.
Какое существует лечение? ММН — хроническое заболевание, полное излечение невозможно. Но в настоящее время разработано эффективное лечение, способное контролировать заболевание. Терапия внутривенным иммуноглобулином (ВВИГ) является единственным методом лечения ММН, эффективность которого доказана в контролируемых исследованиях.
Эффективной дозой является 2 г препарата ВВИГ на 1 кг веса пациента (введение дозы за 3-5 дней). Подавляющее большинство пациентов положительно отвечают на данную терапию. Однако улучшение является кратковременным и требуется длительная поддерживающая терапия: периодические инфузии препаратов ВВИГ — по 1 г препарата ВВИГ на 1 кг веса пациента раз в 3-4 недели (введение за 3 дня) или введение 2 г препарата на кг веса раз в 1-2 месяца (введение за 3-5 дней).
Следует помнить, что не все препараты ВВИГ подходят для лечения ММН. Основными требования к препаратам иммуноглобулина человеческого являются:
- безопасность препарата в отношении передачи инфекции;
- ВВИГ должен обладать хорошей переносимостью;
- содержание IgG должно быть не менее 95% общего содержания IgG;
- содержание IgA должно минимальным;
- препарат не должен проявлять тромбогенную (прокоагулянтную) активность;
- возможность проведения высокодозной терапии (нет ограничения суточной дозы);
- предпочтение отдается 10% растворам.
Противопоказаниями к терапии ВВИГ являются гиперчувствительность (аллергия) к компонентам ВВИГ, а также дефицит IgA. Поэтому перед проведением лечения рекомендуется исследование уровня IgA. При выявленном его дефиците лечение проводиться с осторожность, в частности используется премедикация и специальная подготовка. При отсутствии терапии, нерегулярном введении ВВИГ или при лечении недостаточными дозами препарата двигательный дефицит может медленно, неуклонно и необратимо прогрессировать из-за вторичного повреждения аксонов.
Глюкокортикостероиды и плазмаферез неэффективны у пациентов с ММН!
Какой прогноз данного заболевания? Приблизительно 80% пациентов отвечают на лечение ВВИГ. ММН не приводит к летальному исходу, так как в патологический процесс не вовлекаются мышцы участвующие в актах глотания и дыхания. Поскольку при ММН преимущественно поражаются мышцы рук, письмо и мелкая моторика могут быть ограничены. В этой связи следует рассмотреть альтернативные варианты профессиональной занятости.
Под наблюдением специалистов цПНС находится 40 пациентов с ММН. Мы умеем диагностировать данное заболевание и определять оптимальный персонифицированный режим лечения препаратами ВВИГ.
Сотрудники центра заболеваний периферической нервной системы консультируют пациентов амбулаторно в рамках ОМС и на коммерческой основе. Запись на приём,
Будьте здоровы!!!
Механизм развития болезни
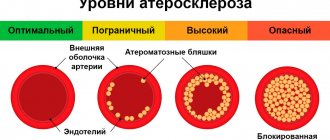
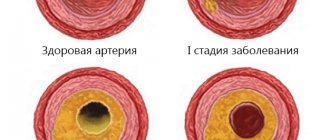
Процесс развития атеросклероза называется атерогенезом. Он состоит из нескольких последовательных этапов, в результате которых сосуд теряет прочность и эластичность. В норме его стенка состоит из гладких мышц, а изнутри выстлана интимой – однослойной оболочкой из эндотелия. Каждый из слоев играет собственную роль, а в комплексе они обеспечивают способность сосудистой стенки к растяжению и сокращению. При атеросклерозе ткани пропитываются вредными отложениями, а на внутренней поверхности сосуда могут дополнительно формироваться бляшки.
- Накопление жировых клеток. На первом этапе болезни на внутренней поверхности артерий обнаруживаются липидные пятна. В их образовании участвуют только липопротеиды низкой и очень низкой плотности, а другие их виды не обладают атерогенной активностью. Эти соединения образуют связи с компонентами межклеточного вещества и остаются в форме одиночных пятен.
- Активация лейкоцитов и формирование ксантомных клеток. В области липидного пятна усиливается миграция лейкоцитов, особенно лимфоцитов и моноцитов. Далее основную роль в развитии атеросклероза играют моноциты. В сосудистой интиме они трансформируются в макрофаги и участвуют в образовании ксантомных (пенистых) клеток.
- Про- и антиатерогенные факторы – это соединения, которые способны ускорять и замедлять развитие атеросклероза. Макрофаги выделяют цитокины и факторы роста. Они усиливают деление клеток гладкой мускулатуры сосудов и межклеточного вещества, которое используется в качестве строительного материала для атеросклеротических бляшек. Далее происходит уменьшение процессов синтеза гладкомышечных клеток и коллагена, который обеспечивает плотность и эластичность сосудистой стенки.
- Роль гладкомышечных клеток. Ими представлена внутренняя оболочка стенки артерии, при этом именно они синтезируются межклеточным веществом. Их разрастание становится основным моментом при развитии атеросклеротической бляшки. Если в норме ткань способна сокращаться и удлиняться во много раз, при на явных стадиях болезни эта способность утрачивается, сосуды становятся хрупкими и ломкими.
- Формирование осложненной бляшки. Это образование начинает постепенно прорастать собственными сосудами. Они становятся причиной кровоизлияния, тромбоза и тромбоэмболии – опасного состояния, при котором бляшка выходит в просвет кровеносного сосуда и циркулирует с током жидкости.
ВАЖНО! Не каждое липидное пятно проходит все стадии развития и трансформируются в атеросклеротические бляшки. Однако, эти процессы взаимосвязаны, и болезнь может прогрессировать.
Атеросклероз – это приобретенное заболевание, на развитие которого влияют образ жизни и наличие вредных привычек
Симптомы
Мультифокальный атеросклероз развивается стадийно. На ранних этапах его сложно диагностировать, поскольку клинические изменения видны только на результатах анализов. Жалобы у пациента отсутствуют. В дальнейшем они зависят от типа пораженной артерии.
- При атеросклерозе артерий, которые участвуют в питании миокарда, возникают боли за грудиной, нарушение сердечного ритма, ишемическая болезнь. У больного регистрируют выраженную бледность кожи и слизистых оболочек, одышку, дрожание конечностей. Эти симптомы особенно усиливаются после физических нагрузок.
- При атеросклерозе артерий головного мозга происходит снижение работоспособности, ухудшение слуха и зрения. Кроме того, болезнь часто становится причиной инсультов, которые представляют угрозу для жизни и требуют экстренной медицинской помощи.
- Атеросклероз конечностей (чаще нижних) приводит к ухудшению их кровоснабжения. Как следствие – пациенты обращаются с жалобами на сильные боли в ногах, онемение и ощущение мурашек, судороги и трофические язвы. На начальных стадиях клиническая картина слабо выражена и обостряется только после длительной физической активности, а на запущенных этапах может проявляться даже во сне. Типичный признак атеросклероза нижних конечностей – это перемежающая хромота, при которой пациент испытывает боли поочередно то в правой, то в левой ноге.
Запущенные формы мультифокального атеросклероза сопровождаются острой болезненностью. Кроме того, наблюдается формирование аневризм – патологических расширений сосудов, которые формируются в качестве компенсаторной реакции организма на недостаточную циркуляцию крови. На запущенных стадиях они становятся заметны под кожей. В этих участках сосудистые стенки тонкие и хрупкие, поэтому разрыв аневризмы – частое и опасное явление, которое представляет угрозу для жизни больного. В участках, которые лишены нормальной трофики, появляются язвы, которые не поддаются обычным методам лечения и могут не заживать в течение длительного времени.
Патогенез и клинические проявления
Основой атеросклероза является формирование утолщений внутренней оболочки артерий — так называемых бляшек. Они состоят из скопления холестерина, белков, погибших иммунных клеток и разросшейся гладкомышечной ткани. В результате значительно снижаются просвет и эластичность сосуда. Все это приводит к снижению кровотока в нем. Из-за нарушения реологии крови и системы гемостаза на атеросклеротических бляшках могут образовываться тромбы, что в дальнейшем вызывает окончательную закупорку артерии. Особенно часто это случается в нижних конечностях, где кровоток очень медленный.
Поскольку процесс формирования атеросклероза весьма длительный, первое время симптомы могут не проявляться. Еще одна причина такой скрытой картины — развитие коллатералей, обходных путей кровоснабжения, с помощью которых организм самостоятельно пытается справиться с ограничением кровотока.
В отличие от классического атеросклероза, мультифокальный дает намного больше проявлений, потому как поражает несколько сосудов сразу. На фоне его течения могут развиваться:
- ишемическая болезнь сердца (сужение просвета коронарных артерий);
- инсульт (как геморрагический, вследствие повышенного давления, так и ишемический, из-за закупорки тромбом);
- ангиопатия ног, которая может привести к ампутации;
- ишемия кишечника;
- нефропатии;
- нарушение зрения.
Методы диагностики
Диагностика мультифокального атеросклероза – это важный этап, благодаря которому можно определить локализацию патологического очага и стадию болезни. Для этого используются инструментальные и лабораторные методики для отслеживания состояния сосудов. К ним относятся:
- первичный осмотр и сбор анамнеза, выявление типичных симптомов;
- пальпация (прощупывание) всех поверхностных артерий, расположенных под кожей, а также их прослушивание в доступных для диагностики участках;
- определение степени наполнения кровеносных артерий и их целостности;
- анализ крови с обязательным определением различных видов жиров и их процентным соотношением, в том числе холестерина;
- рентгенография, ультразвуковое исследование – базовые методики;
- допплерография – оценка проводимости сосудов на любом участке их прохождения, с применением контрастного вещества.
Во время диагностики атеросклероза важно установить расположение патологического участка. И также в процессе можно дифференцировать это заболевание со многими хроническими болезнями сердца и сосудов, которые проявляются схожим комплексом симптомов.
Облитерирующий атеросклероз сосудов ног
Лечение
Лечение мультифокального атеросклероза и его длительность зависят от стадии болезни. Обязательным этапом станет коррекция образа жизни и питания. Вернуть сосудам их прежнее состояние не всегда представляется возможным, но их можно поддерживать в одинаковом состоянии в течение многих лет.
Немедикаментозные способы
В домашних условиях проходит самый важный этап лечения атеросклероза. Он включает выполнение всех рекомендаций врачей, благодаря которым можно наладить жировой обмен и препятствовать дальнейшему отложению липидов на внутренней стенке сосудов. Лечение в домашних условиях состоит из нескольких этапов:
- коррекция питания – исключение жиров животного происхождения, особенно при термической обработке других продуктов;
- отказ от вредных привычек, в том числе курения и приема алкоголя;
- нормализация массы тела;
- физическая активность, которая будет соответствовать состоянию здоровья – лучше уточнить у лечащего врача, какие нагрузки можно нести при атеросклерозе.
Без соблюдения простых правил лечение мультифокального атеросклероза не представляется возможным. Важно понимать, что их придется выполнять в течение всей жизни. Поскольку неправильное питание и курение считаются основными предрасполагающими факторами к атеросклерозу, важно отказаться от привычек для медленного восстановления всех биохимических процессов.
Медикаментозное лечение
Препараты для лечения мультифокального атеросклероза направлены одновременно на несколько целей. Они участвуют в липидном обмене и постепенно нормализуют его, но их следует принимать регулярно. Подбор препаратов проводится индивидуально, с учетом результатов диагностики. Для терапии этой болезни применяется 4 основные группы лекарственных средств:
- препараты, которые препятствуют дальнейшему всасыванию холестерина;
- вещества, которые тормозят синтез липопротеидов в печени, тем самым уменьшая их концентрацию в крови;
- средства для переработки и быстрого выведения атерогенных соединений;
- дополнительные препараты, в том числе средства для укрепления внутренней поверхности сосудов.
СПРАВКА! Лечение можно проводить в домашних условиях. Однако, важна его своеременность и поэтапность. Те средства, которые помогут на ранних стадиях болезни, будут малоэффективны на дальнейших стадиях.
Хирургическое лечение
Операция назначается пациентам, у которых диагностируют сосудистые аневризмы или другие патологии, которые не поддаются консервативному лечению. Один из распространенных видов хирургического вмешательства – это удаление участка сосуда, особенно при его аневризме. Если ранее процесс требовал получения полного доступа, то сейчас операции легко проводятся под контролем эндоскопа.
Мультифокальный атеросклероз – опасное нарушение, которое постепенно прогрессирует и может приводить к опасным последствиям. Болезнь протекает с нарушением жирового обмена и имеет несколько патологических очагов. Лечение должно быть своевременным, чтоб избежать осложнений и необходимости проводить операцию по удалению пораженного сосуда.
Причины возникновения
Точная причина развития мультифокальной моторной нейропатии до сих пор не установлена. Однако считается, что заболевание является иммуноопосредованным, поскольку у внушительного числа пациентов с ММН вырабатываются аутоагрессивные антитела, нацеленные на конкретные липиды периферических нервов (GM1-ганглиозиды). Роль этих антител в возникновении ММН до конца не изучена — пока не установлено, являются ли они основным провоцирующим фактором или, напротив, «побочным продуктом» течения заболевания.