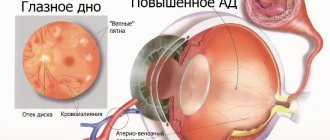
Офтальмологическая аномалия, известная как гипертоническая ангиопатия сетчатки глаза, нередко приводит к планомерному и значительному снижению остроты зрения. Несмотря на наличие осложнений, эта патология не является самостоятельной болезнью. Такой тип ангиопатии относится к последствиям заболеваний сердечно-сосудистой системы, протекающих на фоне стабильного повышения артериального давления, то есть гипертонии.
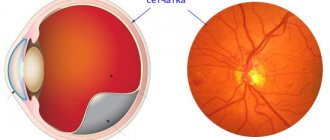
По сути ангиопатия сетчатки по гипертоническому типу представляет собой комплексное изменение сосудов на глазном дне: артериолы сужаются, а венулы и вены, наоборот, расширяются и становятся более извитыми. В результате этого процесса сетчатка недополучает питательные вещества, отекает, на ней появляются точечные кровоизлияния. Без своевременного выявления и коррекции заболевание заканчивается распространенной атрофией или отслоением сетчатки, сопровождающихся потерей зрения.
Причины диабетической микроангиопатии
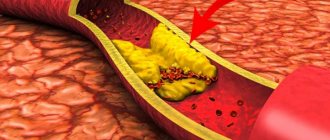
В ходе развития заболевания происходит утолщение внутренней мембраны артерии и образование на ней атеросклеротических бляшек. Дальнейшее уплотнение артерии и некроз приводят к образованию тромбов, что следует нарушению кровообращения в отдельных местах.
Развитию диабетической микроангиопатии при сахарном диабете способствуют ожирение, гипергликемия, повышенная свертываемость крови, системное воспаление и артериальная гипертензия. Также риск развития атеросклероза повышает курение и профессиональные интоксикации.
Диагностика ангиопатии сетчатки
После осмотра и сбора анамнеза, пациентам с подозрением на гипертоническую ретинопатию обязательно пройти следующие офтальмологические исследования:
- Офтальмолскопию с расширенным зрачком для детального обследования глазного дна;
- УЗИ внутренних структур глаза (А и В – сканирование) при непрозрачности внутренних глазных сред;
- Электрофизиологическое исследование;
- Флуоресцентную ангиографию;
- ОКТ — оптическую когерентную томографию сетчатки.
Для подтверждения диагноза необходимо провести дифференциальный диагноз с диабетической ретинопатией, анемией, аутоиммунными заболеваниями, окклюзией вен сетчатки.
Классификация микроангиопатии
На первой стадии компенсации периферического кровообращения происходит скованность движений, особенно утром, частая утомляемость, потливость стоп и рук, переменная хромота.
Вторая стадия субкомпенсации проявляется острым восприятием холода и чувством онемения стоп, также появляются изменения ногтевых пластин и бледность кожи. Наблюдается выпадение волос в области голени. Также на второй стадии могут наблюдаться переменная хромота, региональное систолическое давление.
Третья стадия характеризуется болями в суставах и судорогами в мышцах, сухостью кожи и отмечена плантарная ишемия. Наблюдается гипостатический отек стоп и голени, плохая подвижность суставов стопы, появляются некротические язвы на пальцах.
Четвертая стадия проявляется гангренами на пальцах и стопах, появлением больших некротических участков ткани на голени.
У пациентов с сахарным диабетом часто обнаруживаются изменения соматической нервной системы и уже на ранних стадиях возможны изменения ее в разной степени выраженности.
При диабетической микроангиопатии часто появляются жалобы на повышенную утомляемость при ходьбе, острое восприятие холода — парестезии в виде жжения, чувство онемения ног и голени. Такие симптомы часто возникают при сахарном диабете в период декомпенсации при физических нагрузках.
Парестезии появляются и в состоянии покоя, они сигнализируют о развитии органического поражения сосудов. При появлении парестезии в определенной области стопы или голени и сопутствующих симптомов и болей, можно судить о степени сосудистых изменений.
Также область локализации и характер болей может характеризовать степень поражения сосудов и вовлечение соседних нервов.
Частичные маловыраженные боли в области стоп или голени при отсутствии трофических нарушений могут свидетельствовать о начальной ангиоспастической стадии. Ярко выраженные болевые симптомы в ногах при длительной ходьбе или переохлаждении, при трофических нарушениях могут говорить об органических поражениях и начальной стадии облитерации. Ишемические боли также свидетельствуют об облитерации участков сосудов, такие боли носят постоянный характер и прекращаются лишь при нагревании конечностей.
При сахарном диабете нередки и икроножные судороги, возникающие не только при ходьбе. Достаточно часто судороги появляются ночью по причине повышенного выделения калия вместе с мочой. При таком положении принимаются соли калия и судороги прекращаются в короткий срок.
Клинические исследования помогают определить степень трофических нарушений и перепады пульса. В начальной стадии характерных признаков трофических нарушений можно и не наблюдать. Наиболее ранние признаки диабетической микроангиопатии проявляются изменениями цвета и температуры кожи, она становится белой и некоторые участки холодными на ощупь. С появлением органических изменений сосудов наблюдается ярко выраженная бледность кожи вокруг пальцев и стоп, с синюшным оттенком. Далее начинают появляться трофические изменения, кожа теряет былую эластичность, становится сухой и дряблой, начинается шелушение кожного покрова. Также начинают выпадать волосы на нижних конечностях и значительно замедляется рост ногтей. Ногтевая пластина деформируется и становится толстой и крошащейся.
Быстро прогрессирующее заболевание сосудов нижних конечностей вероятно может закончиться развитием язв и гангрен. Развитие и особенности течения гангрен могут отличаться и определяются формой сосудистых поражений.
Вот несколько разновидностей развития гангрен:
- атеросклеротическая;
- осложняющая развитие диабетической микроангиопатии;
- появившаяся при сочетании разных поражений сосудов;
- развивающаяся при облитерирующем эндартериите;
- развивающаяся при гнойном воспалительном процессе у пациентов с сахарным диабетом, которые не страдают поражением сосудов.
Такое развитие может быть при низкой сопротивляемости тканей. Диабетическая гангрена разделяется на сухой и влажный тип. Сухой тип возникает спонтанно и сопутствует ей геморрагический пузырек на пальце, образовавшийся при механической или термической травме. Появляется отечность и нарушается питание тканей. Начало гангрены может лежать в области мозоли или ороговения, что также понижает кровообращение тканей, происходит сдавливание соседних мелких сосудов.
Влажная гангрена чаще всего будет развиваться при облитерирующем атеросклерозе и эндартериите.
Стадии гипертонической ретинопатии
В развитии процесса гипертонической ретинопатии специалисты выделяют четыре стадии:
- Гипертоническая ангиопатия, первая стадия с обратимыми функциональными изменениями, которые затрагивают только сосуды сетчатки.
- Вторая стадия – гипертонический ангиосклероз, когда в сосудах сетчатки возникают органические изменения.
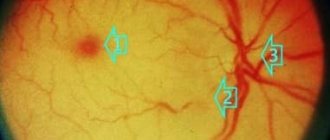
- Третья стадия — гипертоническая ретинопатия. Она характеризуется возникновением патологических очагов помутнения вокруг измененных ретинальных сосудов, кровоизлияниями и дистрофическими поражениями центральной части сетчатки, картиной «звезды» или «полузвезды», определяющейся от случая к случаю.
- Четвертая стадия носит название гипертонической нейроретинопатии. При ее наступлении, ангиопатия, ангиосклероз и ретинопатия осложняются отеком и помутнением сетчатой оболочки над диском зрительного нерва. Изменения сетчатки и зрительного нерва носят более выраженный характер, отмечается значительное ухудшение остроты зрения, сужение его полей.
Симптомы диабетической макроангиопатии
При атеросклерозе коронарных артерий появляется ишемическая болезнь сердца в острых или хронических формах. Диабетическая микроангиопатия часто диагностируется вместе с аневризмами и аритмией, сердечной недостаточностью. Пациенты, болеющие сахарным диабетом, умирают от инфарктов в два раза чаще, чем пациенты, у которых отсутствует диабет.
Атеросклероз церебральных артерий часто сопровождается хронической ишемией головного мозга.
Диабетическая микроангиопатия характеризуется онемевшими стопами, хромотой в походке, отечностью конечностей, болевыми ощущениями в мышцах бедер и ягодиц при физических нагрузках. Резкое нарушение кровотока вызывает критическую ишемию, при развитии которой наступает некроз стопы и голени. Гангрена наступает и на фоне поражения кожи при трещинах стоп или грибковом поражении. В более незначительных нарушениях кровотока развивается хроническая трофическая язва.
Профилактика и прогноз
Прогноз при ангиопатии глаз всецело зависит от течения гипертонической болезни. Пациентам, которым удается удерживать показатели АД в норме продолжительное время, слепота не угрожает. Больным, столкнувшимся с агрессивными формами гипертензии, необходимо подготовиться к серьезному снижению остроты зрения.
Специфических мер профилактики у такого заболевания нет, ведь нередко гипертония является наследственным недугом. Чтобы избежать полной потери зрения, людям, склонным к повышению АД, стоит регулярно измерять этот показатель и принимать назначенные врачом лекарства. Дважды в год им нужно обследоваться у офтальмолога, а при обнаружении признаков ангиопатии соблюдать дополнительные предписания.
Диагностика диабетической макроангиопатии
Диагностика диабетической микроангиопатии помогает выявить стадию поражения коронарных, церебральных, а также периферических сосудов. В ходе определения также будут участвовать врач-эндокринолог, диабетолог, кардиолог, невролог и кардио- и сосудистый хирург.
Диагностика диабетической ангиопатии проходит по двум направлениям, в первом метод исследования направлен на оценку общего состояния пациента, второй направлен на определение степени поражения сосудов конечности и выполнение реконструктивного оперирования для сохранения конечности.
Метод исследования с оценкой общего состояния пациента помогает определить тяжесть сахарного диабета, патологические изменения сердца и почек. В ходе амбулаторного диагностирования используют исследования анализа крови, электрокардиографию, проводят рентген пораженной стопы. Также берутся на анализ гнойные выделения из раны стопы для определения микрофлоры. Измеряется артериальное давление на берцовых артериях.
Проводится биохимический анализ крови на определение уровня глюкозы и холестерина. Сердечно-сосудистая система обследуется при помощи ЭКГ, перфузионной сцинтиграфии миокарда и компьютерной томографии-ангиографии.
Признаки гипертонической ретинопатии
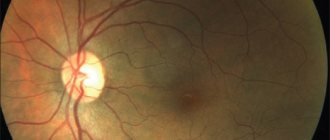
Комплексное изменение состояния сосудов сетчатки (ангиопатию) при гипертонической болезни, сопровождающейся стойким повышением артериального давления в офтальмологии принято называть гипертонической ретинопатией. Гипертоническая ретинопатия является одним из наиболее часто выявляемых осложнений повышенного артериального давления. Она проявляется выраженными геморрагиями и экссудатом на глазном дне, в некоторых случаях отеком зрительного нерва.
Часто заболевание протекает практически бессимптомно. На поздних стадиях его течения отмечается значительное снижение остроты зрения.
Гипертоническая ретинопатия может выявляться у лиц любого возраста и пола, но особенно часто ей подвержены пожилые люди и лица, страдающие высоким артериальным давлением (включая гипертензию при заболевании почек и надпочечников).
Лечение диабетической макроангиопатии
В ходе лечения замедляется прогрессирование опасных сосудистых осложнений, которые грозят больному состоянием инвалидности или летальным исходом. Терапия диабетической макроангиопатии направлена на коррекцию синдрома гипергликемии и артериальной гипертонии.
Для восполнения углеводного обмена больным производят инсулинотерапию с контролем в крови уровня глюкозы. Корректирование углеводного обмена проходит при помощи назначения гиполипидемических препаратов и диеты с ограничением животных жиров.
Симптоматика
Признаки и лечение гипертонической макроангиопатии зависят от основных факторов возникновения заболевания, состояния сосудов в целом. Немаловажны и типы поврежденных сосудов. Если заболевание затрагивает конечности, то человек чувствует боль, дискомфорт, появляются отеки и посинения кожи. Возможно даже развитие гангрены, если сосуды забиваются. При макроангиопатии больной иногда хромает, а походка меняется.
Если заболевание затрагивает головной мозг, то возникают инсульты и ишемические атаки, от которых страдает мозг. Обычно таких пациентов мучают постоянные головные боли, потеря памяти, головокружения вплоть до обморока, перепады давления и потемнение в глазах. Важно знать, что это признаки гипертонической макроангиопатии.
Если болезнь затрагивает сердечные сосуды, то в дальнейшем может развиться ишемия, а затем инфаркт. Человека мучает отдышка от любой физической нагрузки, он страдает от постоянных болей в спине и груди, чувствует себя усталым и разбитым. Признаки болезни ухудшаются, если больной не предпринимает никаких мер к излечению. Дальнейшее развитие макроангиопатии сосудов сердца грозит инфарктом миокарда, сильнейшим болевым синдромом и непереносимостью физических нагрузок.
В случае если ангиопатия затронет почки, то излечение практически невозможно. Почки начинают страдать от отеков, что ухудшает электронный и водный процессы в них. В результате развивается почечная недостаточность. Итак, мы узнали, что такое гипертоническая макроангиопатия, признаки (симптомы) этого заболевания. Как его выявить и чем?
Профилактические меры
Уберечь себя от подобного заболевания можно — достаточно прислушаться к следующим советам и беспрекословно их соблюдать.
- В рационе должны присутствовать овощи, фрукты, рыба и молочная продукция. Исключаем жирную и жареную пищу. Соль — тоже враг, поэтому необходимо снизить ее количество.
- Вредные привычки плохо сказываются на здоровье. Алкоголь и курение под запретом.
- Пациент должен следить за своим психическим состоянием, избегать стрессов, депрессий, обязательно соблюдать правильный режим дня. По желанию больного, лечащий врач может прописать снотворные или успокоительные препараты.
- При малоподвижном образе жизни необходимо чаще гулять на свежем воздухе, заняться легким видом спорта: плаванием, ходьбой, лечебной физкультурой.
- Даже при отсутствии сахарного диабета целесообразно ежедневно проверять уровень сахара в крови.
Острые краткосрочные осложнения сахарного диабета
Кетоацидоз
Диабетический кетоацидоз ДКА – острый дефицит инсулина. При поздней диагностике без лечения может привести к коме и смерти. Может развиться при любом типе СД, но чаще характерен для I типа.
Причины развития
Без инсулина глюкоза не поступает в клетки. В качестве источника энергии вместо нее организм начинает расщеплять жиры. В результате в избытке образуются токсичные кетоновые тела. В течение нескольких дней они поступают в кровь и мочу.
Ранние признаки патпроцесса:
- сухость во рту, жажда, сухость кожи;
- высокий уровень сахара в крови–13 ммоль/л и выше;
- постоянная усталость;
- частые мочеиспускания;
- снижение веса.
Когда уровень кетоновых тел в организме становится критическим, развивается острый кетоацидоз. Его симптомы:
- боль в животе, тошнота и рвота;
- характерный фруктовый запах изо рта (как правило чувствуют окружающие, а не сам больной);
- высокий уровень кетоновых тел в крови и моче;
- сонливость, вялость;
- частое, глубокое, иногда затрудненное дыхание;
- невозможность сконцентрировать внимание;
- нарушение сознания.
С момента появления рвоты патология начинает прогрессировать стремительно до угрожающего жизни состояния. При появлении перечисленных симптомов нужно срочно вызвать врача либо скорую помощь.
Лечебная тактика при симптомах ДКА
Сначала измеряют уровень глюкозы в крови. Если он 13 ммоль/л и выше, измеряют уровень кетоновых тел в моче с помощью тест-полосок.
Если этот показатель в норме:
- вводят инсулин короткого или ультракороткого действия;
- назначают обильное питье – в среднем 1 л/час;
- контролируют уровень сахара в крови и уровень кетоновых тел в моче каждые 4-6 часов (интервал определяет врач);
- проводят лечение сопутствующих патологий (если есть);
- ограничивают физическую активность до минимально возможной (она способствует более интенсивному образованию кетоновых тел).
Если уровень кетоновых тел выше нормы, показана инфузионная терапия (проводится в стационаре или дома под контролем врача).
Гиперосмолярная кома
Гиперосмолярная диабетическая кома – крайняя степень нарушения обмена вещества без кетоацидозана фонекритической гипергликемии (33 ммоль/л и выше). Организм обезвоживается, в крови повышается уровень азота, натрия и хлора. При поздней диагностике и терапии смертность при гиперосмолярной коме – 30-50%.
Причины состояния:
- кровопотери;
- значительное увеличение объема выводимой мочи – из-за приема диуретиков или других лекарств, диализа, введения солевых растворов;
- диарея и рвота;
- острые нарушения кровообращения;
- травмы и ожоги;
- тяжелые инфекционные заболевания.
Отягчающие факторы – повышение уровня глюкозы в крови и присоединение сопутствующих заболеваний.
Признаки гиперосмолярной комы
В течение 5-14 дней перед приступом наблюдается повышенная жажда и аппетит, частые и/или обильные мочеиспускания, упадок сил и мышечная слабость вплоть до полного прекращения двигательной активности.
Что делать
Необходимо вызывать скорую помощь – лечение проводят в реанимационном отделении или палате интенсивной терапии. Лечебная тактика включает:
- регидратацию – капельное внутривенное введение лекарственных растворов под контролем венозного и артериального давления, уровня обезвоживания и уровня электролитов в плазме крови;
- инсулинотерапию.
Гипогликемия
Снижение уровня глюкозы в крови ниже 3,9 ммоль/л. В сравнительно легкой форме неопасна: больной сам может восстановить нормальный уровень сахара. Тяжелые формы гипогликемии наносят вред клеткам головного мозга и опасны для жизни.
Состояние возникает:
- из-за передозировки инсулина;
- передозировки сахароснижающих препаратов;
- увлечения чувствительности к инсулину из-за физических нагрузок;
- местного нагрева, массажа, чрезмерной глубины инъекции;
- увеличения интервала между инсулином и едой;
- пропуска приема пищи;
- недостатка углеводов;
- голодания;
- замедления эвакуации содержимого желудка;
- приема алкоголя.
Признаки гипогликемии
Большинство пациентов чувствуют нарастание гипогликемии – у них появляются симптомы-предвестники:
- дрожь;
- сердцебиение;
- бледность;
- усталость;
- невозможность сосредоточиться;
- тревожность;
- потливость;
- повышение аппетита;
- нарушения чувствительности – мурашки, онемение и т. п.;
- ночные кошмары.
По мере снижения уровня сахара добавляются головокружения, нарушения речи и зрения, судороги. При гипогликемической коме человек теряет сознание.
Лечение
При гипогликемии важно восстановить нормальный уровень глюкозы крови. При сравнительно легких формах достаточно съесть сахар, конфету, кусочек шоколада, мед. При тяжелых формах нужно вызывать врача или скорую помощь. Внутривенно капельно больному вводят декстрозу либо глюкан.
Лактацидотическая кома
Резкое повышение уровня молочной кислоты в крови.
Причины
Развивается из-за дефицита кислорода в тканях при анемиях, шоке, отравлении угарным газом, алкоголем или некоторыми лекарствами. Может возникнуть на фоне болезней почек, печени, костного мозга, кровотечений. Причиной также может стать инфаркт миокарда, тяжелые заболевания или избыточные физические нагрузки.
Признаки лактацидотической комы
Состояние развивается стремительно, в течение нескольких часов. Основные проявления – боль за грудиной, понос, шумное дыхание, боль в животе и рвота, сонливость либо бессонница. Могут пропадать рефлексы и нарушаться двигательная активность – снижается мышечная деятельность или наоборот появляются непроизвольные движения. У больного понижается температура тела, перестает выделяться моча, снижается сократительная способность сердечной мышцы, формируются тромбы и даже некроз пальцев.
Лечение
- Капельное введение раствора соды, метиленового синего или триамина, а также малых доз инсулина на 5% глюкозе.
- В тяжелых случаях показано подключение к аппарату«искусственная почка».
Профилактика осложнений сахарного диабета:
- корректная схема лечения – правильно подобранный препарат и доза (уровень сахара постоянно в норме);
- выполнение всех назначений врача;
- нормализация веса;
- нормальная двигательная активность;
- достаточный сон;
- сбалансированный рацион;
- регулярные осмотры эндокринолога, сосудистого хирурга, невропатолога, офтальмолога, подолога, нефролога.
Профессиональный врачебный контроль, самодисциплина пациента и здоровый образ жизни позволяют свести осложнения диабета к минимуму или даже вообще их не допустить.
Диета при диабетической ангиопатии
Диета 9-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: постоянно
- Стоимость продуктов: 1400 — 1500 рублей в неделю
Огромная роль в нормализации состояния сосудов при диабете отводиться диетотерапии, которая помогает нормализовать состояние всех видов метаболизма, гормонального баланса. Основными приемами является:
- ограничение потребления простых углеводов, но при этом обеспечение достаточной суточной калорийности соответственно росту, весу, физической активности и пр.;
- замена животных жиров растительными;
- соблюдение питьевого режима;
- контроль употребления поваренной соли – не более 5 г вдень;
- при подозрении на нефропатию — переход на низкобелковое питание;
- повышение потребления липотропных веществ, в большей мере содержащихся в твороге, рыбе, овсянке;
- присутствие в рационе растительной пищи — фруктов и овощей.