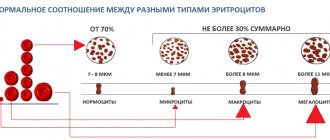
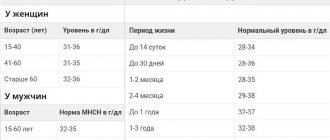
Немного о системе кровообращения
Кровеносная система человека имеет сложное устройство, биологическая жидкость циркулирует в малом и большом круге кровообращения.
Сердце, выполняющее роль насоса, состоит из четырех отделов – двух желудочков и двух предсердий (левых и правых). Сосуды, несущие кровь от сердца, называются артериями, к сердцу – венами. Артериальная обогащена кислородом, венозная – углекислым газом.
Благодаря межжелудочковой перегородке, венозная кровь, которая находится в правой части сердца, не смешивается с артериальной, что в правом отделе. Клапаны, расположенные между желудочками и предсердиями и между желудочками и артериями, не дают ей течь в обратном направлении, то есть из самой крупной артерии (аорты) в желудочек, а из желудочка в предсердие.
При сокращении левого желудочка, стенки которого наиболее толстые, создается максимальное давление, богатая кислородом кровь выталкивается в большой круг кровообращения и разносится по артериям по всему организму. В системе капилляров происходит обмен газами: кислород поступает в клетки тканей, углекислый газ из клеток попадает в кровоток. Таким образом, артериальная становится венозной и по венам течет в правое предсердие, затем – в правый желудочек. Это большой круг кровообращения.
Далее венозная по легочным артериям поступает в легочные капилляры, где она отдает углекислый газ в воздух и обогащается кислородом, вновь становясь артериальной. Теперь она по легочным венам течет в левое предсердие, затем – в левый желудочек. Так замыкается малый круг кровообращения.
Венозная кровь находится в правых отделах сердца
Общие сведения
Почему-то почти все люди уверены, что артериальная кровь – это тот вид, который протекает в артериальных сосудах. На самом деле такое мнение ошибочно. Артериальная кровь обогащена кислородом, из-за этого ее еще называют оксигенированной. Она движется из левого желудочка в аорту, затем идет по артериям большого круга кровообращения. После насыщения клеток кислородом кровь превращается в венозную и попадает в вены БК. По малому кругу артериальная кровь двигается по венам.
Вам будет интересно:Ингибиторы ароматазы: назначение и список препаратов
Разные виды артерий располагаются в различных местах: одни — глубоко в теле, а другие позволяют прощупать пульсацию.
Венозная кровь двигается по венам в БК и по артериям в МК. В ней нет кислорода. Данная жидкость содержит большое количество углекислого газа, продуктов распада.
Характеристики
Венозная кровь отличается рядом параметров, начиная от внешнего вида и заканчивая выполняемыми функциями.
- Многие знают, какого она цвета. Из-за насыщенности углекислым газом цвет у нее темный, с синеватым оттенком.
- Она бедная кислородом и питательными веществами, при этом в ней много продуктов метаболизма.
- Ее вязкость выше, чем у крови, богатой кислородом. Это объясняется увеличением в размере эритроцитов в связи с поступлением в них углекислого газа.
- Она имеет более высокую температуру и более низкий уровень pH.
- По венам кровь течет медленно. Это связано с присутствием в них клапанов, которые замедляют ее скорость.
- Вен в организме человека больше, чем артерий, и венозная кровь в целом составляет примерно две трети от общего объема.
- В связи с расположением вен, она течет близко к поверхности.
Функция
Кровь имеет специфическую и общую функции. К последним относятся:
- перенос питательных веществ;
- транспортировка гормонов;
- терморегуляция.
В венозной крови много углекислого газа и мало кислорода. Это отличие связано с тем, что кислород поступает только в артериальную кровь, а углекислый газ проходит по всем сосудам и содержится во всех видах крови, но в разных количествах.
Как определить вид кровотечения
Визуально сделать это достаточно легко: кровь из вены темная, более густая и вытекает струей, в то время как артериальная более жидкая, имеет ярко-алый оттенок и вытекает фонтаном.
Внешние отличия венозного и артериального кровотечения
Венозное кровотечение остановить проще, в некоторых случаях при образовании тромба оно может само прекратиться. Обычно требуется давящая повязка, наложенная ниже раны. При повреждении вены на руке может быть достаточно поднять руку вверх.
Что касается артериального кровотечения, то оно очень опасно тем, что само не остановится, кровопотери значительны, в течение часа может насупить смерть.
Подробное описание исследования
Одним из механизмов иммунной защиты в норме является выработка антител — иммуноглобулинов, Ig, — которые относятся к гамма-глобулиновой фракции белков сыворотки крови. По своей природе антитела представляют собой гликопротеиды — молекулы, содержащие углевод и белок, — и делятся на пять классов: IgA, IgM, IgG, IgE, IgD. Они различаются по структуре и выполняемым функциям, но имеют схожее строение. В случае, когда иммуноглобулины реагируют на молекулы собственного организма, их называют аутоантителами.
Антифосфолипидный синдром (АФС) — это аутоиммунное заболевание, которое включает в себя рецидивирующие тромбозы, акушерскую патологию. В основе АФС лежит синтез антифосфолипидных антител и их стимулирующим тромбообразование действием. Данные иммуноглобулины бывают нескольких типов.
Антифосфолипидный синдром является одним из видов приобретенных тромбофилий. Тромбофилиями называют состояния, при которых развиваются тромбозы кровеносных сосудов. При АФС тромбы возникают как в венозном русле, так и в артериальном и могут повторяться (рецидивировать) в 70-80% в одном и том же месте. Тромбозы глубоких вен опасны высоким риском развития эмболии — закупорки — легочных сосудов.
Также при антифосфолипидном синдроме может отмечаться тромбоцитопения. Тромбоцитопенией называют состояние, при котором количество тромбоцитов в крови составляет менее 150 × 109/л. Люди с тромбоцитопенией имеют повышенный риск развития кровотечений и увеличения их длительности. На коже могут появляться многочисленные мелкие пурпурные точки, в связи с чем болезнь называют тромбоцитопенической пурпурой.
Выделяют первичный и вторичный АФС. Первый диагностируют, когда не известна причина, вызывающая повышение содержания антифосфолипидных антител. Второй же выделяют, когда известно основное заболевание, которое является причиной увеличения образования данных иммуноглобулинов и часто связано с хронической стимуляцией иммунной системы. Основными четырьмя группами причин стимуляции являются:
- Аутоиммунные заболевания;
- Лекарственные препараты;
- Инфекционные болезни: вирусные и бактериальные, особенно часто выработка антифосфолипидных антител встречается при ВИЧ-инфекции и сифилисе;
- Злокачественные опухоли.
К повышению концентрации антифосфолипидных антител приводит ряд препаратов, в том числе фенотиазины и другие средства, вызывающие лекарственную волчанку: хлорпромазин, гидралазин, фенитоин, прокаинамид и хинилин.
Антифосфолипидные антитела повышаются как при вирусных, так и при бактериальных инфекциях. Однако при них повышение является транзиторным — кратковременным — и их появление следует отличать от АФС.
Акушерская патология при АФС связана с невынашиванием беременности. Выкидыш, обусловленный повышенной концентрацией антифосфолипидных антител, вероятен на любом сроке, но чаще происходит во втором или в третьем триместре. Гибель плода является следствием тромбообразования в мелких сосудах плаценты, из-за чего последняя перестаёт выполнять свои функции и дальнейшее протекание беременности становится невозможным.
Комплексное исследование на АФС включает в себя следующие группы антифосфолипидных антител:
АТ к кардиолипину.
Кардиолипин — это фосфолипид, который входит в состав биологических мембран, а именно обнаруживается в мембране митохондрий, одной из структур клеток, где участвует в обменных процессах. К кардиолипину при антифосфолипидном синдроме вырабатываются иммуноглобулины, поэтому их определение с назначением соответствующего анализа является одним из основных моментов в правильной постановке диагноза.
АТ к фосфолипидам.
Данные аутоантитела направлены на поражение основных компонентов биологических мембран клеток человека. Такими компонентами являются фосфолипиды. Из этих молекул больше всего АТ вырабатываются к фосфатидилсерину, который находится на внутренней поверхности тромбоцитов и на мембранах клеток внутреннего слоя сосудов (эндотелия). Фосфатидилсерин принимает активное участие в формировании кровяного сгустка (тромба), а при выработке АТ к этой молекуле происходит неадекватное тромбообразование.
Волчаночный антикоагулянт (ВА).
ВА — это группа антител к фосфолипидам, также увеличивающим риск тромбообразования. Впервые выделен у пациентов с системной красной волчанкой, однако в настоящее время входит в один из критериев определения антифосфолипидного синдрома.
Антитела к бета-2 гликопротеину.
Данные АТ являются одним из главных маркеров АФС. Их выявление при подозрении на АФС рекомендовано российскими и зарубежными клиническими рекомендациями. Иммуноглобулины к бета-2 гликопротеину часто ассоциированы с вторичным антифосфолипидным синдромом на фоне системной красной волчанки.
Антитела к протромбину.
Протромбин представляет собой белок, участвующий в процессах свертывания крови. АТ к нему, напрямую способствуют развитию симптомов АФС.
Данный анализ с высокой степенью вероятности может определить наличие АФС, широко применяется в клинической практике, доступен по цене и не имеет абсолютных медицинских противопоказаний. Сдавать для исследования необходимо венозную кровь.
Подробное описание исследований, референсные значения представлены на страницах с описаниями отдельных исследований.
Когда нужно сдавать анализ Общий анализ крови без лейкоцитарной формулы (венозная кровь)?
- Для оценки общего состояния здоровья (плановые медицинские осмотры, скрининговые обследования и т. п.);
- Для диагностики на первом этапе широкого спектра заболеваний, которые могут проявляться изменениями характеристик периферической крови;
- Диагностика анемии, полицитемии вместе с исследованием гемоглобина и гематокрита;
- Мониторирование проводимого медикаментозного лечения пациентам, страдающим от кровотечений или хронической анемии;
- Определение активности процессов образования эритроцитов в костном мозге.
Использованная литература
- Гайтон, А.К., Холл, Дж. Медицинская физиология / под ред. В.И. Кобрина. — М.:Логосфера, 2008. — 1296 с.
- Внутренние болезни в 2-х томах: учебник / под ред. Н.А. Мухина, В.С. Моисеева, А.И. Мартынова, 2010. — 1264 c.
- Секреты ревматологии. — СПб.: «Издательство БИНОМ», 1999. — 768 с.
- Решетняк, Т.М. Антифосфолипидный синдром: диагностика и клинические проявления (лекция). Научно-практическая ревматология, 2014. — №1.
- Федеральные клинические рекомендации. Лабораторная диагностика ревматических заболеваний, 2014. — 12 с.
- Макаренко, Е.В. Антифосфолипидный синдром. Проблемы здоровья и экологии, 2021. — №4(54).
- Miyakis, S., Lockshin, M., Atsumi, T. et al. International consensus statement on an update of the classification criteria for definite antiphospholipid syndrome (APS). J ThrombHaemost, 2006. — Vol. 4(2). — P. 295-306.