Люди в различных ситуациях иногда чувствуют боль в груди, которая со временем утихает. Если это регулярно повторяется, нужно посетить терапевта, чтобы он выяснил причину и назначил правильное лечение. Грудная боль может иметь разную этиологию, и без помощи врача невозможно установить, колет сердце или болит другой орган.
Характер боли в груди
По характеру грудная боль различается на несколько видов:
- давящая;
- колющая;
- ноющая.
Боль бывает локализованной в определенном участке или может чувствоваться во всей груди с иррадиацией в плечо или руку. Ноющая, давящая или колющая боль в области сердца возникает при различных обстоятельствах – при перемене позы, во время вдоха, с усилением нагрузок или даже в состоянии покоя. По продолжительности она бывает кратковременной или долговременной.
Симптомы
У патологии довольно разнообразная симптоматика, которая во многом зависит от типа повреждения, причин, сопутствующих заболеваний и длительности болезни. К основным симптомам относятся:
- плохой запах изо рта, жжение, изжога, кашель, одышка, трудности с дыханием;
- резкая боль (чаще всего за грудиной);
- пониженное давление;
- снижение аппетита, ослабление иммунитета, проблемы с ЖКТ;
- бледный цвет кожи, посинение слизистых оболочек и пр.
Первый же и самый очевидный симптом – проблемы с глотанием.
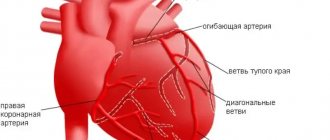
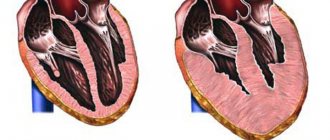
Боли при заболеваниях сердца
Существует ряд сердечных болезней, признаками которых является боль в груди.
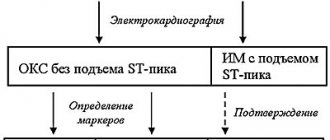
Сдавливающая боль возникает в результате проявлений ишемических болезней. При стенокардии приступ может боли длиться до 20 минут. Если после этого боль не утихает, то, вероятно, это не просто стенокардия, а инфаркт миокарда. При инфаркте боль отдает в руку, челюсть, плечо или лопатку.
Ноющую и колющую боль в области сердца вызывают такие сердечные заболевания, как миокардиодистрофия, кардиомиопатия, перикардит, миокардит, кардиосклероз.
Выводы
Не стоит пренебрегать важностью симптома, когда после еды болит сердце. Это бывает сигналом серьезных заболеваний или мешает нормальной жизнедеятельности. При возникновении дискомфорта за грудиной во время приема пищи обращаются к врачу, который назначит необходимые обследования и предложит правильное решение проблемы с помощью медикаментозного или хирургического лечения. Весомый эффект у диеты и психотерапии. Если после приема пищи Вас беспокоит тахикардия, советуем ознакомиться со статьей нашего эксперта на эту тему.
Боли в груди при заболеваниях ЖКТ и органов дыхания
При обострении язвы пищевода в груди возникает сильная боль, в результате чего в некоторых случаях человек может потерять сознание. Боль возникает при приеме пищи, и по характеру схожа с признаками стенокардии, создается впечатление, будто колет сердце. Такая же боль возникает при раковых опухолях, синдроме Маллори–Вейсса (разрыв пищевода) а также в результате химических ожогов пищевода.
Заболевания легких, такие как пневмония, бронхит, плеврит, туберкулез и силикоз, проявляются ноющей болью и тяжестью в груди. От заболеваний сердца симптомы отличает кашель, при этом возможна одышка и дыхательная недостаточность. В результате одышки у многих людей начинает колоть сердце.
Лапина Т.Л. Пищеводная боль // Медицинский вестник. – 2006. – № 32 (375). – 11 октября. – с. 16.
Пищеводная боль
Т.Л. Лапина
Подробная и полная характеристика такого важнейшего симптома, как боль, позволяет врачу «нащупать» правильный диагноз, оценить стадию болезни и возможные осложнения.
Боль при заболеваниях пищевода
часто бывает очень «красноречивой», однозначно указывая на нозологическую форму, но также часты ситуации, когда боль в грудной клетке требует широкого дифференциального диагноза, и выявить ее связь с патологией пищевода непросто.
Т.Л. Лапина, доцент курса «Функциональная диагностика и фармакотерапия в гастроэнтерологии» при кафедре семейной медицины ММА им. И.М. Сеченова
Необходимо установить, обусловлена ли боль глотанием или нет. Боль при глотании
носит название
одинофагии
. При отсутствии связи боли с глотанием ее называют спонтанной. Как на особенность одинофагии следует указать на возможное ее сочетание с дисфагией.
Дисфагия
, которая определяется как затруднение, препятствие или дискомфорт во время глотания (то есть при прохождении пищи через ротовую полость, глотку и пищевод) при утяжелении патологических изменений в пищеводе, действительно может перерасти в одинофагию или стать дополнительным симптомом при появлении болезненного глотания.
Одинофагия
в отличие от спонтанных болей, как правило, очень четко указывает на принадлежность
боли к пищеводу
. Заболевания пищевода с одинофагией часто сопровождаются деструктивными изменениями слизистой оболочки: химический ожог пищевода, инфекционные эзофагиты (особенно вирусные — герпетические, цитомегаловирусные, но также бактериальные и грибковые), лекарственные эзофагиты, эрозивный и эрозивно-язвенный эзофагиты при гастроэзофагеальной рефлюксной болезни, опухоли пищевода. Выраженность одинофагии может быть разной, незначительной и возникать лишь при глотании твердой пищи или горячих напитков, а может сопровождать каждый прием пищи и быть крайне мучительной. Одинофагия способна заставить больного отказаться от еды. Мы наблюдали молодую женщину, которая обратилась в клинику с жалобами на интенсивную боль за грудиной при прохождении твердой и жидкой пищи (максимально выраженные болевые ощущения локализовались в средней трети грудины); ощущение затруднения при прохождении пищи в средней трети грудины и постоянную боль по ходу пищевода, особенно в средней трети грудины, которая была настолько выраженной, что для того чтобы ее облегчить, больная принимала вынужденное положение (ложилась на живот или в вертикальном положении наклоняла корпус вперед). Таким образом, в одном случае имело место сочетание одинофагии, дисфагии и пищеводной боли; не связанной с глотанием. Жалобы были обусловлены большой язвой, локализованной на задней стенке в средней трети пищевода, причиной формирования которой послужил прием пищевой добавки. Если боль не вызвана глотанием (или не связана с другими типично пищеводными симптомами, например изжогой), то бывает сложно установить ее причину, так как боли, локализующиеся в грудной клетке, — весьма частое явление. Даже в самых общих чертах необходимо дифференцировать целый ряд возможных источников/причин боли (см. табл.).
Таблица. Причины боли в грудной клетке
Кардиальная
| Некардиальная | |
| — ишемическая — неишемическая |
|
Установить истинную причину загрудинных болей
не всегда просто. Так, по данным S.R. Achem (2005), в США в конце 80-х гг. прошлого века при проведении коронарографии до 30% обследованных не имели поражения венечных артерий сердца: при общем подсчете по всей стране ежегодно могли выявлять до 300 тыс. случаев некардиальных болей в грудной клетке. При анализе отечественных данных коронарографии 425 больных изменения коронарных сосудов не обнаружены в 9,4% случаев, а диагноз гастроэзофагеальной рефлюксной болезни установлен в 6,4%. В качестве причин пищеводной боли следует перечислить следующие: кислотно-пептический фактор при рефлюксе; спазм гладких мышц; растяжение пищевода; поражение сенсорных нервных окончаний пищевода при прорастании опухоли. Соответственно наиболее часто пищеводной болью сопровождается гастроэзофагеальная рефлюксная болезнь. Признано, что у 50% больных с некардиальными болями в грудной клетке причина болей — именно желудочно-пищеводный рефлюкс. Более редкие причины боли — заболевания, обусловленные двигательными нарушениями (эзофагоспазм, ахалазия кардии), и опухоли. При эзофагоспазме боли интенсивные, локализованы в области грудины или высоко в эпигастральной области, иррадиируют по передней поверхности грудной клетки вверх до шеи, в нижнюю челюсть, плечи, возникают либо спонтанно, либо при проглатывании пищи или слюны, при нервно-психическом стрессе. При ахалазии кардии боль локализуется на уровне нижней трети грудины, возникает обычно после еды вследствие перерастяжения пищевода застойным содержимым. При гастроэзофагеальной рефлюксной болезни боли также локализованы за грудиной, могут быть давящими, жгучими, иррадиируют в спину, часто возникают в положении лежа и после еды, уменьшаются или проходят после приема антацидных или антисекреторных препаратов. Чтобы установить пищеводную причину боли в грудной клетке, необходимо тщательно расспросить больного. Сочетание боли с другими пищеводными симптомами (изжогой, дисфагией) существенно помогает в интерпретации болевого синдрома. При типичной клинической картине гастроэзофагеальной рефлюксной болезни можно сразу же назначить ингибиторы протонной помпы, лечение которыми, скорее всего, приведет к исчезновению боли. При отсутствии подсказки в виде типичных пишеводных симптомов может потребоваться подробное инструментальное обследование. Целесообразны рентгенологическое исследование грудной клетки (для исключения заболеваний легких) и ультразвуковое исследование органов брюшной полости (для исключения панкреатобилиарной патологии). Рентгенологическое исследование пищевода и желудка даст возможность установить диагноз эзофагоспазма, ахалазии кардии, опухоли, но для большинства случаев рефлюксной болезни будет малоинформативным. Значение эндоскопии также переоценивать нельзя, так как боль может быть проявлением неэрозивной (эндоскопически негативной) рефлюксной болезни.
Суточное мониторирование рН
неоднократно изучали как метод для объективного установления причины некардиальной боли в грудной клетке. Его диагностическая ценность дискутируется. Около 40% больных с некардиальной болью демонстрируют патологические кислые рефлюксы, положительный индекс симптома. Однако зафиксированные кислые рефлюксы могут в ряде случаев не свидетельствовать о наличии рефлюксной болезни, в том числе как причины некардиальной боли.
Манометрию пищевода
, к сожалению, нельзя рассматривать как оптимальный диагностический тест. По данным W.G. Paterson (1998), патологические данные манометрии обнаруживаются у 60% больных с некардиальными болями в грудной клетке, но выявленные изменения незначительны, нетипичны (то есть не характерны для эзофагоспазма), расцениваются как неспецифические моторные нарушения и вряд ли имеют существенное клиническое значение. Кроме того, эпизоды некардиальных болей могут быть нерегулярными, что также затрудняет их диагностику. Проведение манометрии с провокационными тестами (перфузия кислоты, стимуляция бетаниколом или баллонное растяжение пищевода) в большинстве случаев позволяет инициировать болевой синдром и повышает точность диагностики однако становится трудновыполнимым и некомфортным для пациента.Становится очевидным, что простой и информативный тест с ингибитором протонной помпы (например, омепразолом) служит очень привлекательным диагностическим методом при гастроэзофагеальной рефлюксной болезни с внепищеводным проявлением — некардиальной болью в грудной клетке. Если после пробного курса ингибитора протонной помпы боль прошла, значит, она была обусловлена рефлюксом. Так, F. Cremonini и соавт. (2005) при метаанализе исследований, предпринятых для сравнения теста с ингибитором протонной помпы с эндоскопией и рН-метрией, установили, что для диагностики этого состояния чувствительность теста составляет 80%, специфичность — 74%. Эти же авторы провели метаанализ восьми рандомизированных контролируемых исследований для оценки эффективности лечения некардиальной боли в грудной клетке ингибитором протонной помпы по сравнению с плацебо. Риск продолжения эпизодов некардиальной боли в грудной клетке после лечения ингибитором протонной помпы составил 0,54 (95% CI (confidence intervals) 0,41-0,71), NNT (number needed to treat) — 3 (95% CI 2-4). Был сделан вывод, что ингибиторы протонной помпы могут быть использованы для лечения некардиальной боли в грудной клетке. В недавно опубликованном обзоре литературы на эту тему (J.R. Malagelada, 2004) приводятся рекомендации о возможности назначения блокатора протонной помпы при некоронарогенной боли в грудной клетке в стандартной дозе на короткий курс лечения, например однонедельный, что бывает достаточно для снятия болевого синдрома. В качестве других медикаментозных подходов к лечению пищеводной боли рассматриваются нитраты и блокаторы кальциевых каналов (при гипермоторных дискинезиях пищевода), а также антидепрессанты.
Боль в груди при растяжениях, межреберной невралгии и травмах
При межреберной невралгии, проявляющейся в результате мышечного спазма, сдавливаются корешки нервов, и возникает резкая боль в груди с иррадиацией в спину.
Также причиной боли в груди могут быть повреждения грудных или спинных мышц – растяжения, опухоли (рабдомиома), воспаления (миозит).
Боли при ушибах, переломах или трещинах ребер тоже можно принять за сердечные. Однако по локализации очага боли можно определить, что болит не сердце.
Если у вас болит в груди или колет сердце, обратитесь в нашу клинику. Опытные врачи поставят верный диагноз и назначат курс лечения.
Травмы пищевода
Если пациент пришел к врачу с вопросом, почему при глотании болит посередине в грудной клетке, то доктор должен определить причину. Часто это связано с травмой пищевода, которая может быть:
- получена из-за повреждений разного рода: огнестрельные, колотые, резаные раны и т.д.;
- связана с внутренними патологическими процессами: новообразования, сужения, расширения на разных участках (шея, грудной отдел и т.д.);
- связана с различными патологиями систем организма, например, с повреждением крупных сосудов;
- получена по причине повреждения при хирургическом лечении, например, при интубации, травмах шеи и пр.
От вида травмы и серьезности повреждений зависит план и продолжительность лечения.
Диагностика
Какие именно обследования понадобятся, определит врач при первичной консультации. Для этого нужно обратиться к терапевту
, который даст рекомендации и направления, или сразу можно идти к
гастроэнтерологу
, который назначит эндоскопию желудка и пищевода. Также могут быть назначены рентген (с контрастным веществом и без него),
УЗИ
определенных внутренних органов, проверка работы сердечно-сосудистой системы и дополнительные исследования и анализы (по каждому конкретному случаю).