Феохромоцитома
− опухоль из хромаффинной ткани, продуцирующая биологически-активные вещества (адреналин, норадреналин, дофамин). В 90% случаев феохромоцитомы возникают в мозговом веществе надпочечников, в 8% — в аортальном поясничном параганглии. Гораздо реже опухоли локализуются вне надпочечников: менее чем в 2% случаев — в брюшной и грудной полости и менее чем в 0,1% случаев — в области шеи. Почти у 50% пациентов с феохромоцитомой имеется артериальная гипертензия, а у 40—50% наблюдаются гипертонические кризы. У пациентов с феохромоцитомой АД нестабильно, колеблется в широких пределах и плохо контролируется лекарственными средствами.
Патогенез
Один из факторов, влияющих на колебания АД при феохромоцитоме, − значительное депо невостребованных катехоламинов в окончаниях симпатических нервов. Любая стимуляция симпатической системы может спровоцировать криз, вызванный нейрогенными эффектами норадреналина, выброшенного из синаптического депо, а не из хромаффинной опухоли. В этом случае значительного повышения уровня катехоламинов не будет. Клинические проявления феохромоцитомы крайне разнообразны, что объясняется многими причинами:
- вариабельностью развития рецепторного аппарата к катехоламинам в различных органах;
- избыточным депонированием норадреналина за счет механизма обратного нейронального захвата в пресинаптических окончаниях симпатической нервной системы;
- расстройством рецепторной чувствительности на фоне длительно существующей гиперкатехоламинемии;
- нарушением общего системного контроля за гемодинамикой в условиях возникающей у пациентов с феохромоцитомой относительной гиповолемией;
- внутриопухолевым метилированием адреналина, норадреналина и дофамина, что приводит к образованию неактивных фракций катехоламинов (метанефрина, норметанефрина и метокситирамина)
Среди причин, влияющих на уменьшение объема циркулирующей жидкости у пациентов с феохромоцитомами, отмечают централизацию кровообращения. Это происходит вследствие повышения периферического сосудистого сопротивления и эффекта шунтирования. Весомый компонент в формировании гиповолемии − выход жидкости из сосудистого русла в третье пространство. Это происходит в результате изменения проницаемости сосудистой стенки из-за стойкой вазоконстрикции и вследствие формирования фибромускулярной дисплазии при длительном сосудистом спазме. Немаловажные моменты, влияющие на возникновение гиповолемии, − повышенная потливость и хронические запоры.
Гиповолемия при феохромоцитоме − один из ведущих синдромов, определяющих тяжесть состояния больного. Оказывая маскирующее влияние на результаты измерения периферического АД, что зачастую приводит к диагностическим ошибкам и неправильным лечебным решениям, синдром гиповолемии в значительной степени ответственен за нарушения микроциркуляции в жизненно важных органах.
В патогенезе изменений со стороны сердечно-сосудистой системы важную роль играет возникновение морфологических изменений в миокарде на фоне гиперкатехоламинемии. Одно из самых частых заблуждений, которое приводит к позднему выявлению феохромоцитомы, — гипердиагностика ишемии миокарда. Необходимо отметить, что как электрокардиографические, так и лабораторные признаки разрушения миокардиоцитов неспецифичны.
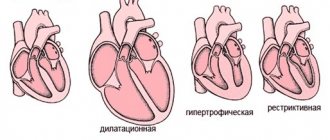
Возникновение аритмий, некрозов миокарда, лабораторного цитолитического синдрома и электро- и эхокардиографических изменений в подавляющем большинстве наблюдений феохромоцитомы не связано с изменениями коронарного кровообращения. Основная причина кардиотоксических изменений при гиперкатехоламинемии — внутриклеточное нарушение действия ферментов, ответственных за процесс фосфорилирования. Это приводит к изменению меж- и внутриклеточного ионообмена и окислительного внутриклеточного цикла (так называемой токсической катехоламиновой миокардиодистрофии). Высокая постнагрузка на фоне некоронарогенной миокардиодистрофии или некроза миокарда может привести к возникновению острой левожелудочковой недостаточности (сердечной астме, отеку легких). При длительном анамнезе феохромоцитомы и прогрессирующем кардиосклерозе на фоне гипертрофии миокарда возникает концентрическая, а затем дилатационная кардиомиопатия, неизбежно приводящая к ХСН. Пароксизмы нарушения сердечного ритма − фактор высокого риска внезапной сердечной смерти у этих пациентов.
Катехоламиновый шок — наиболее опасное проявление феохромоцитомы. При его развитии отмечают стойкую неуправляемую гипотонию на фоне нарушений сердечного ритма, которые приводят к неэффективному сердечному выбросу. Это связано, с одной стороны, с изменением чувствительности адренорецепторов на фоне постоянной интенсивной стимуляции, истощением клеток проводящей системы сердца, а с другой — с изменением механизмов инактивации катехоламинов.
Немаловажный фактор в нарастающей гипотонии — гиповолемия, которая прямо пропорционально соответствует интенсивности и продолжительности катехоламиновой интоксикации. При катехоламиновом шоке возникает парадоксальная ситуация, когда в центральных сосудах отмечают вазоконстрикторный статус (систолическое АД в аорте на уровне 300 мм рт.ст. и более) и сосудистую гипотонию на периферии. Проводимые в этих условиях лечебные мероприятия не способствуют ни улучшению состояния пациента, ни правильному диагнозу.
Из имеющих клиническое значение патофизиологических эффектов при феохромоцитоме необходимо обратить внимание на возникновение вторичного диабета или нарушения толерантности к глюкозе, что обусловлено ускорением гликогенолиза в печени, уменьшением выработки инсулина за счет стимуляции α-адренорецепторов поджелудочной железы.
Общие сведения
Феохромоцитома (хромаффинома) – доброкачественная или злокачественная гормонально-активная опухоль хромаффинных клеток симпатико-адреналовой системы, способная продуцировать пептиды и биогенные амины, включая норадреналин, адреналин, дофамин. В 90% наблюдений феохромоцитома развивается в мозговом слое надпочечников; у 8% пациентов локализуется в области аортального поясничного параганглия; в 2% случаев – в грудной или брюшной полости, в малом тазу; крайне редко (менее 0,1%) – в области головы и шеи.
В клинической эндокринологии описаны феохромоцитомы с интраперикардиальной и миокардиальной локализацией, с преимущественным расположением в левых отделах сердца. Обычно феохромоцитома выявляется у лиц обоего пола в возрасте 20-40 лет; у детей чаще встречается среди мальчиков (60% наблюдений). Феохромоцитома является частой причиной артериальной гипертонии и выявляется примерно в 1% случаев у больных с устойчиво повышенным диастолическим артериальным давлением.
Злокачественные феохромоцитомы составляют менее 10% случаев, они, как правило, имеют вненадпочечниковую локализацию и продуцируют дофамин. Метастазирование злокачественных феохромоцитом происходит в регионарные лимфоузлы, мышцы, кости, печень и легкие.
Феохромоцитома
Клиническая картина
Основной симптом − артериальная гипертензия (постоянная, пароксизмальная или смешанная форма). Характерная особенность гемодинамического (гипертонического) криза при феохромоцитоме − его кратковременность и так называемая самокупируемость.
К дополнительным симптомам относятся:
- ортостатическая гипотония;
- потливость;
- постоянные головные боли;
- ощущение внутренней дрожи, беспокойство;
- общая слабость, снижение трудоспособности.
О классическом течении феохромоцитомы говорят при наличии у пациентов гипертонических кризов с внезапным повышением прежде всего систолического АД, которое может достигать 300 мм рт.ст. Кризы могут провоцироваться незначительной физической нагрузкой, пальпацией живота, иногда приемом β-адреноблокаторов, а при локализации феохромоцитомы в стенке мочевого пузыря − мочеиспусканием; сопровождаются учащенным сердцебиением (до 180/мин), аритмиями и/или изменениями на электрокардиограмме (ЭКГ) по типу острой коронарной ишемии (обычно не связанными с нарушением коронарного кровообращения, а обусловленными прямым токсическим действием катехоламинов).
Также во время приступа нередко отмечают тремор, шум в ушах, беспокойство или страх, расширенные зрачки, потливость, боли в груди или животе, тошноту или рвоту. Сужение сосудов конечностей под влиянием катехоламинов может вызывать боль и парестезию, перемежающуюся хромоту, синдром Рейно, ишемию, трофические язвы. Могут выявляться гипергликемия и глюкозурия, лейкоцитоз. Продолжительность приступа может быть от нескольких минут (как правило) до нескольких часов (значительно реже). Приступ заканчивается обычно внезапно. При феохромоцитоме возможна декомпенсация не выявленного ранее сахарного диабета или нарушение толерантности к глюкозе. При исследовании глазного дна выявляют спастическую ангиопатию. При феохромоцитоме выраженность изменений глазного дна не соответствует злокачественности течения гипертонии.
Примерно в 10% случаев феохромоцитома является семейным заболеванием и наследуется аутосомно-доминантно. Феохромоцитомы и сопутствующие опухоли щитовидной железы и нервной ткани имеют нейроэктодермальное происхождение, о чем свидетельствует наличие во всех этих опухолях нейрон-специфической енолазы. По-видимому, возникновение таких опухолей обусловлено нарушениями пролиферации и дифференцировки клеток нервного гребня.
МЭН типа IIa. Этот наследственный синдром обусловлен дефектом одного из локусов 10-й хромосомы. Компоненты синдрома: медуллярный рак щитовидной железы, гиперплазия или аденома паращитовидных желез (клинически проявляются гиперпаратиреозом), феохромоцитома и (реже) двусторонняя гиперплазия коры надпочечников.
МЭН типа IIb. ЭКомпоненты синдрома: феохромоцитома, медуллярный рак щитовидной железы, невромы слизистых, утолщение роговичных нервов, ганглионевромы ЖКТ; нередко марфаноподобная внешность.
Другие сопутствующие синдромы.У 5% больных с феохромоцитомой имеется нейрофиброматоз (болезнь Реклингхаузена). Описано сочетание феохромоцитомы, нейрофиброматоза и соматостатинсодержащей карциноидной опухоли двенадцатиперстной кишки. Наблюдали сочетание феохромоцитомы с болезнью Гиппеля—Линдау (ретиноцеребеллярным гемангиобластоматозом) и акромегалией.
Причины
Наиболее часто данное заболевание встречается у людей в возрасте от 25 до 50 лет. В основном развитие такого вида опухоли фиксируется у женщин среднего возраста. Если говорить о детях, то подобный диагноз ставится больше у мальчиков. Но в целом опухоль феохромоцитома – явление относительно редкое. При этом приблизительно 10% от всего количества таких проблем имеет отношение к семейной форме. Это означает, что данный вид опухоли присутствовал хотя бы у одного из родителей больного. Продолжая рассматривать причины возникновения заболевания такого типа, стоит отметить, что оно может являться одним из компонентов синдрома множественных эндокринных опухолей.
Диагностика
Регуляция секреции катехоламинов не подчиняется закону «обратной связи» и напрямую зависит от внешних и/или внутренних стрессовых факторов. Осложняет диагностику крайне короткий период полураспада адреналина и норадреналина, а также пульсовое повышение указанных гормонов в ответ на любой стресс у здоровых людей.
Общеклинические исследования
Рутинные исследования носят ориентировочный характер, но имеют некоторое свое значение в диагностике феохромоцитомы. Существует доказанная взаимосвязь между выбросом катехоламинов и повышением уровня гликемии и возрастанием лейкоцитоза в периферической крови. Следует отметить, что эти показатели следует определять только в момент криза или сразу после него. Это становится возможным только в условиях стационара и при кризовом течении феохромоцитомы, что значимо сокращает диагностическую ценность данной методики.
Гормональные лабораторные тесты
Определение уровня катехоламинов в крови для диагностики феохромоцитомы малоинформативно ввиду быстрой их биологической деградации и широкого диапазона вариации. Референсные значения для адреналина составляют от 0 до 110 пг/мл (пг/мл х 5,46 = пмоль/л) и для норадреналина 70-750 пг/мл (пг/мл х 5,91 = пмоль/л). Наибольшую диагностическую ценность имеет определение уровня промежуточных продуктов метаболизма катехоламинов, которые долгое время сохраняются в кровеносном русле, что позволяет удлинить период от момента криза до взятия образцов крови. Диагностическую ценность имеют свободные метанефрины (метанефрин и норметанефрин) в плазме и конъюгированные метанефрины в моче. Метанефрины плазмы определяют в свободной форме. Уровень метилированных производных катехоламинов (МПК) является интегративным показателем опухолевой активности за 24 ч. Метод определения свободных МПК в плазме обладает высокой чувствительностью и специфичностью и достигает 95–100%. Если в опухоли преобладает синтез адреналина, то отмечается повышение уровня метанефрина, если норадреналина — то норметанефрина, дофамина — 3-метокситирамина, при смешанном типе опухолевой продукции возможно повышение всех перечисленных показателей. Незначительное превышение верхней границы плазменных фракционированных метанефринов,3-метокситирамина связано с малой вероятностью наличия опухоли, четырёхкратное превышение ассоциируется почти со 100% вероятностью объёмного образования. Референсные значения для метанефринов в плазме составляют до 90 нг/мл, а для норметанефрина – до 200 нг/мл. Одновременное исследование метаболитов катехоламинов в плазме и в моче значительно повышает специфичность исследования, снижая вероятность ложноположительных результатов. При исследовании мочи уровень метанефринов у взрослого человека не должен превышать 320 мкг/сут (мкг/сутки х 5,07 = нмоль/сутки), а для норметанефринов – до 390 мкг/сут (мкг/сутки х 5,46 = нмоль/сутки). При проведении данных тестов следует строго соблюдать условия преаналитического этапа. Перед исследованием уровня катехоламинов необходимо исключить из рациона бананы, ананасы, сыр, крепкий чай и кофе, продукты, содержащие ванилин. За несколько дней до исследования прекращается прием тетрациклиновых антибиотиков, хинидина, резерпина, транквилизаторов, адреноблокаторов, ингибиторов МАО. Исследование проводится натощак. Перед взятием крови пациенту предоставляется полный физический и эмоциональный покой, как минимум, на 20 минут.
Топическая диагностика феохромоцитомы
Методы лучевой диагностики надпочечников является основным видом топической диагностики. В случае надпочечникового расположения опухоли, информативность КТ составляет от 85% до 95%. При проведении МРТ исследования, богатая липидами опухоль, достаточно четко визуализируется на МРТ исследовании, что позволяет безошибочно выставить данный диагноз при помощи данного метода. В этом случае достигается наибольшая информативность, которая составляет почти 100%. Наибольшие сложности возникают при диагностике вненадпочечниковых феохромоцитом, которые встречаются в 10% случаев. При неясной локализации опухоли проводится сцинтиграфия с метайодбензилгуанидином (МЙБГ), обладающий максимальной аффинностью к клеткам опухоли. МЙБГ концентрируется в клетках хромаффинной ткани, при этом нормальная надпочечниковая ткань редко поглощает изотоп, но его поглощают до 90 % феохромоцитом. В особых случаях, при очевидной клинической картине, подтвержденной лабораторными тестами и отсутствии визуализации на КТ/МРТ, проводится ПЭТ-сканирование с флуородезоксиглюкозой, меченой изотопом с коротким периодом полураспада. Этот метод является заключительным в топической диагностике феохромоцитомы.
Лечение
Медикаментозное лечение
Основная задача медикаментозной терапии — подготовка к оперативному лечению. Стратегическая цель предоперационной подготовки — увеличение функциональных резервов. Основной препарат выбора для предоперационной подготовки больных с феохромоцитомой на современном этапе — селективный пролонгированный α1-адреноблокатор доксазозин. Препарат применяют внутрь, он воздействует на весь спектр α1-адренорецепторов резистивных сосудов. Период полураспада − до 22 ч. Эффективная доза достигается через 2–3 ч. Назначают в дозе 1–16 мг в день на 1–2 приема с начальной дозой 2–4 мг/сут. При отсутствии гиповолемии препарат не вызывает гипотензии в межприступном периоде. Доксазозин дозируют по гипотензивному эффекту и исчезновению гиповолемических проявлений.
В отличие от α-адреноблокаторов с симптоматическим механизмом действия применение α-метилпаратирозина основано на патогенетических аспектах феохромоцитомы. Препарат блокирует тирозинкиназу, регулирующую синтез катехоламинов. Назначают препарат в начальной дозе 250 мг 4 раза в день с последующим возможным ее увеличением до 4 г/сут.
Из побочных эффектов необходимо отметить возможность пролонгированной интра- и послеоперационной гипотонии, а также различный спектр психастенических проявлений, в связи с чем использование его в качестве основного средства предоперационной подготовки ограничено. α-Метилпаратирозин считается средством выбора при лечении метастазов феохромоцитомы.
В сочетании с гипотензивными средствами одним из основных этапов предоперационной подготовки может быть достижение β-адреноблокирующего эффекта при тахикардии или нарушениях ритма. При существующем изобилии препаратов этой группы предпочтение отдают кардиоселективным средствам. Это важно из-за нежелательных эффектов блокирования β2-адренорецепторов: гипокалиемии и парадоксальной гипертензии. Назначение β-адреноблокаторов возможно после достижения α-блокирующего эффекта. При несоблюдении этого условия не исключено парадоксальное ухудшение течения кризовой гипертензии, что связано с нивелированием β2-дилатирующего эффекта адреналина. Перед операцией пролонгированные α-адреноблокаторы и препараты, влияющие на синтез катехоламинов, необходимо отменить.
Хирургическое лечение
Основной метод лечения хромаффином − хирургическое удаление опухоли. На современном этапе наиболее предпочтительно для эффективного контроля за интраоперационной гемодинамикой применение α-блокаторов (фентоламина, троподифена) или периферических вазодилататоров (натрия нитропруссида). Использование нитропруссида натрия обеспечило анестезиологов мощным, быстротитруемым препаратом для управления внезапными колебаниями АД. Применяемые α-адреноблокаторы не так легко и доступно титруются (дозируются), как нитропруссид натрия. Период его полураспада составляет около 1 мин, аналогичный показатель для фентоламина (тропафена) — 19 мин. Очевидно, что следовой эффект после введения α-адреноблокаторов может усугубить гипотонию, возникающую после отключения катехоламинпродуцирующей опухоли от центрального кровотока.
Нарушения сердечного ритма (тахикардия, суправентрикулярные экстрасистолы) купируются β-адреноблокаторами. Оптимальное средство, сочетающее кардиоселективность и короткий период действия, что важно при интраоперационном его назначении, по мнению большинства авторов, — эсмолол. Удаление феохромоцитомы, как никакая другая операция, требует четкого взаимодействия хирурга и анестезиолога, так как изменение АД напрямую зависит от их действий. Методика сохранения ткани надпочечника позволяет сохранить корковую функцию, тем не менее, альтернативой этому может быть местный рецидив опухоли. Оперативное лечение в условиях рубцового процесса несет большую вероятность осложнений, чем при первичных операциях. Золотым стандартом объема оперативного вмешательства при феохромоцитоме является адреналэктомия с опухолью.
Как лечить феохромоцитому
Для лечения феохромоцитомы применяют, в первую очередь, хирургическую методику. Перед операцией с помощью медикаментов снимают основные симптомы криза, стабилизируют состояние больных.
Приступы снимают путем снижения АД, уменьшения ЧСС. Используют комбинацию α-адреноблокаторов (феноксибензамин, тропафен, фентоламин) и β-адреноблокаторов (пропранолол, метопролол). Также при кризисном повышении давления вводят фентоламин, нитропруссида натрия.
Операцию при феохромоцитоме проводят исключительно лапаротомическим путем. Всегда есть большой риск, что в теле пациента будут выявлены другие опухоли или метастазы, расположенные за пределами надпочечников. В течение операции особое внимание уделяется контролю за артериальным давлением (периферическим и центральным). Обычно для излечения феохромоцитомы проводят полную адреналэктомию. Если опухоль феохромоцитома — это одно из проявлений множественной эндокринной неоплазии, надпочечники удаляют с обеих сторон, чтобы избежать дальнейшего распространения новообразований.
После хирургической операции по удалению феохромоцитомы давление падает. Когда этого не случилось, ищут другой очаг, расположенный вне ткани надпочечников.
Если феохромоцитома выявляется у женщины, вынашивающей ребенка, вначале стабилизируют АД. Затем принимается решение о прерывании беременности или родоразрешении путем кесарева сечения. Только после этого проводят операцию по удалению новообразования.
Злокачественная форма феохромоцитомы с множественным метастазированием предусматривает проведение химиотерапии с использованием циклофосфамида, винкристина, дакарбазина и других препаратов.