Методы лечения заболевания
При синдроме Гудпасчера развивается воспаление почечных и легочных капилляров иммунного генеза, следствием которого является гломерулонефрит и геморрагический пневмонит. Заболевание названо в честь американского ученого-патофизиолога, впервые описавшего его чуть более ста лет назад. Данный синдром диагностируется преимущественно у мужчин, с частотой примерно 1:1000000. Отсутствие своевременного лечения связано с крайне негативным прогнозом и смертностью большей части больных.
Причины возникновения заболевания точно не выяснены, однако замечена его связь с вирусными патологиями, в том числе, гриппом и гепатитом А, длительным приемом некоторых лекарственных препаратов, вдыханием паров бензина и лаков, курением. Отмечается также наследственная предрасположенность. Влияние негативных факторов стимулирует выработку аутоантител к мембранам альвеол легких и почечных клубочков. Исследования показали, что в значительной степени на развитие аутоиммунного воспалительного процесса влияет активация Т-лимфоцитов, протеолитических ферментов и свободных радикалов, синтеза таких цитокинов, как интерлейкин-1 и тромбоцитарный фактор роста.
Выделяют злокачественный, умеренный и медленный варианты протекания патологии. Клинические признаки злокачественного варианта заключаются в легочных кровотечениях и острой форме почечной недостаточности. Умеренный и медленный варианты проявляются характерными симптомами поражения легких (кашель, одышка, кровохарканье), субфебрильной температурой, слабостью, похуданием, симптомами почечных патологий (гематурия, отеки конечностей, повышение артериального давления).
Тактика лечения зависит от варианта синдрома Гудпасчера, выраженности симптомов и общего состояния пациента.
При острой форме злокачественного варианта проводится интенсивная терапия:
- искусственная вентиляция легких (ИВЛ);
- ингаляции кислорода;
- переливание крови;
- гемодиализ;
- восполнение утраченной жидкости и нормализация водно-электролитного баланса.
Пациентам также назначается:
- пульс-терапия метилпреднизолоном — пациенту кратковременно вводятся некоторые виды глюкокортикостероидов в повышенных дозах, что способствует уменьшению выработки аутоиммунных антител и частоты развивающихся осложнений;
- комбинированная пульс-терапия — введение больному комбинации кориткостероидных гормональных средств и цитостатических препаратов также оказывает иммуносупрессивный эффект, после возвращения показателей лабораторных и рентгенологических исследований к норме пациент переводится на поддерживающий режим терапии;
- моноклональные антитела — инновационный метод, основанный на способности препаратов присоединяться к экспрессируемому на поверхностной мембране В-лимфоцитов белку CD20 и угнетать их активность, таким образом популяция лимфоцитарных клеток обновляется и останавливается разрушение тканей аутоиммунными антителами;
- плазмаферез — безопасный способ очистки плазмы от циркулирующих иммунных комплексов путем центрифугирования, забранная у пациента кровь помещается в центрифугу, где происходит отделение плазмы от эритроцитарной массы, которая, в комплексе с плазмозаменяющими растворами, вводится обратно в кровоток больного.
Причины
Причина синдрома Гудпасчера неизвестна. Поэтому меры ее профилактики не разработаны.
Установлены некоторые факторы, возможно, имеющие отношение к возникновению заболевания:
- вирусные инфекции, например, грипп А2c;
- длительный контакт с бензином и органическими растворителями;
- курение;
- ударно-волновая литотрипсия («дробление камней») в мочеточнике при мочекаменной болезни;
- генетические особенности – наличие у человека некоторых генов системы HLA.
Как проводится диагностика заболевания
В клиниках Израиля обследование пациента, дифференциальная диагностика и выработка тактики лечения занимает около трех дней.
- День 1
- День 2
- День 3
На первичной консультации лечащий врач проводит тщательный осмотр пациента, обращая внимание на бледность кожи, отечность лица и ряд других характерных для синдрома Гудпасчера внешних признаков. При аускультации легких прослушиваются хрипы, количество и выраженность которых возрастает при наличии кровохарканья. На приеме специалист составляет список необходимых диагностических процедур.
Выполнение указанных в списке назначений обследований:
— общий и биохимический анализы крови — о протекании воспалительного процесса свидетельствуют увеличенное количество лейкоцитов, высокий показатель СОЭ, анемия, биохимический анализ показывает чрезмерное содержание мочевины и креатинина;
— иммунологические анализы — наиболее показательным является выявление антител, специфических к базальной мембране почечных клубочков (anti-GBM) с помощью иммуноферментного (ИФА) и радиоиммунологического (РИА) анализов;
— исследование мокроты;
— рентгенография легких;
— биопсия почек и легких;
— спирометрия (определение объема внешнего дыхания);
— УЗИ почек;
— электрокардиография (ЭКГ);
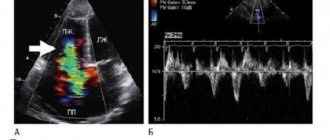
— УЗИ сердца (ЭхоКГ).
Результаты исследований рассматриваются комиссией в составе лечащего врача и узкопрофильных специалистов. После изучения полученных данных выставляется диагноз и выстраивается тактика лечения.
Развитие болезни
Синдром Гудпасчера – аутоиммунное заболевание, вызванное образованием антител к собственным клеткам организма. В его развитии участвуют антитела, образующиеся к базальной мембране клубочков. Они направлены на связывание с определенным (четвертым) видом коллагена, причем с одним из участков его молекулы – неколлагеновым доменом 3-ей цепи.
Строение коллагена IV типа
Существуют разные типы коллагена. 4-й тип представляет собой сеть из соединенных спиралей, каждая из которых состоит из 3-х нитей. Именно на определенный фрагмент такого биополимера и нацелены патологические аутоантитела. Этот фрагмент называется антигеном Гудпасчера, и у здоровых людей не вызывает никаких патологических реакций.
Антиген Гудпасчера в большом количестве имеется в почечных клубочках, альвеолах, а также в стенках капилляров сетчатки, улитки внутреннего уха, сосудистых сплетениях мозга.
Антитела связываются с антигеном Гудпасчера, что вызывает активацию системы комплемента – особых иммунных белков. Последовательно развертывается каскадная белковая реакция, в результате которой в очаг контакта антител с антигенами привлекаются воспалительные клетки – лейкоциты.
Лейкоциты пропитывают пораженные ткани и разрушают их. В ответ на сложную реакцию иммунитета в итоге происходит увеличение количества эпителиальных клеток, которые откладываются на базальной мембране в виде микроскопических полулуний. В итоге функция почек значительно нарушается, и они не могут полноценно выводить токсичные продукты. Такая же реакция в легочных сосудах приводит к их повреждению и попаданию крови в полость альвеол.
Преимущества лечения в Израиле
- Высококвалифицированные специалисты, обладающие огромным опытом лечения редко встречающихся аутоиммунных заболеваний.
- Оснащение медицинских центров современной аппаратурой.
- Точная диагностика с применением современных методик.
- Включение в комплексную лечебную программу прогрессивных методов и новейших лекарственных препаратов.
- Демократичные цены.
Своевременное прохождение лечебного курса позволяет значительно улучшить прогноз и устранить болезненные симптомы. Не теряйте времени, обращайтесь в выбранную клинику и немедленно начинайте лечение.
- 5
- 4
- 3
- 2
- 1
(0 голосов, в среднем: 5 из 5)
Синдром Гудпасчера у детей
Случаи синдрома Гудпасчера у детей регистрируются редко. Это заболевание является причиной 0,4 — 1% случаев тяжелой почечной недостаточности у пациентов моложе 20 лет. Средний возраст таких больных составляет 17 лет. Смертность от синдрома Гудпасчера у детей составляет от 0 до 3%, прогноз у них лучше, чем у взрослых.
Заболеваемость девушек и юношей примерно одинаковая. Но болезнь поражает не только подростков. Самому младшему из известных больных было 11 месяцев.
В литературе приведены лишь несколько десятков случаев заболевания. Синдром Гудпасчера у детей поражает почки и становится причиной гломерулонефрита, в дальнейшем вызывающего почечную недостаточность. Одним из ранних признаков болезни служит появление эритроцитов в моче. Поэтому важно регулярно проходить с ребенком профилактические осмотры и сдавать анализы. При подозрении на поражение почек следует тщательно обследоваться у нефролога и при необходимости обязательно соглашаться на биопсию этого органа.
Лечение проводится так же, как и у взрослых пациентов.
Лечение
В лечение синдрома Гудпасчера входит следующее:
- раннее назначение крупных доз иммуносупрессантов и кортикостероидов;
- плазмаферез – с целью немедленного удаления антител, циркулирующих в крови (это процедура, в ходе которой у пациента берется порция крови, из которой удаляется плазма, а затем кровяные клетки возвращают обратно в сосуды);
- гемодиализ, с помощью которого проходит очищение и фильтрация крови вне организма;
- симптоматическая терапия, которая включает назначение препарата железа и повторные переливания крови.
Осложнения
Если у пациента выявлен синдром Гудпасчера, на сегодняшний день все доступные методы лечения не могут обеспечить полного излечения или предотвращения обострения:
- во многом прогноз синдрома остается крайне неблагоприятным;
- развитие почечной недостаточности в острой форме;
- повторяющиеся легочные кровотечения;
- летальный исход.
Профилактика
За всю историю развития медицины выявлено только несколько случаев полного выздоровления. Однако соблюдение некоторых правил в состоянии значительно снизить риск развития недуга:
- здоровый образ жизни без курения и употребления наркотиков;
- отсутствие беспорядочной половой жизни;
- своевременное обращение в медицинское учреждение при формировании инфекционных и иных болезней;
- сохранение организма от влияния вредных химических и физических воздействий окружающей среды.
Методы терапии
Своевременное и адекватное лечение помогает замедлить прогрессирование синдрома Гудпасчера. Основная задача методов лечения – обеспечить максимальное удаление БМК-аутоантител. Комплекс терапевтических действий при вышеописанной патологии может включать в себя следующее:
- Глюкокортикоидные средства (Преднизолон в дозе 100 мг в сутки внутрь в сочетании с цитостатиками в дозе 1000 мг в сутки внутривенно три дня подряд, затем можно перевести пациента на табулированную форму медикамента).
- Иммуносупрессоры-цитостатики (Имупран, Азатиоприн или Циклофосфамид 150-200 мг в сутки в сочетании с Преднизолоном).
- Плазмафорез (помогает удалить из крови низкомолекулярные продукты азотистого обмена и аутоантитела).
- Переливание крови.
- Оксигенотерапия.
- Антитромбические лекарства (Курантил, Дипиридамол 150-400 мг в сутки на протяжении 3-8 месяцев).
- Вазодилататоры (Коринфар 40 мг/сутки).
- Антивоспалительные нестероидные средства (Метиндол, Индометацин 25-30 мг ежедневно 2-3 раза в сутки).
- При анемии целесообразно назначать препараты железа (Тотема, Актиферрин, Тардиферон, Гемохелпер, Ферлатум, Мальтофер).
- Гемодиализ.
- Трансплантация почки (при терминальной стадии ренальной недостаточности).
Лечение необходимо производить до полной стабилизации работоспособности почек и исчезновения БМК-антител. На фоне такой терапии опасные симптомы недуга быстро купируются.
Оперативное вмешательство
Данные о трансплантации почки у пациентов с легочно-почечным синдромом немногочисленны.
Специалисты рекомендуют проводить данную процедуру не ранее, чем через 6 месяцев после исчезновения БМК-антител в крови.
Всем больным с пересаженным органом необходимо производить тщательный мониторинг концентрации креатина в крови и титра БМК-антител в динамике.
Даже такое лечение не защищает от рецидива гломерулонефрита. Причина недуга не в самой почке, а в метаболических нарушениях.
Примечание. Рецепты народной медицины для лечения вышеописанной аномалии не эффективны. Не занимайтесь самодиагностикой и самолечением, лучше доверить свою жизнь опытным, высококвалифицированным специалистам.
Симптомы
Симптомы синдрома Гудпасчера проявляются в следующем:
- основной признак заболевания – это сочетание симптомов гломерулонефрита с кровохарканьем (признак распада легочной ткани);
- появляются периферические отеки (отеки лица, живота, ног);
- отмечается малокровие (анемия);
- прогрессирующая боль в грудной клетке, кашель, одышка;
- выраженное недомогание, слабость, похудение;
- периодически наблюдается повышение температуры тела;
- воспаление глаз;
- уменьшение объема мочи;
- появление крови в моче;
- артериальное давление повышается от 140/90 мм рт. ст. и выше.