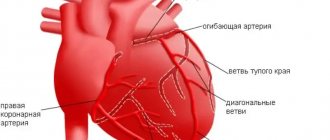
Клинические проявления
Инфаркт миокарда может быть как первым проявлением ишемической болезни сердца, так и возникать на фоне длительно существующей стенокардии. Основным симптомом инфаркта миокарда является приступ необычно интенсивной боли за грудиной, который у пациентов со стенокардией не проходит после приема привычных доз нитроглицерина.
Боль обычно носит волнообразный характер, часто может распространяться в левую руку, лопатку, шею, зубы. Инфаркт миокарда возникает как на фоне повышенного артериального давления, так и может сопровождаться его снижением с резким ухудшением общего состояния (выраженная слабость, холодный пот, тошнота). Одним из характерных признаков инфаркта является страх смерти.
Проявления инфаркта могут отличаться от классической картины. Существуют так называемые атипичные формы.
Абдоминальная форма
проявляется сильными болями в животе, тошнотой, рвотой, расстройствами пищеварения.
Астматическая форма
может протекать как приступ бронхиальной астмы (одышка, затруднение дыхания, чувство нехватки воздуха). Одной из самых коварных форм инфаркта миокарда является безболевая, которая протекает без типичного болевого приступа (стенокардии). Единственным проявлением этой формы может быть необъяснимое ухудшение общего состояния, снижение переносимости физической нагрузки, слабость.
Экспресс-диагностика инфаркта миокарда
Кардиомаркеры:
05.09.2018
Шибанов А.Н., Гервазиев Ю.В.
Инфаркт миокарда (ИМ) является одной из основных причин смертности в цивилизованных странах. По данным, представленным на Коллегии Министерства здравоохранения и социального развития в 2008 году, в структуре причин смертности в России ИМ составляет 20% и занимает второе место, лишь немного уступая болезням сосудов головного мозга.
За последние 20 лет мировая медицина достигла больших успехов в лечении сердечно-сосудистых заболеваний, и ИМ в том числе. Такие методы, как тромболитическая терапия, реперфузия сердечной мышцы, баллонная ангиопластика во многих случаях позволяют восстановить кровообращение в сердечной мышце и спасти жизнь больного. Эффективность этих методов решающим образом зависит от времени между моментом возникновения острой сердечной недостаточности и началом проведения лечебных мероприятий. Каждый час задержки значительно снижает вероятность положительного исхода. Поэтому большую роль в успешном лечении ИМ играет своевременная постановка диагноза.
Диагностика ИМ основывается на 3 группах критериев:
- анамнез и физикальное обследование;
- данные инструментальных исследований;
- определение в крови кардиомаркеров: белков, специфичных для инфарктного состояния.
Данные анамнеза заболевания и физикального обследования являются по существу субъективными и не могут служить критериями диагностики ИМ. Целью физикального обследования является в первую очередь исключение внесердечных причин боли в грудной клетке (плеврит, пневмоторакс, миозит, воспалительные заболевания костно–мышечного аппарата, травмы грудной клетки и др.). Кроме того, при физикальном обследовании выявляются заболевания сердца, не связанные с поражением коронарных артерий (перикардит, пороки сердца), а также оценивается стабильность гемодинамики и тяжесть недостаточности кровообращения [1].
Ключевым методом инструментальной диагностики является электрокардиография (ЭКГ). Наиболее надежными электрокардиографическими признаками ИМ являются динамика сегмента ST и изменения зубца Т. Однако до 25% всех ИМ не вызывают никаких изменений на ЭКГ, а от 20% до 30% всех случаев вообще протекают без болевого приступа, особенно у пожилых, а также у больных диабетом и гипертонической болезнью.
Следовательно, определение биохимических маркеров некроза миокарда – необходимый компонент комплексной диагностики ИМ [1].
Национальной академия клинической биохимии по лабораторной медицинской практике США предлагает схему дифференциальной диагностики острого коронарного синдрома, представленную на Рисунке 1 [2].
Рисунок 1. Схема дифференциальной диагностики острого коронарного синдрома.
Белки-маркеры ИМ
При некрозе миокарда содержимое погибшей клетки поступает в общий кровоток и может быть определено в пробах крови. При правильном выборе этих белков (маркеров или, точнее, кардиомаркеров) на основе информации об их концентрации в крови можно поставить правильный диагноз. Выбор маркеров некроза миокарда определяется, в первую очередь, их специфичностью для данного заболевания. Важны также и такие характеристики, как время появления в диагностически значимых концентрациях в крови и время, в течение которого их концентрация сохраняется повышенной. В число биомаркеров миокардиального некроза входят сердечные тропонины I и T (сТnI и сТnT), сердечная фракция креатинкиназы (CK-MB), миоглобин (Myo), изофермент лактатдегидрогеназа-1, трансаминазы и ряд других молекул [3].
Рисунок 2. Структура тропонина I.
Тропонин I — белок, локализованный в сердечной мышце и участвующий в ее сокращении. В мышечной клетке присутствуют три формы тропонинов — I, Т и С, в соотношении 1:1:1. Они входят в состав тропонинового комплекса, который связан с белком тропомиозином. Последний вместе с актином образует тонкие филаменты миоцитов – важнейший компонент сократительного аппарата клеток поперечно-полосатой мускулатуры. Все три тропонина участвуют в кальций-зависимой регуляции акта сокращения – расслабления.
- ТнI — является ингибирующей субъединицей этого комплекса, связывающей актин в период расслабления и тормозящей АТФ-азную активность актомиозина, таким образом предотвращая мышечное сокращение в отсутствие ионов кальция.
- ТнТ — является регуляторной субъединицей, прикрепляющей тропониновый комплекс к тонким филаментам и тем самым участвуя в кальций-регулируемом акте сокращения.
- ТнС – является кальций-связывающей субъединицей и содержит четыре кальций-рецепторных участка.
- ТнI и ТнТ существуют в трех изоформах, уникальных по структуре для каждого типа поперечно-полосатых мышц (быстрых, медленных и сердечных).
Кардиальная изоформа ТнI существенно отличается от изоформ ТнI , локализующихся в скелетной мускулатуре: ТнI содержит дополнительный N-терминальный полипептид, состоящий из тридцати одного аминокислотного остатка. Таким образом, ТнI – абсолютно специфичный миокардиальный протеин. Молекулярный вес ТнI – около 24 000 дальтон.
В диагностике ИМ используются кардиальные изоформы как ТнI, так и ТнТ. Они могут быть отдифференцированы от аналогичных белков скелетных мышц иммунологически, с помощью моноклональных антител, что и используется в методах их иммунотестирования.
Кардиальный ТнС в противоположность ТнI и ТнТ, совершенно идентичен по структуре мышечному ТнС и, следовательно, не является кардиоспецифичным протеином.
Рисунок 3. Структура креатинкиназы.
Креатинкиназа – фермент, осуществляющий превращение фосфокреатина с образованием креатина и АТФ (ресинтез АТФ в реакции трансфосфорилирования АДФ и креатинфосфата), который необходим для мышечного сокращения. Общая активность креатинкиназы складывается из активности изоформ фермента – CK-MM, CK-BB и CK-MB, где М- мышечная субъединица фермента (muscle) и В-мозговая (brain). Изоформа CK-BB в основном присутствует в ткани мозга, легких, в желудке. Изофермент CK-MM характерен для мышечной ткани, а изоформа CK-MB сконцентрирована в ткани сердца. При поражении сердечной мышцы именно эта изоформа выходит из клеток сердца в кровяное русло, что сопровождается увеличением активности изофермента в крови.
Рисунок 4. Структура миоглобина.
Миоглобин — железосодержащий белок мышечных клеток, который отвечает за транспорт кислорода в скелетных мышцах и в мышце сердца. Повышение уровня белка в крови наблюдается через 2 часа после появления боли при ИМ. Уровень миоглобина повышается самым первым из всех кардиомаркеров, степень повышения зависит от площади поражения миокарда. Это самый «короткоживущий» маркер ИМ — нормализация показателя происходит, как правило, за 24 часа. В этом и заключается его уникальная диагностическая ценность. Если уровень миоглобина остается повышенным после острого приступа ИМ – это свидетельство расширение зоны инфаркта. Повторные повышения уровня миоглобина в крови на фоне уже начавшейся нормализации говорит об образовании новых некротических очагов. Таким образом, миоглобин – очень важен для диагностики повторного ИМ. Существенным недостатком этого маркера является его низкая специфичность — он появляется в крови также и при повреждении скелетных мышц.
Другие потенциальные кардиомаркеры (изофермент лактатдегидрогеназа-1, трансаминазы, белок, связывающий жирные кислоты) по разным причинам практически не используются для диагностики ИМ.
Свойства кардиомаркеров можно резюмировать следующим образом:
| Маркер | Молеку-лярный вес | Кардио-специ-фичность | Преимущества | Недостатки | Первое повышение концентрации | Длительность сохранения повышенного уровня |
| CTnT | 37000 | ++++ | Высокая специфичность в отношении ткани сердца. Выявление ИМ в срок до двух недель. | Не является ранним маркером некроза миокарда. Двухфазная кинетика выделения в кровоток затрудняет диагностику повторного ИМ | 3-4 часа | 10-14 дней |
| CTnI | 23500 | ++++ | Высокая специфичность в отношении ткани сердца. Выявление ИМ в срок до 7 дней. | Не является ранним маркером некроза миокарда. | 4-6 часов | 4-7 дней |
| CK-MB | 85000 | +++ | Большой опыт применения в клинике. Прежний «золотой стандарт» для выявления ИМ. | Сниженная специфичность при повреждении скелетных мышц. | 3-4 часа | 24-36 часов |
| Myo | 18000 | Отсут-ствует | Возможность исключения ИМ на ранних этапах. Возможность диагностики повторных инфарктов. | Низкая специфичность при наличии повреждения скелетных мышц и почечной недостаточности. Быстрое выведение из организма. | 1-3 часа | 12-24 часа |
Пациентам с подозрением на острый инфаркт миокарда следует проводить одновременное определение трех кардиомаркеров — тропонина, CK-MB и миоглобина.
В ургентных ситуациях, в частности, в условиях скорой помощи, определять кардиомаркеры предпочтительно экспресс-методом, поскольку, фактор времени на постановку диагноза имеет критическое значение.
В настоящее время единственным методом, позволяющим провести экспресс-определение тропонина, креатинкиназы и миглобина является метод иммунохроматографии (ИХА). Он позволяет вне лабораторных условий и в течение 15 минут выявить маркеры заболеваний.
Принцип иммунохроматографического анализа
Устройство иммунохроматографического теста показано на Рисунке 5.
Рисунок 5. Схематическое изображение иммунохроматографического теста.
Он состоит из следующих элементов: фильтра, мембраны с коньюгатом, хроматографической мембраны, содержащей одну или несколько зон захвата иммунных комплексов и контрольную зону захвата, мембраны абсорбции. Все это устройство помещено в пластиковый корпус, в котором имеется приемное окно. Внешний вид иммунохроматографического теста в разобранном виде показан на Рисунке 6.
Рисунок 6. Вид иммунохроматографического теста со снятым корпусом. Видны предварительный фильтр, мембрана с коньюгатом, хроматографическая мембрана, мембрана абсорбции.
В основе метода лежит технология тонкослойной хроматографии (Рисунок 7). Кровь в объеме 100 мкл (5-6 капель) наносится через специальное приемное окно на подложку для образца. Плазма крови, пройдя через фильтр, под действием капиллярных сил пропитывает полосу, где присутствующие в плазме крови белки-маркеры вступают в реакцию с моноклональнми антителами, меченными коллоидным золотом, образуя комплексы антиген-антитело. Коллоидное золото – специальный краситель, видимый даже в сверхнизких концентрациях.
Рисунок 7. Принцип иммунохроматографического метода.
Далее под действием капиллярных сил эти комплексы двигаются по хроматографической мембране и вступают в реакцию с иммобилизованными антителами в соответствующих зонах против тех же белков. При этом, если целевой белок-маркер присутствует в достаточном количестве, окрашенный коньюгат, связанный с белком, накапливается в зоне иммобилизации антител протв этого белка. Образуется как бы «сэндвич» (рисунок). Свободный коньюгат продвигается по хроматографической мембране и захватывается в контрольной полосе иммобилизованными вторичными антителами. Если в зонах захвата накопится достаточное количество иммунных комплексов, то полосы благодаря частицам коллоидного золота приобретают характерный бордовый оттенок. Контрольная зона окрашивается всегда.
Если в контрольной зоне не появилось чёткой цветной полосы, то результат теста неправилен, и в этом случае образец должен быть повторно протестирован. При этом необходимо использовать новое тестовое устройство.
Если в зонах захвата не содержится ни одной яркой цветной полосы, а контрольная зона показывает такую полосу, то результат теста является отрицательным.
Тест является положительным, если в зонах захвата иммунных комплексов в течение 15 минут появились цветные полосы. Диагностикумы сконструированы таким образом, что едва видимое присутствие окрашенной полосы уже свидетельствует о превышении концентрации белка-маркера над пороговым уровнем.
На Рисунке 8 показано несколько клинических случаев. Исследования проводились в лаборатории «СклифЛаб» НИИ СП им. Н.В. Склифосовского, куда поступали образцы сыворотки больных с подозрением на инфаркт миокарда в период с 18 по 22 мая 2009года. В качестве тест-системы использовали трехкомпонентный кардиотест «ИммунТех» производства фирмы YD Diagnostics, Южная Корея.
Рисунок 8. Примеры результатов анализа кардиомаркеров с использованием иммунохроматографического теста. Объяснения в тексте.
На тесте А мы видим только яркую контрольную полосу, ни один из кардиомаркеров тест не обнаруживает. Такой результат анализа указывает на то, что вероятность инфаркта миокарда у данного пациента невысока. Однако здесь следует указать, что по результатам только иммунохроматографического анализа диагноз ставить нельзя. Необходимо учитывать всю совокупность диагностикой информации. При наличии клинической картины, характерной для инфаркта миокарда исследование на кардиомаркеры следует повторить через 4 и 8 часов.
Тест Б показывает присутствие в крови пациента миоглобина с концентрацией намного выше порога обнаружения, видна очень слабая окраска зоны CK-MB, а тропонин I не обнаружен. Этот результат анализа указывает на то, что риск инфаркта миокарда у пациента довольно высокий. Отсутствие тропонина, возможно, связано с тем, что прошло немного времени с начала процесса некроза кардиомиоцитов и тропонин еще не успел поступить в кровь пациента.
Тест В показывает характерную картину инфаркта миокарда – присутствуют все три кардиомаркера.
На тесте Г мы видим наличие окраски зоны тропонина I, очень слабая окраска зоны креатинкиназы МБ (на пороге обнаружения) и отсутствует миоглобин. Наличие тропонина в крови пациента говорит о том, что процесс некроза кардиомиоцитов имел место. Отсутствие миоглобина и обнаружение креатинкиназы МБ на пороге чувствительности говорит о том, что, по-видимому, инфаркт миокарда имел место более 96 часов назад.
Из приведенных примеров мы видим, насколько повышается эффективность диагностики инфаркта миокарда, когда наряду с традиционными методами диагностики мы применяем метод иммунохроматографического анализа кардиомаркеров. Особенно это эффективно, когда определяется сразу три кардиомаркера и в динамике.
Помимо качественной бесприборной ИХА-диагностики разработаны системы количественного приборного иммунохроматографического анализа. Идея заключается в том, что в этих тестах вместо визуального красителя (коллоидного золота) используется флуоресцентная метка, что увеличивает чувствительность теста, но требует использования специального прибора, который дает возможность количественно оценивать присутствие маркеров. Эти системы также могут работать на цельной крови, время анализа – 15-20 минут. Описанные системы дают возможность проводить диагностику непосредственно в отделении, у постели больного. Однако стоимость диагностики чрезвычайно высока: до тысячи рублей за один анализ. Наиболее известный в России диагностикум количественной ИХА-детекции – система Triage фирмы Biosite (США).
Широкое применение иммунохроматографических методов экспресс-диагностики кардиомаркеров позволит значительно повысить эффективность лечения инфарктов миокарда и снизить смертность. Экспресс-тесты необходимо применять во всех лечебно-профилактических учреждениях, а не только в кардиологических отделениях стационаров. При любом недомогании человек, прежде всего, обращается в поликлинику. При отсутствии у пациента четко выраженной клинической картины инфаркта миокарда и отсутствии четких признаков в кардиограмме не всякий врач примет решение о срочной госпитализации больного. Определение кардиомаркеров в поликлинике позволит в ряде случаев снизить вероятность диагностической ошибки и принять врачу правильное решение. По тем же причинам необходимо иметь экспресс-тесты для диагностики инфаркта миокарда в фельшерско-акушерских пунктах. Положительный результат анализа позволит обоснованно вызвать скорую помощь или бригаду санавиации из ближайшего райцентра. Малые размеры и вес иммунохроматографических тестов позволяют использовать их участковым врачом или врачом общей практики при посещении больного на дому.
Особенно высока актуальность использования необходим иммунохроматографических экспресс-тестов в неотложной медицине.
Очевидно, что применение в этой сфере таких методов диагностики как компьютерная томография, ультразвуковое исследование, различные инвазивные методики и «классические» лабораторные анализы крайне затруднено, поскольку подавляющее большинство неотложных случаев происходит не в условиях стационара, а в «уличных» или «домашних» условиях. К тому же, данные методы часто требуют предварительной подготовки пациента, что в неотложной ситуации просто невыполнимо. В Российской Федерации врач неотложной скорой медицинской помощи, выезжая на вызов, связанный с какой-либо неотложной ситуацией, может основываться только на данных физикального обследования и результатов электрокардиографии, которая информативна далеко не во всех случаях острого инфаркта миокарда.
В настоящее время требованиям, предъявляемым к диагностическим методам в условиях неотложной медицины, а это, прежде всего быстрые и точные результаты, наиболее полно удовлетворяет именно ИХА экспресс-диагностика. Данная диагностика может быть проведена непосредственно в месте оказания помощи пациенту. А учитывая, что время доставки больного машиной скорой помощи до больницы составляет, как правило, не менее 30 минут, можно утверждать, что экспресс-диагностика поможет сохранить жизнь многим пациентам, не говоря уже о снижении общей стоимости лечения.
Однако использование ИХА рекомендуется не только в «походно-полевых» условиях. В 2006 году американские врачи сравнили экономические показатели лечения больных в стационаре в случае определения кардиомаркеров с помощью иммунохроматографической экспресс-диагностики и в случае определения их в лаборатории. Оказалось, что несмотря на относительную дороговизну экспресс-диагностики, общие затраты на лечение снизились благодаря уменьшению времени от забора крови до получения результата. Благодаря этому снизились затраты на лечебные процедуры, фармакологические препараты, уменьшилось время пребывания больных в стационаре.
Таким образом, иммунохроматографическая экспресс-диагностика может быть рекомендована для диагностики ИМ как в лечебных учреждениях, так и в неотложной медицине.
Список литературы.
- Рекомендации по лечению острого коронарного синдрома без стойкого подъема сегмента ST на ЭКГ. Утверждены на Российском национальном конгрессе кардиологов 11 октября 2001 г.// https://www.cardiosite.ru/medical/recom-ostcorsin.asp
- Morrow DA, Cannon CP, Jessa RL et al. National Academy of Clinical Biochemistry Laboratory Medicine Practice Guidelines: Clinical Characteristics and Utilization of Biochemical Markers in Acute Coronary Syndromes //Clinical Chemistry 2007. V.53(4). P.552-574.
- Сапрыгин ДБ. Современный статус применения миокардиальных биомаркеров некроза при остром коронарном синдроме. //Лабораторная медицина 2009. Т.10 С.35-38.
- Apple FS, Chung AY, Kogut ME et al. Decreased patient charges following implementation of point-of-care cardiac troponin monitoring in acute coronary syndrome patients in a community hospital cardiology unit. //Clin Chim Acta. 2006. V.370(1-2). P.191-195.
Теги: Кардиотест, Диагностика, Профилактика инфаркта, Шибанов А.Н., Тропонины, Трехкомпонентный Кардиотест «ИммунТех»
« Назад к списку статей Поделиться в
Первая помощь
- Вызвать скорую помощь (желательно специализированную кардиологическую или реаниматологическую бригаду). Скорую желательно встретить кому-то из родственников или соседей, чтобы уменьшить время до начала оказания квалифицированной медицинской помощи.
- Снижение нагрузки на сердце – лечь, принять успокоительные препараты.
- Прием нитроглицерина под язык до купирования болевого приступа
- Попытаться купировать боль (анальгин, нестероидные противовоспалительные препараты).
При подозрении на остановку сердца (отсутствие сознания, дыхания, пульса на сонных артериях, артериального давления) следует незамедлительно приступить к реанимационным мероприятиям: Прекардиальный удар
(короткий сильный удар кулаком в область грудины). Может оказаться эффективным в первые секунды фибрилляции желудочков. При неэффективности необходимо незамедлительно начать непрямой массаж сердца и вентиляцию легких методом рот-в-рот или рот-в-нос. Эти мероприятия следует продолжать до приезда скорой.
Не откладывайте, если вы плохо себя чувствуете или думаете, что ваше состояние серьезное. Обратитесь к врачу.
Если вы почувствовали первые симптомы инфаркта или инсульта, не пишите комментарии, а звоните 103.
Механизм развития
Формирование нарушения идет по одному и тому же сценарию. Исходной точкой, началом выступает атеросклероз коронарных артерий.
Эти магистральные сосуды обеспечивают собственное питание кардиальных структур. В результате влияния тех или иных причин развивается сужение (стеноз) или закупорка кровоснабжающих структур. В результате интенсивность трофики падает.
Для обширного инфаркта требуется существенное перекрытие просвета сосудов:
- При окклюзии 30% формируется стенокардия (о симптомах читайте здесь). Это предвестник неотложного состояния.
- От 50 до 70% вероятно развитие мелко или крупноочагового поражения.
- Более 70% возникает обширный инфаркт миокарда с почти неминуемым летальным исходом.
Это не аксиома, а эмпирические данные и наблюдения врачей по всему миру. Нередки исключения.
Падение скорости кровотока приводит к снижению сократительной способности сердечной мышцы. Количество жидкой соединительной ткани, которая выбрасывается в большой круг меньше должного. Отсюда усугубление ишемического процесса.
Помимо сердца страдают головной мозг, почки и прочие органы. Состояние несет колоссальную опасность. Если в срочном порядке не разблокировать нормальное кровообращение, не восстановить гемодинамику, наступает обморок, затем смерть пациента.
Лечение
{banner_banstat9}
Терапия инфаркта миокарда обширной степени направлена на восстановление жизнедеятельности хотя бы в приемлемом объеме.
Сразу после поступления в стационар назначаются средства для нормализации частоты сердечных сокращений (Атропин, Эпинефрин), но с большой осторожностью и только по показаниям.
Показано применение тромболитиков, если причиной состояния стала эмболия сгустком крови.
Далее поддержание достигнутого положения до самостоятельной эпителизации тканей, склерозирования участков. Лечебные мероприятия назначаются в первые 6 часов с момента начала процесса, тогда шансы на успех выше.
По окончании мероприятий нужно провести диагностику и воздействовать на основной диагноз. Кардиологический или нет.
Полного излечения добиться удается крайне редко, такое возможно только в начальный период развития патологии.
Проблема заключается и в другом. Многие состояния, приводящие к атеросклерозу, требуют операции. По стентированию, баллонированию, то есть механическому расширению просвета сосуда или протезированию пораженного участка.
Пациент со столь выраженным нарушением с большой вероятностью не выдержит наркоза и вмешательства.
Прогноз и осложнения
{banner_banstat10}
Исход зависит от обширности поражения. Чем больше площадь, тем меньше шансы на выживание (подробнее о последствиях и шансах читайте в этой статье).
Если необходимые действия предпринять в первые несколько часов есть возможность предотвратить дальнейший некроз. Но даже при успехе мероприятий 60% пациентов погибают в первые 2 года, еще 20 в течение 5 лет.
Внимание:
Грамотный подход к реабилитации не гарантирует жизнь, но существенно улучшает прогнозы.
Основные причины летального итога после обширного инфаркта сердца:
- Сердечная недостаточность. Приводит к асистолии (остановке) или же рецидиву некроза. Второй эпизод фатален в 95% ситуаций.
- Инсульт. Острое нарушение кровообращения в головном мозге.
Минимизировать риски можно полностью пересмотрев образ жизни. Отказ от курения, спиртного обязателен.
Физическая активность на минимальном уровне, хотя большинство пациентов с указанным диагнозом становятся инвалидами после перенесенного состояния (поэтапная реабилитация описана здесь).
Причины
Факторы развития состояния всегда патологические. Возможны случайные моменты, но они не часто встречаются в практике врачей.
Атеросклероз коронарных артерий
Существует в двух самостоятельных формах. Первая — сужение или стеноз. Возникает преимущественно, у гипертоников и хронических курильщиков. Как начинающих, так и с приличным стажем. Обратить вспять явление возможно.
Второй тип касается окклюзии или закупорки. То есть перекрытия просвета сосуда инородным предметом. Таковым может быть холестериновая бляшка, тромб, воздушный пузырь и прочие объекты.
Основной контингент пациентов с инфарктом, лица, имеющие стенокардию в анамнезе или же курильщики, люди со значительным ожирением, сахарным диабетом. За этими группами больных наблюдают особенно тщательно.
Возможно рефлекторное сужение сосудов. Формально это все тот же атеросклероз, но протекающий сию минуту в результате непатологических факторов. Подавляющее большинство случаев связано со вхождением в холодную воду при купании. Итог — остановка сердца или инфаркт.
Дополнительную угрозу представляет нахождение в реке/озере. После резкого нарушения гемодинамики падает трофика (питание) головного мозга. Организм отвечает на это потерей сознания. Возможно утопление. Находящимся поблизости людям нужно быть настороже.
Стрессовая ситуация
Интенсивная психоэмоциональная нагрузка приводит к выбросу в кровеносное русло избыточного количества кортизола, норадреналина, гормонов гипофиза и коры надпочечников.
Возникает рефлекторное сужение коронарных артерий (спазм) с развитием гемодинамического нарушения, что может стать причиной обширного инфаркта.
Физическая перегрузка
Оказывает идентичное влияние на тело. Выброс гормонов приводит к сужению сосудов. Картина дополняется учащенным сердцебиением, более высокой кардиальной активностью.
Растет давление, артерии стенозируются дальше. Особенно рискуют недостаточно тренированные пациенты и с заболеваниями сердечнососудистой системы в анамнезе. Необходимо соизмерять свои возможности и физические потребности.
Высокие показатели АД
Инфаркт обширный развивается в результате резкого скачка артериального давления. Механизм опять идентичен. Возникает стеноз, падает интенсивность кровообращения.
Дополнительный фактор — нарушение выброса жидкой соединительной ткани в большой круг. Аортальный клапан перекрыт или же спадается недостаточно после систолы (толчка). Соответственно, кислород и питательные вещества в миокард поступают в неадекватной мере.
Ожирение
Считать значительную массу тела непосредственной причиной инфаркта неправильно. Практика давно пересмотрена в странах Европы, такие суждения сохраняют приверженцы советской школы и иже с ними.
Высокий вес действительно оказывает некоторое влияние на сердце. Развивается повышенная нагрузка, частота сокращений растет, поскольку человек постоянно переносит интенсивную физическую активность.
Этиологический (первопричинный) момент — нарушение липидного обмена. Жирные соединения откладываются на стенках сосудов, вызывают их закупорку. При перемещении и отрыве бляшки возможно полное перекрытие кровотока и стремительный летальный исход.
Нарушения со стороны церебральных структур
Центральная нервная система руководит кардиальной деятельностью, в частности выработкой электрического импульса в синусовом узле.
Как только сигналы от ЦНС ослабевают, частота сокращений падает. Отсюда недостаточный выброс крови в большой круг, а значит и поступление в кардиальные структуры окажется малым.
Причины развития такой дисфункции головного мозга представляют собой значительный пласт проблем. От вирусных инфекций, опухолей злокачественных и доброкачественных, до врожденных поражений гипоталамуса, прочих синдромов.
Разбираться в вопросе нужно с профильным хирургом.
Аритмии
Сами по себе инфаркт, тем более обширный они спровоцировать не в силах. Но вполне могут вызвать уменьшение сократительной способности миокарда. Чем закончится такой процесс — уже понятно.
Крайне редко некроз тканей может стать исходом травмы грудной клетки. Ушибы, тем более переломы провоцируют компрессию мышечного органа. Возникает механическая ишемия, которая купируется с большим трудом. Требуется срочная операция по восстановлению функциональной активности.
Перечень причин неполный. Определенную роль играют аутоиммунные факторы, но этиология состояния всегда идентична: атеросклероз коронарных артерий, снижение сократительной способности миокарда, недостаточное кровообращение в тканях и их отмирание.
Профилактика
- Проверьте свое кровяное давление дома. Высокое давление может привести к инфаркту. Сядьте и отдохните 5 минут, прежде чем измерить показания. Измеряйте артериальное давление не реже 2 раз в день в одно и то же время, например, утром и вечером.
- Бросьте курить. Никотин и другие химические вещества в сигаретах и сигарах могут вызвать повреждение легких и сердца. Электронные сигареты или бездымный табак тоже содержат никотин и не менее опасны.
- Соблюдайте диету, полезную для сердца. Здоровая для сердца диета – это пища с низким содержанием насыщенных, нездоровых жиров и натрия (соли). Она помогает снизить риск сердечных заболеваний и инсульта. Ограничьте количество потребляемых жиров до 25-35% от общей суточной калорийности. Ваш лечащий врач может порекомендовать план питания, снижающий показатели холестерина и давление.
- Ограничьте потребление натрия (соли). Слишком много натрия может повлиять на баланс жидкости. Выполняйте упражнения. Спросите своего врача о наиболее подходящем для вас плане упражнений. Упражнения укрепляют сердце, снижают АД и помогают в предотвращении инфарктов. Цель – от 30 до 60 минут активности почти каждый день.
- Поддерживайте здоровый вес. Спросите своего врача, сколько вам следует весить. Он может помочь составить безопасный план похудания, если у вас избыточный вес.
- Справляйтесь со стрессом. Стресс может увеличить риск сердечного приступа. Изучите способы контролировать стресс, например расслабление, глубокое дыхание и музыку. Поговорите с кем-нибудь о том, что вас расстраиваетИсточник: Инновационные методы профилактики инфаркта миокарда. Володькин А.А. , Заиков Г.Е. NBI-technologies, 2013. с. 103-106.
Источники:
- Инфаркт миокарда. Жмуров Д.В., Парфентева М.А., Семенова Ю.В. Colloquium-journal, 2021. с. 56-61
- Исходы повторного инфаркта миокарда. Шулаев А.В., Мурадимова З.Р., Марапов Д.И., Закиров И.К., Мазитов М.Р. Практическая медицина, 2021. с. 142-144
- Осложнения инфаркта миокарда у пожилых. Халмухамедов Б.Т. Евразийский кардиологический журнал, 2021. с. 29-30
- К вопросу гипердиагностики инфаркта миокарда. Ким А.О., Каусова Г.К. Вестник Казахского Национального медицинского университета, 2018. с. 28-29
- Инновационные методы профилактики инфаркта миокарда. Володькин А.А. , Заиков Г.Е. NBI-technologies, 2013. с. 103-106
Факторы риска
К неизменяемым факторам относятся:
- возраст (риск увеличивается с возрастом);
- пол (у мужчин риск инфаркта выше, у женщин он возрастает и приближается к «мужским» показателям в постменопаузальном периоде);
- генетическая предрасположенность (заболевания сердца у близких родственников);
- расовая принадлежность (например, у афроамериканцев риск выше).
Модифицируемые (изменяемые) факторы риска, т. е. факторы, на которые человек может повлиять:
- курение (если вы курите, важно избавиться от этой привычки);
- ограничение употребления алкогольных напитков;
- контроль уровня холестерина, высокого артериального давления, диабета (с помощью правильного питания, физической нагрузки, лекарств);
- занятия спортом, любая физическая нагрузка (прогулки, велосипед, кардиоупражнения);
- поддержание нормального веса;
- здоровая диета (фрукты, овощи, цельнозерновые продукты, нежирное мясо и молоко, снижение количества потребляемой соли, исключение жареной и обработанной пищи, продуктов, содержащих насыщенные и гидрогенизированные жиры, умеренное потребление сладостей, выпечки);
- избежание стрессов.