Виды и специфические симптомы
Заболевание бывает нескольких видов и каждый из них имеет свои причины и признаки.
Железодефицитная анемия
— самый распространенный вид, возникает при дефиците железа в организме. Признаки — одышка при нагрузках, учащенное сердцебиение, шум в ушах, бледная и сухая кожа, трещинки в углах губ, хрупкие ногти.
В12 и В9-дефицитные анемии
— возникают при дефиците витаминов В12 и фолиевой кислоты. Признаки — ухудшение умственной деятельности, нарушения в работе центральной нервной системы, неуверенная походка, пониженное осязание.
Гемолитическая
— характеризуется ускоренным разрушением эритроцитов, у новорожденных возникает в результате конфликта эритроцитов матери и ребенка.
Апластическая и гипопластическая анемия
— заболевание, связанное с нарушением работы кроветворной функции костного мозга.
Постгеморрагическая
— результат потери крови. Может быть острой (при травмах и операциях) или хронической (при некоторых видах внутренних заболеваний).
Серповидноклеточная анемия
— результат генетического дефекта, при котором эритроциты принимают серповидную форму. Признаки — общая слабость, повышенная утомляемость, склонность к образованию тромбов, боли в суставах и брюшной полости.
Наследственная талассемия
— самая тяжелый вид, обусловленный генетическими нарушениями.
Каждый вид по своему опасен для человека, так как дефицит железа негативно сказывается на работе всех его органов.
Почему изменяется состав крови
Развивается анемия под влиянием многих провоцирующих факторов. К их числу следует отнести:
- генетические заболевания красного костного мозга;
- дефицит железа, витамина В12, фолиевой и аскорбиновой кислоты;
- травмы, обширные ожоги или обморожения кожи;
- врожденные или приобретенные патологии почек;
- заболевания печени (гепатит, цирроз);
- болезни органов пищеварения (колиты, язвы, гастриты);
- онкологические образования;
- поражение внутренних органов вирусными или бактериальными инфекциями;
- химические или пищевые отравления организма.
Вышеописанные состояния негативно влияют на качественный или количественный состав крови, ведут к нарушению образования красных кровяных телец, дефициту гемоглобина.
Дефицит эритроцитов и гемоглобина возникает при многих заболеваниях
Важно! Только своевременное лечение малокровия поможет сохранить здоровье и предотвратить многие негативные последствия.
Степень тяжести анемии определяется концентрацией гемоглобина в крови.
- 1 степени (легкая) — уровень гемоглобина на 20% ниже нормы: 90 — 120 г/л, появляется легкая слабость, быстрая утомляемость, снижается концентрация внимания.
- 2 степени (средняя) — гемоглобин ниже нормы на 20-40 %(70-89 г/л), возникает одышка, учащенное сердцебиение, нарушаются сон и аппетит, шумы в ушах и частые головные боли.
- 3 степени (самая тяжелая) — гемоглобин ниже нормы более, чем на 40% (менее 70 г/л), возникают признаки сердечной недостаточности, лечение рекомендуется проводить в стационаре.
Механизм развития заболевания
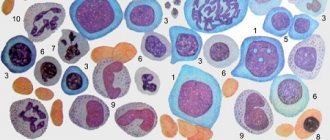
Эритроциты синтезируются тканями красного костного мозга. В этом процессе берут участие белковые и не белковые фракции, а также специальный гормон, который производится почками (эритропоэтин). Роль эритроцитов очень важная, так как эти клетки переносят по тканям организма кислород и питательные вещества, одновременно осуществляя выведение углекислого газа и продуктов распада. Период активного функционирования составляет 90–120 суток, после чего красные клетки утилизируются в селезенке.
Наполнены эритроциты специальным белком – гемоглобином, содержащим железо. Именно он окрашивает клетки в красный оттенок. Гемоглобин необходим для осуществления дыхательной функции. Благодаря ему, молекулы кислорода разносятся по всем тканям и внутренним органам человека. При уменьшении количества эритроцитов и гемоглобина в крови развивается малокровие, сопровождающееся многими негативными симптомами. В медицинской практике различают 3 степени анемии, каждая из которых влечет за собой определенные клинические признаки.
Лечение анемии
Эффективное лечение невозможно без точной диагностики и выявления причины малокровия.
Методы обследования:
- анамнез;
- общий анализ крови;
- биохимический анализ крови;
- общий клинический анализ мочи;
- компьютерная томография;
- эндоскопия;
- ректоскопия;
- УЗИ (для женщин).
В медицинском можно получить квалифицированную консультацию терапевта и провести на месте все необходимые анализы и любые дополнительные тесты.
Поделитесь статьёй в соцсетях:
Классификация малокровия по тяжести течения
Понятие «малокровие» включает в себя несколько видов болезни, каждый из которых имеет свои стадии развития. Классификация анемии по степени тяжести зависит от причин возникновения патологии. Рассмотрим подробно каждый из видов.
Железодефицитная анемия
Этот вид патологии сопровождается уменьшением количества железа в крови человека (гипохромная анемия). У пациента с таким состоянием отмечается снижение гемоглобина и цветового показателя крови. Наиболее часто малокровие, сопровождающееся недостатком железа, возникает у людей, не употребляющих мяса, беременных женщин, у больных с пороками сердца, а также вследствие потери большого количества крови (при травмах, внутренних кровотечениях или во время хирургического вмешательства).
Степени заболевания:
- первая – часто остается без особого внимания. Пациент может испытывать периодические головные боли, недомогание, быструю утомляемость;
- вторая – вызывает нарушение памяти, внимания, головокружения, сонливость. Анемия второй степени этого вида часто характеризуется отдышкой, учащенным сердцебиением;
- третья – влечет за собой развитие ярко выраженной симптоматики. Больного беспокоит расстройство сна, утрата трудоспособности, хроническая усталость, выпадение волос, ломкость ногтей, шелушение кожи, проблемы с деснами.
Люди на последней стадии развития железодефицитной анемии жалуются на частые судороги конечностей, например, при ходьбе или подъеме по лестнице. При обнаружении таких проявлений рекомендуется немедленно обращаться к врачу, так как течение патологии со временем только усугубляется.
В12-дефицитная анемия
Анемия этого типа вызвана недостатком витамина В12 в организме. При постановке диагноза у пациента обнаруживается повышенное количество клеток, предшественников эритроцитов – мегалобластов. При этом принято говорить о гиперхромном виде малокровия. Среди основных причин болезни можно выделить недостаточное поступление В12 с пищей, болезни пищеварительного тракта, состояния, при которых организм требует повышенного количества витамина (интенсивные физические нагрузки, быстрый рост, многоплодная беременность).
В12-дефицитная анемия имеет несколько степеней тяжести
Степени тяжести В12-дефицитной анемии:
- первая – характеризуется слабостью, головными болями, головокружениями, повышенной утомляемостью;
- вторая – вызывает желтый окрас кожных покровов, учащенное сердцебиение, отдышку, тахикардию, повышение артериального давления. Кроме этого, анемия 2 степени вызывает потерю аппетита, снижение веса, боли в области кишечника, образование язв в ротовой полости;
- третья – сопровождается присоединением различных расстройств невралгического характера. Кроме вышеописанных признаков, больные отметают мышечную слабость, дрожание и онемение конечностей, атрофию мышц ног.
Лечение анемии этого типа проводится с помощью устранения основного заболевания, повлекшего за собой нарушение состава крови, и соблюдения лечебной диеты.
Средняя степень
При железодефицитной анемии у большинства больных снижение Hb относительно умеренное (до 85 − 114 г/л), значительно реже развивается более выраженное – до 60 − 84 г/л. Анемия в этой стадии может проявляться такими клиническими симптомами:
- слабость, утомляемость;
- одышка, сердцебиение при нагрузке;
- головокружение, потемнение в глазах при быстром вставании и в душном помещении;
- пульсация в висках, шее;
- головная боль;
- возможно ослабление внимания, ухудшение памяти, снижение умственной работоспособности;
- утяжеляется течение ишемической болезни сердца;
- бледность кожи и слизистых.
У части больных с железодефицитной анемией описывается связь с синдромом «беспокойных ног». Он характеризуется потребностью двигать ногами из-за возникающего в них ощущения дискомфорта, в основном в вечернее и ночное время. Появление сердцебиения будет характеризовать переход в стадию выраженного анемического синдрома.
Анемия… Всегда ли это из-за гастрита и нехватки железа?
Анемия не является самостоятельной патологией, это симптом, который сопутствует ряду болезней, которые не всегда связаны с системой кроветворения. Так, анемия часто встречается при заболеваниях ЖКТ, болезнях обмена веществ, когда нарушено усвоение железа или витамина В12. Анемию диагностируют при снижении концентрации гемоглобина в крови, уменьшении количества эритроцитов или изменении их качественного состава.
Симптомы и опасность анемии
Здоровое сердце
Функциональные методы обследования, лабораторная и другие виды диагностики, подобранные специально с учетом возраста, общего здоровья и индивидуальных особенностей, позволяют за 1-2 дня без лишних временных и финансовых трат получить полную картину здоровья сердечно-сосудистой системы.
Основная задача эритроцитов — транспортировка кислорода к тканям. Если в эритроцитах или гемоглобине изъяны или их концентрация недостаточная, организм страдает от кислородного голодания. Так как только в присутствии кислорода становится возможной выработка энергии. Другими словами организму просто не хватает сил, чтобы жить и функционировать нормально. Отсюда и проявления заболевания, опытный доктор заподозрит анемию уже на основе осмотра врачом:
- синюшность кожных покровов и слизистых;
- одышка при незначительных нагрузках (организм так восполняет нехватку кислорода, стараясь вдохнуть больше воздуха);
- выпадение и истончение волос;
- плохое состояние ногтей (ломкость, тонкость, слоение);
- тахикардия и ощущение сердцебиения даже при незначительных нагрузках;
- нарушения памяти, снижение работоспособности, нарушения сна и другие неврологические симптомы такие как вялость, апатия, нервозность;
- “мушки” перед глазами;
- головокружение при резкой смене положения
При серьезных анемиях возникают боли в сердце, отечность конечностей, боли в конечностях, вплоть до судорог и перемежающейся хромоты. Могут присутствовать пищевые извращения — желание горького, поедание льда, песка, земли.
Дети с анемией отстают в росте и развитии, у женщин появляются нарушения менструального цикла, возникают проблемы с зачатием (в том числе выкидыши).
Острые анемии лечатся легко, зачастую достаточно только коррекции питания. Они возникают после кровопотерь (травмы, операции). Острой анемией можно назвать и анемию у беременных (если до беременности у женщины никогда не было анемии). ВОЗ допускает естественное снижение гемоглобина в третьем триместре до 105 г/л, а в первых двух до 110 г/л. Если питание плода не нарушено, женщина не предъявляет жалоб, ее рацион полноценен, нередко врач не назначает лечения, контролируя лишь уровень гемоглобина. Сейчас стали модными различные диеты, в том числе и с полным исключением животной пищи, это способствует росту железодефицитных анемий среди здоровых людей.
В12 дефицитная анемия
Считается относительно простой формой, эритроциты и молекулы гемоглобина не изменены, кроветворение в норме, но из-за нехватки витамина В12 возникает анемия. При этом нехватка должна быть хронической, только через 5-6 лет после прекращения или снижения поступления витамина В 12 возникает анемия. Если своевременно не выявить такую анемию и не компенсировать нехватку витамина В12, то меняется тип кроветворения, что чревато уже серьезными нарушениями. Чаще всего В12 дефицитная анемия возникает при заболеваниях ЖКТ:
- воспалительные и атрофические заболевания кишечника и желудка;
- операции на ЖКТ с частичным или полной резекцией одного из участков;
- паразиты (ленточные черви и др);
- заболевания печени;
- постоянный прием некоторых препаратов (например, противосудорожных).
Кроме того, подобная анемия сопровождает другие болезни крови — лейкоз, эритромиелоз.
Что делать: в первую очередь сдать развернутый анализ крови, гематолог увидит изменения, соберет анамнез и если нужно привлечет других специалистов — чаще всего это гастроэнтеролог и инфекционист-паразитолог. Этот вид анемии хорошо поддается лечению или компенсации за исключением, если речь идет об онкологических болезнях крови.
Ранее В12 дефицитная анемия наблюдалась у детей, которые были вскормлены козьим или порошковым молоком. Сегодня даже дети на искусственном питании, получая смеси, защищены от анемии.
Основная опасность: длительный бессимптомный период. Если у вас есть болезни ЖКТ, вы часто едите рыбу или мясо слабой прожарки, присутствуют “проблемы” с печенью, регулярно сдавайте развернутый анализ крови.
Железодефицитная анемия
Основная причина — потеря железа со скрытыми кровотечениями или его нехватка в пище. Врожденный дефицит железа и нарушения его транспортировки встречаются редко. Длительные обильные менструации у женщин истощают организм, они не являются нормой, запас железа не успевает восполняться. Вторая причина — хронические незначительные кровотечения ЖКТ — их выявляют по анализам на скрытую кровь в кале. Инфекционные заболевания, серьезные ожоги могут способствовать развитию железодефицитной анемии. Еще одна причина — нарушение питания, особенно опасно это в детском возрасте в период активного роста — от рождения до 2-3 лет, когда организм активно накапливает, но и не менее активно расходует железо. Вторым этапом является пубертат — у девочек начинаются менструации.
Ранее считалось, что гастрит одна из причин железодефицитной анемии, нет, атрофический гастрит возникает в ответ на нехватку железа.
Для диагностики мало сдать анализ крови, нужно узнать на какой стадии находится анемия. Так как вначале организм использует тканевое железо, в анализах в этом случае будет норма. Нужно еще сдать анализ на сывороточное железо, ферритин и трансферрин.
При своевременном выявлении обычно прогноз благоприятный, пациент либо излечивается полностью, либо принимает препараты железа по назначенной схеме. Конечно, рекомендуется изменить и рацион, выбирая сбалансированное питание, насыщенное микроэлементами, витаминами и не отказываясь от белковой пищи.
Анемии, связанные с нарушениями в эритроцитах и гемоглобине
Именно эти анемии являются хроническими патологиями, наиболее тяжелые из них связаны с неспособностью костного мозга к регенерации:
апластическая анемия (костный мозг продуцирует недостаточное количество клеток крови). В тяжелых случаях требуется пересадка костного мозга. Угнетение костного мозга может быть врожденным или приобретенным. Основные причины:
- отравление химическими веществами (в частности тяжелыми металлами);
- ионизирующее излучение (радиация);
- прием лекарственных препаратов (в некоторых случаях апластическая анемия наблюдается лишь во время приема лекарств, в других может носить стойкий характер)
- инфекционные заболевания (тяжелые инфекции в группах риска)
- аутоиммунные заболевания.
гемолитические анемии связаны с усиленным разрушением эритроцитов. Обычно нарушено строение эритроцита, имеется дефицит ферментов, есть нарушения в молекуле гемоглобина — эти анемии врожденные и часто являются наследственными. Приобретенные гемолитические анемии чаще всего возникают при токсическом воздействии гемолитических ядов, иммунных заболеваниях, нередко гемолитическими анемиями осложняются операции по протезированию сердечных клапанов. Ярким примером гемолитической анемии является желтуха новорожденных — антитела матери разрушают эритроциты плода, как правило, прогноз благоприятный, но некоторым детям требуется переливание крови — как только антитела покидают организм, функции кроветворения полностью восстанавливаются. Иногда гемолитическая анемия может быть единственным проявлением лимфомы.
Это краткий экскурс по анемиям, на самом деле их классификация достаточно сложная, но первые две представляют действительную угрозу для группы здоровых людей, так как диагностируются слишком поздно. Не всегда терапевт предложит сдать расширенные анализы, провести биохимические исследования.
Что делать? Регулярный контроль анализов крови и плановые посещения врача — этого достаточно для людей, которые относятся к здоровым. Если вы входите в группу риска, то врач определит тактику лечения, учитывая данные диагностики.
Какие анализы сдают при подозрении на анемию (минимальный перечень)
- Прелатентный дефицит железа:
- Ферритин либо снижен, либо есть тенденция к снижению
- Трансферрин и процент насыщения трансферрина в пределах нормы
- Железо в пределах нормы
- Общий анализ крови и содержание гемоглобина в эритроцитах в пределах нормы
Латентный дефицит железа
- Ферритин снижен у женщин<10мкг/л, у мужчин <20мкг/л
- Трансферрин > 4г/л;
- Насыщение трансферрина у женщин <15%, у мужчин <20%
- Железо у женщин <8мкмоль/л у мужчин <11 мкмоль/л
- Общий анализ крови и содержание гемоглобина в эритроцитах в пределах нормы
Дефицит железа
- Ферритин снижен у женщин<10мкг/л, у мужчин <20мкг/л
- Трансферрин > 4г/л;
- Насыщение трансферрина у женщин <15%, у мужчин <20%
- Железо у женщин <8мкмоль/л у мужчин < 11 мкмоль/л
- содержание гемоглобина в эритроцитах <80fl
- гемоглобин 100-120 г/л
У нас можно сдать анализ крови без обязательного посещения врача, но при этом вы можете записаться на прием к терапевту или гематологу для расширенной консультации, если в анализе имеются отклонения. При этом опасность самодиагностики в том, что одного базового анализа может быть недостаточно, вы ведь помните, что некоторые анемии начинают проявляться только через 5-7 лет
Прогноз и профилактика железодефицитной анемии
В большинстве случаев железодефицитная анемия поддается успешной коррекции. Однако при неустраненной причине железодефицит может повторяться или прогрессировать. Железодефицитная анемия у детей раннего и младшего возраста может вызывать задержку психомоторного и интеллектуального развития.
В целях профилактики железодефицитной анемии необходим ежегодный контроль параметров клинического анализа крови, полноценное питание с достаточным содержанием железа, своевременная ликвидация источников кровопотери в организме. Лицам групп риска может быть показан профилактический прием железосодержащих препаратов.
Лечение ЖДА
К основным принципам терапии железодефицитной анемии относятся устранение причины, вызвавшей железодефицит, коррекция рациона питания, восполнение железодефицита в организме.
- Диета при железодефицитной анемии представляет собой употребление продуктов, богатых железом. Пациентам показано полноценное питание с обязательным включением в рацион продуктов, содержащих гемовое железо (телятины, говядины, баранины, мяса кролика, печени, языка). Из растительных продуктов богаты железом фасоль, бобы, чечевица, горох, шпинат, цветная капуста, картофель, морковь, свекла, бананы, абрикосы, персики, яблоки, черника, малина, клубника, миндаль и грецкие орехи. Следует помнить, что усилению всасывания железа в ЖКТ способствует аскорбиновая кислота, которая содержится в болгарском перце, капусте, шиповнике, смородине, цитрусовых, щавеле, а ухудшают всасывание железа — оксалаты и полифенолы (кофе, чай, соевый протеин, молоко, шоколад), кальций, пищевые волокна и другие вещества. Однако сколько бы мы ни ели мяса, в кровь из него за сутки попадет всего 2,5 мг железа — именно столько способен усвоить организм. А из железосодержащих комплексов всасывается в 15—20 раз больше — вот почему с помощью одной только диеты проблему анемии не всегда получается решить, в связи с чем назначаются железосодержащие препараты
- Пероральные препараты железа отличаются от других лекарственных средств особыми правилами приема: — железосодержащие препараты короткого действия не употребляют непосредственно перед едой и во время ее. Лекарство принимают спустя 15- 20 минут после приема пищи или в паузе между приемами, пролонгированные лекарственные средства (сорбифер дурулес, тардиферрон-ретард и др.) можно принимать и перед едой, и на ночь (1-2 раза в сутки); — препараты железа не запиваются молоком и напитками на основе молока (кефир, ряженка, простокваша) – они содержат кальций, который будет тормозить всасывание железа — таблетки (за исключением жевательных), драже и капсулы не разжевываются, проглатываются целиком и запиваются большим количеством воды, отваром шиповника или осветленным соком без мякоти Пероральные препараты железа (в таблетках, каплях, сиропе, растворе) являются стартовым лечением при анемии легкой и средней тяжести, при наличии беременности прием согласуется с акушером-гинекологом. Длительность лечения составляет 4–8 недель до нормализации уровня гемоглобина, затем препарат принимают в течение 4–6 недель в половинной дозе. Наиболее часто назначаются: — сорбифер дурулес/фенюльс 100 мг по 1-2 таблетки 1-2 раза в сутки до восстановления уровня гемоглобина (у беременных для профилактики 1 таблетка 1 раз в сутки, для лечения 1 таблетка 2 раза в сутки) — ферретаб комп. 1 капсула в сутки, максимально до 2-3 капсул в сутки в 2 приема, минимальный срок приема 4 недели — мальтофер/актиферрин бывает в трех лекарственных формах (капли, сироп, таблетки), прием по 40-120 капель/10-30 мл сиропа/1-3 таблетки в сутки в 1-2 приема — тардиферрон 80 мг по 1-2 таблетки в сутки, беременным женщинам по 1 таблетке в сутки II-III триместр — тотема (комбинированный препарат железа, меди и марганца) по 2-4 ампулы в сутки, раствор разводят в 1 стакане воды, прием в течение 3-6 месяцев — ферлатум 15 мл 1-2 флакона в день в 2 приема
- Инъекционные препараты железа (венофер, ликфер, космофер, ферринжект) используются исключительно в стационаре (необходимо иметь возможность оказания противошоковой помощи), противопоказаны при беременности и лактации
- Гемотрансфузия (переливание эритроцитсодержащих компонентов крови) производится при тяжелой анемии, по строгим показаниям и в условиях стационара.
Анемия легкой степени тяжести
Анемия длительно может не вызывать каких-либо клинических проявлений. Железодефицитное состояние наблюдается у 30 % женщин, в некоторых государствах этот показатель достигает 70 %. Высокий показатель пациенток с анемическим синдромом в нашей стране связан большим числом родов, низким содержанием мяса в рационе.
При железодефицитной анемии термин «анемия легкой степени» употребляется некорректно: если анемия выявлена, дефицит железа уже прогрессирует. Лечение препаратами железа на этой стадии проводить необходимо, так как недостаток микроэлемента имеет последствия, даже когда анемия клинически не проявляется.
Наряду с железодефицитной анемией выделяют железодефицитное состояние без анемии. Это сидеропения – пониженное содержание железа в плазме крови, уменьшение содержания железа в запасах при нормальных показателях гемоглобина и числа эритроцитов. Скрытый дефицит железа – это стадия, предшествующая железодефицитной анемии. Если нет восполнения недостатка железа, рано или поздно наступает анемия.
Что такое гемоглобин
Гемоглобин (Hb) – это красный железосодержащий пигмент крови. Он является основным компонентом эритроцитов и составляет 35 % от их общей массы. Это сложный белок, состоящий из гема (небелковая часть, комплекс железа с протопорфирином) и глобина, белкового компонента. Основные функции гемоглобина:
- переносить кислород от легких к тканям;
- выводить углекислый газ из организма;
- регулировать кислотно-основное состояние (обеспечивать нормальное течение окислительно-восстановительных процессов в плазме крови).
Существуют физиологические и патологические виды гемоглобина. Они различаются по аминокислотному составу глобина, физическим свойствам и сродству к кислороду. К физиологическим гемоглобинам относятся НЬ А (гемоглобин взрослого) и Hb F. Основная масса гемоглобина у взрослого человека состоит из следующих фракций:
- Hb A1 (96−98 %) – главный;
- Hb A2 (2−3 %) – медленный;
- Hb F (1−2 %).
Гемоглобин F – плодный (фетальный). Он составляет основную массу Hb плода. У новорожденных его часть составляет 60 − 80 %. К пятому месяцу жизни его количество снижается до 10 %. А ко второму году жизни ребенка гемоглобин F исчезает практически полностью.
Гемоглобин A появляется у плода на сроке 12 недель. У взрослого он составляет основную массу. Изменение соотношения типов гемоглобина в крови в клинической практике используют для диагностики различных патологических состояний. Гемоглобин F в концентрации до 10% можно обнаружить при апластической, мегалобластной анемиях.
Помимо физиологических гемоглобинов, существуют несколько патологических разновидностей гемоглобина, отличающихся друг от друга физико-химическими качествами: B(S), С, D, E, G, H, I, Y, К, L, M, N, О, Р и Q. Патологические гемоглобины возникают в результате врожденного, передаваемого по наследству дефекта образования гемоглобина. Изменения молекулярной структуры Hb (нарушение синтеза цепей глобина) являются основой развития гемоглобинопатий. Это «молекулярные» болезни. Гемоглобинопатии (гемоглобинозы) могут являться причиной развития тяжелых стадий анемий гемолитического типа. Наиболее распространена гемоглобинопатия S — серповидно-клеточная анемия.
Уровень гемоглобина в крови у здоровых лиц составляет 132 – 164 г/л у мужчин и 115 – 145 г/л у женщин. Возрастные изменения в содержании гемоглобина приведены в Таблице 1. Таблица 1
| Возраст | Эритроциты, × 10 12 /л | Гемоглобин, г/л | Ретикулоциты (молодые эритроциты), % |
| Новорожденные | 6,0 | 210,0 | 20,0 |
| 2 – 4 недели | 5,3 | 170,6 | 14,0 |
| 1 –3 месяца | 4,4 | 132,6 | 13,0 |
| 4 – 6 месяцев | 4,3 | 129,2 | 12,0 |
| 7 – 12 месяцев | 4,6 | 127,5 | 10,0 |
| Старше 2 лет | 4,2 – 4,7 | 116 – 135,0 | 7,0 |
| Взрослые: | 2 – 12,0 | ||
| мужчины | 4,0 – 5,1 | 132 – 164,0 | |
| женщины | 3,7 – 4,7 | 115 – 145,0 |
Определение концентрации гемоглобина в крови играет важнейшую роль в диагностике анемий. Заключение о наличии анемии основывается на результатах определения уровня гемоглобина и гематокритной величины Ht (часть объема крови, приходящаяся на эритроциты):
- для мужчин — снижение концентрации Hb ниже 140 г/л и показателя Ht менее 42 %;
- для женщин — менее 120 г/л и 37 % соответственно.
Концентрация гемоглобина в крови может повышаться до 180 − 220 г/л и выше:
- при опухолевых болезнях клеток костного мозга, повышенном образовании эритроцитов – эритремия;
- при симптоматическом повышении числа эритроцитов и гемоглобина (эритроцитоз), которое бывает при различных состояниях.
Изменения концентрации гемоглобина при различных заболеваниях представлены в таблице 2. Таблица 2
| Повышение концентрации Hb | Сниженная концентрация |
|
|
При некоторых заболеваниях наблюдается ложное повышение концентрации гемоглобина в крови. Исследование концентрации гемоглобина в динамике дает важную информацию о клиническом течении заболевания и эффективности лечения.
Причины железодефицитной анемии (ЖДА)
- недостаточное поступление железа с пищей: голодание, вегетарианство или обедненная железом и белком диета, соблюдаемая длительное время. У детей на грудном вскармливании причиной может быть железодефицитная анемия матери, ранний перевод на искусственное вскармливание, позднее введение прикорма
- нарушение всасывания железа: энтерит (воспаление слизистой тонкой кишки, вызванное инфекцией или глистной инвазией), гастриты и язвенная болезнь желудка и двенадцатиперстной кишки; наследственные заболевания (муковисцидоз и целиакия); аутоиммунное поражение слизистой кишечника и возможно желудка (болезнь Крона); состояние после удаления желудка и/или двенадцатиперстной кишки; рак желудка и кишечника
- хронические кровопотерь. Это самая основная причина. Сюда относятся потери вследствие: язвенной болезни желудка и двенадцатиперстной кишки, неспецифического язвенного колита, болезни Крона, геморроя и анальных трещин, полипоза кишечника, кровотечений из распадающихся опухолей любой локализации и варикознорасширенных вен пищевода; геморрагического васкулита; легочных кровотечений, гемосидероза легких; хронического пиелонефрита, поликистоза и рака почек, мочевого пузыря; потери при гемодиализе; миомs матки, эндометриоза, гиперполименореи, рака шейки матки; носовых кровотечений
- врожденный недостаток железа в организме (недоношенность, рождение от многоплодной беременности, тяжелая железодефицитная анемия у матери, патологические кровотечения во время беременности и родов, фетоплацентарная недостаточность)
- алкоголизм (повреждается слизистая желудка и кишечника, затрудняя всасывание железа)
- применение лекарственных средств: нестероидные противовоспалительные средства (диклофенак, ибупрофен, аспирин) уменьшают вязкость крови и могут способствовать возникновению кровотечений, кроме того эти препараты могут провоцировать возникновение язв желудка и двенадцатиперстной кишки; антациды (альмагель, гастал, ренни) уменьшают продукцию соляной кислоты, которая необходима для эффективного всасывания железа; железосвязывающие препараты (десферал), эти препараты связывают и выводят свободное железо и железо в составе ферритина и трансферрина, и при передозировке могут приводить к железодефицитным состояниям
- донорство (при донациях чаще 4х раз в год развивается железодефицитное состояние)
- нарушение синтеза трансферрина. Трансферрин – это транспортный белок железа, который синтезируется в печени
В норме уровень гемоглобина в крови: у женщин – 120-140 г/л, у мужчин – 130-160 г/л
Методы диагностики
Для определения стадии анемии Всемирная организация здравоохранения рекомендует использовать следующие методы:
- измерение цианметгемоглобина;
- система HemoCue®.
При методе измерения цианметгемоглобина фиксированное количество крови растворяется в реактиве и концентрация гемоглобина определяется через установленный интервал времени с помощью точного, хорошо откалиброванного фотометра. Измерение цианметгемоглобина является стандартным лабораторным методом количественного определения гемоглобина.
Система HemoCue® основана на методе цианметгемоглобина и показала стабильность и надежность при использовании в полевых условиях. При определении концентраций гемоглобина следует также учитывать источник пробы крови. Некоторые исследования свидетельствуют, что значения гемоглобина, измеренные из проб капиллярной крови, выше, чем измеренные из проб венозной крови, что может привести к ложноположительным результатам.