Всасывание железа
Ежедневная потребность организма в железе у женщин 1,5-2 мг. В желудочно-кишечном тракте у здорового человека всасывается только 10% от общего количества железа, съеденного с пищей (1–2 мг). Улучшают всасывание железа: аскорбиновая кислота, фруктоза, цитраты, содержащиеся в свежих фруктовых соках, бананах, красных бобах, цветной капусте. Уменьшают всасывание железа из пищи: фосфаты, дубящие вещества, комплексные полисахариды, полифенолы, оксалаты, содержащиеся в крупах, яйцах, сыре, чай. Действие чая, содержащего танин, особенно поразительно: при его употреблении усвоение железа шестикратно снижается (до 2%).
В пищевых продуктах содержится 2 типа железа — гемовое (органическое) и негемовое (неорганическое). Наиболее полно всасывается гемовое железо. Такое железо содержится в нежирных сортах мяса, рыбы, птицы. Поглощение железа из продуктов животного происхождения варьирует от 6% до 22%, в то время как из растительной пищи усваивается около 1% железа. Подавляют всасывание железа жиры (сало, масло сливочное и растительное), соевый протеин, кофе, молочные продукты.
В организме человека содержится около 3-4 г железа, из которых 70% – жизненно необходимое, активное, 30% – депонированное в тканях и 0,1% – транспортное. Основная масса железа сконцентрирована в гемоглобине (около 1500-3000 мг). В депо (ферритин и гемосидерин внутренних органов) находится от 500 до 1500 мг, в миоглобине и различных дыхательных ферментах – не более 500 мг.
«Мы живем, потому что дышим…»
…и огромную роль в этом играет именно железо, причем на уровне клеток. В организме взрослого человека содержится в среднем 5 граммов железа. Большая его часть находится в составе гемоглобина, осуществляющего транспорт кислорода во все органы и ткани, до 10% – в миоглобине, «кислородной подушке» для скелетных мышц и миокарда. Примерно четверть всего количества железа наш организм держит про запас – в печени, мышцах, селезенке, костном мозге. А 1 % минерала содержится в особых ферментах, обеспечивающих процессы клеточного «дыхания». Положение у железа более чем привилегированное. У него даже есть свое личное «такси» — белок трансферрин, который «подвозит» металл непосредственно к местам использования.
Причины дефицита железа:
1.Повышенная потребность организма в железе при беременности
За период беременности организм женщины тратит более 1000 мг железа.Потребность женщины в железе во время беременности может достигать 15-18 мг/сут, в то время как вне беременности ежедневная потребность составляет около 2 мг. Это приводит к уменьшению депонированного железа у всех женщин к концу беременности. Для восстановления запасов железа, расходуемого в течение беременности, родов и грудного вскармливания, требуется не менее 2-3 лет.
2.Алиментарный дефицит железа.
Этот вид дефицита железа встречается при недостаточном его поступлении с продуктами питания: вегетарианство, увлечение диетами с низким содержанием животных белков. При беременности вегетарианская диета недопустима.
- 3.Наличие патологического фона для развития анемии
- использование внутриматочных контрацептивов (они увеличивают менструальные кровопотери);
- эндометриоз
- миома матки
- аномальные маточные кровотечения;
- гинекологические заболевания, сопровождающиеся кровотечением;
- обильные и длительные менструации;
- гипотиреоз и дисфункция щитовидной железы;
- заболевания желудочно-кишечного тракта (язвенная болезнь желудка и двенадцатиперстной кишки, эрозивный гастрит, неспецифический язвенный колит и др.);
- заболевания почек и мочевыводящих путей (хронический пиелонефрит, гломерулонефрит и др.);
- многократные беременности и роды (более трех) с интервалом между родами менее двух лет;
- многоплодие;
- беременность, наступившая на фоне лактации;
- частые аборты и самопроизвольное прерывание беременности, предшествовавшие данной беременности;
- очаги хронической инфекции.
Особенности течения беременности на ранних сроках
- рвота беременных;
- кровотечения.
- 5. Период полового созревания и роста
- 6. Резорбционная недостаточность железа
Этот вид анемии обусловлен снижением зоны всасывания железа при гастритах, дуоденитах, энтеритах, резекции желудка и обширных участков тонкой кишки.
Введение
Анемия — глобальная мировая проблема: примерно 25–30% людей страдают этим заболеванием, при этом половина всех анемий обусловлена дефицитом железа [1, 2]. Диагностическими критериями анемии, по данным ВОЗ, являются показатели гемоглобина ниже 130 г/л у мужчин всех возрастов и женщин в постменопаузе, для небеременных женщин репродуктивного возраста менее 120 г/л, для беременных — менее 110 г/л. Эти стандарты ВОЗ используются врачами большинства стран в целях профессиональной согласованности [3, 4].
По степени тяжести, в соответствии c уровнем гемоглобина (Hb), выделяют анемию легкой степени (Hb≥90 г/л), средней степени (Hb 90–70 г/л), тяжелой степени (Hb 69–50 г/л) и крайне тяжелую анемию (<50 г/л) [5, 6].
Железодефицитная анемия (ЖДА) — приобретенное заболевание, которое характеризуется сниженным содержанием железа в сыворотке крови, тканевых депо, костном мозге, в результате чего развиваются гипохромия и трофические расстройства в тканях [7–9]. ЖДА — одно из самых распространенных патологических состояний в мире, а у женщин детородного возраста оно стоит на первом месте по встречаемости [7].
Осложнения беременности при железодефицитной анемии
Анемия беременных является патологическим фоном, который способствует развитию целого ряда осложнений беременности и родов.
- Преждевременной отслойки нормально расположенной плаценты, аномалий родовой деятельности.
- Увеличению кровопотери в родах и кровотечениям — у 10% женщин.
- В 8–12% случаев послеродовой период осложняется гнойно-септическими заболеваниями, субъинволюцией матки.
- Выявлено нарушение лактации, причем наблюдаются как количественные, так и качественные изменения грудного молока.
- Неблагоприятное влияние на состояние плода: способствует развитию синдрома задержки развития плода, хронической гипоксии плода.
- Снижение адаптации новорожденных в раннем неонатальном периоде регистрируется в половине случаев.
Лечение ЖДА
Целью лечения ЖДА является пополнение запаса железа в количестве, необходимом для нормализации уровня гемоглобина (у женщин 120–140 г/л) и восполнения тканевых запасов железа (СФ>40–60 мкг/л). Для лечения и профилактики используют пероральные препараты солей железа, наиболее часто — сульфат железа, в последние годы активно применяются также железа фумарат, железа глюконат или комбинированные препараты. Количественный и качественный состав лекарственных препаратов железа сильно варьирует, в зависимости от этого препараты делятся на высоко- и низкодозированные, односоставные и комбинированные. В соответствии с рекомендацией ВОЗ оптимальная доза железа для лечения ЖДА составляет 120 мг/сут, для профилактики железодефицита — 60 мг/сут [7]. Примерно у 20% пациентов на фоне лечения развиваются понос или запор, которые купируют симптоматической терапией. Признаки раздражения желудка, такие как тошнота и дискомфорт в эпигастральной области, минимизируют, принимая препараты железа во время еды или снижая их дозу. Применение высокодозированных препаратов железа сопровождается увеличением частоты побочных эффектов со стороны ЖКТ. Длительность лечения определяется глубиной исходного железодефицита и может варьировать от 1 мес. до 3 мес. [6–9, 19].
В настоящее время накапливаются доказательства того, что низкодозированные препараты железа, применяемые короткими курсами (2 нед. в месяц) или в альтернативном режиме (через день в течение месяца), имеют более высокую эффективность и меньшую частоту побочных эффектов, чем применявшиеся ранее высокодозированные препараты, в т. ч. в виде повторных (2–3 раза в день) приемов [7, 33, 34].
Важно подчеркнуть, что высокие дозы лекарственных препаратов железа могут ассоциироваться с окислительными цитотоксическими эффектами неабсорбированного железа в отношении слизистой оболочки кишечника, что клинически проявляется такими побочными явлениями, как тошнота, рвота, запор или диарея. К другим неблагоприятным эффектам неабсорбированного железа относятся нарушения состава микробиома кишечника с уменьшением количества лакто- и бифидобактерий и увеличением числа потенциальных патогенов (Enterobacteriaceae
), что влечет за собой развитие воспаления и диареи [31]. Модификация режима приема препаратов железа, например переход с ежедневного на альтернативный и с 2–3-разового на одноразовый, может повысить эффективность лечения и улучшить его переносимость [33–35].
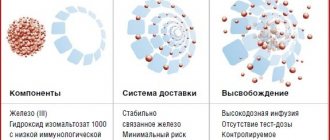
Примером современного лекарственного препарата железа является комбинированный препарат Ферретаб® комп. Одна капсула препарата включает 3 мини-таблетки, содержащие железа фумарат 163,56 мг (эквивалент 50 мг железа), 1 мини-таблетку фолиевой кислоты 0,54 мг (эквивалент 0,5 мг сухого вещества) и вспомогательные компоненты. Мини-таблетка фолиевой кислоты растворяется в течение нескольких минут и быстро всасывается в тощей кишке. Железо встроено в инертный матрикс мини-таблетки, что позволяет избежать высоких концентраций при высвобождении и препятствует раздражению слизистой оболочки. Всасывание железа происходит непосредственно в двенадцатиперстной кишке и верхних отделах тощей кишки. В процессе пассажа мини-таблетки через кишечник происходит непрерывное высвобождение и всасывание железа, обеспечивающее пролонгированное действие препарата при однократном ежедневном приеме.
Преимуществом препарата является его комбинированный состав: активное двухвалентное железо (железа фумарат) и фолиевая кислота, которая является витамином-кофактором кроветворения, необходимым для роста и дифференцировки эритроидных клеток костного мозга. Это повышает эффективность лечения, что продемонстрировано в метаанализе в 2015 г. [36]. При беременности фолиевая кислота защищает организм плода от действия тератогенных факторов [37].
Препарат не имеет специфического вкуса и запаха железа, не окрашивает зубную эмаль, обладает хорошей переносимостью и удобен для применения: 1 таблетка в сутки.
Лечение парентеральными препаратами железа рекомендуется при ЖДА в случаях неэффективности, плохой переносимости или наличия противопоказаний к применению пероральных лекарственных препаратов железа [4, 6, 7, 9]. Применение внутривенных препаратов железа показано в первую очередь при расстройствах всасывания вследствие предшествующей обширной резекции кишечника, при воспалительных заболеваниях кишечника (язвенный колит, болезнь Крона) и синдроме мальабсорбции, при хронической болезни почек в преддиализном и диализном периодах, а также при необходимости получить быстрый эффект в виде восполнения запасов железа и повышения эффективности эритропоэза (например, перед большими оперативными вмешательствами) [6, 7, 9, 27].
Внутривенные инфузии препаратов железа сопряжены с опасностью анафилактического шока (в 1% случаев), развитием перегрузки железом и токсических реакций, связанных с активацией ионами железа свободнорадикальных реакций биологического окисления (перекисное окисление липидов).
Внутримышечное введение препаратов железа давно не используется из-за низкой эффективности, развития местного гемосидероза и опасности развития инфильтратов, абсцессов и даже миосаркомы в месте введения.
Проявления железодефицитной анемии
Проявления анемии складываются из 2 основных синдромов: сидеропенического и общеанемического.
Сидеропенический синдром проявляется:
- Заеды в углах рта;
- Глоссит – характеризуется ощущением боли, распирания в области языка, покраснением его кончика, а в дальнейшем атрофией сосочков;
- Воспаление красной каймы губ;
- Дистрофические изменения кожи и ее придатков (сухость и бледность кожи, преждевременные морщины, ломкость ногтей и волос, возникновение мелких трещин);
- Затрудненное болезненное глотание плотной пищи;
- Мышечная слабость;
- Извращение вкуса (появляется желание съесть несъедобные предметы – мел, зубной порошок, уголь, глину, песок, сырое тесто, фарш);
- Извращение обоняния (влечение к запахам бензина, керосина, ацетона, лака, красок, сырости);
- Синдром «синих» склер;
- Выраженная предрасположенность к ОРВИ и др. инфекционно-воспалительным процессам.
Общеанемический синдром проявляется при снижении уровня гемоглобина и эритроцитов.
Лабораторный чекап: не гемоглобином единым!
Уровень гемоглобина, конечно, очень важный показатель, но необходимо помнить, что его норма не исключает наличие у вас уже упомянутого нами латентного (скрытого) дефицита железа – состояния, при котором запасы металла в организме уже истощены. Вот почему сегодня для более точной диагностики железодефицитного состояния помимо гемоглобина и количества эритроцитов используется целый комплекс лабораторных показателей: уровни ферритина и сывороточного железа, железосвязывающая способность сыворотки, насыщение трансферрина железом, морфологическая оценка эритроцитов и др. Полноценный чекап поможет специалисту расставить точки над «i». При выраженной нехватке железа и анемии необходимо провести срочное комплексное обследование, чтобы выявить возможные проблемы со здоровьем, являющиеся ее причиной.
Легкодоступное железо 18 мг, 60 капсул, Nature’s Bounty
925 ₽
БАД. НЕ ЯВЛЯЕТСЯ ЛЕКАРСТВЕННЫМ СРЕДСТВОМ
Его проявления:
- Бледность, легкая желтизна рук и носогубного треугольника;
- Одышка, учащение пульса, обморочные состояния (особенно при быстром переходе из горизонтального в вертикальное положение);
- Сердцебиение, боли в груди;
- Повышенная утомляемость;
- Слабость, головокружение, мелькание «мушек» перед глазами, сонливость днем и бессонница ночью, нарушение концентрации внимания, снижение памяти, работоспособности, раздражительность, плаксивость;
- Ухудшение аппетита, тошнота, метеоризм;
- Отечность лица по утрам.
Пациенты часто привыкают к своему состоянию, расценивая его как переутомление, стресс и т.д
Классификация анемии по цветовому показателю
Цветовой показатель определяет уровень насыщенности эритроцитов гемоглобином. Его рассчитывают в процессе лабораторного анализа крови по специальной формуле. В зависимости от полученных результатов различают:
Основные симптомы
Анемия или малокровие характеризуется явными симптомами, поэтому человек, который заботится о своем здоровье, их всегда заметит. Прежде всего, патологическое состояние сопровождается быстрой утомляемостью и общей слабостью. Кроме того снижаются умственные способности и человеку очень трудно сконцентрироваться на определенных задачах. Из-за этого возникает раздраженность по любому поводу. Также часто отмечаются беспричинные перепады настроения.
Прочие явные признаки анемии:
- Частые головные боли.
- Возникновение шума в ушах.
- Появление одышки в спокойном состоянии или при минимальных нагрузках.
- Периодически появляются боли в сердце.
- Бледность кожи.
- Ухудшается аппетит.
Классификация анемии по механизму развития патологического процесса
Выделяют следующие состояния:
Железодефицитная анемия
– название свидетельствует о причине возникновения патологии. Вследствие дефицита важного микроэлемента происходит нарушение синтеза гемоглобина в организме. От уровня железа зависит поступление кислорода к клеткам тканей, стабильность окислительно-восстановительных процессов, функционирование иммунной, нервной и сердечно-сосудистой систем. Клинические проявления железодефицитной анемии – головокружения, обморочные состояния, слабость и вялость, одышка при любой нагрузке, сердцебиение. Типичными для данного заболевания также являются бледность кожных покровов, ломкость ногтей, истончение волос, трещины в уголках губ.
Гемолитическая анемия
возникает в результате ускоренного разрушения эритроцитов (красных кровяных телец) и быстрого накопления продуктов их распада в организме. Основные проявления – повышенное количество непрямого билирубина в крови. У пациента наблюдается развитие анемического и желтушного синдромов с увеличением селезёнки и печени, а также характерное окрашивание кала и мочи.
Постгеморрагическая анемия
– гематологические изменения, появляющиеся после острой или длительной хронической кровопотери в результате наружных или внутренних кровотечений (травмы, обильные менструации, геморрагические заболевания, желудочно-кишечные и лёгочные кровотечения). Основные проявления постгеморрагической анемии – сердцебиение, одышка, сильное головокружение, потемнение в глазах, заторможенность. В тяжёлых случаях – потеря сознания.
Сидеробластная (сидероахрестическая) анемия
возникает в результате нарушения синтеза железа, вызывающего его дефицит в эритроцитах. Вследствие сбоя процессов попадания данного микроэлемента в молекулу гемоглобина железо в клетках замещается сидеробластами (клетками-предшественниками эритроцитов с вкраплениями железа в виде кольца). Такое состояние может быть врождённым или приобретённым. Специалисты считают, что главной причиной развития подобной анемии является недостаток вещества протопорфирина. Этот органический компонент, соединяясь с железом, превращается в гем – часть молекулы гемоглобина. Основные симптомы заболевания – нарушения в работе сердца и сосудов, расстройство пищеварения, бледность кожных покровов, головокружения, снижение памяти. Существует опасность накопления железа в разных органах, что способствует возникновению серьёзных осложнений (цирроз печени, сахарный диабет).
B12-дефицитная анемия
– нарушение кроветворения в результате недостатка в организме человека витамина B12. Основные причины развития подобной анемии – отсутствие полноценного питания, нарушение всасывания B12 из-за воспалительных процессов в ЖКТ, алкоголизм, наследственная предрасположенность. Патология развивается постепенно, вызывая поражения органов пищеварения и нарушения в работе нервной системы.