Расслаивающая аневризма аорты
Расслоение аорты достаточно редкое, но потенциально опасное заболевание, встречается у 1 из 10000 госпитализированных больных (однако, значительная часть больных погибает надогоспитальном этапе), в 1 случае на 400 аутопсий, у 1 из 100 умирающих внезапно, 3-4% всех внезапных смертей от сердечно-сосудистых заболеваний. Расслоение аорты — самая частая катастрофа среди острых заболеваний аорты. При отсутствии лечения ранняя смертность при расслоении составляет 1% в час (один человек из ста умирает каждый час) в первый день, 75% — в течение двух недель и свыше 90% — в течение первого года. Однако, выживаемость больных в настоящее время может быть значительно увеличена, благодаря своевременной диагностике и раннему лечению этого грозного состояния. Раннее клиническое распознавание и различные диагностические методики по визуализации аорты являются неотъемлемой частью ведения больных расслоением аорты.
Этиология расслоений аорты
1. Заболевания и состояния, сопровождающиеся кистозной дегенерацией медии: а) длительно существующая артериальная гипертензия (АГ) б) врожденные дефекты соединительной ткани (синдромы Марфана, Эллерса-Данло, Тернера, поликистозная болезнь почек) в) пожилой возраст (60-70 лет) 2. Врожденные пороки сердца: а) коарктация аорты б) бикуспидальный (в 7-14%) и одностворчатый клапан 3. Атеросклероз аорты 4. Беременность 5. Травма грудной клетки, сильное физическое и эмоциональное напряжение 6. Системные васкулиты (особенно часто гранулематозный, гигантоклеточный артериит) 7. Химические и токсические воздействия (наркотики) 8. Ятрогенные причины. Этиология расслоений аорты разнообразна, но главными являются 2 фактора, способствующие дегенерации медии, проявляющиеся дезорганизацией коллагена, гладкомышечных элементов и эластических волокон: АГ и возраст. АГ выявляется примерно у 84% больных с РА. Пик частоты расслоений аорты приходится на 6-7 десятилетия жизни, при этом мужчины страдают в 2-3 раза чаще, чем женщины. Синдром Марфана встречается в небольшом числе случаев (6-9% расслоений аорты), чаще в относительно молодом возрасте с локализацией расслоения в проксимальном отделе. Наследственный дефект соединительной ткани характеризуется патологией скелетной мышечной системы (астеническое телосложение, арахнодактилия, деформация грудной клетки, кифосколиоз, высокое арковидное небо, слабость связок глаз (иридоденез — дрожание хрусталика вследствие слабости цинновой связки), подвывих хрусталика, отслойка сетчатки, близорукость высокой степени), а также сердечно-сосудистыми осложнениями (дилятация корня аорты, аортальная регургитация, расслоение и аневризма аорты, пролапс митрального клапана). Большая часть больных умирает от осложнений, не достигнув 40 лет, хотя при своевременной и адекватной коррекции продолжительности жизни может быть нормальной. Около половины расслоений аорты встречается у беременных старше 40 лет, чаще — в третьем триместре, редко — в раннем послеродовом периоде. Причины развития расслоений аортыу данной категории больных до конца неясны, значение придают увеличению объема крови, сердечному выбросу и повышению АД. Особенно высок риск расслоения аортыу женщин с синдромом Марфана во время беременности. Иногда диагноз синдрома Марфана устанавливается после диагностики РА в послеродовом периоде. Прямая травма аорты приводит к локальному надрыву, гематоме или разрыву и только в редких случаях к расслоению аорты. Различные группы больных после протезирования клапанов страдают расслоением аорты, которое развивается обычно спустя несколько месяцев и лет после операции. Около 18% острых расслоений аорты встречаются у больных с предшествующей операцией на сердце. Наивысший риск имеют больные после протезирования аортального клапана. Ятрогенные расслоения связаны с проведением ангиографии и баллонной дилатации, канюляции аорты при проведении искусственного кровообращения. Расслоение в этих случаях связано только с техническими погрешностями. Расслоения аорты также встречается в местах резекции аорты или наложения швов.
Патогенез расслоений аорты
Практически всегда расслоение аорты начинается с надрыва внутренней оболочки в одном или двух местах. Кроме этого механизма, первичным может быть спонтанное образование интрамуральной гематомы из-за разрыва vasa vasorum, что может привести к образованию гематомы без дефекта интимы (аортальное расслоение без интимального разрыва в 3-13%) или с последующим разрывом интимы при клинической картине классического расслоения. Интрамуральную гематому относят к атипичным проявлениям расслоения аорты и до сих пор остается неясным, является ли она ранним или последующим этапом расслоения аорты. Изредка расслоению аорты может способствовать пенетрирующая атеросклеротическая язва, наиболее часто приводящая к формированию псевдоаневризмы с разрывом аорты. Любые процессы, ведущие к ослаблению и дегенерации компонентов медии аорты, эластических волокон, гладких мышц предрасполагают к расслоению аорты.
Классификация РА
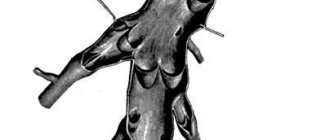
Расслоения аорты классифицируются по анатомической локализации и времени. По наиболее распространенной классификации по М. Дебейки, расслоения аортыразделяют по месту возникновения и степени вовлеченности возникновения различных отделов: тип I — местом возникновения разрыва является восходящая аорта, а расслоение распространяется на дугу и часто дистальнее — на грудной и брюшной отделы аорты; тип II — разрыв локализуется в восходящей части, расслоение ограничено только восходящей аортой; тип III — разрыв интимы локализуется в нисходящей грудной аорте, распространяется чаще антеградно дистально, по нисходящей аорте на различном протяжении с вовлечением или только всего грудного отдела и/или и грудного, и брюшного отделов и редко — ретроградно на дугу и восходящую аорту. Так как тактика лечения I и II типов является схожей, в настоящее время распространена анатомическая классификация: типом А называют проксимальный или восходящий тип (что включает в себя I и II типы по Дебейки), типом Б — дистальный или нисходящий (соответствует типу III по Дебейки). По данным аутопсий тип А встречается в 2-4 раза чаще. Этот тип связывается с относительно высокой частотой ранних осложнений (разрыв с тампонадой, ОНМК, аортальная регургитация), характеризуется высокой догоспитальной летальностью и требует неотложного хирургического лечения. В большинстве случаев расслоение происходит в 2-х локализациях: восходящая аорта — в пределах нескольких см от аортального клапана (65%) и нисходящая аорта — чуть дистальнее места отхожпения левой подключичной артерии (20%), как наиболее гемодинамически уязвимых участках. Возможно также изолированное расслоение дуги (10%) и брюшной аорты (5%), а также отдельных артерий, отходящих от аорты, особенно каротидной и коронарной. При расслоениях аорты, затрагивающем восходящий отдел, показано хирургическое лечение, а без его вовлечения рекомендуется консервативное лечение. В зависимости от времени возникновения заболевания, различают острые (менее 2-х нед.) и хронические (свыше 2-х нед.) расслоений аорты. Более 2/3 случаев расслоений аортыотносятся к острым.
Клиника расслоения аорты
Клиническая картина заболевания определяется 3 патологоанатомическими факторами, лежащими в основе расслоения: расслоением стенки аорты, развитием обширной внутристеночной гематомы и сдавлением или отрывом ветвей аорты, снабжающих жизненно важные органы (сердце, головной и спинной мозг, почки), с последующей их ишемией. Само по себе внезапное расслоение аорты вызывает боль. Образование внутристеночной гематомы в области восходящей аорты приводит к сдавлению коронарных артерий, сужению выходного отдела ЛЖ, острой недостаточности кровообращения, проксимальной коарктации. Обширная внутристеночная гематома, вмещающая большое количество крови, создает своеобразный «олигемический синдром». Симптомы расслоения аорты могут быть разнообразны, т.к. расслоение — процесс динамичный и начальная картина заболевания может отличаться от финальной. Они могут имитировать практически все сердечно-сосудистые, неврологические, хирургические и урологические заболевания. Ведущим и самым частым (в 90-96% случаев) синдромом расслоения аорты является боль (кроме больных с нарушением сознания). Боль отличается необычайной интенсивностью, возникает внезапно, с максимальной выраженностью в начале расслоения, в отличие от инфаркта миокарда (ИМ), где она постепенно нарастает. В некоторых случаях боль может становиться невыносимой. Боль имеет раздирающий, разрывающий, простреливающий характер, может быть мигрирующей от места возникновения по направлению расслоения, может в начале сопровождаться вагусными проявлениями, тошнотой, рвотой, повышением АД. Локализация боли при РА определяется местом начала расслоения. Боль за грудиной, спереди грудной клетки, имитирующая ИМ, характерна для проксимального расслоения (более 90% случаев), особенно если оно распространяется на корень и вызывает сдавление коронарных артерий. При дальнейшем расслоении (1тип) боль перемещается в межлопаточное пространство, затем смещается вдоль позвоночника. Мигрирующая боль по пути распространения расслаивающей гематомы отмечается у 17-70% больных. Боль в шее, глотке, челюсти, лице, зубах указывает на вовлечение восходящей аорты и дуги. Боль в грудной клетке сзади, спине, нижних конечностях характерна для дистального расслоения, при этом она первоначально локализуется в межлопаточном пространстве. Отсутствие боли в межлопаточном пространстве достаточное свидетельство против дистального расслоения. При распространении расслоения аорты I и II типов на брюшную аорту боль локализуется в эпигастрии, гипогастрии, пояснице, имитируя острые заболевания желудочно-кишечного тракта, урологические заболевания. Асимптомное (безболевое) течение (кроме больных с нарушением сознания) может быть у больных с хроническим расслоением. Менее частыми первоначальными признаками расслоения аорты (в связи или без связи с болью) могут быть: — симптомы ишемии головного или спинного мозга, периферическая нейропатия, синкопэ без локальной неврологической симптоматики (в 4-5%), которые чаще связаны с разрывом расслоенной аорты в перикард или плевральную полость; — аортальная недостаточность и острая недостаточность кровообращения; — ишемия почек; — ишемия органов пищеварения; — остановка сердца и внезапная смерть. Данные объективного осмотра при расслоении аорты вариабельны и, в той или иной степени, связаны с локализацией аорты и степенью вовлечения сердечно-сосудистой системы. В других случаях, даже при наличии обширного расслоения, объективные данные могут быть невыраженными или вообще отсутствовать. 1) АГ в начале заболевания (при возможной клинической картине шока) наблюдается чаще при дистальном расслоении (в 80-90% случаев), реже — при проксимальном. Артериальная гипотензия — чаще при проксимальном расслоении. Причинами ее чаще является тампонада сердца, либо внутриплевральный или внутриперитониальный разрыв аорты. 2) Асимметрия пульса (снижение его наполнения или отсутствие) и АД на верхних или нижних конечностях наблюдается у половины больных с проксимальным и у 15% — с дистальным РА (при вовлечении бедренной или подключичной артерий). Сужение обусловлено либо распространением расслоения аорты на ту или иную артерию, с уменьшением истинного просвета, либо проксимальной обструкцией интимальным лоскутом лежащего выше устья вовлеченной артерии. Хотя наличие асимметрии пульса у больного с острой болью предполагает РА, возможны ошибочные трактовки. 3) Аортальная регургитация с диастолическим шумом аортальной недостаточности — важный признак проксимального расслоения — встречается у 50-75% больных. Шум может иметь музыкальный оттенок, лучше выслушивается вдоль правого края грудины. Он может быть нарастающим, убывающим, различной интенсивности, в зависимости от величины АД. При тяжелой аортальной недостаточности могут быть периферические признаки: быстрый, скачущий и высокий пульс и большое пульсовое давление. В некоторых случаях при развитии застойной сердечной недостаточности, вследствие остро развившейся аортальной недостаточности, диастолический шум может быть едва уловим или отсутствовать. К развитию аортальной недостаточности при проксимальном расслоении могут приводить 4 механизма: — расширение корня аорты и аортального кольца, вследствие чего створки аортального клапана не могут сомкнуться в диастолу; — асимметричное расслоение, когда давление расслаивающей гематомы может понизить расположение (или ослабить функцию) одной створки ниже линии смыкания других; — разрыв кольца, поддерживающего створку, или надрыв самой створки аортального клапана, приводящие «болтающейся» створке; — пролапс через аортальный клапан мобильного интимального лоскута, препятствующего полному смыканию створок клапана во время диастолы, что может вызвать тяжелую аортальную недостаточность. При тяжелой аортальной недостаточности внезапное появление сердечной недостаточности может быть объективным прт знаком РА. 4) Неврологические нарушения встречаются в 6-19% всех расслоений аорты и включают в себя цереброваскулярные нарушения, периферическую нейропатию, нарушения сознания, параплегии. Цереброваскулярные нарушения встречаются в 3-6% случаев, вследствие вовлечения безымянной или левой общей сонной артерии. Реже могут быть нарушения сознания или даже кома. При вовлечении спинальных артерий (чаще при дистальном расслоении) могут быть параплегии или парапарезы вследствие ишемии спинного мозга. 5) Более редкими проявлениями расслоений аорты могут быть: ИМ, инфаркт почек и др. В 1-2% случаев проксимального расслоения могут вовлекаться устья коронарных артерий и развиваться вторичный ИМ (чаще — задний/нижний, вследствие более частого поражения правой коронарной артерии). Из-за наличия симптомов расслоений аорты инфаркт миокарда может клинически не проявляться. С другой стороны, при ЭКГ острого ИМ может быть не распознано расслоение аорты, а применение тромболизиса может привести к фатальным последствиям. Поэтому при заднем/нижнем инфаркте миокарда следует не забывать о возможности РА и до проведения тромболизиса некоторые авторы считают необходимым провести рентгенологическое исследование для исключения расслоения аорты. Распространение расслоения на брюшную аорту может вызвать различные сосудистые нарушения: ишемию и инфаркты почек, приводя к тяжелой АГ и острой почечной недостаточности мезентериальную ишемию и инфаркты соответствующей области (в 3-5% расслоений аорты); острую ишемию нижних конечностей (при распространении расслоения на подвздошные артерии). 6) Клиническим проявлением расслоения аорты могут быть плевральные выпоты, чаще слева, вследствие либо вторичной экссудативной реакции вокруг пораженной аорты, либо в результате разрыва или просачивания крови в плевральную полость. 7) Очень редкими проявлениями расслоений аорты могут быть: — пульсация грудинно-ключичного сочленения — охриплость голоса — сдавление трахеи и бронхов с явлениями стридора или бронхоспазма — кровохарканье при разрыве в трахеобронхиальное дерево — дисфагия — рвота кровью при разрыве в пищевод — синдром Горнера — синдром верхней полой вены — пульсация тканей шеи — атриовентрикулярная блокада (при вовлечении перегородки) — лихорадка неясного генеза, обусловленная воздействием пирогенных субстанций из гематомы или связанного с ней выпота — шумы, обусловленные разрывом расслоенной аорты в полости предсердий или правого желудочка с развитием сердечной недостаточности. Несмотря на многообразие клинических проявлений расслоений аорты, следует иметь ввиду, что различные заболевания, проявляющиеся болями в грудной клетке, могут имитировать расслоение аорты: ИМ, острая аортальная недостаточность без расслоения аорты, нерасслаивающая аневризма грудной или брюшной аорты, опухоли средостения, перикардиты , костно-мышечные боли.
Методы диагностики расслоений аорты
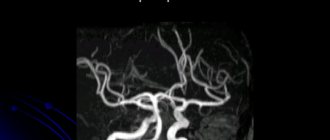
При подозрении на расслоение аорты важно быстро и точно верифицировать диагноз. Рентгенография органов грудной клетки, не являясь методом верификации диагноза, тем не менее, может первой выявить признаки, подозрительные на расслоение аорты. Данные рентгенологического обследования не являются специфичными, но могут дать основание для проведения других методов исследования. Основными рентгенологическими признаками, указывающими на возможность РА, являются: I. Расширение тени аорты (в 81 -90% случаев, по нашим данным), лучше выявляемое в левой косой проекции (иногда локальное выпячивание в области расслоения, реже — расширение верхнего средостения). Расширение тени аорты было выявлено у 50% больных с расслоением I типа (- и у 10% — III типа. Отмечалась неровность контуров нисходящей аорты, деформация ее тени. 2. Сепарация (отделение) кальцинированной интимы в области выпячивания от адвентиция более, чем на 1 см (в норме — до 0,5 см) — предположительный, но также не диагностический признак. 3. Изменение тени контуров аорты или средостения при сравнении с данными предыдущего исследования. 4. Отклонение трахеи или плевральный выпот (чаще левосторонний). 5. Резкое снижение или отсутствие пульсации ненормально широкой аорты. Хотя большинство больных с РА имеет один или более рентгенологических признаков, у 12% пациентов имеется неизмененная рентгенограмма. Отсутствие изменений при ренгенографии не позволяет исключить диагноз расслоения аорты. Электрокардиография в 12 стандартных отведениях выявляет неспецифические для РА признаки гипертрофии левого желудочка и связанные с ней изменения (депрессия сегмента ST, отрицательный зубец Т). У 1/3 пациентов ЭКГ остается нормальной!!! Тем не менее, снятие ЭКГ важно по двум причинам: — отсутствие изменений на ЭКГ у больного с выраженным болевым синдромом в грудной клетке является опорным дифференциально-диагностическим критерием РА с ИМ; — наличие на ЭКГ признаков ОИМ (чаще нижней локализации) при сопоставлении с данными рентгенографии позволяет не только предположить у больного расслоение аорты, но и указывает на вовлечение коронарных артерий. Лабораторные признаки не очень показательны в диагностике расслоений аорты: а. анемия — при значительной секвестрации крови в ложном канале или разрыве в полости; б. небольшой (умеренный) нейтрофильный лейкоцитоз (до 12-14 тыс./мм3); в. повышение ЛДГ и билирубина (из-за гемолиза крови в ложном канале); г. нормальный уровень КФК и трансаминаз; д. изредка возможно развитие ДВС-синдрома. По данным объективных и рутинных методов обследования, диагноз расслоения аорты может быть поставлен только у 62% пациентов. Остальные в начале заболевания имеют признаки ишемии миокарда, застойной недостаточности кровообращения, нерасслаивающей аневризмы грудной или брюшной аорты, симптомы аортального стеноза, ТЭЛА и др. Среди этих больных с первоначально недиагносцированным расслоением аорты, у 2/3 расслоений аорты было диагносцировано другими методами исследования, использованными для решения прочих клинических вопросов. У 1/3 диагноз быть поставлен только на аутопсии. Основными методами диагностики расслоений аорты в настоящее время считают методы, позволяющие визуализировать аорту: — аортография — контрасгно-усиливающая компьютерная томография (КТ) — ядерно-магнитный резонанс (ЯМР) — трансторакальная и трансэзофагеальная эхокардиография. Каждая методика имеет свои преимущества и недостатки. Выбор метода зависит от возможности и опыта. Аортография долгое время рассматривалась как стандартный и единственно точный высокочувствительный метод диагностики расслоений аорты. Прямыми признаками расслоения аорты при аортографии являются: визуализация двух просветов (истинного и ложного), интимального лоскута, а непрямыми — деформация просвета аорты, расширение и деформация ее стенки, ненормальное отхождение сосудистых ветвей, наличие аортальной регургитации. Аортография позволяет: 1. определить протяженность расслоения 2. выявить вовлеченность ветвей аорты 3. определить место начального разрыва и точное место проксимальной фенестрации 4. наличие или отсутствие дистальной фенестрации 5. оценить степень состоятельности аортального клапана и коронарных артерий. Однако, ложный просвет, чаще выявляющийся в нисходящей аорте, в 10-15% случаев тромбируется; истинный просвет при этом сужен. При трансфеморальном доступе катетер может не попасть в истинный просвет аорты. Выявить наличие интимального лоскута (т.е. отслоенную внутреннюю оболочку между истинным и ложным просветом) удается у 1/3 больных. Недостатком аортографии является возможность получения ложно-отрицательных результатов, что случается при слабой контрастированности ложного просвета (из-за его возможного тромбоза), одинаково равномерном контрастировании обоих каналов, малом и локальном расслоении. К сложностям применения данного метода следует отнести риск инвазивной процедуры и введения контрастного вещества (его непереносимость), невозможность выполнения аортографии у нестабильных (нетранспортабельных) больных. Кроме того, введение альтернативных диагностических методик показало, что чувствительность и специфичность аортографии составляет 77-88% и 95%, соответственно. Так, ложный ход визуализируется у 87% больных, интимальный лоскут — у 70% и место начального разрыва интимы — лишь у 50% пациентов с расслоениями аорты. Эхокардиография является доступным и неинвазивным методом диагностики РА. По литературным данным трансторакальная эхокардиография позволяет выявить 80% расслоений аорты. В настоящее время особую роль в диагностике расслоений аорты отводят чреспищеводной ЭхоКГ (чувствительность метода составляет 95%, а специфичность-75%), являющейся методикой выбора при нестабильном состоянии больного, т.к. может быть быстро выполнена у постели больного, в операционной, непосредственно перед оперативным вмешательством, не требует прекращения мониторного наблюдения и проводимых терапевтических мероприятий. Эхокардиография позволяет визуализировать расширение луковицы аорты, увеличение толщины стенок аорты, функцию аортального клапана, определить подвижный лоскут в просвете аорты, а также дает дополнительную информацию о сердечных структурах и функции. При отсутствии возможности проведения чреспищеводной ЭхоКГ, методом выбора является компьютерная томография с введением контраста. При контрастно-усиленной КТ расслоение аорты определяется по наличию двух различных просветов, видимо разделенных интимальным лоскутом, либо по различной скорости (степени) контрастного затемнения. Метод обладает чувствительностью 83-94% и специфичностью 87-100%. Преимуществами КТ являются: неинвазивность, хотя и требуется в/в введение контраста; доступность; возможность установить диагноз расслоения аорты в случае тромбоза ложного просвета; возможность устанавливать наличие перикардиального выпота. Основные недостатки КТ: относительно невысокая чувствительность в отношении диагностики расслоений аорты; невозможность в 1/3 случаев выявить интимальный лоскут; редкость установления места начального разрыва; невозможность выявить наличие аортальной регургитации и вовлечение сосудистых ветвей. ЯМР является неинвазивной методикой, не требующей в/в введения контраста, при этом дающей высококачественное изображение в нескольких плоскостях. ЯМР облегчает распознавание РА, позволяет выявить вовлеченность ветвей, а также диагностировать расслоение аорты у пациентов с предшествующими заболеваниями аорты. Чувствительность и специфичность метода — около 98%, при этом, чувствительность составляет 88% для установки места интимального разрыва и аортальной регургитации, 98% — для диагностики наличия тромбоза и 100% — для выявления перикардиального выпота. Необычайно высокая точность делает ЯМР современным «золотым стандартом» в диагностике РА, особенно у стабильных больных и с хроническим расслоением. Однако, у метода все же есть ряд недостатков: ЯМР противопоказан больным с пейсмейкером, при наличии определенного типа сосудистых скрепок, некоторыми старыми типами протезирования металлическими искусственными клапанами; не является широко доступным методом. Некоторые авторы считают относительным противопоказанием к проведению ЯМР нестабильное состояние больного, требующее в/в назначения гипотензивных препаратов и мониторинга АД.
Лечение расслоений аорты
Лечение при расслоении аорты направлено на остановку прогрессирования расслаивающей гематомы. Летальный исход обычно обусловлен не самим интимальным разрывом, а последующими сосудистыми осложнениями или разрывом аорты. Без лечения расслоение аорты имеет высокую летальность. Основной причиной смерти при проксимальном типе расслоения является тампонада сердца, реже — окклюзия магистральных ветвей аорты, а при дистальном типе -кровотечение в левую плевральную полость и почечная недостаточность. Летальность при проксимальном типе среди лечившихся консервативно примерно в 4 раза выше, чем у оперированных. Все больные с расслоением аорты должны быть госпитализированы в БИТ для стабилизации гемодинамики, мониторинга АД, сердечного ритма и диуреза, а при необходимости -контроля ЦВД или давления заклинивания легочной артерии, независимо от дальнейшей тактики лечения. Интенсивная терапия при остром расслоении направлена на купирование болевого синдрома и снижение артериального давления (систолического — до 100-120 мм рт. ст.), с применением различных схем. Боль должна быть купирована в/в введением морфина. Для уменьшения сердечного выброса и снижения скорости изгнания ЛЖ, применяют b-блокаторы в возрастающих дозах до снижения ЧСС 60-80 в мин. Пропранолол (обзидан) применяют внутривенно в начальной дозе от 1 мг каждые 3-5 мин. Максимальная начальная доза не должна превышать 0,15 мг/кг. Поддерживающая терапия — каждые 4-6 ч. в дозах от 2 до 6 мг, в зависимости от ЧСС. Можно также назначать метопролол в дозе 5 мг в/в каждые 5 мин. (до трех раз). Лабеталол, как α-блокатор, в 2-7 раз менее активен, чем фентоламин, и как р-блокатор — в 5-18 раз менее активен, чем пропранолол. Блокирует α- и b-адренорецепторы в соотношении 1:3. АД снижается, в основном, за счет уменьшения периферического сопротивления, при практически не изменяющемся сердечном выбросе. Внутривенное введение осуществляется либо болюсно -100-125 мг, либо медленно капельно — 50-200 мг/сут. в 200 мл физиологического раствора или глюкозы. Препарат противопоказан при нарушениях АВ-проводимости, склонности к бронхоспазму, в первые месяцы беременности. При наличии противопоказаний к применению b-блокаторов (брадикардия, АВ-блокада, бронхоспазм), сейчас все чаще применяются антагонисты кальциевых каналов. Нифедипин сублингвалыю может быть применим немедленно, пока будут приготовлены к введению другие препараты. Недостатком нифедипина является слабое отрицательное инотропное и хронотропное действия, в связи с чем могут быть применены дилтиазем и верапамил. При неэффективности бета-блокаторов может быть применен нитропруссид натрия в дозе 0,5-10 мг/кг*мин в/в. При рефракторной гипертензии, в результате вовлечения почечных артерий, наиболее эффективно применение ингибиторов АПФ (эналаприл — 0,625 мг внутривенно каждые 4-6 ч. с постепенным увеличением дозы). При нормальном АД применяются только b-блокаторы (а при невозможности их применения — дилтиазем или верапамил) для уменьшения скорости изгнания ЛЖ. При гипотензии следует думать о возможности тампонады сердца, разрыве аорты, что, по возможности, требует быстрого восстановления ОЦК. При рефракторной гипотензии предпочтительно использовать норадреналин, мезатон. Допамин используется для улучшения функции почек и только в малых дозах. При стабилизации состояния больного немедленно проводятся диагностические исследования для верификации диагноза. При нестабильном состоянии больного предпочтительно выполнение ТЭЭ, на фоне непрерывающегося мониторинга и терапевтических мероприятий. Дальнейшая тактика определяется типом расслоения. Внезапное ухудшение состояния больных с расслоением аорты связано с тампонадой или разрывом аорты. Как было доказано в ряде ретроспективных исследований, выполнение перикардиоцентеза при гемотампонаде ухудшало прогноз и больные внезапно умирали через 5-40 мин. после процедуры, поэтому проведение данной процедуры в ургентных условиях возможно только в операционной при прямом хирургическом вмешательстве. В крайних случаях, при выраженной гипотензии, возможна осторожная аспирация только достаточного для приемлемого подъема АД количества перикардиальной жидкости.
Хирургическое лечение расслоения аорты
Во всех случаях больные должны быть проконсультированы сосудистым хирургом. Хирургическое вмешательство является методом выбора при острых проксимальных расслоениях аорты, которые делают возможными их осложнения: разрыв, тампонада, острая аортальная регургитация или неврологические нарушения. Хирургическое лечение также показано при хроническом восходящем расслоении с тяжелой аортальной регургитацией, локализованной аневризме. При хроническом дистальном расслоении операция показана при аневризме более 6 см в диаметре. При дистальном расслоении консервативная терапия оправдана, в связи с более низким риском ранней смерти, более пожилым возрастом пациентов, наличием выраженного атеросклероза или легочно-сердечных заболеваний, повышающих риск хирургического вмешательства. При этом типе расслоения хирургическое лечение показано при формировании мешотчатой аневризмы, при вовлечении жизненно важных органов, ишемии конечностей, продолжающемся, несмотря на консервативную терапию, расслоении, ретроградном распространении на восходящую аорту. Хирургическое лечение показано всем больным с синдромом Марфана. Консервативное (медикаментозное) лечение является методом выбора при неосложненном дистальном расслоении, стабильном изолированном расслоении дуги аорты и стабильном неосложненном хроническом расслоении (давностью более двух недель). Риск оперативного вмешательства увеличивается при наличии сопутствующих заболеваний, особенно эмфиземы легких, при нарушении целостности аневризмы, тампонаде сердца, шоке, вовлечении жизненно важных органов. Послеоперационная летальность при быстром хирургическом лечении была значительно ниже (3%), чем при длительной предоперационной подготовке (20%). Целями хирургического лечения являются: — резекция наиболее поврежденного сегмента аорты, содержащего интимальный разрыв; — удаление интимального лоскута; — облитерация входа в ложный канал; — протезирование иссеченного участка аорты; — восстановление состоятельности аортального клапана (вальвулопластика). К возможным осложнениям хирургического вмешательства при расслоении аорты относят: 1. Ранние кровотечения, инфекции, легочную и почечную недостаточность, иногда ишемию спинного мозга с параплегией. 2. Прогрессирование аортальной регургитации. 3. Формирование локальной аневризмы. 4. Повторное расслоение. С внедрением новых хирургических методов послеоперационная выживаемость составляет при проксимальном расслоении 80%, а при дистальном — 90%. Такими методами, позволившими снизить летальность у оперированных пациентов с расслоением аорты, являются; тромбоэксклюзия в типичных случаях расслоения нисходящей аорты, применение эндоваскулярных методов (баллонная дилатация почечных артерий), применение специального клея для заполнения ложного просвета. Дальнейшее длительное лечение всех больных после выписки из стационара включает поддержание систолического АД на уровне не выше 130-140 мм рт. ст., назначение гипотензивных средств с отрицательным инотропным действием (бета-блокаторы, антагонисты кальция), повторный тщательный осмотр, контрольная рентгенография, КТ, МРТ каждые три месяца в течение первого года, затем — каждые 6 месяцев. Поздними осложнениями являются: формирование аневризм после хирургического лечения на месте восстановления 1/3 поздних смертей может быть связана с разрывом ложного просвета после успешного хирургического вмешательства.
Как это происходит: патофизиология процесса
Обычно расслоение происходит на месте поврежденного участка внутренней стенки. Чаще всего там уже находится аневризма – расширение просвета аорты. Естественно, что внутренняя стенка сосуда значительно утончена. Еще одним важным фактором является повышенное давление (особенно во время гипертонического криза). При этом под сильным напором происходит разрыв поврежденной интимы.
Затем кровь попадает в мышечный слой и раздвигает волокна, распространяясь проксимальней и дистальней от места разрыва. При этом возникает так называемый ложный поток. В одних случаях он может остановиться, в тех местах где находятся здоровые ткани. Если же аорта поражена на значительном протяжении, процесс распространяется дальше, переходя на другие артерии, что значительно ухудшает гемодинамику. В некоторых случаях, образовавшееся из-за ложного потока выпячивание приводит к закрытию просвета отходящих артерий.
В случаях, когда происходит разрыв и внешней стенки, возникает массивное внутреннее кровотечение, которое в 90% случаях приводит к смерти.
Симптомы и клинические проявления
Симптомы расслоения аорты зависят от течения – острого или хронического. В первом случае состояние развивается очень быстро, клиника ярко выражена. Во втором процесс медленный, симптомы проявляются постепенно и зависят от локализации процесса.
Для острой формы характерны следующие признаки:
- интенсивная боль, которая начинается внезапно, появляется за грудиной или между лопатками и постепенно переходит на область живота и в поясницу;
- коллапс, проявляется выраженной внезапной слабостью, бледностью, потливостью, заторможенностью и даже потерей сознания;
- одышка;
- страх смерти;
- неврологические расстройства – потеря чувствительности или паралич определенного участка тела, мышечная слабость;
- непроизвольное мочеиспускание и дефекация.
Свои особенности имеет абдоминальный вариант расслоения. При поражении брюшной аорты возникают следующие симптомы:
- острая боль в животе;
- нарушение функции кишечника, вздутие;
- симптомы интоксикации;
- онемение и боль в ногах.
При хроническом варианте характерны следующие проявления:
болевой синдром, который проявляется в зависимости от локализации патологии. Боли тупые, давящие, непостоянные, при повышении давления усиливаются;- одышка при нагрузке;
- синдром верхней полой вены (отек верхней половины тела, цианоз, тахикардия, вздутие шейных вен);
- затруднение глотания, осиплость голоса, брадикардия, отек легких – вследствие сдавливания органов средостения;
- застойные явления в кишечнике, боль в животе – при поражении брюшного отдела.
Диагностика
Правильная диагностика позволят точно определить тип и локализацию расслаивающей аневризмы аорты, что имеет определяющее значение для выбора дальнейшей тактики.
Острая форма благодаря выраженной клинике определяется довольно легко, тогда как хроническая часто маскируется под другие заболевания. Это требует проведения тщательной дифференциальной диагностики.
При физикальном обследовании выявляют следующие признаки:
- цианоз или бледность кожи;
- разница пульса на периферических артериях;
- повышенное артериальное давление, значительная разница на руках и ногах, в некоторых случаях – не определяется;
- перкуторно – расширение границ сердечной тупости.
Для подтверждения необходимо использовать следующие диагностические методы:
электрокардиография (ЭКГ);- рентген органов грудной клетки;
- эхокардиография – данная методика является золотым стандартом;
- УЗИ органов брюшной полости;
- КТ или МРТ;
- контрастная ангиография.
Список источников
- Руководство по кардиологии / под ред. Н.А. Манака. — Минск: Беларусь, 2003;
- Пырочкин В.М. Расслаивающая аневризма аорты. Учебное пособие для студентов 4-6 курсов и врачей / В.М. Пырочкин, Е.В. Мирончик. — Гродно, 2004;
- Кэмм А.Д., Люшер Т.Ф., Серруис П.В., ред. Болезни сердца и сосудов. Руководство Европейского общества кардиологов. М.: ГЭО-ТАР-Медиа; 2011;
- Спригинс Д., Чемберс Д., Джефри Э. Неотложная терапия: Практическое руководство: Пер.с англ. — М.: Гэотар Медицина, 2000;
- Чазов Е.И. Болезни сердца и сосудов. В 4-х т. М.: Медицина, 1992. Т 3.
Методы лечения
Данная патология требует немедленного оказания экстренной медицинской помощи уже на этапе диагностики с последующим переведением пациента в отделение реанимации. Протокол интенсивной терапии содержит следующий алгоритм:
- обезболивание – наркотические аналгетики (морфин);
- коррекция давления (допамин, мезатон при коллапсе, натрия нитропруссид – при повышенном);
- инфузионная терапия для поддержания ОЦК и функции почек;
- кислородотерапия.
Дальнейшее лечение расслоения аорты обычно хирургическое, консервативная терапия показана лишь в случае легких хронических форм.
Операция заключается в ликвидации ложного русла и ушивании или протезировании стенок сосуда. При необходимости выполняют пластику аортальных клапанов. Существует два варианта – вмешательство на открытом сердце и эндоваскулярная техника. Для профилактики осложнений применяют антикоагулянты и глюкокортикоиды.
В дальнейшем больному требуется длительная реабилитация и динамическое наблюдение.
Назначают поддерживающую медикаментозную терапию – кардиотоники, антигипертензивные и антисклеротические препараты.
Снижают риск рецидивов следующие рекомендации:
- умеренная физическая активность;
- отказ от вредных привычек;
- отказ от нездоровой пищи;
- физиотерапевтические процедуры.