Кровоснабжение головного мозга – одна из незаметных функций нашего организма. Сильная эмоция, физическая нагрузка или продолжительный умственный труд вызывают ощущение прилива крови. А вот когда мы чистим зубы или завариваем чашку чая, кажется, что ничего не происходит. Однако, на биологическом уровне любая, даже самая примитивная деятельность – это непрерывный процесс насыщения кровью мозговых структур. От сохранности сосудистой системы напрямую зависит качество нашей жизни. Мозг: сам себе врач В системе кровоснабжения головного мозга выделяют две группы артерий, – экстракраниальные (расположенные между головой и сердцем) и интракраниальные (сосуды полости черепа и костных каналов). Мозг имеет защиту от механических повреждений сосудов – так называемый артериальный круг или Виллизиев круг. Это замкнутая система артерий в основании головного мозга, которая обеспечивает нормальное кровоснабжение в случае закупорки одной или нескольких артерий. Не будь природа столь предусмотрительна, боксеры заканчивали бы карьеру после первого же нокаута. В обычной жизни опасность представляют не только механические травмы. Патологии связаны с закупоркой или сужением, изменением структуры сосудов и тонуса их стенки. При болезнях приток крови к мозгу ухудшается. Нарушения естественного кровотока вызывают атеросклероз, инсульт, аневризму и т.д. Хронические патологии ведут к необратимым изменениям. На ранней стадии заболевания протекают зачастую бессимптомно. Нельзя игнорировать: шум в ушах или голове, тяжесть в голове, головокружение, нарушение зрения, обмороки, нарушение координации, спонтанную слабость или онемение конечностей. При появлении этих расстройств необходимо незамедлительно обратиться к врачу. Курить – сосудам вредить С помощью УЗИ диагност определяет: — Состояние стенок артерий — Измененный ход артерий — Наличие сужения (стеноз), отсутствие просвета (окклюзия) артерий — Нарушения тока крови по артериям — Наличие образований внутри артерий (например атеросклеротические бляшки) Исследование выполняется в положении лежа на спине (иногда – с валиком под лопатками). Специалист осматривает брахиоцефальный ствол, подключичные артерии, позвоночные артерии, сонные артерии, мозговые артерии (только при совместном исследовании экстракраниального и интракраниального отделов; отдельно от экстракраниального интракраниальный отдел не осматривается). В день приема у врача необходимо отказаться от употребления веществ, влияющих на тонус сосудов: никотин, чай, кофе, напитки-энергетики. Как и в случае других сосудистых заболеваний, лучший метод профилактики – это здоровый образ жизни: отказ от вредных привычек, контроль питания и умеренная двигательная активность. На прием необходимо взять с собой результаты предыдущих исследований (при их наличии). УЗИ в МЦ ОЛМЕД – это залог эффективного лечения без риска осложнений и преждевременных рецидивов!
Прайс-лист
Цены на медицинские услуги медицинского от 19 апреля 2021 г.
Ультразвуковые исследования
| Код | Название медицинской услуги | Стоимость, руб. |
| 3.1 | УЗДС вен нижних конечностей | 1 400,00 |
| 3.2 | УЗДС артерий нижних конечностей | 1 500,00 |
| 3.3 | УЗДС вен верхних конечностей | 1 300,00 |
| 3.4 | УЗДС артерий верхних конечностей | 1 400,00 |
| 3.5 | УЗДС сосудов (вен и артерий) верхних конечностей | 2 300,00 |
| 3.6 | УЗДС сосудов (вен и артерий) нижних конечностей | 2 500,00 |
| 3.7 | Плече-лодыжечный индекс (ПЛИ) | 630,00 |
| 3.8 | УЗДС артерий нижних конечностей с измерением ПЛИ | 2 100,00 |
| 3.9 | Измерение регионарного систолического давления (ИРСД) верхних конечностей | 1 300,00 |
| 3.10 | Измерение регионарного систолического давления (ИРСД) нижних конечностей | 1 300,00 |
| 3.11 | УЗДС сосудов шеи (брахиоцефальные артерии) | 1 500,00 |
| 3.12 | УЗДС сосудов головного мозга и сосудов шеи | 2 850,00 |
| 3.13 | УЗДС брюшной аорты без висцеральных ветвей | 600,00 |
| 3.14 | УЗДС сосудов брюшной полости (аорта, почечные артерии) | 1 200,00 |
| 3.15 | УЗДС сосудов брюшной полости (аорта чревный ствол и брыжеечные артерии) | 1 200,00 |
| 3.16 | УЗДС сосудов брюшной полости (аорта, почечные артерии, чревный ствол и брыжеечные артерии) | 1 600,00 |
| 3.17 | УЗДС нижней полой вены | 800,00 |
| 3.18 | УЗДС левой почечной и яичковой вены | 1 350,00 |
| 3.19 | УЗИ сердца | 1 500,00 |
| 3.20 | УЗИ органов брюшной полости | 900,00 |
| 3.21 | УЗИ почек | 700,00 |
| 3.22 | УЗИ органов брюшной полости + почки | 1 400,00 |
| 3.23 | УЗИ мочевого пузыря | 600,00 |
| 3.24 | УЗИ щитовидной железы | 700,00 |
| 3.25 | УЗИ молочных желез | 1 000,00 |
| 3.26 | УЗИ одного сустава | 800,00 |
| 3.27 | УЗИ двух суставов | 1 300,00 |
| 3.28 | УЗИ лимфатических узлов, 1 группа | 800,00 |
| 3.29 | УЗИ мягких тканей (образования кожи, п/к клетчатки, мышечной ткани и т.д.), 1 анатомическая область | 800,00 |
| 3.30 | УЗИ плевральной полости | 1 000,00 |
| 3.31 | УЗИ предстательной железы | 1 200,00 |
| 3.32 | УЗИ мошонки | 1 000,00 |
| 3.33 | УЗИ мошонки с доплерографией | 1 200,00 |
| 3.34 | УЗИ органов малого таза | 1 200,00 |
| 3.35 | УЗДГ органов малого таза | 1 300,00 |
| 3.36 | УЗИ акушерское — ранние сроки беременности | 1 200,00 |
| 3.37 | УЗДГ акушерское | 1 700,00 |
| 3.38 | Фолликулометрия | 500,00 |
| 3.39 | Доплерометрия | 800,00 |
Манипуляции под ультразвуковой навигацией
| Код | Название медицинской услуги | Стоимость, руб. |
| Ультразвуковая навигация в стоимость не входит и оплачивается дополнительно согласно прайсу | ||
| 29.1 | Ультразвуковая навигация при медицинских манипуляциях | 900,00 |
| 29.2 | Ультразвуковая навигация при пункции (диагностической, лечебной) сустава | 900,00 |
| 29.3 | Эхосклеротерапия, сеанс | 2 800,00 |
| 29.4 | Эндовенозная лазерная коагуляция (ЭВЛК) перфорантной вены, сеанс | 6 700,00 |
| 29.5 | Катетерная стволовая склерооблитерация БПВ или МПВ, сеанс | 14 900,00 |
| 29.6 | LAFOSTherapy (лазер ассоциированная пенная склерооблитерация подкожных вен), сеанс | 24 300,00 |
| 29.7 | Лечебная пункция кисты, гематомы | 3 050,00 |
| 29.8 | Пункция образований щитовидной железы с биопсией пунктата с цитологическим исследованием | 1 900,00 |
| 29.9 | Пункция образований молочной железы с биопсией пунктата с цитологическим исследованием | 1 900,00 |
1.Что входит в понятие «интракраниальная патология»?
Интракраниальная патология – общий термин, охватывающий весь спектр нарушений, имеющих внутричерепную локализацию.
Интракраниальные заболевания могут не проявляться выраженной симптоматикой. В ряде случаев, они наоборот, весьма мучительны для больного. В связи с тем, что речь идёт о патологии, непосредственно относящейся к мозгу, нередко интракраниальные нарушения являются жизнеугрожающими и требуют экстренной помощи.
Последствиями интракраниальной патологии могут стать: устойчивая функциональная несостоятельность, психические отклонения, органические нарушения вплоть до инвалидизации. Тактика лечения интракраниальной патологии нередко разрабатывается с участием врачей нескольких специальностей. Направленная медикаментозная терапия и хирургические манипуляции в непосредственной близости к мозгу могут иметь нежелательные побочные эффекты и риски, поэтому план лечения зачастую утверждается на медицинском консилиуме.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Наши врачи УЗИ
Гараева Анна Евгеньевна
Заведующая отделением ультразвуковой диагностики
Лыжин Дмитрий Вячеславович
Кравченко Николай Алексеевич
Врач ультразвуковой диагностики первой категории, автор 15 научных работ
Наронов Алексей Юрьевич
Врач ультразвуковой диагностики
Маклакова Дарья Ивановна
Врач ультразвуковой диагностики
2.Диагностика и классификация
Мозг является одной из наиболее закрытых и труднодоступных частей человеческого тела. Диагностика и лечение по этой причине зачастую затруднены. Современные методики позволяют проводить исследования не только путём направленного изучения внутричерепных структур и их функций (посредством МРТ, рентген диагностики, ангиографии, электроэнцефалографии, биопсии), но и косвенно уточнять диагноз в ходе исследований крови и спинномозговой жидкости, бактериологического посева, суточного мониторинга мозговой активности и внутричерепного давления.
Если возникает подозрение на интракраниальную патологию, дальнейшие исследования позволяют уточнить её характер, понять причины возникновения и факторы развития, сделать прогноз и оказать квалифицированную помощь. Все внутричерепные нарушения в зависимости от этиологии можно отнести к одной из групп:
- воспалительные и инфекционные заболевания (с первичным очагом непосредственно в тканях мозга, развившиеся вторично на фоне общесоматических инфекций или распространившиеся интракраниально от соседних тканей/органов – уха, глаз, гайморовых пазух);
- кисты и новообразования;
- механические травмы головы (в том числе родовые травмы, гематомы, сотрясение мозга);
- проблемы мозгового кровообращения (внутричерепная гипертензия, аневризмы, инсульты, стеноз);
- гипоксические нарушения;
- паразитарное инфицирование.
Посетите нашу страницу Нейрохирургия
Показания
Основные симптомы нарушения кровообращения, при которых врач назначит дуплексное сканирование вен шеи:
- Частые головные боли.
- Головокружения, которые возникают при изменении положения тела или поворотах, запрокидывании головы.
- Нарушения походки – шаткость, непроизвольное отклонение от движения по прямой линии.
- Изменения в мимике и симметричности движений лица.
- Зрительные искажения – потемнения перед глазами, «мушки», ухудшение зрения.
- Ухудшение памяти, сложность в концентрации внимания.
- Шум или звон в ушах, ухудшение остроты слуха.
- Онемение в верхних конечностях, мышечная слабость, ухудшение чувствительности.
- Заметная сильная пульсация на шее кровеносного сосуда.
- Разница в артериальном давлении на руках более 15 мм. рт. ст.
- Нарушения сна.
Рекомендовано дуплексное сканирование вен шеи и без таких симптомов. Прямыми показаниями служат системные заболевания, которые ухудшают кровообращение. Это сахарный диабет, атеросклероз, повышенный уровень холестерина, остеохондроз, болезни сердца (ИБС, пороки), избыточный вес, гипертония и другие. Обследовать сосуды стоит и в профилактических целях ежегодно после сорока лет. Особенно это необходимо тем, кто ведет малоподвижный образ жизни, курит, имеет отягощенный инсультами и сердечно-сосудистыми заболеваниями у близких родственников анамнез.
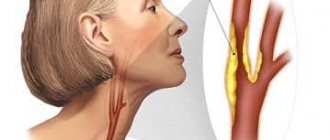
Как проходит УЗИ сосудов шеи
Страх в ожидании результата — травмирующий психику фактор, нужно помнить, что современная медицина в состоянии помочь многим пациентам, при условии раннего выявления патологии
Согласно назначенному времени (по предварительной записи) пациент пребывает в диагностический центр. Изначальное положение при исследовании — лежа на спине, для удобства под голову подкладывают подушку. Шею и верхний плечевой пояс необходимо освободить от одежды. Во время процедуры врач может попросить задержать дыхание, запрокинуть голову, изменить позу. Каких-либо болевых ощущений не будет. На кожу предварительно нанесут специальный гель, облегчающий скольжение датчика и способствующий усилению визуализации за счет более плотного контакта. Он гипоаллергенен и не оставляет следов на одежде после высыхания.
Длительность процедуры УЗИ сосудов шеи
Длительность процедуры УЗИ зависит от ряда аспектов, включая человеческий фактор: при коллегиальном осмотре для оценки неясной ситуации требуется больше времени
Так как вредного воздействия на организм при выполнении УЗИ с допплерографией нет, диагностическая процедура продолжается столько, сколько требуется врачу для обнаружения всех патологических изменений или констатации отсутствия последних. В муниципальных заведениях из-за большого наплыва пациентов время строго регламентировано, в частном медицинском центре врач имеет возможность дольше осматривать больного. В среднем, длительность УЗИ сосудов шеи — 30-40 минут, и еще четверть часа потребуется на заполнение протокола исследования.
Подготовка к УЗИ сосудов шеи
Бессонница, стресс, алкоголь, курение и крепкий кофе способствуют подъему артериального давления, что может повлиять на результат УЗИ сосудов шеи и головы
Каких-либо особенных мероприятий перед проведением ультразвукового сканирования сосудов шеи не требуется, но специалисты рекомендуют отказаться от крепкого чая и кофе, курения, алкоголя, избегать стрессовых ситуаций. Если Вы планово принимаете какие-либо таблетки, влияющие на тонус сосудов, сообщите об этом врачу заранее. Тощий желудок для выполнения сонографии с допплером не требуется, но и слишком плотно завтракать не стоит: кровь устремится к желудку для поддержки пищеварения, да и лежать на спине 30-40 минут будет некомфортно. Необходимо проследить за достаточным потреблением жидкости, так как гиповолемия (снижение объема циркулирующей крови) может привести к недостоверным сонограммам.
С собой возьмите результаты предыдущих исследований (УЗИ, МРТ, КТ) данной области, направление от врача с предполагаемым диагнозом, паспорт, деньги или полис медицинского страхования (если процедуру оплачивает фонд), салфетки. Перед началом процедуры уберите украшения: серьги, цепочку и пр.
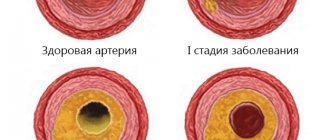
Интракраниальный атеросклероз: диагностика, клинические проявления, терапия
Атеросклероз интракраниальных артерий является существенным фактором развития острого нарушения мозгового кровообращения. В статье рассматриваются патофизиологические аспекты, клинические проявления, методы диагностики, лечения и профилактики атеросклероза интракраниальных артерий. Отмечается, что дальнейший прогресс в изучении данной проблемы связан с новыми методиками визуализации сосудов и атеросклеротической бляшки и поиском индивидуальных подходов к лечению, включая определение показаний к эндоваскулярным вмешательствам.
Рис. 1. Компьютерная томографическая ангиография интракраниальных артерий: окклюзия правой позвоночной артерии на интракраниальном уровне (MIP- и 3D-изображения)
Рис. 2. Магнитно-резонансная ангиография и магнитно-резонансная томография головного мозга в режиме Т2 (магнитно-резонансный томограф с напряженностью магнитного поля 3Т)
Таблица. Преимущества и недостатки методов визуализации при интракраниальном атеросклерозе
Введение
Атеросклероз интракраниальных артерий является одной из наиболее частых причин инсульта во всем мире. По данным эпидемиологических исследований, развитие острого нарушения мозгового кровообращения на фоне этой патологии зависит от расы. У европеоидов симптомный интракраниальный атеросклероз (то есть поражение артерий, вызвавшее транзиторную ишемическую атаку или инсульт) встречается в 10% случаев, тогда как у представителей негроидной и азиатской расы этот показатель достигает 30 и 50% соответственно [1–6]. Такое различие обусловлено генетической предрасположенностью к развитию заболевания, а также различиями в образе жизни и типичных факторах риска [2]. Частота асимптомного атеросклероза достигает 54% случаев у азиатов и 12% среди представителей других рас [2, 7–9].
Как правило, выраженный асимптомный атеросклероз внутричерепных артерий сочетается с другими сосудистыми факторами риска, которые обычно и служат основанием для обследования таких пациентов. С поражением внутричерепных артерий ассоциирована высокая частота повторного острого нарушения мозгового кровообращения – по данным исследования WASID, до 19% в течение ближайших двух лет [10]. На частоту повторного инсульта влияют также морфологические характеристики, в частности стеноз > 70%, женский пол и время, прошедшее с момента предыдущего ишемического эпизода (менее 17 дней).
Патофизиологические аспекты атеросклероза интракраниальных артерий
К непосредственным причинам развития инсульта при атеросклерозе интракраниальных артерий относятся:
- гипоперфузия ткани мозга с инфарктом в зонах смежного кровоснабжения, связанная с декомпенсацией процессов ауторегуляции мозгового кровотока, особенно в условиях нарушения системной гемодинамики;
- артерио-артериальная эмболия, следствием которой, как правило, является инфаркт клиновидной формы;
- наличие атеросклеротической бляшки в устье малой перфорирующей артерии, что приводит к формированию небольших инфарктов.
Высокая частота повторных инфарктов, как правило, обусловлена именно нарушением ауторегуляции мозгового кровотока в условиях выраженного стеноза [11]. Зная механизм развития первого инсульта, можно прогнозировать механизм повторного нарушения: так, у пациентов с небольшими инфарктами вследствие окклюзии малой артерии повторный инсульт, как правило, развивается по другому типу и локализуется дистальнее пораженной артерии [12]. Чаще всего атеросклеротическое поражение локализуется в средней мозговой артерии (до 27% [13]) и внутренней сонной артерии (каменистой, кавернозной и супраклиноидной части), реже в основной артерии и интракраниальном сегменте позвоночной артерии [10, 14].
Считается, что даже субстенозирующее поражение артерий может стать причиной острого нарушения мозгового кровообращения по аналогии с атеросклеротическими изменениями коронарных артерий, которые могут вызывать инфаркт миокарда на фоне относительно нетяжелого стеноза. Эта угроза связана с воспалительными процессами, которые происходят во время возникновения, прогрессирования и повреждения бляшки и приводят к разрыву покрышки бляшки и формированию тромбоза и инфаркта.
Диагностика
Для диагностики атеросклероза интракраниальных артерий используются ультразвуковые методы (транскраниальная допплерография), магнитно-резонансная (МР), компьютерная томографическая (КТ) (рис. 1 и 2) и цифровая субтракционная ангиографии (таблица). Последний метод считается золотым стандартом диагностики [15], поскольку позволяет точно определить степень стеноза артерии. Вместе с тем цифровая субтракционная ангиография – это инвазивное вмешательство, которое предполагает введение контрастного вещества. Кроме того, метод сопряжен с развитием преходящего и стойкого неврологического дефицита, частота которого может достигать 1,8 и 0,6% соответственно [16].
В отношении точности более безопасных и доступных неинвазивных методов однозначные данные отсутствуют. Так, при МР-ангиографии визуализация просвета сосуда зависит от тока крови в нем, при этом истинная выраженность поражения сосуда может искажаться в случае критического стеноза с очень низким кровотоком (он может выглядеть как окклюзия) и при стенозах большой степени с высокой скоростью кровотока.
Считается, что транскраниальная допплерография и МР-ангиография могут использоваться в качестве скрининга для исключения поражения интракраниальных артерий, но они недостаточно надежны для подтверждения наличия стеноза и определения степени его выраженности [17]. В то же время транскраниальная допплерография дает дополнительную информацию, с помощью которой можно оценить кровоток по коллатеральным сосудам и определить цереброваскулярную реактивность.
КТ-ангиография превосходит МР-ангиографию по точности диагностики [18, 19] и обладает наивысшей после прямой ангиографии чувствительностью и специфичностью выявления стеноза > 50% [20]. Кроме того, КТ- или МР-ангиография могут быть дополнены методиками оценки мозгового кровотока – перфузионной компьютерной или магнитно-резонансной томографией. Как правило, последние входят в стандартный протокол исследования и позволяют выявить зоны гипоперфузии, возникающие в условиях длительно существующего стеноза и не проявляющиеся клинически.
Классический подход к диагностике, направленный только на установление степени сужения артерии, обладает рядом недостатков – в частности, невозможно установить гистологическое строение и, следовательно, степень «нестабильности» атеросклеротической бляшки, а также дифференцировать атеросклеротический стеноз от сужения просвета артерии, вызванного другими причинами.
В настоящее время особое значение приобретают новые технологии визуализации, такие как магнитно-резонансная томография высокого разрешения и внутрисосудистое ультразвуковое исследование – методики, благодаря которым можно изучить саму атеросклеротическую бляшку. Это особенно важно на ранних стадиях атеросклеротического процесса, когда просвет сосуда еще не сужен вследствие ремоделирования. Так, магнитно-резонансная томография, выполненная на аппарате с напряженностью магнитного поля 3T, дает возможность непосредственно визуализировать тромб, кровоизлияние в бляшку и определить состав бляшки, то есть оценить активность бляшки [21].
Внутрисосудистое ультразвуковое исследование также позволяет выявить кровоизлияние в бляшку, установить ее состав и протяженность. Это может повлиять на определение риска и, следовательно, на выбор тактики лечения.
Таким образом, новые методы исследования особенно важны при обследовании пациентов с инсультом и нестенозирующим повреждением интракраниальных артерий, когда причиной инфаркта может быть повреждение бляшки, не выявляемое с помощью классических методов визуализации [22].
Клинические проявления
К наиболее серьезным клиническим проявлениям атеросклероза интракраниальных артерий относятся транзиторная ишемическая атака и ишемический инсульт, симптомы которых соответствуют локализации поражения. Для стеноза средней мозговой артерии, как правило, характерны лакунарные инфаркты и ишемия в зоне смежного кровоснабжения. Стеноз внутренней сонной артерии сопровождается развитием более обширных очагов и вовлечением серого вещества. Неврологический дефицит в этом случае оказывается более выраженным, чем при стенозе средней мозговой артерии [23].
Помимо двигательных и чувствительных нарушений в случае поражения серого вещества, таламуса или хвостатого ядра у пациентов могут отмечаться когнитивные расстройства. Когнитивные нарушения могут также развиваться и в отсутствие инфарктов вследствие снижения церебральной перфузии и связанных с этим изменений белого вещества мозга. Наконец, возможно асимптомное течение атеросклеротического процесса. Клиническая симптоматика наблюдается при наличии ряда факторов, среди которых необходимо отметить степень стеноза и строение коллатеральных сосудов [24]. Симптомами обычно сопровождается поражение средней мозговой артерии, основной артерии и интракраниальной части позвоночной артерии, тогда как изменения передней и задней мозговых артерий чаще всего протекают асимптомно [25].
Атеросклероз интракраниальных артерий может прогрессировать, стабилизироваться или регрессировать [26]. Принято считать, что у асимптомных пациентов исход заболевания более благоприятен. Так, при анализе данных исследования TOSS-2 прогрессирование поражения наблюдалось в 13% случаев у пациентов с симптомным атеросклерозом и лишь в 6% случаев при асимптомном стенозе [27]. По результатам обследования 102 пациентов со значимым стенозом или окклюзией средней мозговой артерии риск инсульта у пациентов с симптомным поражением составлял 12,5% в год и лишь 2,8% в год у асимптомных больных [28]. При асимптомной бляшке средней мозговой артерии можно прогнозировать относительно благоприятный исход: такие бляшки часто бывают кальцинированными и, следовательно, не отличаются высоким риском эмболии [29].
В ряде исследований были выявлены различия между локализацией стеноза и течением заболевания [30]. Очевидно, прогноз заболевания при окклюзии основной артерии хуже, чем при окклюзии внутренней сонной или средней мозговой артерии [31].
Профилактика и лечение
Основной целью лечения у пациентов с симптомным атеросклерозом интракраниальных артерий является предотвращение повторного острого нарушения мозгового кровообращения. С этой целью проводятся следующие мероприятия:
- контроль артериального давления (систолическое артериальное давление ≥ 140 мм рт. ст. значимо повышает риск инсульта в соответствующем артериальном бассейне);
- устранение дислипидемии (общий холестерин ≤ 5,1 ммоль/л и липопротеины низкой плотности ≤ 1,8 ммоль/л);
- агрессивная коррекция других факторов риска (нормализация массы тела, увеличение физической активности, отказ от курения, поддержание нормогликемии) в соответствии с рекомендациями по вторичной профилактике инсульта [32];
- антитромботическая терапия.
Предпочтение отдается монотерапии антиагрегантами. В то же время имеются данные, что для предотвращения повторного инсульта в ранние сроки после первого сосудистого эпизода больший эффект демонстрирует двойная антиагрегантная терапия. В исследовании SAMMPRIS у пациентов, получавших аспирин и клопидогрел в течение 90 дней с последующей терапией только аспирином в сочетании с интенсивной коррекцией факторов риска, частота повторного инсульта в первые 30 дней составила 5,8% [33].
Основываясь на результатах наиболее крупных исследований, монотерапию аспирином в дозе 325 мг/сут в сочетании с интенсивной коррекцией факторов риска можно рекомендовать пациентам с умеренным стенозом (
В течение многих лет предпринимались попытки хирургического лечения атеросклеротического стеноза интракраниальных артерий и его последствий. Наиболее ранней и самой изученной операцией является наложение экстраинтракраниального анастомоза, однако результаты проведенных в 1980-х гг. и в 2011 г. исследований не подтвердили ее эффективность и в настоящее время эта операция не имеет широкого распространения [35].
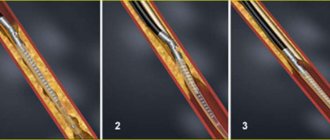
На сегодняшний день применяются такие методики хирургического лечения интракраниального атеросклероза, как эндоваскулярные вмешательства с использованием баллонной ангиопластики, баллонной ангиопластики со стентированием и с установкой саморасправляющихся стентов. Последние характеризуются высокой частотой технического успеха и относительным удобством установки, поскольку не требуют использования баллона и могут быть доставлены в сложные для прохождения участки артериального русла. Однако в крупном рандомизированном исследовании SAMMPRIS эндоваскулярное вмешательство оказалось менее безопасным и эффективным, чем медикаментозное лечение [33]. В результате ни один эндоваскулярный метод не был одобрен в качестве предпочтительного вмешательства. Возможными показаниями к проведению эндоваскулярной операции у 70–99% пациентов с атеросклерозом могут быть симптомы вследствие нарушений системной гемодинамики, а также плохое развитие коллатералей и рецидивирующие острые нарушения мозгового кровообращения, несмотря на агрессивное медикаментозное лечение и коррекцию факторов риска [35].
У пациентов с асимптомным атеросклерозом интракраниальных артерий целесообразно проведение первичной профилактики церебральной ишемии с учетом выявленных факторов риска. Принимая во внимание возможность прогрессирования атеросклеротического поражения, целесообразно отслеживать состояние артерий с интервалом около двух лет [36].
Развитие стеноза интракраниальных артерий сопровождается нарушением ауторегуляции мозгового кровотока и формированием зон со сниженной перфузией, поэтому таким пациентам уместно назначать препараты, обладающие нейротрофическим, метаболическим и антигипоксическим эффектом. Примером может служить Актовегин – всесторонне изученный препарат с плейотропным эффектом и благоприятным профилем безопасности.
В ряде зарубежных рандомизированных плацебоконтролируемых исследований показана эффективность Актовегина у пожилых пациентов с признаками легкой и умеренной деменции различного генеза, в том числе и сосудистого [37]. Его применение сопровождалось улучшением поведенческих характеристик и результатов нейропсихологических тестов. Обширный опыт российских исследователей подтверждает эффективность препарата у пациентов с хронической ишемией головного мозга, сопровождающейся когнитивными расстройствами [38]. Актовегин позитивно влиял не только на показатели памяти и внимания, но также улучшал психоэмоциональный статус пациентов – уменьшал выраженность депрессивных, астенических симптомов, улучшал сон и общее самочувствие [39, 40].
Доказанный эндотелиопротективный эффект Актовегина и позитивное влияние на микроциркуляцию, вероятно, дают дополнительные терапевтические преимущества у пациентов с когнитивными расстройствами, возникшими вследствие хронической церебральной ишемии, сопровождающейся тканевой гипоксией, микро- и макрососудистым повреждением [41].
Таким образом, включение Актовегина в схему лечения пациентов с интракраниальным атеросклерозом наряду с мерами по профилактике сосудистых событий может способствовать нивелированию проявлений недостаточности мозгового кровообращения и улучшению самочувствия таких пациентов.
Заключение
Атеросклероз интракраниальных артерий – существенный фактор развития острого нарушения мозгового кровообращения, требующий особого подхода к диагностике и лечению. Дальнейший прогресс в изучении проблемы диагностики и лечения атеросклероза интракраниальных артерий связан с новыми методиками визуализации сосудов и атеросклеротической бляшки и поиском индивидуальных подходов к лечению, включая определение показаний к эндоваскулярным вмешательствам.