Опубликовано: 23.07.2021 14:15:00 Обновлено: 23.07.2021
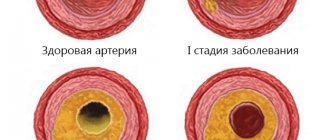
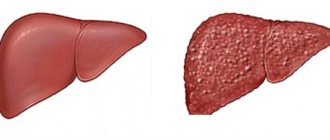
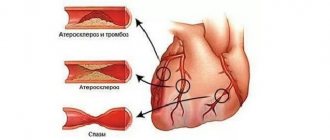
Атеросклероз – системное заболевание, при котором в первую очередь поражаются артерии. В стенке сосудов происходит отложение холестерина, вследствие чего образуются бляшки, препятствующие нормальному току крови. Внутренние органы испытывают недостаток кислорода и питательных веществ, при медленном прогрессировании патологии их работа нарушается постепенно. В случае острого тромбоза с полным перекрытием кровотока возможно развитие тяжелых осложнений – инфаркта миокарда, инсульта, гангрены нижних конечностей и других опасных патологий.
Причины появления
Появление атеросклероза связано с нарушением обмена веществ в организме, дисбалансом липидов и избытком холестерина в крови. Важную роль играет и механическое повреждение стенки сосуда, способствующее атеросклеротическим отложениям и формированию бляшки в месте травмы.
Риск развития атеросклероза выше у мужчин в возрасте старше 45 лет, женщин после 55 лет или с ранним климаксом, а также среди лиц с семейной гиперхолестеринемией и отягощенной наследственностью, чьи родственники уже страдают данным заболеванием.
Способствуют ему и другие факторы:
- несбалансированный рацион с обилием жирной пищи;
- избыточная масса тела;
- курение;
- злоупотребление алкогольными напитками;
- малоподвижный образ жизни;
- сердечно-сосудистые заболевания – ИБС, артериальная гипертензия;
- эндокринные патологии, в частности сахарный диабет.
Основные факторы риска
- курение (наиболее опасный фактор),
- гиперлипопротеинемия (общий холестерин > 5 ммоль/л, ЛПНП > 3 ммоль/л, ЛП(a) > 50 мг/дл), — увеличение количества холестерина и его фракций в крови,
- артериальная гипертензия (повышенное артериальное давление)(систолическое АД > 140 мм рт.ст. диастолическое АД > 90 мм рт.ст.),
- сахарный диабет, ожирение,
- малоподвижный образ жизни,
- эмоциональное перенапряжение,
- употребление больших количеств алкоголя,
- неправильное питание, наследственная предрасположенность, постменопауза, гиперфибриногенемия (повышенное содержание фибрина (белок участвующий в свертывании) в крови),
- гомоцистеинемия — наследственное заболевание приводящее к повышению белка гомоцистеина в крови.
Классификация заболевания
Формирование атеросклеротических бляшек может происходить в отдельных сосудах или затрагивать большинство из них. В зависимости от органа, в котором снижается кровоток, и пораженной артерии, выделяют следующие формы заболевания:
- Сердечная форма. Ишемический атеросклероз с поражением венечных сосудов и клапанов.
- Почечная форма. Затронуты почечные артерии.
- Мозговая (церебральная) форма. Заболевание распространяется на внутричерепные сосуды.
- Кишечная форма. Страдают мезентериальные артерии.
- Атеросклероз аорты. Чаще поражается ее брюшной отдел.
- Атеросклероз артерий нижних конечностей, преимущественно бедренных.
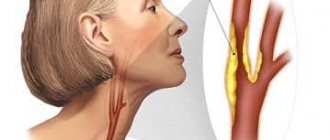
- Атеросклероз брахиоцефальных сосудов. К ним относятся правые сонная, позвоночная и подключичная артерии.
Что такое атеросклероз и почему он возникает?
Атеросклероз — заболевание сосудов, с возрастом возникающие у большинства людей. Как правило, страдают от него пожилые люди. Заболевание проявляется отложением различных холестериновых бляшек на стенках артерий.
Причины образования бляшек — курение, злоупотребление алкоголем и жирной пищей. На развитие атеросклероза также оказывает влияние гиподинамия: когда люди, в силу профессии, вынуждены подолгу сидеть за компьютером, например. Те, кто мало передвигается пешком, постоянно пользуется лифтом для подъема даже на несколько этажей и в целом ведет малоподвижный образ жизни, находятся в группе риска.
Симптомы атеросклероза
Годами и даже десятилетиями заболевание может протекать без клинических проявлений. В дальнейшем наблюдаются признаки плохого кровоснабжения различных органов.
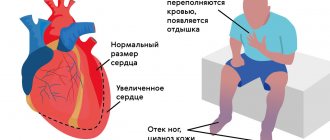
При атеросклерозе сердца пациента беспокоит «сжимающая» боль за грудиной при физической нагрузке – стенокардия напряжения, аритмия, ощущение сердцебиения, сопровождаемое одышкой, возможно развитие инфаркта миокарда.
В случае поражения брюшных сосудов могут присутствовать приступы боли в верхней и средней частях живота, которые сопровождаются повышенным газообразованием и запорами.
Атеросклероз артерий головного мозга проявляется в головокружении и кратковременных эпизодах потери сознания, шуме в ушах. При прогрессировании заболевания возможно развитие инсульта с его неврологической симптоматикой – головокружением, головной болью, нарушением координации и дезориентацией, онемением или слабостью мышц лица, руки или ноги одной стороны тела, внезапными нарушениями речи, зрительными расстройствами, продолжительным бессознательным состоянием.
Тромбоз сосудов нижних конечностей может приводить к онемению и изменению цвета кожи ног, ощущению ползания мурашек, болям в мышцах при ходьбе – «перемежающейся хромоте». В дальнейшем кожа становится тонкой и сухой, шелушится, ногти утолщаются, образуются трудно заживающие трофические язвы, появляются частые судороги.
Главный симптом поражения почечных артерий – неконтролируемое повышение кровяного давления, ведущее к устойчивой в отношении медикаментозных препаратов гипертензии.
Как снабжается кровью сердце
Сердечная мышца работает постоянно и нуждается в хорошем кровоснабжении. Для удовлетворения ее потребности к ней подходят две венечные артерии, берущие начало от аорты. Правый сосуд отвечает за кровоток заднебазального отдела, перегородки и правый желудочек. Остальная часть миокарда получает кислород и питание из левой артерии, которая разветвляется на переднюю межжелудочковую ветвь (ПМЖВ) и огибающую.
Венозная кровь собирается по коронарным венам в синус, который располагается в правом желудочке. Если в просвете артерий находятся бляшки, то сердце испытывает повышенную потребность в кислороде, которая усиливается во время физической нагрузки. Не получая необходимого, мышца начинает отмирать. Развивается стенокардия, кардиосклероз и некроз.
Диагностика атеросклероза
Постановка диагноза основана преимущественно на результатах лабораторных анализов и данных инструментальных методов исследования. Беседа с пациентом лишь позволяет выявить факторы риска развития заболеваний и в совокупности с осмотром, а также консультацией других специалистов предположить, какие органы уже пострадали от заболевания.
Диагностика атеросклероза обязательно включает:
- Биохимический анализ крови.
- УЗИ сердца и сосудов.
- Электрокардиографию.
На высокую предрасположенность к развитию заболевания указывают такие изменения, как повышение концентрации общего холестерина, триглицеридов, липопротеинов низкойи очень низкой плотности, уменьшение количества липопротеинов высокой плотности. К инновационным факторам риска атеросклероза относятся С-реактивный белок (СРБ), аполипопротеины А1 (апоА1)и B-100 (апоВ), некоторые полиморфизмы генов эндотелиальной синтазы (NOS3G894T, NOS3T(-786)C) и факторов свертывания крови FV и FII.
Для получения точных результатов анализа крови на атеросклероз за три дня до него следует отказаться от жирной, богатой холестерином пищи, а за 8-10 часов совсем ничего не есть и не пить много жидкости. За 30 минут до исследования нужно избегать сильных эмоциональных нагрузок, стресса, не курить.
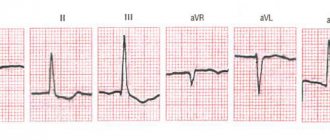
При эхокардиографии наглядно представлены признаки атеросклероза клапанов сердца, аорты. По показаниям также проводится ультразвуковое сканирование брахиоцефальных, транскраниальных, артериальных сосудов нижних конечностей.
Отражает нарушения ритма сердца и электрическую проводимость органа. Для выявления стенокардии напряжения могут выполняться пробы с нагрузкой.
В стандартный перечень лабораторных исследований также входят общий клинический анализ крови и общий анализ мочи. Дополнительно, с целью дифференциальной диагностики, могут быть рекомендованы анализы крови на уровень фибриногена, гомоцистеина, антитела к кардиолипину (IgG и IgM), волчаночный антикоагулянт.
Для визуализации атеросклеротических бляшек по показаниям применяется ангиография – рентгенологическое исследование с введением контрастного вещества. В случае подготовки к операции на сосудах сердца выполняется коронароангиография.
«Золотым стандартом» диагностики патологических изменений в артериях головного мозга и паренхиматозных органов считается спиральная компьютерная томография с контрастированием.
Часто таким больным рекомендована консультация офтальмолога. При офтальмоскопии глазного дна определяются признаки атеросклеротического поражения мелких ретинальных сосудов.
Формы
Классификация формы заболевания обусловлена тяжестью патологических изменений:
- Нестенозирующая. Просвет венечных артерий закрыт менее чем на 50%. Гемодинамика затруднена.
- Стенозирующая. Сужение сосудистого просвета более чем наполовину. Кровоснабжение сердца нарушено значительно.
- Окклюзия. Абсолютная закупорка сосуда.
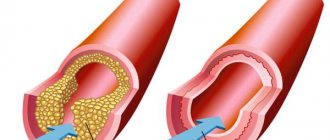
Затвердевший нарост на интиме может повредить сосуд. Это спровоцирует образование тромба, который блокирует артерию
Лечение
Лечение атеросклероза начинается с коррекции рациона питания и изменения образа жизни. Всем пациентам рекомендованы снижение массы тела, умеренные физические нагрузки, отказ от курения и алкоголя.
Часто причиной атеросклероза служит алиментарный фактор, поэтому соблюдение диеты играет очень важную роль. Для снижения концентрации холестерина в крови важно избегать мясных бульонов, жирной, соленой, копченой пищи, полуфабрикатов, пряных, острых, жареных блюд, ограничить потребление поваренной соли.
К запрещенным продуктам относятся:
- сахар;
- кондитерские изделия, сладости;
- майонез, томатный и прочие магазинные соусы;
- хлебобулочные изделия из пшеничной муки;
- субпродукты;
- сладкие газированные напитки;
- соки и нектары промышленного производства;
- какао;
- консервы из мяса и рыбы;
- сухофрукты с высоким содержанием сахаров;
- крепкий кофе и чай.
Рекомендуется дробное пятиразовое питание, включение в рацион достаточного количества клетчатки, белка (нежирные сорта мяса и рыбы, обезжиренный творог), свежих овощей (кроме картофеля), фруктов, кисломолочных продуктов.
Медикаментозная терапия направлена на:
- снижение синтеза холестерина (статины, фибраты);
- уменьшение всасывания жиров из пищи (ингибиторы абсорбции холестерина, секвестранты желчных кислот);
- предупреждение тромбоэмболических осложнений (антиагреганты);
- облегчение симптомов атеросклероза (обезболивающие средства, спазмолитики).
Для определения показаний к хирургическому лечению определяется степень нарушения тока крови в сосуде. Перекрытие его просвета менее 50% считается гемодинамически незначимым, при стенозе в 50-70% обычно проводится только терапия медикаментами. Исправление обтурации артерии хирургическим путем необходимо выполнять при третьей стадии атеросклероза и сужении просвета более 70%.
Существуют два основных вида оперативного вмешательства:
- Баллонная ангиопластика. Внутри пораженного сосуда раздувается баллон, при этом атеросклеротическая бляшка сплющивается и равномерно распределяется по стенке артерии. По окончании манипуляции устройство извлекают.
- Стентирование артерий. Во время операции вводится и раскрывается в области сужения тонкий решетчатый цилиндр. Он также прижимает бляшку, но остается в просвете сосуда, постепенно врастая в его эндотелий.
Публикации в СМИ
Атеросклероз коронарных артерий с их гемодинамически значимым стенозированием приводит к возникновению различных клинических вариантов ИБС (см. Болезнь сердца ишемическая) • Помимо атеросклероза (более 90% случаев ИБС), ИБС может быть обусловлена артериитами, коллагенозами, тромбозами и эмболиями, аномалиями развития коронарных сосудов и пр.
Частота — см. Болезнь сердца ишемическая.
Этиология в большинстве случаев неизвестна • Основная роль, по-видимому, принадлежит различным нарушениям липидного обмена (см. Гиперлипидемия), выявляемым почти у всех больных ИБС • В части случаев атероматозу сопутствует диффузный дистальный склероз коронарных артерий без локальной липидной инфильтрации их стенки (Х-синдром).
Патофизиология • Сердцу необходимо 0,1–0,2 мл кислорода на 1 г массы в минуту. Такой интенсивный газообмен возможен в связи с высоким перфузионным давлением в коронарных артериях, отходящих непосредственно из устья аорты, высоким объёмом притока, составляющим 5% ОЦК, и усиленной экстракцией кислорода миокардом (более 75% в покое и почти 100% при максимальной нагрузке) • При стенозировании коронарных артерий менее 70–75% их просвета нарушения перфузии миокарда возникают только при нагрузке, а в покое снижение перфузии не превышает 5% нормальных показателей • Даже при полной окклюзии одной из магистральных коронарных артерий уровень перфузии «скомпрометированной» зоны миокарда снижается лишь на 50% благодаря коллатеральному кровообращению • При гемодинамически значимых стенозах нескольких коронарных бассейнов зависимость нарушения перфузии миокарда в покое от степени стеноза носит почти линейный характер, поэтому многососудистое поражение всегда ассоциируется с худшим прогнозом • Как правило, даже в зоне перенесённого инфаркта сохраняется некоторое количество жизнеспособного миокарда (см. Болезнь сердца ишемическая), поэтому реваскуляризирующие вмешательства улучшают сократительную функцию сердца даже в зоне инфаркта • При оценке степени поражения коронарного русла атеросклерозом и выборе тактики пользуются следующей классификацией.
Классификация атеросклероза коронарных артерий (Петросяна–Зингермана) • Анатомический тип кровоснабжения сердца •• Преимущественно левый (около 10%) •• Преимущественно правый (85–90%) •• Сбалансированный (около 5%) • Локализация поражения •• Ствол левой коронарной артерии (КА) •• Передняя межжелудочковая ветвь •• Огибающая ветвь •• Диагональная ветвь •• Правая КА •• Ветвь тупого края •• Прочие артерии • Распространённость поражения •• Локальное стенозирование •• Диффузное стенозирование • Локализация стенозов •• Проксимальный сегмент артерии •• Средний сегмент артерии •• Дистальный сегмент артерии • Степень стеноза просвета •• Без стеноза •• Умеренная (менее 50%) •• Выраженная (менее 75%) •• Резкая (от 75% до субтотального стенозирования) •• Окклюзия • Коллатеральный кровоток •• Анастомозы между передней межжелудочковой и огибающей ветвями •• Анастомозы между огибающей ветвью и правой КА •• Анастомозы круга Вьессена–Тебезия •• Прочие анастомозы.
Клиническая картина и диагностика.
• Жалобы и объективное исследование — см. Болезнь сердца ишемическая.
• Инструментальные методы •• ЭКГ, рентгенография органов грудной клетки, ЭхоКГ, радиоизотопное исследование, нагрузочные пробы — см. Болезнь сердца ишемическая •• Внутрисосудистое УЗИ коронарных артерий ••• Показания: •••• стентирование узких коронарных артерий; •••• рестенозирование после имплантации стентов; •••• неудовлетворительные результаты чрескожной транслюминальной коронарной ангиопластики; •••• сомнительные стенозы, особенно ствола левой КА; •••• стенозы и имплантации стентов в устьях артерий; •••• необходимость оценки протяжённости стеноза и диаметра сосуда перед эндоваскулярными вмешательствами; •••• дополнительные показания находятся в стадии разработки ••• Методика •••• Определяют площади поперечных сечений коронарной артерии, степень стенозирования, поперечную площадь остаточного просвета в области максимального стеноза, протяжённость и индекс эксцентричности бляшки •••• При возможности трёхмерной реконструкции определяют объём бляшки и её структуру на протяжении •••• Исследование в режиме цветового допплеровского картирования проводят при затруднениях в интерпретации площади просвета сосуда, возникающих в области липидных бляшек с тонкой покрышкой, и при стентировании КА, когда измерения просвета КА в области имплантации могут существенным образом влиять на дальнейшую тактику •• УЗИ коронарных шунтов ••• Показания •••• Трансторакальное УЗИ коронарных шунтов на ножках выполняют всем пациентам в ближайшем периоде после коронарного шунтирования •••• Внутрисосудистое УЗИ коронарных шунтов выполняют при эндоваскулярной коррекции стенозов коронарных шунтов в послеоперационном периоде •••• Дополнительные показания находятся в стадии разработки ••• Методика •••• Трансторакальное УЗИ маммарокоронарных шунтов на ножке, коронарных шунтов из желудочно-сальниковой артерии на ножке, а также внутрисосудистое УЗИ коронарных шунтов выполнимы практически у всех пациентов •••• Чреспищеводное и трансторакальное УЗИ аутовенозных аортокоронарных шунтов, по-видимому, бесперспективны •••• Чреспищеводное и трансторакальное УЗИ аутоартериальных аортокоронарных шунтов находится в стадии разработки •• УЗИ артерий и вен, используемых в качестве коронарных шунтов ••• Выполняют всем пациентам перед коронарным шунтированием ••• Определяют наличие соответствующих артерий, их диаметр, длину, возможное их стенозирование в случае поражения атеросклерозом или другими патологическими процессами, аномалии развития артерий, объёмный кровоток в них ••• При использовании в качестве коронарных шунтов подкожных вен нижних конечностей выполняют диагностику варикозной болезни ••• При использовании в качестве шунтов внутренних грудных артерий проводят также УЗИ подключичных артерий ••• При УЗИ лучевых и локтевых артерий проводят компрессионный тест Алена для определения анатомического типа кровоснабжения кисти •• Рентгеноконтрастная селективная коронарная ангиография ••• Показания: выполняют всем больным, первично поступившим с диагнозом ИМ, перенёсшим острые коронарные события, при клинической симптоматике пациентам с хроническими формами ИБС, а также при положительных результатах нагрузочного тестирования ••• Методика •••• Обычно рентгеноконтрастную селективную коронарную ангиографию проводят из трансфеморального доступа, но при выраженном атеросклерозе бедренных артерий её можно выполнить из других доступов •••• В большинстве кардиологических центров катетеризацию коронарных артерий проводят по методике управляемого катетера Judkins •••• При исследовании выявляются показатели, указанные в рубрике Классификация атеросклероза коронарных артерий •••• При планировании эндоваскулярного лечения, кроме оценки локализации и степени стенозирования КА, важны наличие, тяжесть кальциноза и ангиоархитектоника коронарных артерий (в частности, извитость артерии, боковые ветви и др.) в области возможного проведения транскатетерной коррекции •••• При планировании коронарного шунтирования получают информацию о структурно-морфологических особенностях коронарной артерии дистальнее стеноза, где может быть наложен коронарный шунт, а также о функционировании коллатерального кровообращения в области нарушенной васкуляризации миокарда.
ЛЕЧЕНИЕ
Лекарственная терапия — см. Болезнь сердца ишемическая.
Хирургическое лечение.
• Показания: в целом показания определяются анатомическим вариантом коронарного атеросклероза, функцией левого желудочка и, в значительно меньшей степени, клинической картиной заболевания.
• Общие показания к эндоваскулярному лечению •• Одно- или двухсосудистое поражение коронарных артерий со стенозом или окклюзией типа А или В по классификации, приведённой ниже •• Внедрение новых методов эндоваскулярного лечения (стентирование, лазерная реваскуляризация) позволяет проводить вмешательства в части случаев при стенозах типа С.
• Ангиографическая характеристика стенозов по типам •• Тип А (минимальный комплекс) ••• Локальный (менее 10 мм) ••• Концентрический ••• Легко проходимый ••• Неизогнутый сегмент (<45°) ••• Неполная окклюзия ••• Отсутствие крупных ветвей в области стеноза ••• Отсутствие тромбоза ••• Гладкий контур ••• Незначительный или отсутствующий кальциноз •• Тип В (средний комплекс) ••• Тубулярный (10–20 мм) ••• Эксцентрический ••• Незначительная извитость проксимального сегмента ••• Незначительно изогнутый сегмент (45–90°) ••• Тотальная окклюзия, существующая менее 3 мес ••• Стеноз в области бифуркации, требующий применения двух проводников ••• Тромбоз ••• Неправильный контур ••• Средний или выраженный кальциноз •• Тип С (тяжёлый комплекс) ••• Диффузный (более 20 мм) ••• Эксцентрический ••• Выраженная извитость проксимального сегмента ••• Очень изогнутый сегмент (>90°) ••• Тотальная окклюзия, существующая более 3 мес, с развитыми коллатералями ••• Невозможность обхода всех крупных ветвей в области стеноза ••• Тромбоз ••• Неправильный контур ••• Выраженный кальциноз.
• Противопоказания к эндоваскулярному лечению •• Абсолютные: терминальная стадия недостаточности кровообращения •• Относительные ••• Стенозы типа С ••• Неблагоприятный ближайший прогноз для жизни из-за сопутствующих заболеваний (например, злокачественных новообразований при отдалённом метастазировании) ••• Диффузный дистальный склероз коронарных артерий (Х-синдром).
• Специфические осложнения эндоваскулярного лечения •• Периоперационный ИМ вследствие диссекции, заворота интимы, спазма или тромбоза коронарной артерии •• Рестенозы вследствие прогрессирования атеросклероза, артериита или гиперпластической реакции в зоне имплантации стентов •• Ложные аневризмы в месте доступа •• Побочные реакции, связанные с использованием контрастных средств.
• Общие показания к коронарному шунтированию •• Гемодинамически значимые стенозы ствола левой КА •• Вариант стволового поражения (стенозы передней межжелудочковой ветви, огибающей ветви, правой КА) •• Двухсосудистое и однососудистое поражение с гемодинамически значимым проксимальным стенозом передней межжелудочковой ветви •• Двухсосудистое поражение без проксимального стеноза передней межжелудочковой ветви при снижении сократительной функции левого желудочка, выраженной ишемии, толерантной к консервативному лечению, а также когда стенозированные сосуды кровоснабжают большой объём жизнеспособного миокарда •• ИМ в ходу или рецидив ИМ, рефрактерный к интенсивной консервативной терапии •• ИМ, сопровождающийся левожелудочковой недостаточностью при наличии стеноза КА, обеспечивающей кровоснабжение жизнеспособного миокарда за пределами развившегося некроза •• Коронарное шунтирование в качестве первичной реперфузионной стратегии в ранние сроки (не позднее 6–12 ч) ИМ с элевацией сегмента ST •• Одно- или двухсосудистое поражение, ставшее причиной возникновения угрожающих жизни желудочковых аритмий, особенно если пациент перенёс реанимацию по поводу аритмической остановки сердца либо существует устойчивая желудочковая тахикардия •• Безуспешность чрескожной транслюминальной коронарной ангиопластики при сохраняющейся ишемии, угрожающей окклюзией коронарной артерии, вовлекающей в зону риска значительный объём миокарда •• Инородное тело в коронарной артерии в позиции, угрожающей прекращением кровотока •• Толерантная к медикаментозной и эндоваскулярной коррекции ишемия жизнеспособного миокарда вне зоны кровоснабжения функционирующего маммарокоронарного шунта к передней межжелудочковой ветви.
• Противопоказания к коронарному шунтированию •• Абсолютные: терминальная стадия недостаточности кровообращения •• Относительные: диффузный дистальный склероз коронарных артерий (Х-синдром); неблагоприятный ближайший прогноз для жизни из-за сопутствующих заболеваний (например, злокачественных новообразований при отдалённом метастазировании).
• Специфические осложнения коронарного шунтирования •• Периоперационный ИМ •• Остеомиелит грудины при лоскутном выделении обеих внутренних грудных артерий •• Ишемия кисти после выделения лучевой артерии при преимущественно лучевом типе кровоснабжения кисти.
Прогноз • Имеет выраженную зависимость от анатомического варианта поражения коронарных артерий, функций левого желудочка, наличия нарушений ритма и сопутствующей патологии • Оперативное лечение мало влияет на прогноз в отношении продолжительности жизни, за исключением случаев трёхсосудистого и стволового поражения • Коронарное шунтирование имеет преимущества перед эндоваскулярной коррекцией в отношении качества жизни, частоты рестенозов и необходимости в повторных вмешательствах • Эндоваскулярное лечение имеет преимущества перед коронарным шунтированием в отношении продолжительности госпитального лечения, его стоимости (в России это справедливо только при необходимости вмешательства на одном сосуде).
Синонимы: Ишемическая болезнь сердца, Коронарная болезнь (сердца).
Сокращения • КА — коронарная артерия
МКБ-10 • I25.1 Атеросклеротическая болезнь сердца
Осложнения
Атеросклероз нижних конечностей опасен развитием гангрены, атрофии мышц, тромбоэмболией сосудов жизненно-важных органов в случае отрыва бляшки.
Кардиальные осложнения при поражении коронарных сосудов включают инфаркт миокарда, очаговую дистрофию сердечной мышцы, миокардиосклероз, коронаросклероз.
При обтурации мезентериальных артерий возможны явления ишемического колита и гангрены кишечника, а почечных – вторичной артериальной гипертензии. Церебральные последствия включают геморрагический и ишемический инсульт, транзиторные ишемические атаки, атеросклеротическое слабоумие.
Опасность для жизни пациента представляет аневризма аорты, разрыв которой в большинстве случаев заканчивается летальным исходом.
Что такое инфаркт миокарда?
Инфаркт миокарда — это острая форма ИБС, при которой часть мышцы сердца погибает в результате закупорки коронарной артерии. Чаще всего инфаркт миокарда возникает в результате образования тромба на поверхности атеросклеротической бляшки внутри коронарной артерии.
Механизм возникновения инфаркта довольно сложный. Одним из важных факторов является воспаление сосудистой стенки в области бляшки. Как ни странно, тромбы образуются чаще всего на небольших бляшках, покрышка которых трескается, что и приводит к тромбозу.
Профилактика атеросклероза
Пациентам, имеющим отягощенную наследственность и возрастную предрасположенность, рекомендуется скрининговое обследование для определения риска развития сердечно-сосудистой патологии. Оно нацелено на обнаружение лабораторных и генетических маркеров заболевания.
Профилактика атеросклероза включает контроль веса, правильное питание, достаточную физическую активность, отказ от вредных привычек, своевременное лечение хронических болезней.
Автор:
Пугонина Татьяна Алексеевна , Терапевт