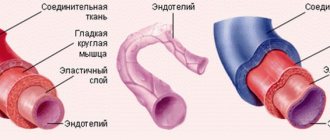
Артерии и вены человека выполняют разную работу в организме. В связи с этим можно наблюдать существенные различия в морфологии и условиях прохождения крови, хотя общее строение, за редким исключением, у всех сосудов единое. Их стенки имеют три слоя: внутренний, средний, наружный.
Внутренняя оболочка, называющаяся интимой, в обязательном порядке имеет 2 слоя:
- эндотелий, выстилающий внутреннюю поверхность, представляет собой слой клеток плоского эпителия;
- субэндотелий – находится под эндотелием, состоит из соединительной ткани с рыхлой структурой.
Среднюю оболочку составляют миоциты, эластические и коллагеновые волокна.
Наружная оболочка, носящая название «адвентиция», – это волокнистая соединительная ткань с рыхлой структурой, снабженная сосудами сосудов, нервами, лимфатическими сосудами.
Артерии
Это кровеносные сосуды, по которым кровь переносится от сердца ко всем органам и тканям. Различают артериолы и артерии (мелкие, средние, крупные). Их стенки имеют три слоя: интиму, медиа и адвентицию. Классифицируют артерии по нескольким признакам.
По строению среднего слоя различают три типа артерий:
- Эластические. У них средний слой стенки состоит из эластических волокон, способных выдерживать высокое давление крови, развивающееся при ее выбросе. К этому виду относится легочный ствол и аорта.
- Смешанные (мышечно-эластические). Средний слой состоит из разного количества миоцитов и эластических волокон. К ним относится сонная, подключичная, подвздошная.
- Мышечные. У них средний слой представлен отдельными миоцитами, расположенными циркулярно.
По расположению относительно органов артерии делят на три типа:
- Магистральные – снабжают кровью части тела.
- Органные – несут кровь в органы.
- Внутриорганные – имеют разветвления внутри органов.
Сосуды: что нужно знать?
22.10.2019
Существует три основных типа кровеносных сосудов в организме человека: артерии, вены и лимфатические сосуды. Все они выглядят как резиновая труба с множеством ветвей и разных проходов. Артерии розового цвета выглядят довольно эластично, вены — голубоватые и мягкие. Кровеносные сосуды — желтоватые.
История
Древние анатомы связывали артерии и вены с различными органами. В средние века ученые неправильно понимали систему артерий, они думали, что не все они связаны друг с другом. Эта теория была опровергнута итальянским врачом Якопо Беренгарио да Карпи в конце XV века. Он заметил, что артерия связана с каждой артерией. В 16 веке анатомы пытались ответить на вопрос, как кровь попадает из вен в артерии. Это было выяснено во второй половине XVII века Уильямом Харви, который открыл кровообращение.
Под увеличительным стеклом
Стенка сосуда состоит из трех слоев. Внутренняя часть его состоит из прокладки плоских клеток (так называемый эндотелий, весь внутренний слой имеет другие части и называется интимой). Средний слой состоит из круглых и спирально ориентированных гладкомышечных клеток. Наружный слой сосуда представляет собой соединение, образующее гибкую оболочку (адвентицию). Адвентиция соединяет кровеносные сосуды и нервы для питания и контроля гладкой мышцы сосудов. Артерии имеют более толстый слой мышц, чем вены. Капиллярная стенка состоит из одного слоя клеток — эндотелия. В венах эндотелий образует в определенных местах небольшой карман, лоскут, предотвращающий кровоток. Кровеносные сосуды имеют сходную структуру с венами.
Сравнительная анатомия сосудов
У человека, как известно, замкнутое кровообращение. К примеру, моллюски, улитки, членистоногие и медузы имеют открытое кровообращение. Их «кровь» или гемолимфы, если они есть, находятся непосредственно между органами тела. Насекомые менее развиты, у них имеется только простое трубчатое сердце.
Анатомия
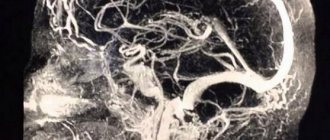
Кровеносные сосуды отходят от сердца ко всем органам и клеткам. Аорта берет свое начало в левом желудочке, спускается в живот и впадает в таз, где разделяется на две артерии, которые ведут кровь к нижним конечностям. Также функционируют и другие артерии (исходящие от аорты), которые ведут кровь к голове, верхним конечностям, всем внутренним органам и коже. Артерии разветвляются на более мелкие и, в конечном счете, превращаются в капилляры. Артериальные капилляры проходят в венозные капилляры, которые сходятся дальше в венах. Верхняя полая вена приводит кровь к сердцу из нижних конечностей, живота и туловища, также она ведет кровь из головы и верхних конечностей. Кровеносные сосуды формируются слепо между клетками, втекающими в более сильные стволы и входящими в вены.
Функции
Кровеносные сосуды используются для транспортировки крови в организме. У человека есть так называемое замкнутое кровообращение. Это означает, что кровь течет только в кровеносных сосудах и не случайно «омывает» определенные органы. Артерии несут кровь из сердца. Большая часть этой крови насыщена кислородом, за исключением крови, которая проходит через легочную артерию из правого желудочка в легкие. Вены ведут кровь к сердцу. За исключением крови в легочных венах, которая окисляется и течет в левый желудочек.
В человеческом организме выделяют два круга крови, соединенных сердцем. «Маленькая» циркуляция или легочная, когда кислородосодержащая кровь вытягивается через легочную артерию из правого желудочка в легкие, где легочные вены ведут в левый желудочек. И «большое» кровообращение, где кислородосодержащая кровь левого желудочка перемещается в правое предсердие, а оттуда в другие артерии и органы. Там кровь теряет кислород, и вены возвращают ее к сердцу. Кровеносные сосуды собирают слюну в межклеточных пространствах и переносят ее в вены.
Опубликовано в Кардиология Премиум Клиник
Вены
Они бывают безмышечными и мышечными.
Стенки безмышечных вен состоят из эндотелия и соединительной тканью рыхлой структуры. Такие сосуды находятся в костной ткани, плаценте, головном мозге, сетчатке глаза, селезенке.
Мышечные вены в свою очередь разделяют на три вида в зависимости от того, как развиты миоциты:
- слабо развиты (шея, лицо, верхняя часть тела);
- средне (плечевая и мелкие вены);
- сильно (нижняя часть тела и ноги).
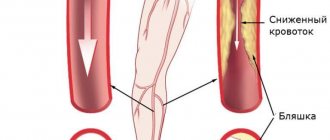
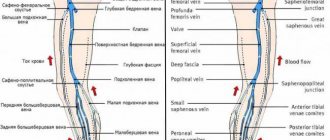
По венам, кроме пупочной и легочной, переносится кровь, которая отдала кислород и питательные вещества и забрала углекислый газ и продукты распада в результате обменных процессов. Она движется от органов к сердцу. Чаще всего ей приходится преодолевать силу тяжести и скорость ее меньше, что связано с особенностями гемодинамики (более низким давлением в сосудах, отсутствием его резкого перепада, малым количеством кислорода в крови).
Строение и его особенности:
- Больше в диаметре по сравнению с артериями.
- Слабо развит подэндотелиальный слой и эластический компонент.
- Стенки тонкие и легко опадают.
- Гладкомышечные элементы среднего слоя развиты довольно слабо.
- Выраженный наружный слой.
- Наличие клапанного аппарата, который образован внутренним слоем стенки вены. Основание клапанов состоит из гладких миоцитов, внутри створок – волокнистая соединительная ткань, снаружи их покрывает слой эндотелия.
- Все оболочки стенки наделены сосудами сосудов.
Баланс между венозной и артериальной кровью обеспечивается несколькими факторами:
- большим количеством вен;
- более крупным их калибром;
- густотой сети вен;
- образованием венозных сплетений.
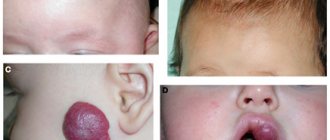
Что такое аневризма аорты?
Статью подготовила врач-кардиолог Ксения Ншановна Борель
Аорта – самый крупный непарный артериальный сосуд человеческого организма.
В анатомическом строении аорты различают несколько отделов: восходящая аорта и нисходящая аорта, которая, в свою очередь, делится на грудную и брюшную аорту. Каковы функции аорты?
Выражаясь образно, аорта представляет собой трубопровод, осуществляющий функцию транспортировки крови.
Аорта за всю жизнь пропускает 200 млн (!!!) литров крови за всю жизнь человека! Кроме того, аорта регулирует артериальное давление и частоту сердечных сокращений.
Особенностью аорты является её специфическое строение: в стенке аорты содержится большое количество эластических и коллагеновых волокон, что и обусловливает хорошую растяжимость и эластичность. От аорты отходят главные артериальные стволы, кровоснабжающие все органы! Именно по этой причине любое заболевание аорты может закончиться летально.
В норме диаметр аорты не превышает 40 мм и характеризуется постепенным сужением в направлении сверху-вниз. С возрастом, в течение каждого 10-летия, происходит увеличение корня аорты на 0,9 мм у мужчин и на 0,7 мм у женщин, что, в свою очередь, приводит к истончению стенки аорты и увеличивает риск её разрыва и формирования аневризмы.
Почему это происходит? Это связано с уменьшением содержания эластических и коллагеновых волокон стенки аорты, что является проявлением «старения» сосудов. Иначе говоря, люди старшего возраста находятся в группе риска серьёзных поражений аорты, которые могут быть смертельными.
Но ведь не у всех пациентов старшего возраста происходит повреждение аорты! А это значит, что есть ещё какие-то дополнительные провоцирующие причины. Какие же?
Самые частые из них — факторы, которые изменяют состояние сосудистой стенки:
- высокое артериальное давление,
- высокие значения глюкозы и холестерина крови,
- воздействие табачного дыма,
- чрезмерное употребление алкоголя,
- травмы (как проявление внешнего воздействия).
Другими причинами поражения аорты являются врождённые (наследственные, генетически обусловленные) заболевания, которые характеризуются истончением стенки аорты:
- синдром Тёрнера,
- синдром Марфана,
- синдром Элерса-Данлоса,
- синдром Лойса-Дитца,
- синдром патологической извитости артерий,
- синдром комбинации аневризмы аорты и остеоартрита.
Также причиной поражения может стать травма (падение с высоты, лобовое/боковое столкновение при ДТП).
Кроме того, в группу риска высокой частотой развития аневризмы аорты входят пациенты с двустворчатым аортальным клапаном.
Внимание! Заболевания аорты протекают бессимптомно! Это бомба замедленного действия!
Если появляется боль, это означает лишь одно — у пациента очень высок риск смертельного исхода, потому что, если болит, значит «рвётся». Извините за этот немедицинский слэнг.
Боль бывает различной интенсивности. Локализуются в груди или животе, в зависимости от месторасположения аневризмы. Боль может отдавать в позвоночник.
Часто пациент теряет сознание, потому что происходит массивная кровопотеря! Провоцирующие факторы: резкое повышение артериального давления, травмы груди или живота, резкое повышение внутрибрюшного или внутригрудного давления (кашель, натуживание, поднятие тяжестей и другие).
В связи с этим каждому пациенту из группы риска нужно проводить скрининговое обследование для активного выявления проблем с аортой.
Если Вы или Ваши родственники относятся к категории риска, тогда дочитайте этот текст до конца, чтобы знать, каким образом можно предотвратить внезапную смерть!
Поговорим об аневризме аорты.
Аневризма (от лат. aneurysma – «расширение») – мешотчатообразная, или веретенообразная локальная деформация стенки сосуда или сердца.
Наиболее частая локализация аневризм аорты – её восходящий отдел. Это отдел аорты от левого желудочка сердца и протяжённостью 5-6 см.
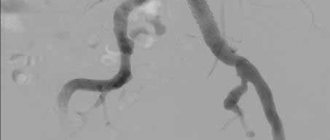
Риск разрыва аорты увеличивается при увеличении диаметра восходящей аорты более 60 мм, а нисходящего отдела – более 70 мм. Аневризмы абдоминальной аорты чаще локализуются в проекции отхождения почечных артерий и диагностируется при увеличении её диаметра более 30 мм: здесь их нужно прицельно искать, этот отдел достаточно хорошо виден при выполнении УЗИ.
Коварной особенностью аневризмы является то, что стенка её очень тонкая и легко травмируется, что может вызвать массивное кровотечение.
Раз уж клинически аневризма никак себя не проявляет, её нужно активно искать. Как?
Начать нужно с выполнения обычного УЗИ сердца, восходящего отдела аорты и брюшной аорты. В некоторых ситуациях информативнее выполнить УЗИ не обычном доступом, осматривая сердце и крупные сосуды не через грудную стенку, а через пищевод!
Если будут выявлены признаки аневризмы аорты, то необходимо выполнение более специфического обследования, которые занимают центральное значение: компьютерной или магнитно-резонансной томографии с контрастированием или без него, или аортографии.
Обратите внимание на признаки, которые могут указывать на наличие высокого риска развития аневризмы аорты:
- наследственный фактор — люди, чьи родственники страдали или умерли от аневризмы аорты, имеют многократно более высокий риск аналогичного заболевания‼️
- мужчины старше 65 лет
- курящие женщины старше 65 лет
Узнали себя? Обратитесь к специалисту!
Как лечить? Правильнее было бы сказать «Как предотвратить?»
В случае, если у пациента нет врождённых аномалий, то это, прежде всего, борьба со всеми факторами риска: нормализация артериального давления, нормализация глюкозы и холестерина крови, отказ от курения и употребления алкоголя. Иными словами, — бороться с причинами ишемической болезни сердца!
Если у пациента есть врождённые дефекты строения стенки аорты (см.выше причины), то, помимо ежегодного обследования самого пациента, рекомендуется УЗИ-обследование родственников первой линии родства (родители, братья, сёстры) каждые 5 лет.
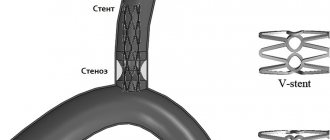
Что же делать, если аневризма всё-таки сформировалась? Каждый конкретный случай индивидуален: иногда ситуация требует регулярного контроля и наблюдения, а некоторые ситуации требует хирургического вмешательства. Способы операций различны — стентирование или протезирование.
Давайте резюмировать:
- у определённых категорий людей аневризмы следует активно выявлять
- общедоступный и недорогостоящий способ диагностики — УЗИ сердца, дополненное исследованием брюшного отдела аорты
- аневризмы часто бессимптомны
- если аневризма выявлена, то избегайте провоцирующих факторов, способствующих разрыву, и регулярно наблюдайтесь у врача
- активно боритесь со всеми факторами риска.
Ваше здоровье в Ваших руках!
ЗАПИСАТЬСЯ НА ПРИЁМ К КАРДИОЛОГУ
Отличия
Чем артерии отличаются от вен? Эти кровеносные сосуды имеют существенные различия по многим признакам.
Артерии и вены, в первую очередь, различаются по строению стенки
По строению стенки
У артерий толстые стенки, в них много эластических волокон, гладкая мускулатура хорошо развита, они не опадают, если не наполнены кровью. За счет сократительной способности тканей, из которой состоят их стенки, осуществляется быстрая доставка крови, насыщенной кислородом, ко всем органам. Клетки, из которых состоят слои стенок, обеспечивают беспрепятственное прохождение крови по артериям. Внутренняя поверхность у них гофрированная. Артерии должны выдерживать высокое давление, которое создается при мощных выбросах крови.
Давление в венах низкое, поэтому стенки тоньше. Они опадают при отсутствии в них крови. Их мышечный слой не способен сокращаться так, как у артерий. Поверхность внутри сосуда гладкая. Кровь по ним движется медленно.
В венах самой толстой оболочкой считается наружная, в артериях – средняя. У вен отсутствуют эластические мембраны, у артерий есть внутренняя и наружная.
По форме
Артерии имеют довольно правильную цилиндрическую форму, они круглые в сечении.
Вены из-за давления других органов уплощены, их форма извилистая, они то сужаются, то расширяются, что связано с расположением клапанов.
По количеству
В организме человека вен больше, артерий меньше. Большинство средних артерий сопровождаются парой вен.
По наличию клапанов
В большинстве вен есть клапаны, не дающие крови течь в обратную сторону. Они расположены парами напротив друг друга на всем протяжении сосуда. Их нет в воротных полых, плечеголовых, подвздошных венах, а также в венах сердца, головного и красного костного мозга.
В артериях клапаны находятся при выходе сосудов из сердца.
По объему крови
В венах циркулирует крови приблизительно в два раза больше, чем в артериях.
По расположению
Артерии залегают глубоко в тканях и подходят к коже лишь в нескольких местах, там, где прослушивается пульс: на висках, шее, запястье, подъеме стоп. Их расположение у всех людей примерно одинаковое.
Вены в большинстве своем расположены близко к поверхности кожи
Локализация вен у разных людей может отличаться.
По обеспечению движения крови
В артериях кровь течет под давлением силы сердца, которое ее выталкивает. Сначала скорость составляет около 40 м/с, затем постепенно уменьшается.
Кровоток в венах происходит за счет нескольких факторов:
- силы давления, зависящего от толчка крови со стороны сердечной мышцы и артерий;
- присасывающей силы сердца при расслаблении между сокращениями, то есть создание в венах отрицательного давления из-за расширения предсердий;
- присасывающего действия на вены груди дыхательных движений;
- сокращения мышц ног и рук.
Кроме этого, примерно треть крови находится в венозных депо (в воротной вене, селезенке, коже, стенках желудка и кишечника). Она выталкивается оттуда, если нужно увеличить объем циркулирующей крови, например, при массивных кровотечениях, при высоких физических нагрузках.