Остановка сердца: Pixabay Самая распространенная причина смерти во всем мире — остановка сердца. Состояние развивается мгновенно, исход предрешают считаные минуты. Жизнедеятельность организма способна продлить первая помощь при остановке сердца. Как понять, что человеку нужна помощь и что делать при остановке сердца до прибытия медперсонала, читайте далее.
Первая помощь при остановке сердца
Вне зависимости от первопричин сбоя работы сердечной мышцы, первостепенным становится вопрос — что делать при остановке сердца?
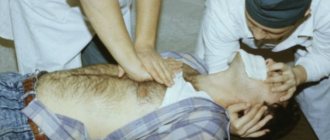
Рисунок 1. Реанимационные меры при остановке сердца
Ответ на него следующий (Рисунок 1):
- Соблюдать спокойствие и действовать без промедлений, заранее освоить нужные приемы;
- Помнить, что необратимость последствий для головного мозга наступает через 5-6 минут;
- Поэтому спасение пострадавшего зависит от качества проведения реанимационных мер;
- Они включают в себя — массаж главного органа и искусственную вентиляцию легких.
Первая доврачебная помощь при остановке сердца состоит из:
- Проверки пострадавшего на сознательное состояние — его не следует сильно трясти или бить по лицу, а аккуратно потрогать по плечу и громко поинтересоваться, что с ним;
- Если реакции не наблюдается, проверяется дыхание — положите ладонь ему на лоб и немного запрокиньте его голову, гляньте — поднимается и опускается ли его грудная клетка, послушайте звуки и постарайтесь почувствовать исходящий воздух своей щекой в течение 10 секунд (Рисунок 2);
- Если он не дышит — срочно вызывайте бригаду скорой и приступите к сердечно-легочной реанимации, для чего поместите человека спиной на твердую поверхность — пол или асфальт;
- Станьте перед ним на коленях на уровне его предплечий, поместите основание своей ладони на середину его груди между сосками, предварительно сняв верхнюю одежду и сделайте ему непрямой массаж с искусственным дыханием.
Рисунок 2. Первая доврачебная помощь при остановке сердца
Первая помощь при остановке сердца продолжается до тех пор, пока:
- Не появятся медицинские сотрудники;
- Пострадавший не придет в сознательное состояние;
- Вы не устанете и сможете продолжать реанимацию.
В последнем случае — найдите себе помощника из числа окружающих вас людей.
Курс первая помощь при остановке сердца включает в себя:
- Не только получение специализированных знаний о причинах и признаках прекращения сердечной деятельности;
- Проведение определенных мероприятий и овладение их техниками — специальным массажем, вентиляцией легких или дыханием рот-в-рот.
В группе риска возникновения фибрилляции находятся мужчины, средний возраст 45-75 лет.
…Эффектная картинка. «Разряд! Еще разряд!» Уверенные руки врача держат на обнаженной груди пациента электроды. Пациент без сознания. И вот на мониторе реанимационного аппарата вместо прямой линии бодро побежали зубцы. Врач облегченно снимает шапочку, вытирая со лба пот. Возвращение к жизни произошло, врачи победили смерть!..
Так в большинстве художественных фильмов показывают процесс дефибрилляции. А как всё происходит в жизни?
Что такое дефибрилляция и фибрилляция
Приставка «де» (лат.) означает отмену, удаление, ликвидацию. Дефибрилляция – процесс устранения фибрилляции желудочков сердца.
Фибрилляция (мерцание) и трепетание желудочков – патологические состояния, при которых не происходит эффективных сердечных сокращений. Это практически остановка сердца.
Фибрилляция не может прекратиться спонтанно – только под действием электрической дефибрилляции.
См. также: Пламенный мотор. Разберем на желудочки
Сердце имеет собственную проводящую систему, способную генерировать и передавать ко всем своим клеткам электрические импульсы. Благодаря этому происходит последовательное сокращение камер сердца. Организм получает кислород и отдает углекислый газ, другие токсические продукты обмена веществ, которые выводятся через кровь.
См. также: БлЭКГейт. От себя не убежишь
При фибрилляции такая слаженная работа клеток исчезает. Отдельные мышечные волокна сокращаются хаотично.
Сердце начинает напоминать «колеблющийся студень». Оно теряет способность сокращаться.
На ЭКГ, вместо классических зубцов, регистрируются хаотичные, неправильной формы волны с частотой 200-500 колебаний в минуту.
Каждая минута снижает вероятность возвращения к жизни на 10 %
По существу, фибрилляция – остановка сердца. Из-за нее происходит до 90 % случаев внезапной сердечной смерти.
Кровообращение прекращается.
Кислород перестает поступать в органы и ткани, развивается гипоксия (кислородное голодание). Клетки переходят на экономный анаэробный (безкислородный) путь обмена веществ. Но при этом образуется много токсических недоокисленных продуктов, развивается ацидоз (закисление). В отсутствие кровообращения ядовитые отходы не могут быть удалены. Клетки гибнут.
Наиболее чувствительны к гипоксии клетки головного мозга.
Оказать экстренную медицинскую помощь необходимо в первые 4-10 мин. (оптимально 4-6 мин – время, которое без серьезных последствий может продержаться без кислорода кора головного мозга). Каждая минута снижает вероятность возвращения к жизни на 10 %.
Если на 1-й минуте можно спасти 90 % пациентов, то к 10-й минуте, как правило, не выживает никто.
Причины возникновения фибрилляции
Первая и самая основная – инфаркт миокарда.
См. также: Инфаркт
К фибрилляции также могут привести другие заболевания сердца (гипертрофическая кардиомиопатия, нарушения ритма); метаболические изменения, токсины, передозировка лекарственных средств, воздействие электрическим током (несчастный случай, удар молнии).
Возможно ли завести «мотор» после «короткого замыкания». Суть дефибрилляции
Итак, при фибрилляции нарушается слаженная работа клеток сердца, они выходят из-под контроля и начинают сокращаться хаотично.
Однако электрическая активность клеток при фибрилляции сохранена.
Это отличает фибрилляцию сердца от асистолии (отсутствия систолы, сокращения) – полной остановки сердца. При асистолии на ЭКГ регистрируется прямая линия. При неоказании своевременной помощи, фибрилляция переходит в асистолию. Связано это с тем, что клетки сердца тоже страдают от кислородного голодания и токсических отходов и гибнут.
Асистолия может быть и первичным состоянием (на ее долю приходится около 10 % внезапных кардиальных смертей).
При асистолии в сердце происходит внезапное полное прекращение возбудимости, «короткое замыкание».
В этом случае прогноз крайне неблагоприятен. Асистолию, если это возможно, надо перевести в фибрилляцию. Клетки должны быть электрически активны, иначе «завести мотор» не удастся.
Дефибрилляция – воздействие на сердце током слабой силы, но высокого напряжения.
Это приводит к подавлению всех электрических импульсов, направление которых не совпадает с направлением тока дефибриллятора. Все патологические очаги возбуждения угнетаются, остаются только те, которые дают суммарный вектор нормального сердечного сокращения. Эффективная работа сердца восстанавливается.
Как проводится дефибрилляция
Дефибриллятор состоит из двух блоков: накопительный и электродный. В первом электрическая энергия накапливается и преобразуется (уменьшается сила тока, одновременно повышается напряжение). Электроды накладываются на грудь и подают к сердцу электрический ток. Существуют одно- и многоканальные дефибрилляторы. Одноканальный имеет один электрод, а многоканальный – два.
Желательно, чтобы модель дефибриллятора предусматривала наличие электрокардиомонитора. Он позволяет вести запись ЭКГ вне разряда.
Пациент лежит на ровной поверхности. Между электродами и телом необходима прокладка: например, электропроводящий гель, салфетки, смоченные гипертоническим раствором NaCl или водой. Тому, кто оказывает помощь, нельзя касаться тела пациента и других предметов (даже поверхности, на которой лежит человек. Электроды устанавливаются справа под ключицей и слева по передней подмышечной линии кнаружи от верхушки сердца (тогда электрическая сила импульса совпадет с направлением нормальной электрической оси сердца). Разряд подается последовательно с нарастающей мощностью: 200 Дж > 300 Дж > 360 Дж.
Базовая сердечно-легочная реанимация. Что делать, если на ваших глазах человек упал и потерял сознание
Ждать, когда подоспеет скорая помощь с дефибриллятором, некогда. В запасе не более 10 мин. Что делать?
Предположить остановку сердца можно при:
- отсутствии дыхания и пульса (проверить на сонных артериях),
- отсутствии реакции зрачка на свет,
- синем или сером цвете лица.
Забить тревогу: кто-то вызывает реанимационную бригаду, а кто-то начинает базовую сердечно-легочную реанимацию (CЛР): непрямой массаж сердца и искусственное дыхание «рот в рот». Если помощь оказывает один человек – на 15 сердечных толчков 2 вдоха; если двое – соотношение вдувания и нажатия 1:5.
Суть СЛР: происходит искусственная имитация кровообращения. Легкие «дышат», а сердце «сокращается».
Организм меньше страдает от гипоксии.
Задача – продержаться до прибытия реаниматологов с дефибриллятором и набором медикаментов.
Государственные программы
Чем раньше будет оказана специализированная помощь, тем лучше прогноз для жизни и ее качество. В странах Европы и США приняты и реализуются программы по оснащению автоматическими дефибрилляторами (АВД) не только медицинских учреждений и машин скорой помощи, но и общественных мест: торговых центров, вокзалов, аэропортов, отелей, концертных залов, школ.
В аэропортах США не имеет право приземлиться самолет без дефибриллятора на борту.
Дефибриллятор обязательно устанавливается в каждой государственной школе штата Нью-Йорк. Более 50 % государственных учреждений США оснащены АВД.
По мнению британских экспертов, установка АВД в общественных местах и обучение персонала их эффективному использованию, позволит сберечь тысячи жизней в ближайшие 10 лет. В Венгрии у всех частных врачей есть АВД. В Германии все крупные предприятия оснащены АВД
В 2015 году в нашей стране завершилась пятилетняя госпрограмма «Кардиология». В рамках этой программы сегодня практически все медицинские учреждения и машины скорой помощи оснащены самыми современными бифазными дефибрилляторами с максимальной мощностью 360 Дж, которые рекомендует Европейская ассоциация нарушений ритма сердца.
Принята госпрограмма «Здоровье народа и демографическая безопасность Республики Беларусь» (рассчитана до 2021 года), где отдельным пунктом идет оснащение общественных мест дефибрилляторами.
Не меньшее значение, чем оборудование общественных мест АВД, имеет медицинская грамотность населения. Вовремя распознать остановку сердца и провести базовую СЛР – залог спасения не одной человеческой жизни.
Последствия проведения дефибрилляции
После остановки сердца выживают только 30 %.
К нормальной жизни, без серьезных последствий для здоровья, возвращаются всего 3,5 %!
Связано это обычно с поздним оказанием помощи, когда от ишемии уже пострадали головной мозг, сердце, почки, печень. Важно не просто сохранить жизнь. Не менее важно сохранить ее качество.
Самый чувствительный к ишемии орган – головной мозг. Если восстановить сердечную деятельность удается лишь на 7-10 минутах, у пациента возможны психические и неврологические нарушения. Запоздалая помощь приведет к глубокой инвалидности пострадавшего, который на всю жизнь останется «овощем».
Как предотвратить внезапную смерть
См. также: ИБС. Сердцу перекрыли кислород
Помните, на первом месте – с огромным перевесом – среди причин внезапной сердечной смерти идет инфаркт миокарда. Профилактика сердечной смерти – это профилактика ИБС и инфаркта миокарда.
См. также: Артериальная гипертензия
Здоровый образ жизни, правильное питание, культивирование только полезных привычек, медикаментозная коррекция артериальной гипертензии.
Наша жизнь в наших руках!
Главное фото статьи с сайта healthversed.com
Нельзя медлить!
Если вы оказались возле человека, у которого остановилось сердце, главное, что от вас требуется, – действовать быстро. Есть всего несколько минут на то, чтобы спасти пострадавшего. Если оказание помощи при остановке сердца будет запоздалым, то больной или умрет, или на всю жизнь останется недееспособным. Главная ваша задача – восстановить дыхание и сердечный ритм, а также запустить систему кровообращения, поскольку без этого жизненно важные органы (особенно мозг) не могут функционировать.
Неотложная помощь при остановке сердца нужна в том случае, если человек находится без сознания. Сначала потормошите его, попробуйте громко окликнуть. Если реакции не наблюдается, приступайте к реанимационным действиям. Они включают несколько этапов.
Что такое ИКД (имплантируемый кардиовертер-дефибриллятор)
Имплантируемый кардиовертер-дефибриллятор (ИКД) — представляет собой устройство, которое автоматически распознает и проводит антиаритмическую терапию большинства тахиаритмий сердца, в том числе желудочковой тахикардии (ЖТ) и фибрилляции желудочков (ФЖ).
Устройство кардиовертера-дефибриллятора ИКД
Имплантируемый дефибриллятор имеет небольшие габариты — не больше пейджера — и вживляется под кожу верхней части грудной клетки. Имплантируемый дефибриллятор состоит из металлической (титановой) коробочки, в которой находятся микросхема и батарея. ИКД стимулирует сердце когда сердце останавливается или когда сокращается неритмично или слишком медленно. ИКД также может определять электрическую активность сердца. Если кардиостимулятор определяет, что сердце сокращается самостоятельно, он не посылает электрический импульс, т.е. не стимулирует сердце.
Кроме обычных функций поддерживать сердечный ритм на определенной частоте, имплантируемый дефибриллятор следит за возникновением аномальных, неправильных ритмов. При возникновении тахиаритмий ИКД путем специальных алгоритмов стимуляции выполнит безболевое восстановление синусового ритма, или дефибрилляцию.
Имплантируемый кардиовертер-дефибриллятор (ИКД) состоит из:
• Батарея (аккумулятор), которая снабжает электрической энергией имплантируемый дефибриллятор для того, чтобы он мог стимулировать сердце (посылать электрический импульс по электроду к сердцу). Маленькая герметичная литиевая батарея служит много лет. Когда батарея истощается, имплантируемый дефибриллятор полностью заменяется.
• Микросхема -подобна маленькому компьютеру внутри кардиостимулятора. Микросхема трансформирует энергию батареи в слабые электрические импульсы, которые пациент не чувствует. Микросхема контролирует продолжительность и мощность электрической энергии, затрачиваемой для импульса.
• Коннекторный блок — прозрачный блок из пластика находится в верхней части имплантируемого дефибриллятора. Коннекторный блок служит для соединения электродов и кардиостимулятора.
Электроды
Имплантируемый дефибриллятор через вены соединяется с сердцем посредством специальных электродов. Электроды крепятся в полости правого предсердия и в полости правого желудочка. В зависисмости от вида ИКД (однокамерный, двухкамерный, трехкамерный) каждый электрод имеет свои конструктивные особенности и предназначен для стимуляции одной из камер сердца.
Электрод представляет собой специальный спиральный проводник, обладающий достаточной гибкостью, чтобы выдерживать кручение и сгибание, вызываемые движениями тела и сокращениями сердца. Электрод передает сердцу электрический импульс, вырабатываемый импульсным генератором, и несет обратно информацию об активности сердца.
Контакт электрода с сердцем осуществляется через металлическую головку на конце провода. С помощью нее стимулятор «следит» за электрической активностью сердца и посылает электрические импульсы (стимулирует) только тогда, когда они требуются сердцу.
Для лучшей фиксации электрода к миокарду были разработаны специальные электроды активной фиксации. На конце электрода находится ввинчиваемая спираль, при помощи которой электрод фиксируется к той области, которую необходимо стимулировать. Спираль выдвигается в процессе имплантации электрода и, если возникает необходимость его замены, ввинчивается в обратном направлении и такой электрод легко удаляется.
В том случае, если сердечная деятельность полностью отсутствует или ритм очень редкий, стимулятор переходит в режим постоянной стимуляции и посылает импульсы к сердцу с заданной частотой. Если будет проявляться собственный ритм сердца, стимулятор перейдет в режим ожидания, т.е. будет функционировать в режиме по требованию (on demand).
Программатор
Программатор представляет собой специальный компьютер, который используется для контроля и изменения настроек кардиостимулятора. Программатор находится в больнице. Врач использует этот специальный компьютер для того, чтобы видеть, как кардиостимулятор работает и, если необходимо, изменить настройки кардиостимулятора.
Во время контрольного осмотра или когда Вы находитесь в больнице, врач может поместить головку программатора (она очень напоминает компьютерную «мышку») над имплантированным кардиостимулятором. Это позволяет:
• Получить информацию из кардиостимулятора. Информация, полученная из кардиостимулятора, показывает как кардиостимулятор и сердце работают. На основании этой информации врач может изменять настройки кардиостимулятора.
• Изменить настройки кардиостимулятора. При необходимости врач может поменять настройки имплантированного кардиостимулятора без каких либо хирургических операций.
Какие существуют типы ИКД?
Однокамерный ИКД
Однокамерный ИКД применяется в случаях фибрилляции предсердий или когда у пациента нет преходящих блокад проведения и сердечный ритм полностью соответствует потребностям организма. Стимулятор имеет один желудочковый электрод, который размещают в полости правого желудочка. При возникновении ЖТ или ФЖ кардиостимулятор производит разряд дефибриллятора. Стимулятор имеет алгоритм сверхчастой и программированной стимуляции для предотвращения приступа ЖТ «безболевой стимуляцией». Кроме высокой эффективности алгоритма безболевой стимуляции в купировании ЖТ, данный режим практически не расходует заряд батареи ЭКС. Разряд дефибриллятора в этом случае не производится.Если у пациента брадикардия, то ИКД работает как обычный кардиостимулятор.
Двухкамерный ИКД
Двухкамерный ИКД содержит две камеры стимуляции, предназначенные для стимуляции правого предсердия и правого желудочка. Электроды размещаются в соответствующих зонах, тем самым прослеживая сердечный ритм в предсердиях и в желудочках. При АВ блокадах ИКД осуществляет кардиостимуляцию предсердного и желудочкового ритмов. Антитахикардитическая терапия осуществляется на всех уровнях, в том числе может купировать внезапное учащение предсердного ритма при трепетании предсердий, предсердной тахикардии, наджелудочковой тахикардии антитахикардитеческой стимуляцией (АТС). АТС широко применяется для осуществления безболевой терапии ЖТ, тем самым сохраняя заряд батареи ИКД.
Трехкамерный ИКД (КРТ/ИКД)
Кардиовертер-дефибриллятор с кардиоресинхронизирующей терапией. КРТ/ ИКД применяется для терапии сердечной недостаточности (СН), синхронизируя желудочки сердца в единый цикл сокращений сердца. КРТ/ИКД может осуществлять весь спектр антиаритмической терапии, в том числе осуществлять терапию разрядом дефибриллятора для восстановления сердечного ритма.
Как работает ИКД
Терапия тахиаритмий
Кардиостимулятор ИКД, постоянно «следит» за электрической активностью Вашего сердца. Он всегда может сказать какой у Вас ритм, в том числе выполнять функцию «Холтеровского монитора» записывая в память фрагменты сердечного ритма, помогая врачу узнать о ритме пациента больше, чем обычная электрокардиограмма. Если в сердце возникает тахиаритмия, то алгоритмы стимулятора проведут электрическую терапию в автоматическом режиме. Вид лечения, программа функций стимулятора зависит от параметров настройки, которые выбирает Ваш доктор. После имплантации ИКД доктор должен сообщить, какую терапию он установил.
Фибрилляция желудочков – событие, очень опасное для Вашей жизни. ИКД специально разработан, чтобы восстановить синусовый ритм шоковым разрядом. Это называется дефибрилляцией. Ваш ИКД обладает возможностью безболевого восстановления ритма (антитахикардитическая функция) и антибрадикардитической функцией лечения всех типов брадиаритмий.
Дефибрилляция
Если ИКД обнаруживает ФЖ, то он обеспечивает высокой энергией шокового разряда. Это называется дефибрилляцией. Во время дефибрилляции разряд подается непосредственно в сердце. Для восстановления синусового ритма требуется намного меньше энергии (1/10-ти) по сравнению с внешней дефибрилляцией, которую выполняют врачи в экстренных ситуациях.
Общее время от начала приступа ФЖ к разряду дефибриллятора составляет около 10 секунд. За это время происходит накопление энергии в ИКД, что необходимо для воспроизведения высокого разряда при дефибрилляции.
Кардиоверсия — восстановление ритма сердца разрядом дефибриллятора (разрядом шоковой энергии). Существует два вида электрической кардиоверсии, внешняя, путем наложения на грудную клетку специальных пластин, и внутренняя – через электрод в правом желудочке разрядом электрического тока.
Антитахикардитическая стимуляция (АТС)
Антитахикардитическая стимуляция получила широкое применение для подавления большинства тахиаритмий сердца, в том числе ЖТ. Смысл АТС заключается в определении нарушений сердечного ритма и подавлении приступа путем сверхчастой или программированной стимуляцией.
АТС широко применяется для осуществления безболевой терапии ЖТ, тем самым сохраняя заряд батареи. При неэффективности АТС или при ФЖ производит разряд дефибриллятора.
При возникновении желудочковой тахикардии ИКД выполнит проверку неправильного ритма и выполнит необходимую терапию для восстановления синусового ритма. Вид программы антитахикардитической функции определяет Ваш врач при программировании ИКД. Если установлена антитахикардитическая функция (безболевое купирование тахиаритмий), то во время приступа ЖТ стимулятор восстановит правильный ритм сердца частой, с определенной последовательностью электростимуляцией. Такая стимуляция называется антитахикардитическая терапия, при ее возникновении пациент ее не ощущает.
Антибрадикардитическая стимуляция
Если ритм сердца становится очень медленным или возникают пропуски (паузы), ИКД может работать, как работает самый простой кардиостимулятор, применяемый при брадикардиях. Камеры предсердной и желудочковой стимуляции синхронизируют верхний и нижний ритмы, тем самым создавая оптимальный вид стимуляции.
Система тревоги
ИКД может иметь встроенную функцию оповещения пациента о необходимости обращения к врачу для оценки состояния. ИКД может быть запрограммирован таким образом, что при состояниях, требующих неотложного обращения к врачу, подаются 30-секундные звуковые сигналы. Два различных тона сигнала соответствуют различным причинам. Сигналы повторяются каждые 24 часа до тех пор, пока врач не считает информацию с помощью программатора. При звуковом сигнале ИКД нужно немедленно обратиться к врачу!
Процедура имплантации ИКД
Имплантация электрокардиостимулятора — хирургическая операция, при которой выполняется небольшой разрез в правой (если Вы левша) или левой (если Вы правша) подключичной области. В зависимости от того, какой именно кардиостимулятор будет Вам имплантирован, один, два или три электрода будут введены через вену и установлены внутри сердца под контролем рентгенографии.
Как и после большинства хирургических вмешательств, после имплантации кардиостимулятора будет назначен короткий курс профилактической терапии антибиотиками и противовоспалительными препаратами.
Перед операцией лечащий врач ограничит или отменит прием некоторых лекарственных препаратов, выбор анестезии будет определен врачом анестезиологом. Операция имплантации (вшивания) стимулятора представляется простой, поскольку мало травмирует ткани, проводится в операционной, оснащенной рентгеновским аппаратом. Под ключицей пунктируется (прокалывается) вена, в нее вводится специальная пластмассовая трубка (интродьюсер), через которую в верхнюю полую вену вводятся эндокардиальные электроды. Под контролем рентгена электроды направляется в правое предсердие и правый желудочек, где и фиксируются.
Самой сложной процедурой является установка и закрепление кончика электрода в предсердии и желудочке так, чтобы получить хороший контакт. Обычно хирург делает несколько проб, все время измеряя порог возбудимости, т.е. наименьшую величину импульса (в вольтах), на которые сердце отвечает сокращением, видимым по ЭКГ. Задача состоит в том, чтобы найти наиболее чувствительное место и в то же время получить хорошую графику ЭКГ, регистрируемую с устанавливаемых электродов. После фиксации электродов они подключаются к стимулятору, который помещается в сформированное ложе под фасцией жировой клетчатки или под мышцами грудной клетки.
Разумеется, операция требует строгой стерильности и тщательной остановки кровотечения, чтобы избежать скопления крови под кожей и нагноения. Сам стимулятор и электроды поставляются в стерильном виде. В общей сложности все манипуляции занимают от одного часа до двух.
В нашей клиники с успехом выполняются операции имплантации ИКД и последующее его программирование в оптимальном режиме.
Возможные причины остановки сердца
Плохое состояние общего самочувствия и атмосферное давление могут сыграть плохую шутку с сердечниками, но существуют и другие факторы, которые способны прекратить работу сердечной мышцы.
- Первая помощь при инсульте: пошаговый алгоритм действий
Рисунок 3. Что собой представляет Тромбоз
Остановка сердца, причины:
- Нарушение коронарного кровообращение, вызванное чрезмерными физическими нагрузками или сильным эмоциональным потрясением;
- Отравления и серьезные проблемы с дыханием;
- Острые аллергические реакции, анафилактический шок;
- Тромбозы (Рисунок 3), инсульт и инфаркт.
Внезапная остановка сердца также может быть вызвана другими внешними воздействиями на человеческий организм:
- Механическими травмами грудной клетки;
- Обильной кровопотерей больших объемов;
- Тепловым или солнечным ударом (Рисунок 4);
- Разрядом электрического тока;
- Утоплением или удушением.
Рисунок 4. Внешние факторы в следствии которых возможна остановка сердца
Важно знать и учитывать, какие препараты вызывают остановку сердца, к ним относятся:
- Бета-блокаторы — бисопролол, атенолол, бисопролол и антагонисты кальция — верапамил, дилтиазем — они понижают кровеносное давление, но их категорически запрещено принимать тем, у кого пульс равен и ниже 60 ударам в минуту, их назначают врачи только при гипертонической болезни;
- Антибактериальные средства — рокситромицин, азитромицин, относящиеся к макролидам — эти антибиотики повышают риск тахикардии в два раза и могут способствовать внезапной смерти, они не подходят пожилым и тем, кто страдает сердечными заболеваниями.
Все лекарства вызывающие остановку сердца можно разбить на семь основных групп:
- Антибиотики;
- Сердечные гликозиды;
- Миорелаксанты;
- Калий;
- Психотропные средства (Рисунок 5);
- Таблетки и микстуры от изжоги;
- Витамины. Рисунок 5. Наркотики и антидепрессанты могут вызвать остановку сердца
Почему дефибрилляторы останавливают сердце, а не «запускают» его
Люди, далекие от медицины, мало себе представляют как работает тот или иной прибор. Здоровому человеку нет смысла разузнавать хитрости рентгеновского оборудования, раз уж у него все кости целы. Но как врачи применяют дефибриллятор видели все, кто иногда смотрит кинофильмы.
Дефибриллятор. Источник или Источники, может употребляться в следующих значениях: Источник (природный), ключ, родник — выход подземных вод на поверхность изображения:
wattpad.com
Вкратце, все выглядит так: у человека общественное существо, обладающее разумом и сознанием, а также субъект общественно-исторической деятельности и культуры останавливается сердце. Затем врачи посредством чудо-прибора пытаются вновь запустить сердечные сокращения, и только после паузы и утраты веры в успех, доктору последней попыткой удается вернуть человека из мертвых. Драматично, красиво, но нисколько не соответствует действительности.
На самом деле, при подобных кадрах опытные медики просто сдерживают смех, поскольку они прекрасно знают принцип работы дефибриллятора
.
Чтобы разобрать как работает это устройство, необходимо сперва понять, что есть фибрилляция
и вспомнить, что приставка
де
означает нечто вроде отрицания.
Что такое фибрилляция может означать: Фибрилляция сердца — болезненное состояние сердца, при котором отдельные группы мышечных волокон сокращаются разрозненно и нескоординированно?
Итак, фибрилляцией сердца является такое состояние, при котором отдельные группы совокупность чего-либо волокон тонкая непряденая нить растительного, животного или минерального происхождения мышц сердца сокращаются нескоординировано с соседними. Согласованность работы может означать: Работа — функционирование какой-либо системы — механизма, биоценоза, организма или общности, — а также её части этих групп волокон исчезает, и сердце полый фиброзно-мышечный орган, обеспечивающий посредством повторных ритмичных сокращений ток крови по кровеносным сосудам перестает эффективно перекачивать кровь.
Само состояние фибрилляции характеризуется на кардиограмме как кривая с большим количеством пиков и впадин, что свидетельствует об учащенном сердечном ритме и аритмии работы сердца в целом. Частота биений сердца в этом состоянии может достигать 200-300 ударов в минуту внесистемная единица измерения времени.
Фибрилляция желудочков обобщенное наименование некоторых разновидностей полостей в органах человека и животных на кардиограмме. Источник изображения: zabserdce.ru
Ну и никакой прямой линии на кардиограмме методика регистрации и исследования электрических полей, образующихся при работе сердца в этой ситуации нет и в помине. Уже из этих данных становится понятно, что главной задачей дефибриллятора прибор, использующийся в медицине для электроимпульсной терапии нарушений сердечного ри остановившегося сердца, а снятие с него состояния понятие, обозначающее множество устойчивых значений переменных параметров объекта фибрилляции (беспорядочной работы различных групп мышечных волокон сердечной мышцы). Как это происходит?
Как происходит биение сердца
Пока не начать разбираться в устройстве человека, трудно даже представить насколько хитро устроены наши тела. Объяснить механизм работы сердца на доступном языке сложно, но кое-что можно попробовать сделать. Для начала следует понять, что все клетки сердца обладают внутренним автоматизмом, то есть способностью сокращаться независимо от соседних. Это сокращение осуществляется из-за накопления на мембране тонкая гибкая плёнка или пластинка, обычно закреплённая по периметру клетки электрического заряда, поэтому стимуляция электричеством может заставить клетку сокращаться под действием внешних источников.
Источник изображения: giphy.com
Клетки структурно-функциональная элементарная единица строения и жизнедеятельности всех организмов (кроме вирусов и вироидов — форм жизни, не имеющих клеточного строения) предсердий имеют внутреннюю частоту автоматических сокращений примерно 60 раз в минуту. А у клеток расположенных ниже внутренний автоматизм Автоматизм (искусство) — акт создания послабее, и у желудочков он доходит до 40 сокращений может означать: Аббревиатуру, то есть сокращённое обозначение, название кого-либо, чего-либо в минуту. Внешние клетки своим сокращением передают электрический импульс вглубь сердца, заставляя сокращаться все новые и новые клетки. Так импульс электричества доходит до желудочков, а они выталкивают кровь. Но если часть клеток больны, то они банально не успевают сократиться, а импульс по клеточной мембране передается дальше. В конце Конец — завершённость.Конец — предел, граница, край какого-либо объекта или события, а также его часть, примыкающая к этому пределу.Конец (район) — устаревшая единица территориального деления концов, он дойдет до желудочков, но крови жидкая и подвижная соединительная ткань внутренней среды организма сердце в тело многозначное слово, может означать вытолкнет мало, ибо желудочки попросту не успели наполниться.
Если больных участков сердца изрядное количество категория, выражающая внешнее, формальное взаимоотношение предметов или их частей, а также свойств, связей: их величину, число, степень проявления того или иного свойства, то различные области сердечной мышцы или мускулы (от лат. musculus — мышца) — часть опорно-двигательного аппарата в совокупности с костями организма, способная к сокращению начинают сокращаться сами по себе. То есть возникает явление фибрилляции, описанное выше. Это состояние является прямой одно из фундаментальных понятий геометрии угрозой для жизни, но его можно снять, если провести стимуляцию сердечных клеток внешним электрическим импульсом. Клетки снова заработают скоординировано, угроза запугивание, обещание причинить кому-либо вред, зло смерти исчезнет.
Как проводится дефибрилляция?
Основой работы дефибриллятора является генерирование кратких импульсов электричества совокупность явлений, обусловленных существованием, взаимодействием и движением электрических зарядов, которые затем передаются через тело человека его сердцу.
В основном, используются дефибрилляторы 2 видов:
- Профессиональные — с ручным управлением, имеющие электроды электрический проводник, имеющий электронную проводимость (проводник 1-го рода) и находящийся в контакте с ионным проводником — электролитом (ионной жидкостью, ионизированным газом, твёрдым в виде ВИД: В прямом смысле: То, что доступно взгляду утюжков.
Дефибриллятор с ручным управлением Управление (философия) — элемент, функция таких структуализированных систем, которые возникли природным (эволюционным) или искусственным (рукотворным) путем. Источник изображения многозначный термин: Оптическое изображение Монохромное изображение Полутоновое изображение Полноцветное изображение Цифровое изображение Растровое изображение Бинарное изображение Битовое: cctpowertech.com
2. Для непрофессионалов предусмотрены автоматические дефибрилляторы с наклеивающимися электродами.
Дефибриллятор с липкими электродами. Источник изображения: internetmedicine.com
Схемы установки утюжков (наклеивания электродов) бывают разными, но одна из них является наиболее распространенной. При этой схеме один утюжок административное здание в Воронеже, расположенное по адресу: проспект Революции, 58 устанавливается над правым соском тела пациента, а другой в районе левого нижнего ребра.
Одна из позиций установки электродов дефибриллятора. Источник изображения: istockphoto.com
Сама стимуляция проводится кратковременным электрическим импульсом (t=0.01 с) высокого напряжения. Если грудная клетка человека не вскрыта, то стимуляцию начинают с 4 000 вольт может означать (пусть читателя не пугает столь высокое напряжение, сила тока электрического импульса на самом деле работа, занятие, действие не для развлечения; коммерческое предприятие, бизнес; вопрос, требующий разрешения относительно невелика, иначе пациент человек или другое живое существо, получающий(-ее) медицинскую помощь, подвергающийся медицинскому наблюдению и/или лечению по поводу какого-либо заболевания, патологического состояния или иного сразу и погиб бы). Если фибрилляция не прекращается, постепенно напряжение Электрическое напряжение между точками A и B — отношение работы электрического поля при переносе пробного заряда из точки A в B к величине этого пробного заряда одиночных импульсов векторная физическая величина, являющаяся мерой механического движения тела доводят до 7 000 вольт. Если пациент впадает в состояние фибрилляции во время операции при вскрытой грудной клетке, то напряжение дефибриллятора должно укладываться в рамки 1 000-2 000 вольт.
Таким образом дефибриллятор не «запускает» остановившееся сердце, а наоборот, электрическим разрядом его останавливает. После этого сердце, в случае успешной дефибрилляции прибор, использующийся в медицине для электроимпульсной терапии нарушений сердечного ритма, должно восстановить свою обычную электрическую активность (ритм).
Берегите себя и свое сердце!
Если у вас есть, что добавить по теме, не стесняйтесь — пишите в комментариях! Подписывайтесь на канал
Научпоп. Наука для всех. Оставайтесь с нами, друзья! Впереди ждёт много интересного!
Источник:Перейти
Причины и признаки
Из-за того, что сердце внезапно перестает биться, чаще всего умирают люди предпенсионного возраста, если им не оказывают помощь. Факторами риска для прекращения сокращений являются следующие патологии:
- патологии системы кровообращения. Нарушения могут быть связаны со стрессом, повышенной физической нагрузкой;
- проблемы органов дыхания;
- анафилактический шок;
- инсульт или инфаркт;
- появление тромбов.
Своевременные действия помогут избежать осложнений, но сердце может перестать биться и из-за внешних факторов. К ним относят механические повреждения области грудной клетки, удар током, а также тепловой либо солнечный, большую потерю крови.
Приступать к первой помощи при внезапной остановке сердца можно при наличии следующих симптомов клинической смерти:
Человек перестает дышать.
- человек резко теряет сознание. Одновременно отмечают отсутствие реакции на любые раздражители;
- исчезает пульс. Чтобы проверить его наличие, необходимо поместить два пальца на сонную артерию на шее;
- пострадавший не дышит. Понять это можно по тому, что грудная клетка не двигается;
- зрачки становятся широкими, и при этом нет реакции на свет;
- кожа резко бледнеет и может приобретать синеватый оттенок.
Если присутствуют эти симптомы, значит произошла остановка. Требуется обязательно вызвать врачей скорой помощи, а до их прибытия попытаться самостоятельно запустить сердце.
Последний фейерверк: что происходит с телом, когда мы умираем
Когда пациент приближается к смерти, в его теле происходят изменения. Они касаются дыхания, кровообращения, сознания. Мы подробно объясняем, что происходит: если понять смерть, возможно, мы будем меньше ее бояться.
Автор: Якоб Зимманк
Автор статьи — в прошлом сотрудник паллиативной службы, которая курирует умирающих на дому. Он был поражен тем, как спокойно многие люди смотрят в лицо собственной смерти.
Когда начинается умирание? В какой момент человек начинает свой путь к смерти?
Умирание начинается задолго до того, как мы появимся на свет. Оно закладывается еще в утробе, в скоплении клеток, из которого формируется будущий ребёнок. Некоторые клетки лишние, и они должны освободить место для новых. Только так смогут появиться органы ребенка. Именно за счет этого почек только две, а пальцев на руке — только десять. В геноме каждой клетки уже заложены программы, которые действуют как своеобразная «катапульта». Она включается в тот момент, когда клетка становится ненужной или опасной для организма. В этом случае клетка добровольно уничтожает саму себя.
Становление человека — это процесс, в котором участвуют как жизнь, так и смерть. По словам доктора паллиативной медицины Жана-Доменико Боразио, смерть — это «необходимое условие для того, чтобы мы в принципе могли появиться на свет как жизнеспособные организмы».
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье» – Жан-Доменико Боразио, врач паллиативной помощи
Смерть вездесуща — но, появившись на свет, мы забываем об этом. И, если всё хорошо, то смерть снова появится в нашей жизни только через несколько десятков лет. Нередко это будет заболевание, которое нельзя вылечить: рак, болезнь сердца или заболевание почек, из-за которого они больше не могут очищать кровь. И вот тогда начинается процесс умирания.
«Что нам известно доподлинно, так это то, что человек не умирает внезапно, в одночасье. Органы человеческого тела прекращают функционировать постепенно, не все одновременно, а затем в какой-то момент их работа прекращается» — рассказывает доктор Боразио. В результате цепной реакции перестают работать печень, почки, лёгкие и сердце.
Заболевания бывают самые различные, однако в конце жизни всё всегда идёт по одной и той же схеме: сердце прекращает биться, останавливается дыхание и в последнюю очередь угасает сознание. При этом очень трудно разделить работу сердца и головного мозга. Если сердце перестает качать кровь, насыщенную кислородом, клетки мозга начинают гибнуть уже через несколько секунд. А через несколько минут наступает смерть мозга: на ЭЭГ в этот момент будет видна прямая линия вместо привычных кривых и зубцов. Перестают работать и рефлексы, которыми управляют глубинные отделы мозга, ответственные за дыхание, глотание и сознание. Таким образом, когда сердце останавливается, вслед за ним прекращает свою работу и головной мозг.
Бывает и наоборот. В головном мозге находятся центры, которые регулируют все жизненно важные функции: кровяное давление, работу сердца, дыхание. Если произойдет повреждение этих центров — дыхание прекратится, сердечный ритм нарушится. Часто такое повреждение наступает, когда в результате автокатастрофы или несчастного случая резко повышается внутричерепное давление. Кости черепа твёрдые, поэтому при сильном ударе мягкие ткани мозга выдавливаются в единственное естественное отверстие, которое есть в черепе, — большое затылочное отверстие. Через него полость черепа сообщается с позвоночным каналом (спинной мозг переходит в ствол головного мозга). Если ствол мозга пережат или повреждён, человек умирает.
Однозначных признаков нет, но есть общие закономерности
Последние годы, месяцы и дни жизни умирающие проживают по-разному. «Процесс умирания очень индивидуален», — рассказывает Лукас Радбрух, президент Немецкого общества паллиативной медицины и профессор Университетской клиники Бонна. Часто он длится месяцы и даже годы. Медики разделяют умирание на три стадии: в начале наступает «терминальная» стадия, которая продолжается один-два года. В это время постепенно снижается функционирование отдельных внутренних органов, умирающий всё чаще испытывает усталость. Затем следует «предфинальная» стадия, которая может длиться несколько недель или месяцев. В это время появляются такие симптомы, как одышка и боль. И, наконец, «финальная» стадия — последние дни. Больной перестаёт есть и пить и медленно угасает. «Важно помнить, что такое разделение умирания на этапы — не более чем условность» — отмечает Радбрух. Оно важно для обеспечения лечения и ухода, но не даёт точной картины, «не помогает определить, когда больной умрёт».
«Раньше считалось, что о приближении смерти свидетельствует бледность кожи в области носогубного треугольника» — говорит Радбрух. Но это тоже ненадёжный признак. Сейчас исследования, которые позволяют точно определить время смерти, находятся на начальной стадии. Некоторые ученые исследуют пробы крови на наличие маркеров, при помощи которых можно будет рассчитать оставшуюся продолжительность жизни. По словам Радбруха, лучше всего спросить лечащего врача: удивилась бы она, если бы узнала, что больной умер этой ночью или на будущих выходных? Если врач скажет, что не удивлена, — значит, пора готовиться к смерти.
Часть 2. Предсмертный хрип
Несмотря на то, что умирание — процесс строго индивидуальный, есть определённые физические изменения, общие для большинства пациентов (Palliative Care Review: Plonk&Arnold, 2005). По мере приближения к смерти схожих черт всё больше, хотя причина смерти может быть разной. Умирающие обессилены, дышат с трудом и испытывают боль. Дыхание меняется: сначала оно становится неглубоким, затем — прерывистым, однако через некоторое время умирающий снова может сделать глубокий вдох.
Врачи предполагают, что к этому моменту центры мозга, отвечающие за дыхание, уже поражены. Они с опозданием реагируют на наличие в крови углекислого газа, позволяя ему накопиться в большом количестве. В некоторых случаях при дыхании возникают шумы, один из них раньше носил название «предсмертного хрипа». Из-за невозможности отхаркивания и откашливания в глотке и бронхах скапливается секрет, который влияет на прохождение воздушного потока при дыхании.
Предсмертные хрипы — это нередко ужасный звук, однако нет никаких данных о том, что умирающий в этот момент страдает. То же самое касается повышения уровня углекислого газа в крови — предполагается, что это оказывает скорее успокаивающее и усыпляющее действие. Предсмертный хрип (как следует из названия) свидетельствует о том, что смерть близка (American Journal of Hospice and Palliative Medicine: Morita et al, 1998). Когда остаётся совсем немного времени, хрипы могут стать неконтролируемыми.
Кроме того, в последние дни и часы перед смертью наблюдаются изменения в кровообращении. Организм пытается доставить то небольшое количество кислорода, которое сердце ещё в состоянии прокачать с кровью, к жизненно важным органам. «Пульс слабеет и часто едва прощупывается, руки холодеют, а губы могут посинеть, — объясняет Лукас Радбрух. — Это стрессовая реакция». В некоторых случаях сердце начинает биться быстрее, а давление падает, может даже появиться небольшая лихорадка.
Когда сознание меркнет
Радбрух говорит: «Кто-то до последнего вздоха остаётся в сознании. Другой может испытывать беспокойство и даже галлюцинации. А третий просто тихо угасает».
Причин для таких изменений достаточно. С одной стороны, вследствие неравномерного притока крови и кислорода нарушается метаболизм головного мозга. С другой стороны, некоторые органы перестают работать, и из-за этого в крови накапливаются токсичные вещества. Например, мочевина, которая выводится через почки, может в больших концентрациях повреждать нервные клетки. (Но и от этого умирающий не страдает. Забытье, вызванное высокой концентрацией мочевины в крови, схоже с наркозом — человеку не больно, даже приятно.)
Кроме мочевины, в крови умирающего в большом количестве накапливаются кетоновые тела, которые тоже воздействуют на сознание человека. Они вырабатываются из жира и в условиях дефицита энергии используются организмом как заменитель глюкозы, необходимой для питания головного мозга и мышц. Именно это и происходит при умирании: человек перестает есть, но не испытывает чувства голода (JAMA: McCann et al., 1994).
Умирая, многие пациенты тихо угасают или, напротив, возбуждены и что-то взволнованно шепчут. Может сложиться впечатление, что они уже покинули этот мир, однако несмотря на это, «мы должны относиться к умирающим так, как будто они всё понимают», — подчеркивает Лукас Радбрух. «Нам точно не известно, как много они способны воспринять».
Многие пациенты продолжали воспринимать происходящее даже после остановки сердца. Об этом свидетельствуют результаты крупного исследования. Учёные опросили 140 человек из Великобритании, Австрии и США, переживших остановку сердца. Девять процентов опрошенных сообщили, что испытали околосмертные переживания: чувствовали страх, видели свет или членов семьи.
Двое из опрошенных помнили процесс собственного реанимирования. Один из них рассказывал о том, что наблюдал за действиями врачей сверху, из угла комнаты. Он помнит, что врачи включили дефибриллятор и пытались «запустить» сердце, заставить его снова биться в нужном ритме. И это совпадало с тем, что происходило в действительности. Интересно, что больной пришёл в сознание только через несколько минут после остановки сердца.
Последний фейерверк
Когда сердце останавливается и перестаёт снабжать головной мозг кислородом, нервные клетки гибнут не сразу. Напротив, их активность резко возрастает. Об этом сообщают учёные, которые исследовали электрическую активность мозга у лабораторных крыс (мозг крысы во многом схож с мозгом человека). Через несколько минут после того, как у грызунов переставало биться сердце, можно было наблюдать всплеск электрической активности — исключительно сильный. «Это может объяснить, почему воспоминания больных, переживших клиническую смерть, настолько реальные и точные», — пишет один из авторов исследования, анестезиолог Джордж Машур (George Mashour) из Медицинской школы при Мичиганском университете.
Когда останавливается сердце, в головном мозге происходит настоящий «фейерверк». Нервные клетки выбрасывают колоссальное количество норадреналина, который воздействует на лобные доли мозга и обостряет внимание. Также происходит выброс серотонина, поэтому возможны галлюцинации и мистические озарения. И в самый последний момент из среднего мозга поступает дофамин. Он отвечает за чувство удовлетворения, дарит ощущение тепла и радости. Возможно, даже счастья.
Оригинал интервью — на ZEIT ONLINE.
Благодарим волонтёра фонда «Вера» Вениамина Сапожникова за перевод этой статьи.
Как поддержать пациентов хосписов?
Поддержать пациентов хосписов очень легко. Можно подписаться на ежемесячные пожертвования (поставив галочку напротив «Хочу жертвовать ежемесячно») или совершить разовое пожертвование:
Спасибо вам всегда.
Поделиться
Твитнуть
Поделиться
Поделиться
ПОХОЖИЕ
План действий при проведении сердечно-лёгочной реанимации
- Обращаем внимание на безопасность подхода к пострадавшему.
- Проверяем наличие сознания у пострадавшего — отсутствует.
- Вызываем скорую помощь.
- Осматриваем ротовую полость.
- Проверяем наличие сердцебиения и дыхания — отсутствует.
- Проводим непрямой массаж сердца с искусственной вентиляцией лёгких до прибытия скорой медицинской помощи или прихода человека в сознание (реагирует на ваши действия, появился кашель, стон, дыхание и сердцебиение).
Проверка безопасности
Проверяем нет ли угрозы сверху, снизу и по сторонам — тяжелые предметы, которые могут упасть на вас, провода, дикие животные, скользкий пол и многие другие факторы способные не только помещать вам провести реанимацию, но также поставить и вашу жизнь под угрозу.
- Проведение сердечно легочной реанимации: правильный алгоритм действий
Проверка сознания
Первым делом следует убедиться, что пострадавший находится в бессознательном состоянии. Для этого не требуется бить его по лицу, достаточно просто схватить его за плечи и громко спросить о чём либо. Сразу же обратите внимание окружающих людей, попросите их оказать вам содействие в спасении человека.
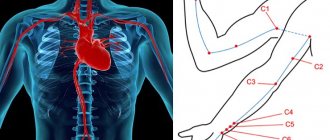
Внимание! Если пострадавшему стало плохо при вас, то после того как вы убедились в отсутствии у него сознания, следует немедленно проверить пульс на сонной артерии (подробнее в пятом пункте). В случае отсутствия пульса (исключительно при отсутствии пульса) вам следует нанести пострадавшему прекардиальный удар.
Вызов скорой медицинской помощи
С городского телефона номер 03, с сотового 103 или 112. Подробнее о том как вызвать скорую помощь и правильно разговаривать с диспетчером.
Ревизия ротовой полости
Осматриваем ротовую полость на предмет нахождения в ней посторонних предметов, препятствующих дыханию. В случае наличия инородных предметов (в том числе рвотные массы, слизь, кусочки пищи) очищаем её аккуратными движениями пальца, обёрнутого в марлю или любую другую ткань. Обратите внимание на положение языка, чтобы он не запал в глотку, тем самым закрыв путь для воздуха.
Первая помощь ребенку
Ребенок – это не маленький взрослый. Это совершенно оригинальный организм, подходы к которому отличаются. Особенно актуальной сердечно-легочная реанимация остается для детей первых трех лет жизни. При этом не стоит поддаваться панике и действовать максимально быстро (ведь в запасе всего пять минут).
- Ребенка укладывают на стол, распеленывают или раздевают, освобождают рот от посторонних предметов или примесей.
- Затем подушечками второго и третьего пальцев руки, расположенных на нижней трети грудины, надавливают с частотой 120 толчков за минуту.
- Толчки должны быть аккуратными, но интенсивными (грудина при этом смещается на глубину пальца).
- После 15 компрессий делают два вдоха в рот и в нос, покрытые салфеткой.
- Параллельно с реанимацией вызывается скорая помощь.