Инфаркт и стентирование
Инфаркт является тем состоянием организма человека, при котором происходит некроз тканей, что происходит при нарушении снабжения частей тела кровью. Эта патология может воздействовать не только на сердечную мышцу, но и на остальные органы. Считается, что как раз инфаркт миокарда самое опасное проявление заболевания.
Различают 2 типа инфаркта сердечной мышцы:
- Крупноочаговый. Серьезная патология, которая может повлечь за собой полную работоспособность;
- Мелкоочаговый. Более легкое заболевание, после которого можно полностью восстановить функциональность организма.
Важно
! При подозрениях на данную патологию следует незамедлительно обратиться к врачу, чтобы вовремя получить медикаментозное или хирургическое лечение, обеспечить покой, и увеличить шансы на полное восстановление.
Еще чуть более века назад врачи повсеместно рекомендовали отказаться от физических нагрузок при реабилитации после стентирования сосудов сердца.
Пациентам прописывался постельный режим в течение двух месяцев без возможности передвижения даже по квартире. Однако на данный момент ситуация кардинально изменилась.
Исследования показали – ранее восстановление физической активности способствует скорейшему выздоровлению, а также снижает риск повторного инфаркта.
Малоактивный образ жизни служит несвойственным состоянием для природы человека. отсутствие физических нагрузок ведет к серьезным проблемам со здоровьем. А отказ от ЛФК на стадии реабилитации после шунтирования может вызвать образование тромбов в артериях, привести к развитию пневмонии и других осложнений.
Люди, перенесшие инфаркт, зачастую теряют вкус жизни, впадают в депрессию и отказываются от режима реабилитации. Комплекс физических упражнений помогает успешно бороться с упадническим настроением, налаживая кровообращение и восстанавливая работу сердца. Небольшие сдвиги и постепенное наращивание нагрузки дает пациенту надежду на скорейшее выздоровление.
При продолжении лечения в домашних условиях огромную роль играет реабилитация после больницы. При ее проведении больной должен придерживаться некоторых правил:
- Изменить режим питания и свой рацион;
- Пересмотреть общий образ жизни;
- Перестать употреблять алкоголь и бросить курить;
- Постоянно прибегать к лечебной гимнастике, которая снизит вероятность повторения приступа.
Подготовка к коронарографии
Для планирования операции необходимо получить информацию о состоянии коронарных артерий и функции сердца. Для этого проводятся диагностические тесты, которые в экстренном случае включают в себя ЭКГ и лабораторную диагностику, а в плановом случае необходимо более детальное обследование.
Обследование перед плановой операцией включает в себя:
- ЭКГ( в том числе холтеровское мониторирование)
- ЭХОКГ (в том числе и с нагрузкой)
- МСКТ коронарографию или предварительную коронарографию
- Гастроскопию (ЭГДС)
- Рентгенографию легких
Перед операцией вам могут дать нагрузочную дозу антитромботических препаратов, чтобы избежать ранних тромботических осложнений.
Жизнь после инфаркта миокарда
Данные медицинской статистики Российской Федерации указывают на повышенный процент смертности от инфаркта миокарда. Более 40% случаев спровоцировано развитием данной патологии. Однако, нередко врачам удается спасти жизнь пациенту и тогда особо важным периодом считается время после инфаркта.
Стресс, нервы, излишняя пассивность движений и отсутствие контроля употребления пищи, должны быть исключены полностью. Внутренняя мотивация пациента также имеет большое значение. Никакие советы докторов и лекарства не помогут при исчезающей тяге к жизни.
Во избежание повторного приступа обязательно необходимо прислушиваться к организму.
Важно
! Легкая мышечная боль в груди, распространяющаяся на плечо и челюсть, сообщает больному об излишнем волнении и может быть предвестником надвигающегося инфаркта.
Из-за болезни меняется привычный ход жизни, поэтому и близким также необходимо позаботиться об эмоциональном спокойствии пациента и соблюдении им всех предписаний врача.
Этапы восстановления:
| Этап | Название, примерные сроки | Место проведения |
| 1 | Стационарный (1–10 сутки) | — Отделение реанимации или палата интенсивной терапии — Отделение кардиологии |
| 2 | Реабилитационно-стационарный (11–28 сутки) | — Центр медицинской или кардиореабилитации — Кардиоотделение в санатории |
| 3 | Амбулаторный (около 2 мес.) | — Поликлиника — Физкультурно-лечебный центр — Дом |
Где проводят стентирование
В центре рентгенохирургических методов диагностики и лечения сотрудники имеют большой опыт эндоваскулярного лечения ишемической болезни сердца. Осуществляются вмешательства различной степени сложности: при остром коронарном синдроме, на стволе левой коронарной артерии, бифуркационное поражение, а так же реканализация хронических окклюзий с использованием самого современного и инновационного инструментария. В течение года в отделение осуществляется около 1500 коронарных процедур.
Со стоимостью работ можно ознакомиться здесь.
Мы предоставляем квоты на стентирование подробнее.
Особенности реабилитации
Выбор тактики реабилитации после приступа зависит полностью от общего состояний больного и индивидуальных особенностей организма.
Но самым опасным является первый месяц восстановления. В этот период пациент должен находиться под пристальным вниманием врачей и родных.
Поэтому первый этап реабилитации после инфаркта проходит непосредственно в стационаре, далее пациента выписывают с условием обязательных регулярных посещений лечащего врача. Когда риск повторного приступа сведен к минимуму остается только соблюдать назначенный режим.
Медицинская реабилитация
Медицинская или стационарная реабилитация после приступа инфаркта длится от недели до месяца в зависимости от индивидуальных показателей больного. Во время нахождения в клинике пациенту при отсутствии противопоказаний назначают следующий ряд препаратов:
- сильные наркотические анальгетики;
- тромболитики;
- антикоагулянты;
- ингибиторы АПФ.
Данная консервативная терапия проводится для поддержания сердечной деятельности и предотвращения развития ишемической болезни. После острой фазы реабилитации (постельный режим) пациенту назначаются умеренные физические нагрузки. На начальной стадии больному рекомендуется лишь самостоятельно переворачиваться на кровати, немного разминать конечности и садиться на край кровати.
На второй стадии реабилитационного периода медицинская практика позволяет медленными шагами ходить по собственной палате. И перед выпиской физическая активность возрастает, больной гуляет по коридору, лестничным пролетам и внутреннему дворику.
Внимание
! Также во время нахождения в клинике с пациентом и его родственниками беседы проводит квалифицированный психолог. Его задачей является укрепление веры в выздоровление, борьба с апатией и подготовка к реабилитации вне лечебного заведения.
В домашних условиях
Первое время после инфаркта миокарда нежелательно реабилитацию проводить в домашних условиях. Несмотря на то, что морально нахождение рядом с семьей в стенах дома придает сил, проведение оздоровительных процедур становится более хлопотным. Невозможно стабильно отслеживать показатели жизнедеятельности.
Однако спустя 3-6 месяцев можно начинать поддерживающий этап. Настоящая стадия включает в себя следующие клинические рекомендации:
- соблюдение сбалансированного режима питания;
- полный отказ от вредных привычек, особенно курения;
- включение в режим упражнений ЛФК;
- прием поддерживающих медикаментозных препаратов;
- регулярное посещение лечащего врача.
Важно
! В первый год реабилитации риск повторного инфаркта с летальным исходом составляет
7-10%
. Такое случается, потому что больной не может вовремя распознать приступ, симптомы зачастую отсутствуют. Поэтому крайне важно соблюдать все предписания врача и в назначенное время приходить на прием.
Методы восстановления
Основные средства реабилитации после инфаркта миокарда:
- медикаментозное лечение нарушений кровообращения;
- ЛФК и физиотерапия;
- психологическая поддержка и обучение в школе здоровья для больных ИБС;
- санаторно-курортное лечение.
Врач разрабатывает программу восстановления после инфаркта миокарда индивидуально с учетом состояния пациента:
- обширности поражения (может быть диагностирован мелкоочаговый или трансмуральный инфаркт);
- локализации ишемического некроза (поражаются верхушка, перегородка, стенка);
- наличия сопутствующих заболеваний.
Определение клинической группы
Выделяют три клинических группы больных:
- 1 (легкая) – организм нормально реагирует на нагрузки, симптомы сердечной недостаточности отсутствуют, проводимость и ритм сохранены;
- 2 (средней тяжести) – на фоне артериальной гипертензии требуется медикаментозная терапия, диагностируются нарушение проводимости, сердечная недостаточность 2 степени, постоянная форма мерцательной аритмии;
- 3 (тяжелая) – в полости сердца присутствует тромб, желудочковые нарушения ритма выявляются в покое и при нагрузках, у пациента диагностируются острая аневризма и сердечная недостаточность 3-4 степени.
Физическая реабилитация
Восстановление невозможно без постепенного и планомерного расширения физической активности. Затягивание постельного режима увеличивает риск развития застойной пневмонии, тромбоэмболических осложнений. Отсутствие физической активности приводит к нарушению работы ЖКТ, ослаблению мышц. Это увеличивает продолжительность реабилитации, негативно сказывается на качестве жизни.
С учетом типа ответа выбирается программа ЛФК. Степень интенсивности нагрузок определяется индивидуально. Они увеличиваются постепенно с постоянным контролем всех показателей.
Психологическая реабилитация
Инфаркт – заболевание, требующее немедленной госпитализации. Необходимость длительного лечения, страх смерти, ограничение активности приводят к серьезным нарушениям психологического состояния человека. Этим объясняется важность проведения психологической и психотерапевтической работы с пациентом.
Помимо помощи профессионалов, требуется и поддержка со стороны близких. Это позволяет избежать невроза и депрессий, негативно отражающихся на здоровье и адаптивных возможностях.
Больные нередко перестают правильно оценивать свои возможности. Наблюдаются две крайности: они боятся любых физических нагрузок или превышают пределы допустимого. Здесь также приходится работать с психологом.
Медикаментозная терапия
Медикаментозная терапия в период реабилитации необходима для:
- контроля АД;
- предупреждения стенокардии, аритмии;
- нормализации липидного обмена и свертываемости крови;
- лечения хронической сердечной недостаточности.
Основные группы препаратов:
- антиаритмические – используются для предотвращения нарушений ритмичности, частоты, последовательности сердечных сокращений;
- антиагреганты – применяются для предупреждения тромбоза, снижения риска развития инсультов и инфарктов;
- бета-адреноблокаторы – снижают потребность миокарда в кислороде;
- гипотензивные – они необходимы для нормализации АД при гипертонии;
- нитропрепараты – эффективны при стенокардии;
- статины – препятствуют образованию атеросклеротических бляшек, служат профилактикой атеросклероза.
Лекарственную терапию назначает врач-кардиолог. Он контролирует состояние пациента, при необходимости корректирует программу лечения.
Профилактика
Реабилитация после инфаркта будет неполной, если больной не исключит факторы риска. Образ жизни придется изменить. Необходимо:
- отказаться от курения – никотин негативно влияет на внутреннюю оболочку сосудов (эндотелий), повышает уровень холестерина (липопротеидов низкой плотности), вызывает спазм сосудов, увеличивает АД;
- минимизировать употребление алкоголя (не более 30 г для мужчин, 20 г – для женщин) или полностью отказаться от него – алкоголь повышает АД, вызывает аритмию, тахикардию, оказывает токсическое действие, может спровоцировать инфаркт и летальный исход;
- отказаться от вредных продуктов, контролировать вес (индекс массы тела должен находиться в пределах 25-27 кг/м).
При составлении рациона необходимо снизить долю животных жиров – они содержат холестерин. Исключаются копчености, консервы, соленья. Продукты готовятся на пару, тушатся, запекаются. Обжаривание исключается. В основе меню после инфаркта:
- морская рыба;
- нежирные сорта мяса;
- фрукты и овощи;
- орехи;
- цельнозерновые крупы;
- хлеб из муки грубого помола;
- кисломолочные продукты;
- фасоль, чечевица;
- оливковое масло.
Диета
Диета после инфаркта назначается не только на период восстановления и реабилитации, но на всю оставшуюся жизнь. В большинстве случаев больному рекомендуется лечебная диета №10 И, которая подразумевает три варианта рациона.
Рацион может быть самым разнообразным, однако готовить блюда необходимо, соблюдая определенные правила:
- Необходимо существенно сократить потребление соли и продуктов ее содержащих. Соль приводит к застою жидкости в организме, что способствует появлению отеков и образованию одышки. Суточная норма назначается каждому индивидуально, но в среднем количество не должно превышать 1 чайной ложки в сутки.
- Рекомендуется исключить жирную и жареную пищу, также отказаться от солений и копченостей. Наилучшими методами приготовления служат: запекание, парение, варение.
- Количество дополнительной жидкости в сутки не должно превышать одного литра. Не следует пить много воды после 5 часов вечера. Максимально допустимое количество в это время 250 мл (1 кружка).
- Некоторые напитки вовсе следует исключить. К ним относится алкоголь в любом виде, кофе и газировки. Желанный кофеин можно заменить более щадящим цикорием.
- Также необходимо обогатить рацион сухофруктами, содержащими калий и магний: курага, изюм, чернослив.
Оптимальное количество калорий в сутки – 2300 Кал (женская норма немного ниже не более 2000). Однако важно соблюдать и режим питания, разделив общее число калорий на 4-7 небольших приемов пищи. Продукты также необходимо подбирать тщательно. Рацион необходимо составлять из:
- ягод, овощей и фруктов;
- большого количества свежей зелени;
- кисломолочных продуктов;
- нежирной рыбы (обязательно);
- морепродуктов;
- мяса птицы с добавлением растительного масла, желательно оливкового;
- постных сортов мяса;
- злаковых культур.
Рекомендуется максимально сократить количество потребляемого сахара и быстрых углеводов. Пользы организму мало, но вреда после операции может оказаться значительно больше.
При наличии избыточного веса рекомендуется соблюдать диету с дефицитом калорий, чтобы привести массу тела в норму. Большой вес значительно увеличивает нагрузку на сердечную мышцу.
Рекомендуемые продукты для I-III рациона:
- протертые овощные и крупяные супы (во время III рациона допускается их приготовление на легком мясном бульоне);
- нежирная рыба;
- телятина;
- куриное мясо (без жира и кожи);
- крупы (манка, овсянка, гречка и рис);
- омлет из белков яиц, приготовленный на пару;
- кисломолочные напитки;
- обезжиренная сметана для заправки супов;
- сливочное масло (с постепенным увеличение его количества до 10 г к III периоду);
- обезжиренное молоко для добавления в чай и каши;
- пшеничные сухари и хлеб;
- обезжиренная сметана для заправки супов;
- растительные рафинированные масла;
- овощи и фрукты (вначале отварные, далее возможно введение сырых салатов и пюре из них);
- отвар шиповника;
- морсы;
- компоты;
- кисели;
- некрепкий чай;
- мед.
Нужно исключать из рациона продукты:
- свежий хлеб;
- сдоба и выпечка;
- жирные мясные блюда;
- субпродукты и икра;
- консервы;
- колбасные изделия;
- жирные продукты из молока и цельное молоко;
- яичные желтки;
- ячневая, перловая крупа и пшено;
- бобовые культуры;
- чеснок;
- белокочанная капуста;
- репа и редис;
- огурцы;
- пряности и соленья;
- жиры животного происхождения;
- маргарин;
- шоколад;
- виноград и сок из него;
- какао и кофе;
- алкогольные напитки.
Аортокоронарное шунтирование
Также очень эффективный метод лечения инфаркта миокарда. Цель данной операции – создать для крови новый путь, в обход пораженного атеросклерозом сосуда. Для этого используется специальный шунт – часть собственного сосуда пациента, взятая из грудной артерии или лучевой артерии руки. Он вшивается в суженную или закупоренную артерию выше и ниже места поражения. Таким образом, нормализуется объем крови, необходимый для работы сердца. Врачам удается за короткий период времени восстановить кровообращение в пораженной области сердечной мышцы.
Операция устраняет саму причину инфаркта и зачастую проводится в плановом режиме, чтобы пациент смог избежать инфарктного состояния. Риск развития инфаркта после операции значительно уменьшается, а пациент восстанавливает трудоспособность с нормальным объемом физических нагрузок.
Аортокоронарное шунтирование – это один из видов открытого вмешательства при работающем сердце. То есть для его проведения необходимо вскрытие грудной клетки. Возможны варианты операции с искусственным кровообращением и без него.
ЛФК после инфаркта
Физические упражнения несут несомненную пользу во время реабилитации. Регулярные тренировки способствуют укреплению мышечных тканей сердца, нормализует работу нервной системы и избавляет от депрессии.
Благодаря умеренным нагрузкам ускоряется рубцевание последствий после инфаркта. Также ЛФК обязательно необходима при избыточном весе больного.
Важно
! Нельзя самостоятельно назначать уровень нагрузки, основываясь на собственные ощущения. Увеличение должно происходить постепенно под чутким наблюдением профессионального тренера или лечащего врача.
| Этап | Место проведения | Дни | Объем нагрузки |
| 1 | Интенсивная терапия | 1 | Строгий постельный режим Повороты в постели Подъем изголовья кровати не более чем на 10 мин 1–3 раза в сутки |
| 2–3 | Сидеть в кровати и (или) кресле до 20 мин 1–3 раза Кушать сидя Начать занятия лечебной физкультурой под контролем инструктора не более 5 мин | ||
| 4–7 | Вставать и ходить рядом с кроватью 2–3 раза в день ЛФК (лечебная физкультура) до 10 мин в день | ||
| Кардиология | 8–10 | Сидеть в кресле и (или) кровати в течение всего дня Ездить в туалет на кресле-каталке Ходить около кровати и по палате – постепенно наращивая количество минут Выполнять лечебную физкультуру 10–15 мин | |
| С 10 | Выходить из палаты Увеличивать нагрузку по самочувствию, проходя от 50 до 500 метров ежедневно, с перерывами на отдых Заниматься лечебной гимнастикой до 20–30 мин два раза в день | ||
| 2 | Центр кардиореабилитации или санаторий | 14–28 | Делать упражнения на кардиотренажерах (беговая дорожка, велоэргометрия) с постепенным увеличением интенсивности и времени Заниматься дозированной ходьбой на свежем воздухе Выполнять комплексы упражнений по лечебной гимнастике по 40–60 мин 2 раза в день |
| 3 | Дома + физкультурно-лечебный центр | С 29 | Дозированные прогулки на свежем воздухе до 3,5 км 3 раза в неделю, на начальном этапе – с отдыхом и в медленном темпе Подъем по лестничным пролетам до 3–5 этажа, также с перерывами 1–2 раза в неделю (не заменяет прогулок!), начиная с медленного шага по 1 ступеньке за 3–4 с Занятия на тренажерах, тренирующих сердечную мышцу, 20-30 минут в день (дома или в специализированном центре) |
Лечебная физкультура при данной патологии ведет к следующим эффектам:
- Укреплению мышц сердца;
- Стимулированию более хорошего течения крови по сосудам;
- Снижению холестерина;
- Уменьшению возможности развития атеросклероза;
- Увеличению способности сердца сокращаться;
- Делает сосуды более эластичными;
- Реабилитация снижает риск тромбоза.
Этапы восстановления
Реабилитация после инфаркта миокарда делится на несколько постепенных этапов:
- Хирургическое вмешательство при возникновении тромбов, которые необходимо удалить;
- Достижение уровня жизни пациенты, которое было до заболевания;
- Диагностика сердца и кровеносных сосудов, а также постепенная профилактика для улучшения их состояния;
- Осуществление терапии с помощью медикаментов;
- Изменение всего образа жизни, включая специальную диету, нагрузки, увеличивая время на отдых;
- Небыстрое, но последовательное возвращение работоспособности и привычного уклада.
Реабилитацию возможно проводить не только в клиниках и реабилитационных центрах, но после выписки из больницы.
Следует начать именно с восстановления физических функций организма:
- Так как после начала патологии больной долгое время был вынужден находиться в кровати, то начать реабилитацию можно просто переворачиваясь с одного бока на другой;
- По прошествии 2 дней, разрешается присесть и справить нужду сидя, причем время нахождения в сидячем положении не должно превышать 10 минут;
- Дальше срок следует постепенно увеличивать, сидеть на кровати до получаса;
- Следующим упражнением можно считать попытки встать и ходить по комнате некоторое время;
- Через неделю, возможно делать несложную разминку, и в сидячем положении находиться неограниченное количество времени;
- Следом нужно ходить по лестнице каждый день, если есть такая возможность;
- Затем разрешается и рекомендуется прогуливаться в неспешном темпе. Вначале примерно полкилометра в день, постепенно доводя расстояние до 1500 метров, причем нужно осуществлять хождение по дороге, не имеющей перепадов по высоте.
Можно использовать таблицу ниже для понимания когда и что можно делать.
| Степень | День болезни | Режим | Дозволенные нагрузки |
| 1А | 1-й | Постельный строгий | Больной находится в лежачем положении. Специальные упражнения из ЛФК запрещены. Он может только поворачиваться на правый бок, самостоятельно принимать пищу. |
| 1Б – 2А | Со 2-го по 3-ий | Постельный расширенный | Больной может самостоятельно поворачиваться и садиться в постели, причем изначально с помощью медперсонала, а потом самостоятельно. Позже можно пересесть на стул. Разрешены упражнения в лежачем положении, которые выполняются в течение 8-10 минут. Дыхание должно быть статическим. После каждого упражнения необходимо делать перерыв. Пульс не должен превышать 20 ударов в минуту. |
| 2Б – 3А | С 4-го по 14-ый | Палатный строгий | Больной уже может ходить по палате и коридору на расстоянии от 20 до 200 м. Дозволены уже упражнения, выполняемые в сидячем положении. Темп медленный или средний. |
| 3Б | С 14-го по 21-й | Палатный расширенный | Больному уже дозволены прогулки по коридору без ограничений. Выполняются упражнения в стоячем и сидячем положениях, причем могут быть как индивидуальными, так и групповыми. |
| 4А и 4Б (классы I, II, III и IV) | С 21-го | Свободный | Допустимы уже прогулки, причем скорость шага средняя – от 70 до 100 шагов в минуту. Выполняется комплекс упражнений в сидячем и стоячем положении. |
Противопоказания и ограничения
Противопоказания для ЛФК на реабилитации после стентирования коронарных артерий рассчитываются индивидуально для каждого пациента, которые по тяжести состояния делятся на 4 класса:
- Пациенты с патологиями сердечной мышцы, но не нуждающиеся в особых ограничениях. Во время привычного темпа жизни и активности усталость и отдышка не проявляются. Поэтому им рекомендуется: бегать, заниматься быстрой ходьбой, совершать подъемы по лестнице и поднимать тяжести до 15 кг.
- Пациенты с незначительными ограничениями физической активности. У больных данного класса не наблюдается изменения показателей в спокойном состоянии, однако появляется легкое головокружение и учащенное сердцебиение. Поэтому разрабатывается специальная облегченная программа: умеренный бег, ходьба в среднем темпе, подъем тяжестей до 10 кг и ходьба по лестнице максимум до 5-го этажа.
- Состояние оценивается, как удовлетворительное, но гимнастика позволительно в урезанном количестве, так как при движении резко ухудшается состояние. Допускается ходьба до 90-120 шагов в минуту, подниматься по лестнице до 3-го этажа и носить не более 3 кг.
- Нагрузка во время реабилитации после стентирования сонной артерии минимизирована. Больным разрешается ходить медленным размеренным шагом, часто останавливаясь, чтобы перевести дыхание.
Лечебная гимнастика имеет уникальное значение во время восстановления. Однако в какие сроки пройдет реабилитационный период зависит от соблюдения всех рекомендаций врача. Но существует и ряд жестких запретов на ЛФК:
- лихорадка;
- негативное изменение показателей ЭКГ;
- кардиогенный шок;
- интенсивная боль в сердечной мышце;
- нарушение сердечного ритма, устойчивое к медикаментозной терапии;
- отек легочной ткани, пневмония;
- ухудшенное кровообращение и учащенный пульс в спокойном состоянии (более 105 ударов в минуту).
Также следует учитывать другие показатели, не связанные с перенесенной операцией, при определении запретов. Например, проблемы головного мозга или другие травмы головы служат одним из самых серьезных противопоказаний ЛФК во время реабилитации после стентирования сосудов сердца.
Реабилитация после планового тента требует времени и терпения. Сосуды еще слабые и большой риск повторного приступа, поэтому к запретам докторов необходимо относится со всей серьезностью!
Существует ряд противопоказаний к занятиям физическими нагрузками после инфаркта. К ним относятся серьезные осложнения работы сердца:
- аневризм сердца;
- аритмия;
- сердечная недостаточность.
Главным противопоказанием является излишние физические и психические нагрузки на сердце и весь организм в целом. Пациенту нужно обеспечить покой и лежачее положение.
При занятиях гимнастикой может наблюдаться одышка, хрипы, легкая боль в сердце и панические атаки. При нормальных показателях не стоит пугаться этих симптомов. Но для уверенности обязательно необходимо отслеживать:
- частоту сердечных сокращений;
- артериальное давление;
- ЭКГ.
Внимание
! При наличии одышки необходимо держать больного в приподнятом состоянии, чтобы человек не задохнулся.
Нежелательно долгое время после приступа производить работу на приусадебных участках, особенно в жаркую погоду, чтобы не допустить перегрузки сердечной мышцы.
Если у пациента сердечная недостаточность или он находится в состоянии шока, то нельзя его перевозить на большие расстояния.
Нужно с осторожностью относиться к приему медикаментов, их должен прописать только врач, сделав предварительно все анализы и осмотрев предварительно больного.
Лечебная физкультура, включающая интенсивные нагрузки, также противопоказана при инфаркте. Реабилитация запрещена, когда выявлено присутствие аритмии, высокой температуре тела, более 38 градусов, а также при низком давлении и сердечной недостаточности.
После выписки из больницы постепенная дополнительная реабилитация просто необходима для более быстрого восстановления функциональности организма, и возвращению к привычному образу жизни.
Противопоказаний для проведений ЛФК при наступившем инфаркте миокарда практически не существует, только следует придерживаться простых рекомендаций:
- При обострении болезни запрещается производить действия, вызывающие физические нагрузки;
- Как минимум через 72 часа нужно получить разрешение доктора на проведение занятий.
При обнаружении негативных симптомов, а также из-за непредсказуемости последствий, нужно сразу и не задумываясь вызывать скорую помощь.
Правила ЛФК
При назначении ЛФК следует придерживаться всех рекомендаций лечащего доктора:
- Не нужно увеличивать меру активных действий, даже если вы себя отлично чувствуете;
- Необходимо прекратить занятия, если после упражнений наблюдается ухудшение самочувствия. Если через некоторое время улучшение не наступает, то предполагается применение лекарств, для нормальной работы средства;
- ЛФК применяется только после приема пищи. Но не рекомендуется выполнять задания сразу после еды, чтобы не нагружать лишний раз организм! Выполнять упражнения рекомендуется через 3-4 часа после принятия пищи.
- Чтобы не допустить прилива крови к голове, не следует наклоняться ниже уровня сердца;
- Не применяйте силовые действия.
Комплекс № 1
Можно выделить несколько особенно эффективных упражнений, которые влияют на состояние во время реабилитации после инфаркта. Каждое из них начинается со стандартной позиции рук, ноги на ширине плеч:
- Необходимо поднять руки над головой ладонями к себе, совершая глубокий вдох, потянуться и на длинном выдохе нужно опустить руки. Требуется от пяти до пятнадцати повторений.
- Следует положить руки на бедра и сделать до семи поворотов туловища. Важно не отрывать ног от пола.
- Предыдущее упражнение также можно выполнять с отведенными в сторону руками.
- Необходимо совершать наклоны взад-вперед, не сгибая колени. Не следует нагибаться чрезвычайно глубоко.
- Рекомендуется совершать приседания, удерживая руки на бедрах. На первых порах можно приседать, опираясь на стену или стул.
- Также полезными будут упражнения с подтягиванием ног. Сначала колени к согнутым на 90 градусов рукам. Затем носками к вытянутым ладоням.
Также рекомендуется для разогрева при реабилитации начинать и заканчивать тренировки с ходьбы на месте. Занятия необходимо проводить регулярно в одно и то же время, длительность которых должна быть от 30 минут до 1 часа.
Комплекс № 2
Примеры упражнений вы можете посмотреть ниже.
Важно
! Необходимо консультироваться со своим лечащим врачом перед выполнением любого упражнения!
Комплекс № 3
Комплекс № 4
- В положении стоя больной размещает ноги на ширине плеч, при этом он вытягивает руки вдоль тела. Заняв правильное положение, нужно направить руки вверх и подтянуться, одновременно осуществляя вдох. На следующем этапе человек производит выдох, опуская руки и описывая круг. Количество повторений от 4 до 6 раз.
- Следующее упражнение также выполняется стоя. Носки ног следует развести, а руки расположить на поясе. Далее нужно развернуться влево и расправить руки по сторонам делая при этом вдох. После, выдохнуть вернувшись в первоначальное положение. Таким же образом требуется произвести необходимое число подходов повернувшись вправо. Количество повторений от 4 до 6 раз.
- Заняв вертикальное положение, руки фиксируются вдоль туловища, а ноги ставятся по ширине плеч. Выполняется вдох. Затем человек приседает и делает небольшой наклон вперед, отводя руки в обратном направлении и производя выдох. Количество повторений от 4 до 6 раз.
- Больной находится в таком же исходном положении как и в предыдущем упражнении. Осуществляет глубокий выдох, человек располагает руки на поверхности бедер и приседает. Далее при возврате в первоначальную позицию-производится вдох. Количество повторений от 3 до 4 раз.
- Пациенту потребуется стул. Он должен присесть опершись на спинку, взяться за сиденье и вытянуть ноги-таково исходное положение. Далее потребуется прогнувшись отвести голову назад и вдохнуть. После, вернуться в прежнюю позу сделав выдох. Количество повторений от 3 до 4 раз.
Комплекс № 5
Комплекс № 6
- Дыхание с использованием диафрагмы (см. ниже). Применяется 4 раза;
- Резкое сжимание и разжимание пальцев в кулак. Применяется по 10 раз для обеих рук;
- Осуществление вращательных движений для каждой из стоп. Применяется по 5 раз;
- Сгибы рук в локтевом суставе. Применяется по 4 раза для каждой руки;
- Приподнимание таза. Упражнение делается с помощником. Применяется 3 раза;
- Далее следует небольшой перерыв, необходимый для восстановления дыхания и сердечного ритма;
- Для следующего упражнения нужно произвести сгиб ног в коленном суставе, стопы при этом должны оставаться на кровати. Пациент медленно сводит и разводит коленки. Применяется 5 раза;
- Вытянутую руку сначала медленным движением отводят в сторону, после чего возвращают в начальное положение. Применяется по 4 раза для каждой руки.
- При поддержки помощника выполняются повороты на бок в каждую из сторон. Применяется по 3 раза;
- Вращение кистями рук. Применяется по 5 раз.
Комплекс № 7
Рекомендуется перед гимнастикой совершить небольшую разминку в виде 5-10 минутной ходьбы на месте. Это убережет от растяжений и других возможных травм. Также это укрепляет сосуды нижних конечностей.
- Ходьба на месте 10 минут.
- Необходимо сесть на стул, не облокачиваясь на спинку, осанка ровная. Ноги свести вместе, руки опущены. Попеременно поднимать руки вверх на вдохе, вновь опускать на выдохе. Упражнение повторять 5 раз.
- Прижать кисти рук к плечам, поднять их чуть выше груди и совершать параллельные круговые движения. Сначала требуется 5 раз по круговой стрелке, затем столько же против.
- Ноги соединить, руки развести в стороны. На вдохе притянуть колено максимально близко к груди, помогая руками. На выдохе плавно вернуться в исходное положение. Совершить от 3 до 5 повторений каждой ногой.
- Далее следует встать, ноги на ширине плеч, руки раскинуты. На вдохе необходимо поднять руки вверх и, наклонившись, попытаться достать пальцами до носков. На выдохе вернуться в исходное положение.
- Руки опустить на талию и совершать боковые наклоны, по 5 раз в каждую сторону.
- Стоя, ноги вместе, руки по швам. На вдохе следует правую руку и ногу отвести в сторону и зафиксировать на несколько секунд. На выдохе плавно опустить конечности. По возможности повторить до 5 раз на каждую сторону.
- Ходьба на месте в течение 15-30 минут.
Комплекс сидя
Комплекс для лежачих больных
Зачастую, при тяжелых поражениях, необходимо выполнять ЛФК, для постоянно лежачих пациентов. В комплекс действий входят следующие процедуры:
- Нужно сжимать и распрямлять кулак около 10 раз;
- Производить круговые движения стопами;
- Сгибать ноги и руки в локтях;
- Более сложное упражнение, выполняемое только с помощью специалиста.
Упражнения пальцами
Часто врачи не запрещают делать гимнастику пальцами. Примерные упражнения могут быть такими:
Дополнительные упражнения
Каждый специалист применяет свою гимнастическую методику и комплекс упражнений для тренировки организма после инфаркта миокарда. Рассмотрим одну из них:
- Следует стоя раздвинуть ноги на уровень расположения плеч. Затем поднимите руки и глубоко вдохните. На выдохе опустите конечности по дуге. Повторите 5 раз;
- Руки поставьте на талии, пятки ног приставить вместе. Поворачивайтесь в разные стороны, периодически меняя вдох на выдох. Число подходов также составляет 5 раз;
- Руки следует вытянуть вдоль тела, ноги поставить на ширину плеч. Вдохните, и приседайте, наклоняясь вперед и выдыхая.
- Упражнение с применением стула. Нужно на него сесть, взяться руками за сиденья и распрямить ноги. Для расслабления рекомендуется выгнуться и запрокинуть голову назад.
Можно ли летать на самолете после стентирования
Если стентирование было выполнено в плановом порядке, без перенесенных до этого инфарктов, а в случае после стентирования с инфарктом миокарда прошло достаточно времени и пациент полностью восстановился, то абсолютных противопоказаний к авиаперелетам нет.
В любом случае в процессе планирования путешествия с авиаперелетом, пациенту необходимо проконсультироваться со свои лечащим врачом, пройти необходимые обследования и получить рекомендации относительно приема медикаментов перед авиаперелетом и во время него.
По рекомендациям американской кардиологической ассоциации противопоказаны авиаперелеты в следующих ситуациях:
- если после тяжелого инфаркта прошло меньше 6 месяцев, а неосложненного – две недели;
- если у человека есть проявления сердечной недостаточности, не поддающиеся коррекции медикаментами;
- при тяжелых аритмиях;
- при стойкой артериальной гипертензии;
- если у больного нестабильная стенокардия.
Дыхательная гимнастика
В период восстановления после инфаркта миокарда большое значение имеет применение занятий по дыхательной гимнастике. Нельзя недооценивать этот метод лечения, ведь тщательно подобранная нагрузка положительно влияет на процесс выздоровления и облегчает реабилитацию.
Дыхание и использованием диафрагмы:
При этом специалисты предупреждают, что чрезмерно увлекаться такими занятиями не стоит, так как неправильный подход к терапии может нанести не малый вред организму, спровоцировать повышение артериального давления и привести к перегрузке суставов.
Существуют специально созданные комплексы упражнений для пациентов, перенесших инфаркт. Данные занятия обогащают сердце и сосуды кислородом, а также несут человеку желаемое облегчение.
Существуют два самых распространенных метода, которые помогают всем:
- Гимнастика Стрельниковой, осуществляемая как для взрослых, так и для малышей. Упражнение очень простое, нужно производить по 1500 глубоких вдохов утром до принятия пищи, или же вечером для избавления от усталости. Проведение этих действий поможет улучшить память, повысить настроение общий тонус организма.
- Гимнастика по Бутейко. Проведение процедуры предполагает задержку дыхания, пока не станет хватать воздуха. При этом вдохи будут происходить чаще и не глубокие, что способствует повышению углекислого газа, в связи с чем, расширяются бронхи и сосуды, по которым перемещается кровь.
Выполнять все упражнения нужно только под контролем лечащего врача, тогда ЛФК будет приносить только положительное воздействие на организм пациента при перенесенном инфаркте миокарда.
Инфузионная терапия
Капельницы с лекарственными препаратами являются неотъемлемой частью лечения при симптомах инфаркта миокарда. В частности, при данном заболевании может возникнуть желудочковая тахикардия, при которой показаны инфузионные растворы. В ряде случаев в миокарде возникает рефлекс Бецольда—Яриша, который также подавляется лекарственными средствами, введенными через капельницы. Также вводятся антикоагулянты, антиаритмические средства. Метод позволяет в кратчайшие сроки распространить лекарства по сосудистой системе.
Оценка состояния
После проведения упражнений и различных активностей оценивают ряд параметров:
| Показатель | Изменение |
| Общее состояние | Умеренное утомление Выраженная усталость, которая длительно не проходит |
| Стенокардиальные боли | Нет Умеренные, проходят самостоятельно Выраженные, требуют лекарственной коррекции |
| АД | Повышение для верхнего – не более 40 мм рт. ст., нижнего – не более 12 Или снижение показателей не более 10 единиц |
| Частота биения сердца | Учащение не более чем на 20 в минуту Или урежение на 10 единиц максимум |
| Нарушение дыхания | Допустимо учащение не больше чем на 6 в минуту |
| Изменения на кардиограмме | Признаки нарушения кровотока (снижение сегмента ST) Нарушение ритмичности сокращений Блокада проведения импульса |
Как проходит стентирование
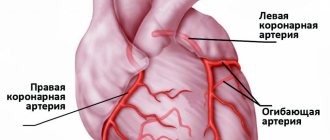
Стентирование – это малоинвазивная операция, которая проводится под местной анестезией, в рентгеноперационной.
Через пункцию лучевой артерии на руке (в большинстве случаев) или бедренной артерии, катетеризируют коронарную артерию специальным проводниковым катетером.
Затем к суженному атеросклеротической бляшкой участку коронарной артерии по проводнику доставляют стент. Стент представляет собой металлический каркас в виде обжатой трубочки, одетый на баллон. Баллон раздувают и удаляют, а стент остается в артерии в виде каркаса, тем самым оставляя просвет артерии свободным для кровотока.
Где пройти восстановление: список центров и заведений
В России существует множество курортов и здравниц, специализирующихся на кардиологических патологиях. Выбор необходимого заведения проводится в зависимости от сопутствующих заболеваний, географического расположения и материальных возможностей пациента.
Наиболее популярные кардиологические реабилитационные центры страны:
- Кисловодск (Ставропольский край) – бальнеоклиматический курорт из группы кавказских минеральных вод;
- санаторий им. Кирова (Крым);
- реабилитационный центр им. Герцена (Подмосковье);
- санаторий «Звездный» (Краснодарский край), который также занимается больными с патологией органов дыхания, пищеварения, почек, кожи;
- центр реабилитации клиники им. Н. И. Пирогова занимается тяжелыми больными после инфаркта и сложных операций на сосудах и сердце;
- санаторий «Электра» (Иркутск);
- санаторий-профилакторий «Салынь» (Брянская область).
Необходимо подбирать учреждение для реабилитации среди проверенных сертифицированных санаториев, которые предлагают специализированные медицинские услуги.
Симптомы заболевания
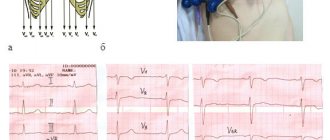
Основным признаком является острая боль за грудиной, которая не проходит после приема нитроглицерина. Она возникает внезапно и быстро усиливается. Приступ может сопровождаться одышкой, кашлем, аритмией. Если боль длится свыше 15 мин., необходимо вызвать скорую помощь. Чем раньше восстановится кровоснабжение сердца, тем меньше будет размер омертвевшего участка.
У трети больных инфаркт миокарда протекает в атипичной форме, что существенно затрудняет раннюю диагностику и приводит к потере драгоценного времени. Опытные сиделки знают об этом и могут предположить развитие приступа по косвенным симптомам. Пациенты с сахарным диабетом могут не чувствовать боли. У женщин она часто локализуется в руке или шее и сопровождается усталостью. Атипичные формы инфаркта проявляются также:
- болью в животе, горле, нижней челюсти;
- тошнотой;
- головокружением;
- спутанностью сознания;
- холодным потом;
- отеками;
- резким снижением артериального давления.
Во многих случаях единственным симптомом инфаркта является внезапная остановка сердца. В таких случаях пациента могут спасти только срочные реанимационные мероприятия.
Задержка в лечении инфаркта миокарда может спровоцировать такие осложнения, как:
- кардиогенный шок,
- острую и хроническую сердечную недостаточность,
- аритмию,
- артериальную гипотензию,
- аневризму сердца.
При подозрении на приступ больного необходимо прежде всего усадить и избавить от стягивающей одежды. Затем нужно ему измерить давление, дать измельченный аспирин или нитроглицерин (при повышенном АД) и вызвать скорую помощь. Услуги сиделки значительно увеличивают шансы больных на оперативное лечение. Регулярный уход после инфаркта снижает вероятность рецидива.