Об особенностях и страшных последствиях инфаркта миокарда, вплоть до летального исхода, слышали многие, и у большинства из нас данное заболевание перенесли родственники или знакомые. Говоря о самом приступе, в сознании сразу происходит ассоциация с основными его признаками: болью в груди (колющего, пекущего, ноющего, режущего характера), которая отдается в плечо или под лопатку, отдышкой, учащенным сердцебиением, головокружением, обильным потоотделением, потерей сознания.
Но как оказалось, медики неоднократно фиксируют случаи, когда эти характерные симптомы не проявляются и человек сам того не осознавая, переносит инфаркт на ногах.
Это явление также называют атипичной формой заболевания. Как правило, выявляют то, что пациент перенес на ногах инфаркт – случайным образом, например, в кардиограмме на ежегодном медосмотре.
Записаться на консультацию
Механизм развития острого коронарного синдрома
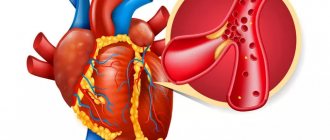
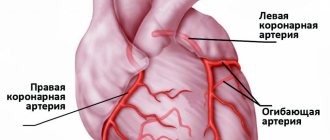
Инфаркт миокарда, который наряду с эпизодом нестабильной стенокардии входит в понятие острый коронарный синдром, представляет собой обострение ишемической болезни сердца. При инфаркте миокарда развивается некроз сердечной мышцы, обусловленный острым нарушением кровоснабжения. В большинстве случаев это происходит в результате атеротромбоза, при котором коронарные сосуды частично или полностью блокируются тромбом. Заболевание проявляется внезапно возникающими интенсивными болями за грудиной, тахикардией, «холодным потом», бледностью кожных покровов и рядом других симптомов.
Цель лечения острого инфаркта — быстрое восстановление кровоснабжения. Однако даже после того, как кровоток налажен, терапию нельзя прекращать, поскольку коронарный атеросклероз, который стал фундаментом для развития острого коронарного синдрома, протекает хронически.
Лечение инфаркта миокарда
Инфаркт миокарда
— неотложное заболевание в кардиологии и служит показанием для безотлагательной госпитализации в реанимацию.
Задачей номер один для докторов является максимально быстрое восстановление кровотока
в тромбированном сосуде. Добиваются этого по-разному. Приоритетным и наиболее эффективным является хирургическое вмешательство — ангиопластика со стентированием пораженного участка артерии или аортокоронарное шунтирование. Параллельно используют медикаменты, тормозящие развитие тромба — дезагреганты (аспирин, клопидогрел) и антикоагулянты (гепарин), а в случае невозможности немедленной операции тромболитики — препараты, растворяющие тромб (альтеплаза, проурокиназа).
Купирование болевого синдрома
осуществляется наркотическими анальгетиками, нейролептиками, внутривенными инфузиями нитроглицерина.
Уменьшить размер зоны некроза позволяет снижение потребления кислорода миокардом использованием бета-блокаторов (метопролол, бисопролол, атенолол), ингибиторов АПФ (эналаприл, лизиноприл, рамиприл), оксигенотерапия.
При аритмиях
применяют антиаритмики (магнезия, лидокаин, амиодарон), атропин при брадикардии. Анксиолитики, седативные средства назначают с целью обеспечения психоэмоционального покоя больного.
Крайне важное значение имеют строгий постельный режим
на ранних сроках лечения и дробное питание, ограниченное по объему и калорийности.
Ранние последствия инфаркта миокарда1
Начиная с первых часов после инфаркта и вплоть до 3-4 дня могут развиваться ранние последствия инфаркта, среди которых:
- острая левожелудочковая недостаточность, которая возникает при снижении сократительной способности сердца. При ее возникновении появляется одышка, тахикардия, кашель;
- кардиогенный шок. Это тяжелое осложнение острого коронарного синдрома, развивающееся в результате значительного ухудшения сократительной способности сердечной мышцы вследствие обширного некроза;
- нарушения ритма и проводимости сердца, отмечаются у 90% больных с острым ИМ.
- Приступы ранней постинфарктной стенокардии (ПСК). ПСК – возникновение или учащение приступов стенокардии через 24 часа и до 8 недель после развития ИМ.
- перикардит – воспалительный процесс, развивающийся в наружной оболочке сердца-перикарде. Он возникает в первые-третьи сутки заболевания и может проявляться болью в области сердца, которая изменяется при смене положения тела, повышением температуры тела.
В 15-20% случаев инфаркта происходит истончение и выбухание стенки сердца, чаще всего — левого желудочка. Это состояние называется аневризма сердца. Как правило, она развивается при обширном поражении сердечной мышцы. К факторам, предрасполагающим к развитию аневризмы сердца, также относят нарушение режима с первых дней заболевания, сопутствующую артериальную гипертензию и некоторые другие.
Особую группу составляют тромбоэмболические последствия, при которых просвет сосудов полностью или частично перекрывается сгустками крови. Это часто происходит на фоне сопутствующей варикозной болезни, нарушения свертывающей системы крови и длительного постельного режима.
Из-за нарушения кровоснабжения острый коронарный синдром может осложняться и желудочно-кишечными проблемами, такими как эрозии, острые язвы желудочно-кишечного тракта. Могут возникать и нарушения в психическом состоянии — депрессия, психозы. Им способствуют пожилой возраст, сопутствующие заболевания нервной системы.
Разновидности и симптомы их проявления
Существует шесть разновидностей атипичной формы заболевания:
- аритмическая;
- астматическая;
- абдоминальная;
- коллаптоидная;
- стертая;
- церебральная.
Каждая из этих разновидностей проявляется по-разному, и симптомы приступа часто даже не напоминают столь серьезное заболевание, в результате чего и случается перенесенный инфаркт на ногах.
В случае аритмического приступа происходит нарушение ритма сердцебиения, нередки случаи замирания сердца.
Астматическая форма проявляется сильным приступом кашля, доходящего до удушья, и при этом никаких болей в сердечной области (или отдающихся под лопатку) не наблюдается.
При абдоминальном приступе характерными являются резкие боли в животе, усиливающиеся при небольшом надавливании в поджелудочную область. Очень часто приступ сопровождается вздутием живота, а также тошнотой и рвотой.
Для коллаптоидного приступа характерно резкое снижение артериального давления, сопровождающееся головокружением и часто – обмороком.
Наиболее бессимптомно протекает стертая разновидность (самый частый случай переноса инфаркта на ногах). При этом бывает только легкая слабость или потливость, реже – дискомфорт в груди (в виде несильных болей неопределенного характера).
Перезвоните мне
Церебральная разновидность отличается симптомами, свойственными нарушению мозгового кровообращения: становится невнятной речь, появляется тошнота и рвота, появляются некоторые помутнения в сознании, слабость в конечностях.
Учитывая явную коварность заболевания, к нему следует относиться с большой осторожностью, не допуская последствий, которые может принести за собой инфаркт на ногах, симптомы любые – характерные или нехарактерные (свойственные атипичной форме) — должны стать сигналом обращения к врачу.
Важно! Каждый 5-й из тех, кто перенес приступ инфаркта, о нем не знает, а у каждого 4-го больного – это заболевание не распознается.
Поздние последствия инфаркта
По окончании острого периода заболевания могут развиваться так называемые поздние последствия. К ним относятся осложнения, которые появляются через 10 дней после манифестации ИМ и позже :
- постинфарктный синдром Дресслера, возникает через 2-6 недель после манифестации инфаркта миокарда и проявляется воспалением перикарда, плевры, альвеол, суставов и другими патологическими изменениями;
- тромбоэндокардит с тромбоэмболическим синдромом (возникновение пристеночного тромба в полости сердца, на клапанах сердца);
- поздняя постинфарктная стенокардия, которая характеризуется возникновением или учащением приступов стенокардии. Ее частота колеблется от 20 до 60%.
Некоторые больные, перенесшие острый инфаркт миокарда, находятся в группе высокого риска по развитию повторных осложнений ишемической болезни сердца и прежде всего — рецидива инфаркта миокарда, нестабильной стенокардии. Это связано с тем, что у больных с острым коронарным синдромом наряду с наличием атеросклеротической бляшки, которая осложнилась разрывом и перекрыла просвет коронарной артерии, существуют бляшки и в других артериях. Именно они могут служить причиной повторных эпизодов сердечно-сосудистых событий, вероятность которых очень высока .
Профилактика инфаркта миокарда
Предупреждение ИБС и крайнего ее выражения — инфаркта миокарда сводится к влиянию на изменяемые факторы риска, а именно: двигательная активность, питание, масса тела, вредные привычки, уровни глюкозы и холестерина крови, артериальное давление.
После перенесенного инфаркта важно регулярно самостоятельно измерять АД и ЧСС, систематически проходить ЭКГ и ЭхоКГ-диагностику, ежедневно принимать медикаментозные препараты, профилактирующие прогрессирование дисфункции сердца и повтор заболевания.
Этапы лечения и реабилитации
| Период | Методы лечения | Особенности ухода |
| Реабилитационный (до 28 суток) | Больного переводят в инфарктное отделение, а затем в кардиологический санаторий. Пациенту назначают препараты, нормализующие кровоснабжение и укрепляющие сердечную мышцу. | Сиделка учит подопечного правильно садиться и вставать, помогает восстановить навыки самообслуживания. |
| Реабилитационный (до 28 суток) | Больного переводят в инфарктное отделение, а затем в кардиологический санаторий. Пациенту назначают препараты, нормализующие кровоснабжение и укрепляющие сердечную мышцу. | Сиделка учит подопечного правильно садиться и вставать, помогает восстановить навыки самообслуживания. |
| Амбулаторный (до 1 года) | Пациент наблюдается у врача в поликлинике или пансионате, принимает препараты для профилактики инфаркта, занимается лечебной физкультурой. | Задача ухаживающего — помочь выздоравливающему перестроить режим питания и распорядок дня, чтобы избежать повторного приступа. |
Реабилитация больных, перенесших острый инфаркт миокарда, затрагивает все аспекты жизни пациента. Помимо медикаментозного и физиотерапевтического лечения, она включает в себя умеренную двигательную активность и работу с эмоциями.
Специфика ухода в остром периоде
Это самый важный этап в лечении инфаркта миокарда. Любые физические нагрузки, волнение, пропуск приема лекарств могут привести к необратимым последствиям. Поскольку больному после инфаркта миокарда необходимо строго соблюдать постельный режим, он оказывается совершенно беспомощным и нуждается в круглосуточном уходе.
Сиделка должна:
- вовремя кормить его и давать лекарства,
- периодически измерять АД и пульс,
- следить за гигиеной тела,
- менять нательное и постельное белье,
- переворачивать несколько раз в день для профилактики пролежней и тромбоза,
- оказывать психологическую поддержку.
Пациенту с инфарктом миокарда показана диета №10. Она не содержит продукты, вызывающие газообразование, и ограничивает употребление соли. Больной получает пищу маленькими порциями 5—6 раз в день. Последний прием должен быть минимум за 3 ч до сна.
Чтобы на коже не возникали опрелости, пациента нужно одевать в легкую, но теплую одежду, которая пропускает воздух и отводит влагу от тела.
В остром периоде для многих больных характерен сильный страх смерти, ипохондрическая или истерическая реакция, которые негативно влияют на здоровье и препятствуют восстановлению организма. Если не провести своевременную коррекцию этих состояний, изменения психики могут закрепиться в характере. Сиделка помогает подопечному справиться со страхом смерти, концентрирует его внимание на улучшениях и позитивных прогнозах, следит за адекватностью реакций и немедленно сообщает врачу, если у пациента появляются признаки психоза.
Условия реабилитации для больных, перенесших инфаркт миокарда
Постельный режим в остром периоде обусловлен необходимостью снизить нагрузку на сердечную мышцу и уменьшить ее потребности в кислороде. Однако длительный отказ от движения увеличивает риски застойных явлений в легких и образования тромбов, ухудшает работу пищеварительной системы, вызывает мышечную слабость. Чтобы избежать этого, по мере выздоровления пациенту дают умеренную физическую нагрузку.
Если острый период проходит без осложнений, больному разрешают садиться, вставать, самостоятельно ходить в туалет. Сиделка помогает выполнять движения плавно, без резких усилий и следит, чтобы подопечному не стало плохо. Она измеряет пульс до физической активности и после. Примерно через 2 недели допускаются кратковременные прогулки по территории больницы.
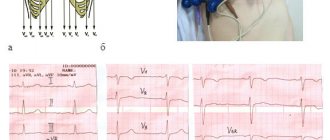
Переход с одной ступени активности на следующую разрешается после промежуточной диагностики. Больному измеряют АД, делают кардиограмму, проверяют индивидуальную переносимость нагрузок. Легкие физические упражнения следует выполнять еще в постели перед подъемом, чтобы подготовить сердечно-сосудистую систему после сна к дневной активности.
После выписки из стационара больному рекомендована реабилитация в санатории или пансионате. Здесь для него составляют лечебную диету, богатую калием и поддерживающую баланс белков, жиров, углеводов. Пациенту полезны:
- нежирное мясо,
- рыба,
- свежие овощи и фрукты,
- цельнозерновые крупы,
- яйца,
- зелень,
- творог,
- картофель.
При поступлении в реабилитационное отделение пациент сдает пробы с физической нагрузкой. Результаты показывают работу сердечно-сосудистой и дыхательной систем. На их основе разрабатывают систему упражнений в щадящем или тренировочном режиме. Пациенту рекомендуется по 3—4 раза в день заниматься лечебной физкультурой с постепенным увеличением нагрузки. Комплекс ЛФК может включать в себя:
- общеукрепляющую разминку,
- упражнения на поддержание равновесия,
- занятия с мячом и палкой,
- ходьбу в спокойном и быстром темпе,
- плавание,
- занятия на тренажерах,
- дыхательные упражнения.
Длительность занятий составляет 10—25 мин. На этапе реабилитации больные, перенесшие инфаркт миокарда, уже не требуют физического ухода, но по-прежнему нуждаются в психологической поддержке. Многие из них неадекватно оценивают свои возможности и либо уклоняются от необходимой нагрузки, либо чрезмерно увеличивают ее. Задача сиделки в этот период заключается в контроле за соблюдением рекомендованного режима занятий и отдыха, работе с негативными эмоциями подопечного и помощи ему в адаптации к нормальной жизни.
Куда обратиться и что делать при появлении симптомов
Если появились вышеперечисленные симптомы, стоит незамедлительно вызвать скорую, которая окажет необходимую помощь и доставит пациента в специализированную клинику для дальнейшей диагностики и лечения. До приезда медиков больному лучше прилечь и обеспечить доступ кислорода – расстегнуть воротник, открыть окно. Из лекарств нужно принять таблетку ацетилсалициловой кислоты. Нитроглицерин рекомендован в том случае, если человек принимал его ранее, так как препарат может резко снизить артериальное давление.
В любом случае, при появлении жалоб со стороны работы сердечно-сосудистой системы необходимо обратиться к терапевту или кардиологу. В клинике будут проведены инструментальные и лабораторные исследования: ЭКГ, общеклинические и биохимические анализы крови, при надобности тропониновые тесты, ангиография. Доктор сможет оценить работу сердца, наличие его патологий, а также выявить сопутствующие заболевания и факторы риска.
Микроинфаркт легче предупредить, чем вылечить. Для этого желательно регулярно посещать своего терапевта и следовать его назначениям. Доктор может дать рекомендации по здоровому образу жизни, особенностям диеты и физических нагрузок, выписать необходимые лекарства. Для профилактики тромбообразования часто назначаются препараты ацетилсалициловой кислоты (Кардиомагнил), которые разжижают кровь и уменьшают риск возникновения инфаркта миокарда.
«Вылечили — можно жить, как раньше»
Это очень распространенное заблуждение среди пациентов, которых врачи быстро поставили на ноги, они не осознали, насколько серьезно их заболевание. «Сейчас мы можем вылечить человека, перенесшего такое смертельно опасное заболевание, так, что он возвращается в строй, живет активной жизнью и не чувствует себя больным, — поясняет профессор, член-корреспондент РАН Симон Мацкеплишвили. — И тут кроется большая опасность. Потому что, однажды перенеся инфаркт, пациент нередко рискует заполучить еще один, если ведет себя неправильно». Риск повторной катастрофы — от 10 до 20% в первый же год.
Как снизить этот риск? Крайне важна преемственность лечения. «Пациент с инфарктом уже не проводит месяц в больнице, как раньше. Он выписывается через несколько дней, чувствует себя нормально и не считает нужным соблюдать наши рекомендации по продолжению терапии, — говорит профессор Мацкеплишвили. — Особенно сложно убедить, что лекарства нужно принимать длительно, часто, пожизненно».
Особенности реабилитации
Острейший период обычно длится до шести часов с момента приступа, острый – до семи дней. Рубцевание занимает 28 суток. Реабилитация после инфаркта проходит в несколько этапов, требует отказа от вредных привычек и пересмотра больным всех основных аспектов жизнедеятельности:
- режима жизни;
- физической активности;
- рациона питания.
Большое значение имеет психологический настрой. Продолжительность реабилитации на стационарном и амбулаторном этапах зависит от состояния больного. Завершающий этап не имеет срока – он длится всю жизнь.
Факторы, влияющие на развитие инфаркта
Инфаркт является мультифакториальной патологией, т. е. обусловлен действием сразу многих причин. Существуют также факторы риска, которые с большой вероятностью повышают заболеваемость. Эти факторы нужно знать, чтобы устранить и тем самым снизить риск развития инфаркта или, если он уже развился – повторного приступа.
Переносить инфаркт на ногах нельзя, необходим строгий постельный режим
Факторами риска являются:
- атеросклеротические изменения сосудов – холестериновая бляшка при атеросклерозе способна увеличиваться, перекрывая собой просвет сосуда настолько, что ткань голодает сначала в условиях нагрузки, а со временем и в состоянии покоя. Также она может отрываться и вызывать эмболию;
- тромбоэмболия – плотные сгустки крови могут отрываться, попадать в системный кровоток, после чего закупоривать коронарные сосуды. Эмболом может быть жир, постороннее тело, пузырек воздуха;
- высокое артериальное давление – способствует повреждению сосудистой стенки;
- нерациональное питание – злоупотребление пищей с высоким содержанием транс-жиров и холестерина;
- избыточная масса тела;
- курение и злоупотребление алкоголем;
- малоподвижный образ жизни;
- врожденная деформация стенки сосуда.
Клинические проявления у мужчин выражены более ярко, раньше манифестируют и дольше сохраняются, у женщин они слабее, часто и вовсе отсутствуют, инфаркт переносится легче, но это усложняет его диагностику.
Исходя из этого перечня, строится профилактика заболевания. Например, если в крови обнаруживается повышенное содержание липидов (жиров), значит, следует скорректировать меню. Это же необходимо сделать и пациентам, страдающим лишним весом. Важно отказаться от курения и минимизировать прием алкоголя. Ограничение физической нагрузки не должно быть – отказ от тяжелой изнуряющей работы не должен исключать прогулок на свежем воздухе и умеренной физической активности. Пациентам из группы риска следует тщательно следить за артериальным давлением и самочувствием в целом.