Мигрень
– это хроническое заболевание, проявляющееся в виде внезапно возникающих приступов сильной головной боли, часто сопровождающихся тошнотой, а в некоторых случаях рвотой. Также могут наблюдаться светобоязнь и непереносимость звуков перед приступами и во время них.
Мигрень является неврологическим заболеванием. Она связана с нарушениями деятельности структур головного мозга, отвечающих за проведение боли и других ощущений. Приступы мигрени могут иметь продолжительность от нескольких часов до 3-х суток. Частота возникновения приступов также различна: от одного-двух раз в год до 2-8 раз в месяц, в отдельных случаях – более часто.
Мигрень можно считать широко распространенным заболеванием – каждый седьмой взрослый страдает мигренью. У женщин мигрень встречается в три раза чаще, чем у мужчин.
Проявления мигрени более характерны для лиц молодого или зрелого возраста. Обычно болезнь появляется в возрасте 18-33 лет, реже – в более старшем возрасте, после 50 лет – крайне редко. Зарегистрированы случаи заболевания у детей старше 5 лет. После 60 лет острота и частота приступов сходят на нет, болезнь, как говорится, «уходит».
Общая информация
Если верить статистике, то мигренью страдает минимум каждый десятый человек на планете.
Женщины болеют примерно вдвое чаще мужчин. Это связывают с циклическими гормональными изменениями при менструальном цикле. Обычно заболевание дает о себе знать до 30-35 лет, описаны случаи возникновения патологии и в детском возрасте.
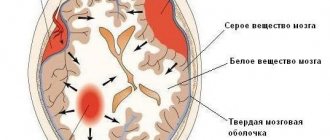
Биомеханизм развития заболевания точно не известен. Существует несколько теорий возникновения боли и сопутствующей симптоматики, наиболее популярной из которых является нейроваскулярная. Согласно этой точке зрения, мигрень начинается на фоне активации ядра тройничного нерва, которая вызывает сначала спазм, а потом расширение сосудов головного мозга. В результате ткани вокруг артерий становятся отечными, что и приводит к появлению болей. Кроме того, патологический процесс связан с нарушением обмена серотонина.
Некоторые ученые считают, что боль возникает исключительно на фоне резкого спазма и последующего расслабления сосудов, в результате чего происходит отек тканей (сосудистая теория). Однозначно доказано, что риск развития заболевания существенно выше у женщин, а также у людей, чьи родители или близкие родственники также страдали мигренью.
Записаться на прием
Почему появляется мигрень
Неврология описывает более двух сотен видов головной боли различного генеза. Укрупненно они делятся на две группы. Первичные цефалгии не связаны с какими-либо заболеваниями, вторичные являются симптоматическими.
Мигрень относится к первичным головным болям. Ее рассматривают как нейроваскулярный синдром, и долгое время считалось, что она является следствием раздражения или сдавления сосудисто-нервного пучка. Но в настоящее время болезнь связывают с повышенной возбудимостью некоторых групп нервных клеток головного мозга. Исследования показывают, что эти нейроны имеют нестабильную биохимическую активность и электрическую возбудимость. Поэтому под влиянием нескольких триггерных факторов они активируются и передают возбуждение на соседние клетки, формируя очаг. Механизм распространения электрического импульса похож на приступ эпилепсии, но это совершенно другое заболевание.
Причинами возникновения мигрени могут быть:
- генетическая предрасположенность;
- эндокринные нарушения;
- стресс и нарушения сна;
- неправильное питание;
- метеочувствительность.
У женщин проявление первичной цефалгии связано с изменением гормонального фона. Так, при снижении уровня эстрогенов эпизоды мигрени учащаются, при повышении – исчезают. Первые приступы могут совпасть по времени с первыми менструациями, но нередко начинаются и после 30 лет. Мигрень обычно исчезает после наступления беременности, она практически не встречается во 2 и 3 триместрах.
В качестве триггеров могут выступать некоторые продукты питания. У каждого человека их перечень будет индивидуальный, но чаще всего связь прослеживается с употреблением шоколада, какао, кофе, алкоголя, крепкого чая, красного вина, пива, бобовых или сыра. Поэтому, если такая связь буде установлена, продукт лучше исключить из рациона.
Иногда приступы возникают после полученных травм головы и шеи, что может быть связано с нарушением кровоснабжения определенного участка головного мозга. Дисфункция сустава нижней челюсти также может привести к хронической мигрени.
У детей приступы возникают при умственном или физическом переутомлении, они могут появляться после смены коллектива или места жительства, других стрессовых ситуаций.
Причины
Мигрень возникает на фоне действия различных внешних и внутренних причин (триггеров), каждая из которых может вызвать очередной приступ:
- умственное и психоэмоциональное перенапряжение;
- постоянные сильные стрессы;
- нарушения сна, недостаточный отдых в ночное время;
- хроническое переутомление (умственное и физическое);
- курение;
- перенесенные травмы головы (даже много лет назад);
- чрезмерная для конкретного человека физическая нагрузка;
- гормональные всплески: период полового созревания, менструация («менструальная мигрень»), беременность;
- употребление продуктов, содержащих тирамин (шоколад, кофе, цитрусовые, орехи, сыр, копчености);
- употребление алкоголя, особенно слабоалкогольных напитков;
- резкие колебания атмосферного давления, перепады температуры воздуха;
- перенапряжение органов чувств: резкий звук, яркий свет, сильный неприятный запах и т.п.;
- пребывание в жарком или душном помещении и т.п.
Для каждого человека есть свои «опасные» факторы. Большинство из них можно вычислить, и в дальнейшем, по возможности, избегать.
Симптомы
Приступ мигрени протекает по стандартному сценарию, состоящему из нескольких последовательных этапов.
- Продромальная (начальная) стадия. У человека начинает меняться настроение, появляется зевота и сонливость, или, наоборот, бессонница. Некоторые отмечают чувствительность к шуму и яркому свету. Иногда возникает небольшое онемение в одной из рук. Для большинства больных этих симптомов достаточно, чтобы знать – полноценный приступ мигрени на подходе. Длительность продромальной стадии составляет от нескольких часов до нескольких дней, она присутствует не у всех пациентов.
- Аура. Возникает на фоне спазмов сосудов головного мозга. Чаще всего проявляется в виде зрительных нарушений (вспышки в виде пятен, зигзагов или молний перед глазами, искажение контуров предметов, выпадение отдельных полей зрении). Реже возникают вкусовые или слуховые расстройства, проблемы с координацией движений и т.п. Аура наблюдается не у всех пациентов.
- Собственно приступ мигрени. В большинстве случаев проявляется односторонней головной болью, носящей пульсирующий характер. Она начинается с небольшого дискомфорта и постепенно набирает силу, становясь просто невыносимой. Движения, перемена положения тела, яркий свет и громкие звуки усиливают ощущения, вот почему больные стараются провести это время, лежа в затемненном помещении. На фоне головной боли многие пациенты отмечают тошноту, рвоту, болезненность в мышцах шеи и плеч, заложенность носа, слезотечение, озноб и даже повышение температуры. Длительность приступа индивидуальна и составляет от 2-3 часов до нескольких дней.
- Стадия разрешения. В это время головная боль проходит сама собой или после приема лекарственных препаратов. Многие пациенты сначала засыпают, но в течение суток после приступа могут ощущать слабость, вялость, головокружение и снижение настроения. Повышенная чувствительность к свету, звукам и запахам также проходит не сразу. Реже встречается противоположный вид стадии разрешения, при котором больные отмечают повышенную активность.
Что такое мигрень
Мигрень – это неврологическое расстройство, характеризующееся односторонней головной болью. В ряде случаев она сопровождается набором сопутствующих вегетативных симптомов. Из-за них мигрень могут путать с другими заболеваниями.
Болезнь чаще возникает у женщин и может иметь наследственную форму. Существует редкий тип гемиплегической мигрени, которая связана с изменениями генов в 1, 2 и 19 хромосомах. Но роль этих участков генетического материала в формировании обычной мигрени еще изучается.
Не каждый приступ головной боли попадает под определение мигрени. Обычно патология возникает односторонне, а интенсивность болей изменяется. Первые признаки возникают в среднем в возрасте 30 лет и постепенно прогрессируют. Но зафиксированы редкие случаи, когда мигренозные головные боли появлялись у детей в 3 года. Причем мальчики страдают от мигрени чаще, чем девочки. А с возрастом это соотношение изменяется пользу женщин.
Причины патологии точно неизвестны, но ее считают мультифакторным заболеванием. Особенность течения патологии в том, что у женщин с приближением климакса состояние может ухудшаться. Но после менопаузы оно стабилизируется и симптомы постепенно исчезают.
Виды патологии
Наиболее часто мигрень классифицируется в зависимости от наличия ауры и ее типа. Выделяют следующие виды заболевания:
- классическая мигрень: перед приступом боли возникает типичная аура со зрительными, слуховыми, обонятельными и другими нарушениями;
- мигрень без ауры: признаки возникают внезапно на фоне относительного благополучия; в остальном клиническая картина характерна для заболевания.
В зависимости от преобладающей симптоматики, выделяют следующие типы мигрени:
- глазная (офтальмическая): сопровождается классическими нарушениями зрения: блики, мерцания, засветки в определенных участках полей зрения;
- ретинальная: болезнь проявляет себя полной или частичной потерей зрения на один глаз из-за нарушения кровообращения в сосудах сетчатки;
- офтальмоплегическая: проявляется двоением в глазах, визуальными искажениями, опусканием века;
- базилярная: сопровождается головокружением, звоном в ушах, шаткостью при ходьбе, нечеткостью речи;
- гемиплегическая: характеризуется потерей чувствительности и расстройством двигательной функции одной из рук или руки и ноги с одной стороны;
- шейная: возникает на фоне нарушения кровотока в позвоночных артериях и сопровождается очень сильной головной болью;
- афатическая: боль сопровождается нарушениями речи, как при инсульте;
- абдоминальная: дополнительно проявляет себя сильными болями по всему животу, диареей, тошнотой и рвотой; эта форма очень часто встречается у детей;
- «обезглавленная»: пациент не ощущает головной боли, как правило, отмечаются только зрительные нарушения, при этом продромальный период и аура протекают типично.
Особняком стоит мигренозный статус. Это тяжелое состояние, при котором два или больше приступов следуют подряд с промежутком менее 4 часов между ними. К этому же виду относят боль, затянувшуюся более чем на 3 дня. На фоне мигренозного статуса у пациента появляется многократная рвота, не позволяющая нормально питаться, пить и принимать лекарства.
Есть ли у меня мигрень?
Определить это с точностью может невролог. Поэтому мы рекомендуем проконсультироваться со специалистом, если Вы испытываете подобную проблему. Чтобы сориентироваться, можно воспользоваться опросником IHS – Международного общества головной боли. Требуется ответить всего на 5 простых вопросов:
- Появляется ли вместе с головной болью тошнота или рвота?
- Длительность головной боли от 4 до 72 часов?
- Пульсирует ли боль?
- Болит ли только одна сторона головы?
- Мешает ли боль привычному течению жизни?
Если вы ответили «да» на 3 вопроса, то вероятность, что речь идет именно о мигрени – 90%. При положительном ответе на 4 вопроса – вероятность 100%.
Диагностика
Головная боль у пациента имеет характерные особенности, по которым можно сразу же заподозрить мигрень. Для диагностики врач использует следующие методы:
- сбор жалоб и анамнеза для выяснения характера боли; особое внимание уделяется: времени начала и окончания приступа;
- провоцирующим факторам;
- характеру боли;
- отсутствию или наличию ауры, ее симптомам;
- самочувствию после приступа;
При необходимости назначаются дополнительные обследования и консультации узких специалистов. Диагноз мигрень ставится методом исключения, когда не выявлены другие причины головной боли.
Записаться на прием
Образовательное видео «Головная боль и мигрень»
1 — Фрик и соавт. Эффективность и безопасность напроксена натрия и ибупрофена в отношении обезболивания после хирургического вмешательства на полости рта. Текущие Терапевтические Исследования. 1993;54(6):619-27. 2 — https://www.ncbi.nlm.nih.gov/pubmed 3 — Каратеев АЕ. Напроксен: универсальный анальгетик с минимальным риском кардиоваскулярных осложнений. Современная ревматология. 2016;10(2):70–77. 4 — в пероральной форме. На основании данных инструкций по применению и клинических исследований зарегистрированных в РФ безрецептурных обезболивающих лекарственных средств.
Лечение
Лечение мигрени делится на два направления:
- облегчение состояния пациента во время приступа;
- предупреждение появления новых приступов.
Помощь при приступе
При первых признаках надвигающегося приступа мигрени необходимо как можно быстрее устранить все факторы, которые могут усилить боль:
- выключить свет и телевизор, закрыть шторы;
- максимально устранить источники посторонних звуков;
- обеспечить доступ свежего, прохладного воздуха;
- лечь в постель.
Для предупреждения и снятия непосредственно болевых приступов используются обезболивающие препараты различных групп:
- анальгетики и нестероидные противовоспалительные средства (анальгин, ибупрофен, индометацин и их аналоги): используются при легких приступах, которые не оказывают влияния на повседневную жизнь человека;
- комбинированные средства (кодеин, темпалгин, солпадеин): назначаются при умеренных приступах, незначительно влияющих на жизнедеятельность;
- препараты триптанового ряда (амигренин, сумамигрен, зомиг и другие) используются, если приступы мешают нормальной жизни;
- гормональные препараты (дексаметазон): применяются при тяжелых и длительных мигренях в комбинации с другими лекарствами.
Дополнительно могут использоваться противорвотные средства (метоклопрамид, церукал).
Домашние способы предотвращения приступа мигрени применяются в качестве дополнения к основной терапии. Многим пациентам помогают:
- холодный компресс на лоб;
- втирание эфирных масел в область висков;
- настой ромашки, мяты, мелиссы, лаванды и других трав, способствующих расслаблению;
- точечный массаж по акупунктурным точкам: у основания черепа, между бровями во впадине над переносицей, на тыльные стороны стопы (впадина между первым и вторым пальцами).
Важно помнить, что эти средства не заменяют собой основную терапию.
Лечение между приступами
Профилактика появления приступов ничуть не менее важна, чем купирование боли и тошноты. В настоящее время используются различные группы препаратов:
- бета-адреноблокаторы (пропранолол и средства на его основе);
- антидепрессанты (венлафаксин, милнаципран и т.п.): оказывают хороший эффект в лечении хронической боли, а также уменьшают проявления депрессии, характерные для больных с частыми приступами;
- противосудорожные препараты (депакин, топирамат): хорошо переносятся и заметно сокращают частоту обострений.
Лекарственные препараты используются:
- если обострения случаются чаще 2 раз в месяц;
- если приступы длятся более 48 часов;
- при сильной головной боли или наличии осложнений.
В остальных случаях достаточно общих профилактических мер.
Современные подходы к лечению мигрени
Мигрень — это широко распространенное заболевание, встречающееся у 6% мужчин и у 18% женщин (Rasmussen B. K. et al., 1991). Несмотря на то, что терапия мигрени хорошо разработана (по данным американской ассоциации по изучению головной боли эффективность правильного лечения может достигать 95%), более 70% пациентов не удовлетворены результатом лечения (Lipton R. B., Stewart W. F., Simon D., 1998). Отчасти в этом виноваты сами пациенты, которые не обращаются к врачу, занимаются самолечением, игнорируют полученные рекомендации. Однако во многих случаях низкая эффективность терапии является результатом неадекватной медицинской помощи. Некоторые врачи продолжают вести пациентов с мигренью, основываясь на устаревших сведениях, не учитывая возможности современных способов лечения мигрени. Тем не менее, трудность лечения головной боли обусловлена не только «правильностью» выбора лекарственного препарата. Мигрень — это сложное нейробиологическое расстройство с многофакторным патогенезом, и проблему ее лечения невозможно решить с помощью какого-либо одного, пусть даже нового и эффективного лекарства. Для достижения успеха необходимо учитывать целый ряд аспектов, как чисто медицинских, так и психологических.
В лечении мигрени можно выделить три задачи — предотвращение приступов, их лечение и профилактика.
- Предотвращение приступов мигрени. Научив пациента выявлять предвестники, идентифицировать триггеры мигрени и избегать ситуаций, провоцирующих мигрень, можно добиться предотвращения или значительного снижения количества приступов без применения лекарств.
- Лечение приступов. Многих пациентов, страдающих мигренью, дезадаптирует страх, связанный с ожиданием приступа. В связи с этим очень важно проработать вместе с пациентом тактику лечения при различных сценариях развития мигрени.
- Профилактическое лечение мигрени. В случае если приступы мигрени частые (более 2 раз в неделю) и/или если поведенческие и фармакологические мероприятия малоэффективны, необходимо поставить вопрос о профилактическом лечении. Показаниями для профилактического лечения также являются некоторые особые формы мигрени: гемиплегическая мигрень или мигрень с аурой с устойчивым неврологическим дефицитом.
Предотвращение приступов мигрени
Успех лечения во многом зависит от умения врача научить пациента распознавать триггеры и избегать ситуаций, провоцирующих мигрень. По данным нашего исследования, при первом рассказе связь наступления головной боли с какими-либо факторами отмечают около 30% пациентов, обращающихся к врачу (Данилов А. Б., 2007). При тщательном расспросе с помощью специальной анкеты, в которой перечислены все возможные триггеры головной боли, частота выявления таких факторов повышается до 85%.
Сложность обнаружения провоцирующих факторов может объясняться тем, что некоторые из них у части больных не вызывают мигренозный приступ никогда, у других же вызывают, но не всегда. Так, например, многие пациенты, чувствительные к алкоголю, замечают, что если они находятся в хорошем расположении духа, расслаблены, соблюдают низкоуглеводную диету, то умеренное количество белого вина не приводит к негативным последствиям. Если же эти пациенты напряжены и едят много сладкого, то такое же вино может вызвать у них сильнейший приступ мигрени. Когда наличие триггеров мигрени не очевидно, целесообразно использование дневника головной боли, который помогает распознать факторы, провоцирующие развитие мигрени.
В исследовании, проведенном на нашей кафедре, было показано, что у части пациентов приступ мигрени возникал не на высоте эмоционального напряжения, а на исходе стрессовой ситуации: после ответственного выступления, после подписания сложного договора, в начале отпуска («мигрень выходного дня»), после получения повышения по службе и т.д. Хронический стресс (семейные конфликты, перегрузки на работе) способствовал повышению не только частоты приступов, но и интенсивности головной боли. При этом сила провоцирующего фактора зависела от значимости, которую пациент придавал событиям в соответствии со своими установками и копинг-стратегиями, — ситуация становилась/не становилась «стрессовой» в зависимости от индивидуальной реакции на нее пациента. Отмечено, что мужчины были более склонны придавать значимость проблемам, связанным с профессиональной деятельностью, а женщины были более озабочены своими социальными отношениями на работе и дома (Данилов, 2007).
У предрасположенных лиц продукты питания могут вызывать головную боль. Чаще всего такими триггерами бывают мясо (свинина, дичь), а также органы животных (печень, почки, зоб, мозги), колбасы и сосиски, селедка, икра и копченая рыба, уксус, соленые и маринованные продукты, некоторые сорта сыра (чеддер, «бри»), продукты, содержащие дрожжи (особенно свежий хлеб), шоколад, сахар и содержащие его продукты, цитрусовые (при употреблении в большом количестве), сливки, йогурты, сметана, бобовые, усилители вкуса, такие как глутамат натрия, кофеин (черный чай, кофе), алкоголь, особенно красное вино. Следует также учитывать, что развитее приступа мигрени может спровоцировать и пропуск приема пищи.
Другие триггеры мигрени — резкие запахи (причем даже приятные, такие как парфюмерия, сигарный дым), вестибулярные нагрузки, яркий свет, шум, курение. У женщин, кроме того, развитие головной боли может быть спровоцировано определенными днями менструального цикла или началом приема оральных контрацептивов.
Триггером мигрени может быть и физическая активность. По данным нашего исследования, 7% женщин и 21% мужчин связывают появление головной боли с физической нагрузкой. Приступы мигрени могут провоцировать изнуряющие физические упражнения (у женщин — фитнес, танцы, у мужчин — бег, футбол, фитнес). Занятия спортом без физического изнеможения не приводят к головным болям (Данилов, 2007).
В 10% случаев приступы мигрени возникают во время полового акта (Evans R. W., 2001). Причиной головной боли, развивающейся при сексуальной активности, может быть не мигрень, а вторичные опасные нарушения — аневризма аорты и другие, поэтому в таком случае целесообразно пройти тщательное обследование. К счастью, вторичные головные боли встречаются редко. Однако сексуальная активность может также способствовать уменьшению или даже прекращению мигренозной атаки. В исследовании Couch J. R. и Bearss C. (1990), в котором участвовали 82 женщины, страдающие мигренью, занятия сексом при появлении мигрени уменьшали выраженность головной боли и других симптомов у каждой третьей пациентки, а у 12% женщин секс полностью купировал приступ. Эффект был более выраженным у тех женщин, которые испытывали оргазм. Авторы объясняют наблюдаемое явление влиянием антиноцицептивных опиатных систем, которые активируются во время секса и способствуют снижению или прекращению головной боли.
Ряда триггеров мигрени, таких как изменения погоды, определенные дни менструального цикла, невозможно избежать. В этих случаях важно просто знать о возможной угрозе развития мигрени и быть готовым к наступлению приступа. Влияние большинства других триггеров можно контролировать, и о них следует рассказать пациенту. Так, для многих пациентов может быть неожиданным открытием то, что провоцировать приступ мигрени могут не только недостаточный сон и переутомление, но и избыточный сон, ситуация выхода из периода стресса, перегрузки.
В настоящее время предлагается множество приспособлений для того, чтобы уменьшить или избежать влияния провоцирующих факторов мигрени, например, специальные светозащитные очки, лампы дневного света вместо «желтых», беруши, маски на глаза, специальные подушки. Также важно уметь расслабляться. Существуют специальные техники, которые помогают расслабиться и предотвратить развитие головной боли в тех случаях, когда не удалось избежать стрессовой ситуации.
Лечение приступов
Поведенческие мероприятия
Подготовка к вероятному приступу. Важным фактором, способствующим успеху лечения, является достижение чувства контроля над головной болью: боль могут усиливать тревога, охватывающая пациента в ожидании нового приступа, и чувство беспомощности, возникающее, если пациент не знает, как справиться с приступом. На случай, когда невозможно предотвратить влияние триггера или провоцирующей ситуации или когда пациенту не удается выполнять рекомендации врача, важно обучить его тому, что следует делать, если развитие головной боли неизбежно.
Прежде всего, необходимо помочь пациенту научиться различать начало мигрени. Многие пациенты (обычно с многолетним стажем мигрени) безошибочно отличают мигрень от других видов головной боли. Для остальных весьма ценными будут пояснения врача об особенностях приступов мигрени (наличие предвестников, ауры, нарушение концентрации внимания, тошнота и др.). Образование пациента в этом случае имеет непосредственное значение и в выборе лекарственных средств для купирования приступа. Если ожидается мигрень умеренной или выраженной интенсивности, то лучшим средством в этой ситуации, скорее всего, будет препарат из группы триптанов. Если предполагается развитие головной боли слабой интенсивности или пациент почувствует, что в данном случае у него развивается эпизод головной боли напряжения, то в этой ситуации целесообразно применение обычного анальгетика или препарата из группы нестероидных противовоспалительных препаратов (НПВП).
Важно заранее подобрать препарат для купирования приступа с учетом предшествующего опыта применения лекарственных средств (эффективность, наличие побочных реакций), предпочтений и ожиданий пациента, тяжести предполагаемого приступа. Тактика «выжидания» на сегодняшний день признана неправильной. Приступы мигрени могут длиться до 72 часов, и чем больше времени проходит с начала появления первых симптомов мигрени, тем хуже ответ на лечение. Если принять лекарство как можно раньше после появления первых признаков мигрени, то часто удается полностью предотвратить или существенно уменьшить интенсивность и длительность головной боли и быстрее вернуться к социальной или трудовой активности.
Обеспечение условий для комфортного переживания приступа. С помощью ряда поведенческих мероприятий можно усилить эффективность лекарственных препаратов. Если начинается приступ мигрени, желательно прекратить воздействие раздражающих стимулов (яркий свет, громкая речь, работа за монитором компьютера, деятельность, требующая физического или умственного напряжения). Здесь очень важно понимание окружающих. Пациенту имеет смысл заранее предупредить своих домашних или сослуживцев и начальство о том, что у него бывают приступы мигрени, которые могут лишить его трудоспособности на 24 часа и более. Следует рассказать им, что если пациенту будет предоставлена возможность прекратить работу, принять лекарство и посидеть в тишине, то это резко повысит вероятность того, что через 2 часа он сможет вернуться к обычной деятельности, успешно справившись с приступом.
Лекарственная терапия
На сегодняшний день разработано множество методов лечения мигрени, начиная от чая из веток багульника и заканчивая препаратами триптанового ряда. Какое лечение является наилучшим? Наилучшим будет лечение, которое подобрано в соответствии с индивидуальными потребностями конкретного пациента.
До недавнего времени в лечении мигрени был принят ступенчатый подход, в соответствии с которым изначально для купирования приступа предлагалось применять простые анальгетики или препараты из группы НПВП. При недостаточном эффекте переходили на комбинированные препараты. В случае если перепробованные средства оказывались неэффективными, предлагалось применять препараты «верхней ступени» — триптаны. Таким образом, триптаны использовали только в резистентных случаях.
Такой подход часто разочаровывал пациентов, которые предпочли бы, чтобы врач сразу назначил им эффективное лекарство. При ступенчатом подходе пациент в среднем успевал перепробовать около 6 препаратов, прежде чем находил оптимальное средство (Lipton R. B., 2000). Следует учитывать, что очередная неудача при приеме нового лекарственного средства серьезно подрывает веру пациента в возможность успеха терапии, повышает тревожность, способствует развитию депрессии и дезадаптации, что ухудшает прогноз терапии.
Чрезвычайно удобным для клинического применения оказался стратифицированный подход лечения мигрени. В его основу заложена оценка влияния мигрени на повседневную активность пациента с помощью шкалы MIDAS (Migraine Disability Assessment Scale). В зависимости от ответов на пять простых вопросов о потере времени из-за головной боли в трех основных сферах жизни (учеба и трудовая деятельность, работа по дому и семейная жизнь, спортивная или общественная активность) определяется степень тяжести мигрени. Шкала MIDAS делит пациентов на 4 группы, где группа I соответствует минимальному нарушению повседневной активности и слабой интенсивности головной боли, а группа IV характеризуется тяжелой степенью дезадаптации и выраженной головной болью (Lipton R. B., Stewart W. F., 1998). Для каждой группы предлагаются свои лекарственные препараты.
Лечение приступов легкой интенсивности, практически не ухудшающих качество жизни пациентов. Пациенты данной группы редко обращаются к врачу, поскольку им помогают физические способы борьбы с болью (тепло, холод), многочисленные «народные» методы (капустный лист, корка лимона, очищенная от цедры, и др.). Из фармакологических средств при редких приступах невыраженной головной боли, как правило, эффективны простые анальгетики (Анальгин), парацетамол или препараты из группы НПВП: ибупрофен (Ибупрофен, МИГ 400, Нурофен), напроксен (Напроксен), индометацин (Индометацин), диклофенак (Вольтарен) и др. Выбор препарата следует делать в зависимости от предпочтений пациента с учетом прошлого опыта использования лекарств и риска желудочно-кишечных осложнений
Лечение приступов умеренной интенсивности. При боли умеренной интенсивности показаны НПВП. Более эффективными являются комбинированные анальгетики, содержащие кодеин или кофеин (Каффетин, Солпадеин, Тетралгин, Пенталгин). Эти препараты можно приобрести без рецепта. Многие пациенты, к сожалению, излишне увлекаются ими, считая, что необходимо соблюдать осторожность только при применении лекарств, выписанных по рецепту врача. Следует помнить, что безрецептурные лекарственные средства при их избыточном применении могут потерять эффективность, а иногда даже вызвать абузусную головную боль, т. е. головную боль, причиной которой является избыточный прием лекарственного препарата.
При выраженной дезадаптации пациентов с умеренной интенсивностью головной боли может быть целесообразным начать терапию с препарата триптанового ряда. Применение триптанов позволяет снизить количество препаратов, которые принимаются пациентами для симптоматического лечения мигрени, и предотвратить хронизацию головной боли.
Лечение приступов высокой интенсивности. При высокой интенсивности головной боли рекомендуется сразу назначать препарат из группы триптанов. В некоторых случаях целесообразно использование опиоидных анальгетиков. Клинические исследования продемонстрировали высокую эффективность для купирования приступов мигрени комбинированного препарата «Залдиар», в состав которого входит слабый опиоидный анальгетик трамадол и анальгетик и антиперетик парацетамол. Благодаря такому сочетанию удается достигнуть высокой эффективности при низком числе побочных эффектов (Екушева Е. В., Филатова Е. Г., 2007). Залдиар не относится к группе наркотических анальгетиков, и его может выписать любой врач на рецептурном бланке формы № 147.
Сильные приступы головной боли часто сопровождаются выраженной тошнотой и рвотой. В этом случае целесообразно применение противорвотных средств: метоклопрамид (Метоклопрамид, Церукал, Церуглан), домперидон (Домперидон, Мотилак, Мотилиум), хлорпромазин (Хлорпромазин, Аминазин). Некоторые специалисты рекомендуют применять противорвотное средство за 20 минут до приема НПВП или препарата триптанового препарата. Если приступ сопровождается тошнотой, целесообразно использование назального спрея с триптаном (Имигран) (.).
При очень тяжелых упорных приступах мигрени необходимо применение кортикостероидов (дексаметазон 8–12 мг внутривенно или внутримышечно).
В отдельных работах продемонстрирован хороший эффект (эффект «на игле») Кормагнезина для купирования мигрени умеренной или выраженной интенсивности (Данилов А. Б. и др., 2004). Существуют другие медицинские способы купирования мигрени, например лечение пиявками, инъекции новокаина в триггерные точки и др. Эти методы весьма эффективны в руках тех специалистов, которые их разработали или имеет большой опыт их применения. Можно приветствовать нетрадиционные подходы к лечению головной боли, если они эффективны, но нельзя рекомендовать их для массового применения без проведения доказательных исследований.
Особенности препаратов триптанового ряда. «Золотым стандартом» терапии мигрени является суматриптан. Эффективность и безопасность суматриптана изучались в 300 000 атаках (более 60 000 пациентов) в клинических испытаниях и в 200 миллионах атак в клинической практике за 15 лет его применения. Удовлетворенность пациентов данным препаратом составляет 63% и значительно превышает удовлетворенность препаратами других классов, которые используются для купирования мигрени (Pascual J., 2007). Суматриптан более эффективен у пациентов с медленным нарастанием головной боли. В нашей стране суматриптан выпускается в виде таблеток под торговым названием Амигренин, Имигран, Сумамигрен, в виде спрея — «Имигран» и в виде свечей «Тримигрен». Исследования генериков суматриптана (Амигренин, Сумамигрен), проведенные в нашей стране, подтвердили его высокую эффективность (Вейн А. М., Артеменко А. Р., 2002; Табеева Г. Р., Азимова Ю. Э., 2007).
Наратриптан (Нарамиг), золмитриптан (Зомиг), элетриптан (Релпакс) относятся ко второму поколению триптанов и обладают большей селективностью действия по сравнению с суматриптаном, что обуславливает меньшее количество побочных эффектов и большую эффективность по некоторым показателям. Применение этих препаратов целесообразно, когда прием суматриптана оказывается неэффективным.
Разработаны следующие рекомендации по применению препаратов из группы триптанов для купирования приступа мигрени. После того как пациент почувствовал, что у него развивается приступ мигрени выраженной или умеренной интенсивности, следует принять 1 таблетку препарата (минимальная доза). Если через 2 часа боль проходит, пациент может возвращаться к обычной деятельности. Если же через 2 часа боль уменьшилась, но не прошла совсем, рекомендуется прием еще одной дозы (таблетки) препарата. В следующий раз сразу можно принять двойную дозу препарата (2 таблетки).
Если через 2 ч после приема не было никакого эффекта, препарат признается неэффективным. В таком случае следует поставить вопрос о его замене. Некоторые специалисты по головной боли предлагают испробовать препарат 3 раза, прежде чем отказываться от него. Другие врачи считают, что при следующем приступе следует использовать новый препарат. Мы придерживаемся второй точки зрения, т.е. если препарат был принят своевременно во время правильно распознанной мигренозной атаки и через 2 часа интенсивность головной боли совершенно не изменилась, то при следующем приступе следует принимать другой препарат (триптан другой группы или другой фирмы изготовителя). Заметим, что отмечается выраженная вариабельность эффективности препарата, в том числе внутри триптанового ряда, в зависимости от индивидуальной чувствительности. Важно терпеливо подбирать из имеющегося арсенала то средство, которое будет эффективно у данного пациента.
Когда эффективный препарат найден, не следует экспериментировать с другими. Рекомендуйте пациенту носить лекарство всегда с собой. Не следует опасаться привыкания, если препарат применяется не чаще 2 раз в неделю. Более частый прием триптанов может привести к побочным эффектам вплоть до триптановой абузусной головной боли (головной боли, вызванной злоупотреблением препаратами для ее лечения). Также не следует превышать максимальные суточные дозы. Имеются противопоказания к применению триптанов, такие как наличие гипертонической болезни и другие сердечно-сосудистые нарушения (полный перечень противопоказаний см. в инструкции по применению). Выбор препарата должен проводиться совместно врачом и пациентом с учетом фармакохимических характеристик, наличия противопоказаний и индивидуальной чувствительности.
Профилактическое лечение мигрени
Назначение профилактического лечения — ответственная задача, требующая тщательного предварительного обсуждения с пациентом. Профилактическое лечение связано с побочными эффектами вследствие длительного приема лекарственных средств и требует терпения от врача и пациента. Однако отсутствие профилактического лечения может стать причиной злоупотребления анальгетиками и развития абузусной головной боли. Частые приступы мигрени являются основанием для возникновения хронической мигрени, а также факторами риска сосудистого поражения мозга.
Для профилактики мигрени используются различные фармакологические средства, в том числе те, в рекомендациях к которым пока еще нет данного показания. Предпочтительна монотерапия, в сложных случаях допускается комбинированное лечение с учетом сопутствующих заболеваний. Препаратами выбора являются бета-адреноблокаторы — пропранолол (Анаприлин, Обзидан). Антидепрессанты и антиконвульсанты, которые занимают лидирующую позицию по эффективности профилактического лечения, до сих пор не имеют этого показания в инструкциях по применению. Из антиконвульсантов наиболее эффективны вальпроаты и новый антиконвульсант топирамат. Клинические исследования показали, что топирамат эффективно предотвращает приступы мигрени, значительно снижая их частоту. Его эффект развивается довольно быстро — в течение первого месяца терапии происходит стойкое длительное снижение числа приступов без развития резистентности. По сравнению с другими антиконвульсантами топирамат обладает благоприятным профилем переносимости (Brandes J. L., 2004).
Антидепрессанты давно используются для лечения мигрени. Основанием для их применения являются сведения, накопленные при лечении хронической боли. Антидепрессанты уменьшают сопутствующие симптомы депрессии, которая либо исходно имеется у пациента, либо развивается в связи с частыми приступами мигрени. Антидепрессанты потенцируют действие анальгетиков и триптанов, а некоторые из них обладают самостоятельной антиноцицептивной или обезболивающей активностью. Наиболее благоприятное соотношение эффективность/безопасность отмечается у антидепрессантов нового поколения — венлафаксина (Велафакс, Велаксин), дулоксетина (Симбалта), милнаципрана (Иксел).
Перспективы лечения мигрени
В настоящее время в Европе проводится вторая фаза исследования антагониста CGRP-рецепторов олцегепанта (olcegepant), который при внутривенном введении предотвращает дилатацию интракраниальных сосудов, возникающую во время мигренозного приступа. Проводятся также исследования первой таблетированной формы антагониста CGRP-рецепторов — МК-0974, для снятия приступа мигрени (Doods H. et al., 2007).
Группа американских ученых из медицинского центра Университета Огайо провела исследование по использованию транскраниальной магнитной стимуляции для прерывания приступов мигрени с аурой. В соответствии с существующей на сегодня теорией развитие мигрени начинается с повышения электрической активности в затылочной доле, после чего электрический импульс распространяется по всему мозгу, вызывая симптомы мигренозной ауры. Суть методики заключается в прерывании этой электрической активности с помощью электромагнитного импульса. Более двух третей пациентов, которых лечили транскраниальной магнитной стимуляцией, сообщили, что через два часа после процедуры либо вообще не испытывали боли, либо боль была средней интенсивности. О таком же эффекте в группе плацебо сообщили менее половины пациентов (Clarke B. M. et al., 2006).
В настоящее время проводятся клинические испытания нового лекарственного препарата — аэрозоля от мигрени. Для подачи действующего вещества используется запатентованная технология изготовления ингаляторов «Стокатто», имеющая ряд особенностей. В устройство встроена батарейка, которая при нажатии на поршень разогревает одну дозу твердого лекарственного вещества, превращая его в аэрозоль. Размер частицы аэрозоли — 1–3 микрометра — оптимален для глубокого орошения легких, где препарат быстро абсорбируется и со скоростью, сопоставимой с внутривенными инъекциями, попадает в кровеносную систему. Новый препарат под кодовым названием AZ-001 — это система «Стоккато» с прохлорперазином, лекарственным веществом, применяемым для лечения таких симптомов, как тошнота и рвота. Недавно были обнародованы результаты исследований, которые показали, что при внутривенном введении это вещество эффективно при мигрени. Таким образом, если клинические испытания окончатся удачно, «Стоккато прохлорперазин» будет иметь неоспоримые преимущества перед таблетками и внутривенными инъекциями, так как будет сочетать в себе эффективность внутривенного препарата с удобством и простотой применения, что позволит использовать ингалятор в домашних условиях (Alexza news release, 2007).
Нефармакологические аспекты лечения мигрени
Несмотря на то, что в лечении мигрени огромную роль играют достижения в области фармакологии, не меньшее значение имеет искусство врача, и в первую очередь его умение строить диалог с пациентом. Приведем факторы, которые считают наиболее важными врачи, добивающиеся успеха в лечении мигрени.
- Сотрудничество с пациентом. Особенно важно искреннее отношение врача к пациенту, которое проявляется посредством невербальной коммуникации (интонация, мимика, жесты). Пациент сразу почувствует, если врач попытается скрыть за ободрительными ремарками свое раздражение из-за того, что пациент отнимает у него время своими вопросами, когда диагноз ясен и больному уже давно выдан листок с назначениями.
- Включение пациента в процесс лечения. Следует разъяснить пациенту суть проблемы, возможности лечения и привлечь его к выбору лечебных средств с учетом прошлого опыта, предпочтений и ожиданий. Затраты времени на объяснение сути проблемы окупаются высокой приверженностью пациентов лечению и, как результат, более высокими показателями эффективности проводимой терапии.
- Образование и обучение пациента. Многих больных фрустрирует тот факт, что разные врачи и многочисленные обследования не обнаруживают физической причины их головной боли. В этой ситуации целесообразно потратить время на разъяснение патогенеза мигрени. Кроме того, важно обучить пациента идентифицировать триггеры и избегать ситуаций, провоцирующих мигрень.
- Оценка тяжести мигрени. Тяжесть мигрени определяется не только по клиническим проявлениям, но и по тому, насколько сильно болезнь вмешивается в жизнь пациента.
Критично оценить прошлый опыт пациента, его установки и ожидания. Часто к врачу обращаются пациенты, уже перепробовавшие все известные лекарственные препараты и не получившие желаемого эффекта. В этих случаях важно внимательно расспросить пациента о предшествующем опыте применения лекарств для того, чтобы понять, с чем может быть связано отсутствие эффективности.
Заключение
Таким образом, лечение мигрени — это сложная комплексная задача, требующая от врача эрудиции, чуткого отношения к больному, хороших коммуникативных навыков и терпения. В настоящее время разработаны не только современные препараты, но и новые подходы к лечению, позволяющие осуществлять его подбор на основании объективных критериев. Тем не менее, врач, сталкивающийся с лечением мигрени, не может быть простым исполнителем предлагаемых алгоритмов. Для того чтобы терапия была эффективной и безопасной, необходимо творчески подходить к выбору методов, учитывая индивидуальные особенности пациентов. Также очень важное значение имеет создание доверительных и в то же время деловых отношений с пациентом, его обучение и активное вовлечение в процесс лечения. Если врачу удастся справиться со всеми перечисленными задачами, лечение позволит не только купировать симптомы болезни, но и улучшить качество жизни пациента, устранив или смягчив его социальную и трудовую дезадаптацию, то есть достичь именно того, за чем больной приходит к врачу.
По вопросам литературы обращайтесь в редакцию
А. Б. Данилов, доктор медицинских наук ММА им. И. М. Сеченова, Москва
Профилактика
Профилактика приступов мигрени – это не только правильно подобранная медикаментозная терапия, но и коррекция образа жизни пациента. Врачи рекомендуют:
- нормализовать сон: для нормального функционирования организма требуется не менее 8 часов ночного сна каждые сутки;
- минимизировать употребление продуктов, способных вызвать приступ, в особенности шоколада, специй, алкогольных напитков;
- исключить курение;
- придерживаться сбалансированного питания с обязательным завтраком и промежутками между приемами пищи не более 5 часов;
- соблюдать питьевой режим и употреблять не менее 1,5-2 литров чистой воды в сутки; в жару это количество может достигать 2,5-3 литров;
- наладить режим труда и отдыха, не допускать умственного и физического переутомления;
- максимально снизить уровень стресса;
- сделать привычкой легкие или умеренные физические нагрузки: плавание, ходьба, езда на велосипеде, йога, пилатес;
- своевременно выявлять и лечить хронические заболевания, в особенности остеохондроз шейного отдела позвоночника, атеросклероз и другие патологии, которые способствуют ухудшению кровотока в головном мозге.
Хороший эффект оказывает регулярное санаторно-курортное лечение общеукрепляющего характера, туристические поездки без экстремальной смены климата и часовых поясов.
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» готовы прийти на помощь при мигрени любой силы. Мы предлагаем каждому пациенту:
- индивидуальный подбор препаратов для купирования и профилактики приступов;
- обучение методам расслабления и самопомощи;
- сеансы общеукрепляющего массажа и лечебной физкультуры при отсутствии противопоказаний.
Лечение подбирается в соответствии с индивидуальными особенностями организма. Перед назначением конкретной схемы проводится полное обследование пациента, позволяющее исключить иные причины головной боли.
Преимущества клиники
Медицинские оснащены в соответствии с современными стандартами диагностики и лечения заболеваний. Мы стараемся, чтобы каждому пациенту было комфортно в стенах клиники и предлагаем:
- консультации врачей различных специальностей;
- информативные методы инструментальной, функциональной и лабораторной диагностики;
- индивидуальный подбор схемы лечения;
- комплексное воздействие на организм с использованием не только препаратов, но и дополнительных методов: физиотерапия, массаж, ЛФК, мануальная терапия и т.п.
Прием ведется по предварительной записи, без очередей и длительного ожидания. Расположение центров позволяет с комфортом добраться до нас и автомобилистам и тем, кто передвигается на общественном транспорте.
Если приступы мигрени отравляют Вам жизнь, не терпите боль. Обратитесь к неврологам «Энергии здоровья». Вместе мы найдем способ избавить Вас от недуга.
Факторы риска
Статистика утверждает, что чаше всего от приступов мигрени страдают женщины репродуктивного возраста от 15 до 45 лет. Самый опасный в этом смысле возраст – от 35 до 40 лет. Среди мужчин страдают от болезни всего 6% от всего населения страны.
Механизм развития приступа достаточно изучен, но точные причины мигрени неизвестны. Основной предрасполагающий фактор – наследственность. Если внимательно собрать семейный анамнез, то выясняется, что в роду уже были люди с такими приступами. Как правило, страдают женщины и мужчины одного рода, причем степень родства может быть разной. Болезнь может развиваться как у прямых родственников – сестер или дочерей, так и у внучек, двоюродных и троюродных братьев. Передача патологического гена происходит по материнской линии. Это подтверждается статистическими данными: если приступы есть у матери, то вероятность заболевания у ребенка достигает 90%, а если у отца – то всего 20%.
Если пациент испытывает головную боль, а в семейном анамнезе нет упоминаний о таких больных, то с высокой долей вероятности речь идет о головной боли напряжения или других болезнях.