Синдром Бругада имеет генетические корни. При этом заболевании существует опасность внезапной сердечной смерти. Течение синдрома можно наблюдать на электрокардиограмме. Впервые этот синдром был обнаружен в 1992 году испанскими специалистами, однако в наше время медики практически так ничего и не знают об этом заболевании. Давайте же поговорим о том, что такое синдром Бругада на ЭКГ: признаки и лечение.
С каждым годом в мире, особенно в южных и восточных регионах Азии, быстро растет число людей, страдающих синдромом Бругада. Чаще всего болезнь поражает людей среднего возраста. При этом мужское население подвержено большему риску заболеть почти в девять раз.
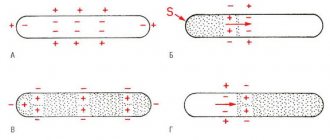
Сегодня данный синдром считается клиническим заболеванием. У больных не наблюдается органических патологий сердца, а на ЭКГ проявляется БПНПГ (блокада правой ножки пучка Гиса). Также в некоторых грудных отведениях наблюдается рост ST-сегмента.
Причины развития
- Генетический синдром — мутация некоторых генов, отвечающих за развитие этой аномалии. Поэтому мутации в этих генах, возможно, являются причиной появления данной болезни. Тем не менее у многих пациентов нет генетического подтверждения синдрома;
- Патологические сбои и в других генах, которые должны отвечать за белки;
- Торможение автономной нервной системы, при которой наблюдается усиление аритмогенеза. Этим объясняется то, что при синдроме возникают приступы в большинстве случаев в вечернее время или ночью.
Что это за патология?
Особенность заболевания состоит в том, что признаки фибрилляции предсердий исчезают на фоне поперечной блокады сердца. Это затрудняет правильную постановку диагноза.
Заподозрить синдром можно, если у пациента на фоне постоянного варианта мерцательной аритмии присоединились обморочные состояния, пульс редкий, но правильный.
Коварство синдрома Фредерика состоит в том, что при блокаде замедляется ритм сокращений, поэтому создается ложное впечатление об улучшении состояния. Хорошее самочувствие может оставаться на протяжении длительного времени.
Но в дальнейшем, по мере утраты способности миокарда желудочков к поддержанию ритма, состояние больного резко ухудшается. При частоте пульса от 20 до 30 сокращений за минуту развивается мозговая гипоксия, что может закончиться летально при длительной паузе между сокращениями.
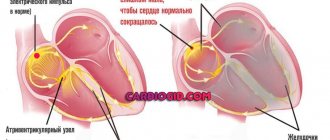
Каждый из таких импульсов постепенно проходит по миоцитам всех камер сердца, заставляя их проталкивать кровь по организму с определенной ритмичностью.
Характеристика заболевания
При аритмических нарушениях, одним из которых является синдром Фредерика, биоэлектрический импульс зацикливается в предсердиях и не проходит к желудочкам.
Тогда как желудочки функционируют с замедленной ритмичностью (менее 40 сокращений за 60 секунд), синтезируя электрические импульсы за счет собственных усилий.
Обратите внимание! Патология Фредерика является особо опасным заболеванием для жизни человека. Согласно статистическим данным, у 95% пациентов, у которых возникал синдром, прогрессировали угрожающие для жизни осложнения (кардиогенный шок, острая недостаточность сердца и даже резкое отмирание тканей сердца). Симптоматика заболевания схожа с множеством сердечных патологий, а точная диагностика синдрома возможно только после проведения электрокардиограммы (ЭКГ), которая четко определяет, какие характерные нарушения проявляются у человека
Симптоматика заболевания схожа с множеством сердечных патологий, а точная диагностика синдрома возможно только после проведения электрокардиограммы (ЭКГ), которая четко определяет, какие характерные нарушения проявляются у человека.
Окончательно избавиться от патологии не получится, так как она является последствием серьезных декомпенсированных нарушений в сердце. Продлить жизнь и улучшить ее качество сможет имплантация электрокардиостимулятора, который постоянно будет контролировать приступы аритмии.
У нормальных людей ген FXN кодирует фратаксин, белок митохондриального матрикса. Этот глобулярный белок состоит из двух α-спиралей и семи β-нитей. Является высоко консервативным, встречается у всех эукариот и некоторых прокариот.
Фратаксин имеет множество известных функций. Способствует синтезу железа-серы в цепи переноса электронов. Приводит к образованию аденозинтрифосфата (АТФ), молекулы энергии, необходимой для выполнения метаболических функций клеток.
Он регулирует перенос железа в митохондрии для обеспечения надлежащего количества активных форм кислорода (АФК) для поддержания нормальных процессов. Без фратаксина энергия в митохондриях падает, избыток железа вызывает образование дополнительных АФК. Процесс приводит к дальнейшему повреждению клеток.
При синдроме Федерико обычно прослеживается нарушение функционирования сразу обоих предсердий.
Они сокращаются хаотично, независимо друг от друга.
Нередко такое трепыхание отделов разрешает специалистам задуматься о сбое нормальной внутрисердечной геодинамики.
Поначалу этот феномен не пугает специалистов и не говорит о какой-то смертельной опасности. Все же после диагностики ЭКГ спустя определенное время протекания данного заболевания, шансов на жизнь остается очень мало, даже при самом интенсивном и экстренном лечении.
Признаки
Для синдрома Бругада характерным симптомом является состояние синкопального вида, а также ВСС. Почти у больных, у которых произошла внезапная смерть, в анамнезе наблюдались синкопальные приступы.
При тяжелом случае заболевания случаются обмороки с сопровождением судорог. У некоторых пациентов приступы протекают при полном сознании, однако появляется резкая слабость, кожа становится бледной, а сердце работает с перебоями.
Обычно симптомы клинического состояния данной патологии характеризуются появлением тахикардии и фибрилляции желудочков. Чаще они проявляются у мужчин до 40 лет, но встречается у детей и у людей после 50-ти лет.
Синдром Бругада, как говорилось уже выше, возникает в ночное время, когда сердечные сокращения низкие. Небольшой процент патологии приходится на развитие после тяжелого труда и приема алкоголя.
Симптомы
Обычно клинические проявления синдрома Бругада возникают в покое — во время сна или отдыха — и включают затруднение дыхания, обмороки, судороги, желудочковую тахиаритмию и остановку сердца. Внезапная остановка сердца может являться начальным симптомом СБ примерно у трети пациентов.
Нередко синдром Бругада протекает без явных признаков или симптомов (аритмии, затруднения дыхания, потери сознания). Риск внезапного и полного прекращения сердечной деятельности у таких пациентов значительно ниже.
Методы диагностики
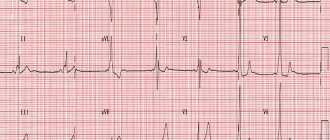
Электрокардиография является одним из основных и самых эффективных исследований различных заболеваний сердца, в том числе и синдрома Бругада. Данная процедура способна выявить заболевание, в результате чего будут приняты своевременные меры борьбы с ним. Электрокардиограмма в Москве может определить случаи БПНПГ и элевацию ST-сегмента в грудных отведениях. А это дает возможность определить и точно поставить диагноз данного синдрома.
Синдром Бругада является наследственной патологией. Признаки этого недуга проявляются на ЭКГ с пяти лет. Тем не менее существует факт, что на электрокардиографии не всегда можно заметить развитие болезни.
Бывает, что признаки болезни проявляются на ЭКГ периодически, а это создает сложности в определении точного диагноза. Тем не менее в этом случае главным определяющим станет изменение сегмента ST, который поднимается в конкретных отведениях и имеет совершенно другую, непохожую форму для здорового сердечного органа. Таким образом, врач может увидеть форму СБ при каждом конкретном случае.
Если при прохождении электрокардиограммы врачу сложно определить присутствие заболевания, тогда пациенту предлагают проведение такой же процедуры, только с применением нагрузки. Больному вводят симпатомиметики, в результате все случаи СБ, ранее обнаруженные, будут уменьшаться. При вводе новокаинамида, проявления, наоборот, увеличиваются. В таком случае врач имеет возможность определить правильный диагноз и назначить эффективное лечение.
Стоит заметить, что причиной невозможности определения синдрома Бругада на электрокардиографии могут стать некоторые препараты, которые человек принимает в этот момент. Это могут быть психотропные средства, а также блокаторы и различные антиаритмические препараты. В этом случае специалист назначает повторную электрокардиограмму после окончания приема этих лекарств.
Синдром Бругада
Что такое синдром Бругада? Какова его распространенность? Какие лекарственные средства применяются при синдроме Бругада?
Внезапная смерть — наиболее грозное проявление заболеваний сердечно-сосудистой системы. Основными причинами внезапной сердечной смерти у взрослых можно считать ишемическую болезнь сердца и инфаркт миокарда, однако в последние годы все большую остроту приобретает проблема внезапной смерти в отсутствие явных заболеваний миокарда или коронарных сосудов, особенно в молодом возрасте.
Сегодня накоплено достаточное количество данных о природе заболеваний, сопряженных с риском внезапной смерти. Определено, что многие из них генетически детерминированы, а это представляет особую опасность, так как под угрозой находится не только больной, у которого выявили заболевание, но и его дети и близкие родственники. Данные заболевания пока крайне редко выявляются в обычной клинической практике. Больные умирают, как правило, не в специализированных стационарах, а дома или на улице, и врачу поликлиники или бригаде скорой помощи остается констатировать смерть. При этом ставится достаточно неопределенный диагноз: острая сердечно-сосудистая недостаточность. При аутопсии не выявляется поражений мышцы сердца или коронарных сосудов. У детей, как ни парадоксально, чаще всего посмертно диагностируется острая респираторная вирусная инфекция, минимальными проявлениями которой пытаются объяснить внезапную смерть. Все это дает основание утверждать, что в крупных российских клиниках отсутствует достаточный опыт наблюдения и выявления данных больных. Внимание специалистов-кардиологов нередко привлекают только первые симптомы заболевания, прежде всего синкопе и приступы сердцебиения. Однако нередко первым и последним проявлением заболевания является внезапная смерть.
В современной клинической медицине выделен ряд заболеваний и синдромов, тесно ассоциированных с высоким риском внезапной смерти в молодом возрасте. К ним относятся синдром внезапной смерти младенцев (sudden infant death syndrome), синдром удлиненного интервала QT, синдром внезапной необъяснимой смерти (sudden unexplained death syndrome), аритмогенная дисплазия правого желудочка, идиопатическая фибрилляция желудочков и ряд других. Одно из наиболее «загадочных» заболеваний в этом ряду — это синдром Бругада (CБ). Несмотря на то что во всем мире опубликованы сотни работ, посвященных данному заболеванию, а на крупнейших международных кардиологических конгрессах регулярно проводятся тематические секции, в отечественной литературе имеются лишь единичные описания синдрома, далеко не всегда полностью отражающие типичную картину заболевания. Вместе с тем именно СБ является, по мнению многих специалистов, «ответственным» за более чем 50% внезапных, некоронарогенных смертей в молодом возрасте.
Официальная дата открытия синдрома — 1992 год. Именно тогда испанские кардиологи, братья П. и Д. Бругада, работающие в настоящее время в различных клиниках мира, впервые описали клинико-электрокардиографический синдром, объединяющий частые семейные случаи синкопальных состояний или внезапной смерти вследствие полиморфной желудочковой тахикардии, и регистрацию специфического электрокардиографического паттерна.
Преимущественный возраст клинической манифестации СБ — 30-40 лет, однако впервые данный синдром был описан у трехлетней девочки, имевшей частые эпизоды потери сознания и впоследствии внезапно погибшей, несмотря на активную антиаритмическую терапию и имплантацию кардиостимулятора. Клиническая картина заболевания характеризуется частым возникновением синкопе на фоне приступов желудочковой тахикардии и внезапной смертью, преимущественно во сне, а также отсутствием признаков органического поражения миокарда при аутопсии.
Кроме типичной клинической картины, при СБ выделяют специфический электрокардиографический паттерн. Он включает блокаду правой ножки пучка Гиса, специфический подъем сегмента ST в отведениях V1-V3, периодическое удлинение интервала PR, приступы полиморфной желудочковой тахикардии во время синкопе. Выделяются следующие клинико-электрокардиографические формы синдрома Бругада:
- Полная форма (типичная электрокардиографическая картина с синкопе, пердсинкопе, случаями клинической или внезапной смерти вследствие полиморфной желудочковой тахикардии).
- Клинические варианты: типичная электрокардиографическая картина у асимптоматичных больных без семейной истории внезапной смерти или синдрома Бругада;
- типичная электрокардиографическая картина у асимптоматичных больных, членов семей больных с полной формой синдрома;
- типичная электрокардиографическая картина после проведения фармакологических тестов у асимптоматичных обследуемых, членов семей больных с полной формой синдрома;
- типичная электрокардиографическая картина после проведения фармакологических тестов у больных с повторными синкопе или идиопатической фибрилляцией предсердий.
- типичная электрокардиографическая картина с явной блокадой правой ножки пучка Гиса, элевацией сегмента ST и удлинением PR-интервала;
Характерно, что типичный ЭКГ-паттерн чаще регистрируется у больных в период перед развитием фибрилляции желудочков, что свидетельствует о необходимости динамического наблюдения за больными с подозрением на СБ. При пробе с дозированной физической нагрузкой и лекарственной пробе с симпатомиметиками (изадрин) ЭКГ-проявления СБ уменьшаются, в то время как при пробе с медленным внутривенным введением антиаритмических препаратов, блокирующих натриевый ток, увеличиваются. Согласно стандартному протоколу обследования больных с подозрением на СБ, рекомендуется использовать для проб следующие антиаритмические препараты: гилуритмал (аймалин) в дозе 1 мг/кг, новокаинамид (прокаинамид) в дозе 10 мг/кг или флекаинид в дозе 2 мг/кг. Необходимо учитывать, что при введении указанных препаратов у больных с СБ могут развиваться опасные желудочковые тахиаритмии, вплоть до фибрилляции, поэтому проводиться такие пробы должны при условии полной готовности к оказанию экстренной помощи. Но, несмотря на это, пробы на сегодняшний день — наиболее достоверный критерий выявления опасного, угрожающего жизни заболевания, требующего постоянного наблюдения и многолетней антиаритмической терапии. При проведении инвазивного электрофизиологического исследования (ЭФИ) у больных с СБ часто индуцируются желудочковые аритмии, однако ЭФИ вряд ли можно считать «золотым стандартом» диагностики полной клинической формы синдрома. До 1992 года нередко описывались случаи наблюдения молодых больных с типичным ЭКГ-паттерном СБ, синкопальными состояниями и нормальными показателями ЭФИ. В дальнейшем такие больные, оставленные без лечения, внезапно погибали (Mandell W., 1985).
В последние годы в диагностике больных с риском опасных желудочковых ари, значительно возросла роль стандартной электрокардиографии. Так, у пациентов с СБ, по нашим наблюдениям, нередко регистрируется эпсилон-волна — eW, характеризующая замедленную деполяризацию в области выводного тракта правого желудочка. Данный признак представляет собой «большой» диагностический критерий другого заболевания, сопряженного с высоким риском внезапной смерти, — аритмогенной дисплазии правого желудочка. Однако, учитывая единый источник возникновения аритмии при обоих заболеваниях — выводной тракт правого желудочка, его можно отнести и к диагностически значимым ЭКГ-проявлениям СБ. У больных с риском внезапной смерти большое внимание уделяется удлинению интервала QT как фактору риска желудочковых аритмий. Однако ряд наблюдений, проводившихся в последнее время, показал, что проаритмогенную роль играет и укорочение QT, наблюдаемое именно у больных с СБ и идиопатической фибрилляцией желудочков. Предлагается даже термин «синдром укороченного интервала QT» (Gussak I., 2000). Наши наблюдения свидетельствуют о том, что у всех больных с СБ отмечены значения интервала QT менее 50 процентили, а у наиболее тяжелых больных — менее 5. Эти изменения могут быть связаны с особенностями электрофизиологии кардиомиоцита при СБ — значительным укорочением 2-й фазы потенциала действия в эпикарде правого желудочка (при удлинении интервала QT задействован противоположный электрофизиологический механизм). Очевидно, асинхронизм реполяризации любой природы повышает аритмогенную готовность миокарда. При холтеровском мониторировании может отмечаться высокий циркадный индекс (ЦИ — отношение средней дневной к средней ночной ЧСС) — более 1,45 (норма от 1,24 до 1,44).
Степень распространенности синдрома пока неясна. Так, в одной из областей Бельгии распространенность СБ составила 1 на 100 000 жителей (Brugada P., 1999). По данным японских исследователей, проанализировавших 22 027 электрокардиограмм из популяции, распространенность ЭКГ-паттерна СБ в этой стране составила 0,05-0,6% у взрослых и 0,0006% (анализ 163 110 электрокардиограмм) у детей (Tohyou J. и соавт., 1995; Hata Y. и соавт., 1997).
Однако реальная частота встречаемости заболевания пока не определена, особенно в некоторых этнических группах. Схожие с СБ электрокардиографические изменения описаны при синдроме внезапной необъяснимой смерти (sudden unexplained death syndrome), который регистрируется преимущественно у выходцев из стран Юго-Восточной Азии (Nademanee K., 1997). Впервые данный синдром стал выделяться как самостоятельное заболевание в 80-х годах ХХ века, когда Американским Центром контроля за заболеваемостью в Атланте (США) был зарегистрирован необычно высокий (25 на 100 000 человек) уровень внезапной смертности у молодых людей, выходцев из Юго-Восточной Азии. Смерть наступала преимущественно ночью, при аутопсии не выявлялось поражение мышцы сердца или коронарных сосудов. При сопоставлении этих данных со статистическими данными, накопленными в странах Юго-Восточной Азии и Дальнего Востока, было отмечено, что в данном регионе значительно распространены случаи внезапной ночной смерти в молодом возрасте (в год от 4 до 10 случаев на 10 000 жителей, в том числе в Лаосе — 1 случай на 10 000 жителей; в Таиланде — 26-38 на 100 000). В этих странах для обозначения людей, умерших внезапно во сне, даже существуют специальные названия — бангунгут на Филиппинах, поккури в Японии, лаи таи в Таиланде. Нередко на ЭКГ регистрируются изменения сегмента ST, схожие с паттерном СБ или ранней реполяризации желудочков. В какой степени эти синдромы связаны между собой, предстоит еще выяснить в ходе дальнейших исследований. Мы наблюдали несколько аналогичных больных из схожих этнических групп (буряты), в семьях которых наблюдались высокая концентрация случаев внезапной смерти в молодом возрасте и частые эпизоды синкопе или клинической смерти.
Еще одна интересная особенность СБ заключается в том, что заболевание не регистрируется у афро-американцев; с другой стороны, в Европе СБ чаще выявляется у представителей так называемого «кавказского» этнического типа, к которому, согласно международным градациям, относятся и выходцы из стран Восточной Европы. Характерно, что и первый из описанных случаев заболевания братья Бругада выявили у польской девочки. Это свидетельствует о том, что распространенность СБ в российской популяции может оказаться достаточно высокой.
Предполагается, что при СБ имеет место аутосомно-доминантный путь наследования с поражением гена SCN5a в 3-й хромосоме. Этот же ген поражен у больных с третьим молекулярно-генетическим вариантом синдрома удлиненного интервала QT (LQT3) и при синдроме Ленегра — заболеваниях, также сопряженных с высоким риском внезапной аритмогенной смерти.
В 93,3% случаев приступы при СБ возникают в вечернее и ночное время (с 18 до 06 часов), причем чаще во второй половине ночи. Это, несомненно, подтверждает роль усиления вагусных влияний в возникновении фибрилляции желудочков при СБ. Данный циркадный паттерн свидетельствует также о различиях в патогенезе возникновения фатальных аритмий у пациентов с СБ и ишемической болезнью сердца, когда основной циркадный пик внезапной смерти приходится на ранние утренние часы (Deedwania P., 1998).
Необходимо проводить дифференциальную диагностику СБ с рядом заболеваний, которые могут стать причиной схожих электрокардиографических проявлений: аритмогенной дисплазией правого желудочка, миокардитами, кардиомиопатиями, болезнью (миокардитом) Чагаса (Chagas), болезнью Steinert, опухолями средостения.
Для предупреждения фибрилляции желудочков при СБ используются классические антиаритмические препараты, обеспечивающие эффект в 60% случаев. Генетически детерминированное поражение натриевых каналов теоретически предполагает меньшую эффективность препаратов 1-й группы, а также возможность проявления проаритмогенного эффекта при их использовании. Согласно алгоритму формирования антиаритмической терапии, известному под названием «сицилианский гамбит» (Europ Heart J, 1991; 12), антиаритмическими препаратами, обеспечивающими активную блокаду натриевых каналов, являются новокаинамид, дизопирамид, хинидин, ритмонорм, гилуритмал, флекаинид, энкаинид. Менее выраженное блокирующее действие отмечено у лидокаина, мексилетина, токаинида, бепридила, верапамила, кордарона и обзидана. Можно предположить, что при СБ более безопасно применять препараты, не блокирующие натриевые каналы, — дилтиазем, бретилиум, соталекс, надолол (коргард). Однако целенаправленных исследований в этой области пока не проводилось. Наиболее эффективным методом предотвращения развития жизнеугрожающих аритмий у больных СБ на сегодняшний день является имплантация кардиовертеров-дефибрилляторов.
Мировая статистика свидетельствует о широком распространении СБ в мире. Вместе с тем низкая его выявляемость в настоящее время в России, очевидно, связана с меньшей ориентацией врачей на весь клинико-электрокардиографический симптомокомплекс, часто не имеющий особенностей в отдельных составляющих, позволяющих уверенно поставить диагноз. Поэтому у всех больных с синкопальными состояниями неясной этиологии, ночными пароксизмами удушья, случаями внезапной смерти в семье (особенно в молодом возрасте и в ночное время), типичным ЭКГ-паттерном необходимо исключить синдром Бругада. Для этого таким пациентам следует проводить фармакологические пробы, динамическое ЭКГ-обследование как самого больного, так и его родственников, холтеровское мониторирование. Кроме того, одним из наиболее достоверных методов диагностики СБ является молекулярно-генетическое исследование.
Московский НИИ педиатрии и детской хирургии Минздрава РФ совместно с Международным фондом синдрома Бругада и P. Бругада начиная с 1999 года проводит исследование распространенности синдрома Бругада в российской популяции. Все российские специалисты, у которых наблюдаются больные с подозрением на синдром Бругада, могут их бесплатно заочно проконсультировать на основании данных ЭКГ и проведенных обследований. Выявленные больные будут включены в единый Международный регистр, что обеспечивает возможность проведения молекулярно-генетических исследований.
По вопросам литературы обращайтесь в редакцию
Лечение
При определении данного заболевания вначале врач назначает антиаритмические средства. Прием медикаментов он назначает каждому больному индивидуально. Самостоятельно принимать лекарства не стоит, так как они могут быть совершенно бесполезны, а в некоторых случаях даже вредны. Обычно для лечения синдрома Бругада в Москве назначаются такие лекарственные препараты, как амиодарон и хинидин.
Однако наиболее эффективным методом борьбы с данной болезнью считается ИКВД. В этом случае, риск появления ВВС равен почти нулю. Метод лечения заключается в том, что больному проводят операцию, во время которой в тело вживляется антиаритмический препарат. Этот аппарат способен контролировать ритм сердца. Небольшого размера компьютер работает бесперебойно, управляя работой органа.
Это устройство также может быть полезным при фибрилляции желудочков.
Узнать больше о синдроме Бругада можно на консультации врачей-кардиологов в клинике «ПрофМедПомощь» в Мосве.
Прогноз
При возможности имплантации дефибриллятора относительно благоприятный. Вероятность выживания на протяжении 5-10 лет составляет 90% и выше, зависит от прочих факторов.
Без терапии риск преждевременной смерти лежит в диапазоне 60-100%. Некоторые клинические варианты заболевание вообще не поддаются терапии (исходя из гена, подвергшегося нарушению, выделяют 5 или 6 типов процесса).
Потому жизненно необходимо провести тест, чтобы с одной стороны верифицировать диагноз, с другой — определить перспективы.
Синдром Бругада обуславливает внезапную сердечную смерть среди молодых людей. Вылечить его невозможно, но есть шансы предотвратить летальный исход в среднесрочной перспективе.
Причины внезапной сердечной смерти
Наиболее распространенными электрофизиологическими механизмами, приводящими к ВСС, являются тахиаритмии, в частности фибрилляция желудочков или желудочковая тахикардия. Прерывание тахиаритмий с использованием либо автоматического внешнего дефибриллятора, либо имплантируемого дефибриллятора кардиовертера является эффективным методом лечения. Имплантируемый дефибриллятор стал основным терапевтическим методом в профилактике и лечении внезапной сердечной смерти. Пациенты с тахиаритмией имеют лучший общий прогноз среди больных с внезапной остановкой сердца.
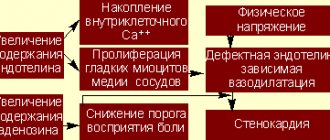
Существует несколько факторов на уровне органа (например, дисбаланс вегетативной нервной системы), ткани (например, механиз re-entry, разрывы волн и альтернативные эффекты потенциала действия), на клеточном уровне (например, срабатывающая активация и автоматизм) и на субклеточном уровне (аномальная активация или дезактивация ионных каналов), вызывающие генерацию фибрилляции желудочков или желудочковой тахикардии в разных условиях. Анатомический или функциональный блок в процессе распространения импульса может создать схему с круговым фронтом волны, в результате чего возникает желудочковая тахикардия.
Другие механизмы, такие как разрывы волн и столкновения, участвуют в генерации фибрилляции желудочков или желудочковой тахикардии. В то время как на уровне ткани вышеупомянутые механизмы повторного включения и разрыва волны являются наиболее важными известными механизмами данных расстройств, на клеточном уровне повышенное возбуждение или снижение реполяризационного резерва кардиомиоцитов может приводить к эктопической активности (например, автоматизму), способствуя развитию фибрилляции желудочков или желудочковой тахикардии.
На субклеточном уровне измененные внутриклеточные токи Ca2 +, измененные внутриклеточные токи K + (особенно при ишемии) или мутации, приводящие к дисфункции натриевого канала (Na + каналопатия), могут увеличить вероятность развития расстройств.
Приблизительно 20-30% пациентов с зафиксированными случаями внезапной смерти имеют брадиаритмию или асистолию на начальной стадии. Зачастую трудно определить с уверенностью инициирующее событие у пациента, имеющего брадиаритмию, потому что асистолия и пульсационная электрическая активность могут возникать в результате устойчивой формы тахикардии. В редких случаях начальная брадиаритмия, вызывающая ишемию миокарда, может спровоцировать фибрилляцию желудочков или желудочковую тахикардию.
Большинство случаев ВСС встречаются у людей со структурными отклонениями сердца. Инфаркт миокарда (ИМ) и ремоделирование сердца являются наиболее распространенной структурной аномалией у пациентов с ВСС. У больных, перенесших инфаркт миокарда, наличие преждевременных желудочковых сокращений, особенно сложных форм, короткие интервалы связывания (R-on-T) или тахикардия указывают на повышенный риск внезапной смерти. Однако подавление ПЖС антиаритмическими препаратами увеличивает смертность из-за проаритмического риска лекарственных препаратов.
Гипертрофическая кардиомиопатия и дилатационная кардиомиопатия связаны с повышенным риском ВСС. Различные клапанные заболевания, такие как аортальный стеноз, связаны с повышенным риском ВСС. Острые заболевания, такие как миокардит, могут приводить к риску ВСС в результате воспаления и фиброза миокарда.
Реже, внезапная сердечная смерть случается у пациентов, у которых не имеется явной структурной болезни сердца. Эти состояния как правило унаследованы синдромами аритмии.
Несмотря на то, что у многих больных имеются анатомические и функциональные сердечные факторы, которые предрасполагают их к развитию желудочковых аритмий, только у небольшого процента развивается ВСС. Идентификация пациентов, подверженных риску развития ВСС, остается проблемой. Самым сильным известным предиктором ВСС является значительная дисфункция левого желудочка по какой-либо причине. Предполагается взаимодействие между местной ишемией, дисфункцией ЛЖ и переходными событиями (например, ухудшение ИБС, ацидоз, гипоксемия, стеновое напряжение, медикаменты, нарушения обмена веществ) как ускоритель внезапной смерти.