У некоторых людей иногда возникает вопрос: как обмануть ЭКГ? Причем кто-то хочет добиться хорошего заключения для трудоустройства на работу, а кто-то наоборот — ухудшить, чтобы не служить в армии. Есть и другие причины побуждающие человека к преднамеренному обману не только врача, но и диагностического аппарата. Естественно, если не соблюдать рекомендации врача по подготовке к процедуре, тогда полученные результаты можно исказить, но поможет ли это добиться поставленной цели? И можно ли симулировать на ЭКГ стенокардию, аритмию, синдром РРЖ и другие заболевания?
Показания к проведению процедуры
Проведение обследования осуществляется только по направлению от кардиолога. Посещение врача может быть как плановым, так и при жалобах на работу сердца.
Частыми симптомами нарушенной работы сердца выступают такие состояния, как:
- Сдавливающая боль в грудной клетки, а также в области сердца, которая отдает в лопатку;
- Учащенный пульс, при котором наблюдается головокружение и повышенное сердцебиение;
- Отдышка при незначительных нагрузках;
- Периодические обмороки;
- Сухой лающий кашель;
- Отёчность нижних конечностей.
Особое внимание уделяется пациентам, которые перенесли инсульт, имеются врождённые аномалии сердца или же ревматизм.
Специалисты проводят обследование и дают направление на прием к врачу в случае обнаружения:
- посторонних шумов в работе сердечной мышцы;
- при низком или же повышенном давлении;
- нарушении ритма сердца;
Обязательному прохождению обследований подлежат следующие категории граждан, а именно:
- Лица, имеющие врожденные или же приобретенные заболевания сердца;
- Спортсмены, у которых оказывается серьезная нагрузка на работу сердца;
- Пациенты, которые проходят обследование перед операцией;
- Женщины, которые находятся в положении.
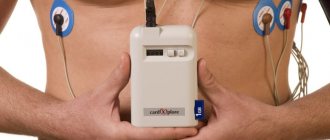
Холтер
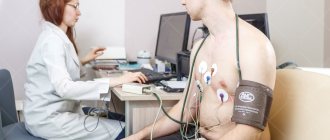
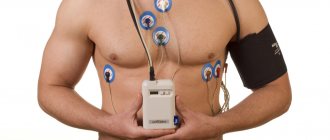
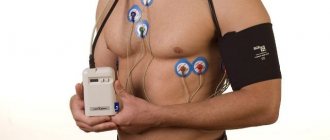
На пациента, чаще всего на пояс, в специальном чехле крепят холтер и накладывают электроды.
Врачи часто употребляют фразу “повесить холтер” или “сделать “холтер”, имея в виду то, что прибор будет использоваться в течение 24 часов, амбулаторно, в обычных для пациента условиях жизни – дома, на работе, во время ночного сна. Пациентов просят прибор не мочить, а в остальном вести привычный образ жизни.
Такой процесс снятия показаний называется холтеровским мониторированием, названный в честь американского ученого-исследователя Нормана Дж. Холтера, впервые применившего в 1961 году эту методику.
Зачем нужен холтер?
Казалось бы, зачем нужен холтер, если можно просто пойти к врачу и снять ЭКГ? Часто у людей, имеющих проблемы со здоровьем сердца, возникает такая ситуация: есть жалобы, но они возникают тогда, когда нет возможности сразу обратиться к врачу – вечером, ночью, во время каких-то событий.
Человек на следующий день идет в поликлинику, ему снимают ЭКГ, но не обнаруживают никаких отклонений.
Почему такое может произойти? Потому что стандартная электрокардиограмма – это запись, подобная “моментальному снимку”, на котором зафиксирована сердечная деятельность за короткий временной промежуток.
Обычная ЭКГ фиксирует лишь несколько сокращений миокарда: от трех до двадцати – в зависимости от кардиографа, применяющегося для этой цели.
Тогда как сердце сокращается за сутки около 100 тысяч раз! Холтер регистрирует ЭКГ в течение суток, и ни одно сердечное сокращение за этот период не останется без внимания прибора, ведь электрокардиограмма записывается непрерывно. Холтер делает доступной для анализа ту информацию о состоянии здоровья сердца пациента, которая не может быть получена за время короткого визита к врачу, и в этом состоит важнейшая диагностическая ценность этого прибора.
Затем холтер снимают с пациента, и с помощью специальной компьютерной программы, обрабатывающей полученные данные, выявляют и анализируют все имеющие место быть виды нарушений ритма сердца, безболевые и болевые приступы ишемии миокарда и пр.
Холтер – это прибор, позволяющий провести как точную диагностику сердечных болезней, так и помогает значительно более эффективно лечить сердечно-сосудистые заболевания – гипертонию, атеросклероз, инфаркт, миокардиты.
Суточное мониторирование, которое предложил Холтер – это процедура, выявляющая практически все возможные нарушения сердечной деятельности, проявившиеся в течение суток, что невозможно сделать с помощью других методов кардиологической диагностики, применяющихся в настоящее время.
Холтеровское мониторирование – простая и безопасная процедура. Для того чтобы его провести, потребуется два визита к врачу. В первый визит холтер программируют и устанавливают на пациента, эта процедура занимает не более четверти часа. Через сутки холтер нужно будет снять и провести анализ его записей.
На эти действия врачу обычно требуется примерно полчаса или час – в более сложных случаях. Современные клиники часто предлагают провести холтеровское мониторирование у пациента дома: все необходимые визиты совершает сам врач.
Это, безусловно, очень удобно, особенно в случае если исследование требуется пожилому малоподвижному человеку.
Как обмануть холтер?
Очень часто пациенты призывного возраста пытаются обмануть холтер, бегая без устали по лестнице и доводя себя до полнейшего изнеможения, имитируя тахикардию. Но тех кто зашел сюда в надежде узнать как обмануть холтер, спешу расстроить – суточные мониторы АД и ЭКГ Meditech оборудованы специальными датчиками, которые вкупе с опытным доктором всегда распознают симулянтов.
Когда нужен холтер?
Холтеровское мониторирование может быть показано пациенту, если:
- есть жалобы, являющиеся следствием нарушения сердечного ритма (сердцебиение, головокружение, потеря сознания);
- требуется диагностика ишемической болезни сердца;
- необходимо профилактически наблюдать за пациентами с угрожающими ишемиями и аритмиями;
- нужно оценить эффективность проводимого лечения;
- присутствует гипертензия “белого халата”;
- впервые выявлена артериальная гипертензия, и нужно обследовать сердце с целью решить – начинать ли медикаментозную терапию;
- выявлен факт хронической конституциональной гипотензии;
- диагностирована гипертензия средней и тяжелой степени тяжести, резистентная к ранее проводившемуся лечению.
Кроме этого, применять холтер желательно, если у пациента есть врожденные пороки сердца, как неоперированные, так и оперированные, в случае перенесения им инфаркта миокарда; для оценки работы кардиостимулятора; во всех случаях острой и хронической сердечной недостаточности. Нелишней будет процедура холтеровского мониторирования для людей с избыточной массой тела (страдающих ожирением), с заболеваниями эндокринной системы.
Как подготовиться к мониторированию по холтеру?
Если пациенту предстоит носить холтер, то в течение суток, в которые будет проводиться исследование, он должен жить своей обычной жизнью – работать, отдыхать, встречаться с людьми, выполнять свои обычные физические нагрузки.
Некоторые доктора, устанавливая холтер своим пациентам, просят их вести дневник активности в течение суток обследования. В этом дневнике должно быть зафиксировано все, что влияет на сердечную деятельность: сон, прием лекарств, движения и т.д. Это не всегда нужно.
Во-первых, потому, что неусыпное внимание к процессу со стороны пациента может сказаться на достоверности результата (человек будет думать только о том, что там показывает холтер в случае того или иного его действия).
А, во-вторых, современный холтер может иметь встроенный датчик, фиксирующий физическую активность пациента, по данным которого можно определить, в какой момент пациент спал, а в какой, например, бегал в парке. Во время анализа эти моменты уточняются.
Современный холтер регистрирует не только электрокардиограмму, но проводят актиграфию (это и есть фиксирование физической активности пациента) и контролирует артериальное давление.
Программное обеспечение, с помощью которого проводится анализ показателей, которые зарегистрировал холтер, позволяет эффективно и быстро выявлять как нарушения сердечного ритма, так и получать наглядную картину того, как вегетативная нервная система регулирует работу сердца.
В процессе холтеровского мониторирования никаких особенных действий предпринимать не нужно. Надо только помнить, что холтер – это сложный дорогостоящий электронный прибор, и отношение к нему должно быть соответствующим. Это значит:
- холтер нельзя мочить – принимать с ним ванну, душ, купаться в открытых водоемах;
- нельзя подвергать холтер воздействию низких и высоких температур (например, не ходить в баню в день исследования);
- нужно оберегать прибор от ударов, воздействия вибраций. Желательно на время холтеровского мониторирования исключить контакты с агрессивной бытовой химией, особенно той, что содержит кислоты.
Кроме этого, очень нежелательны тяжелые длительные физические нагрузки, так как, во-первых, они могут исказить результаты исследования, а во-вторых, из-за повышенного отделения пота могут отклеиться электроды.
Пациенту, который носит холтер, рекомендуется не находиться рядом с трансформаторными будками, мощными линиями электропередач. А также близко подходить к работающей электрической бытовой и медицинской аппаратуре.
Во время исследования лучше отдавать предпочтение хлопчатобумажному нижнему белью и избегать ношения одежды из синтетических и шелковых тканей, которая может накапливать статическое электричество.
Холтер – это медицинский прибор, с помощью которого проводится суточное мониторирование деятельности сердца – важное и серьезное исследование, актуальность которого в наши дни неоспорима.
Источник: https://formed.ru/glossary/holter/
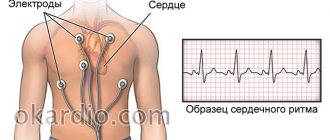
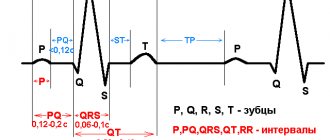
Что такое электрокардиография и особенности её проведения?
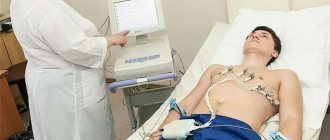
Принцип этого метода обследования базируется на регистрации электронных импульсов работы сердца, которые возникают при сокращении миокарда. Импульсы, которые возникли, кардиограф считывает, отображая их в виде графической кривой на специальной бумаге.
Порядок проведения:
- Перед процедурой следует снять все украшения;
- Оголить грудную клетку, лодыжки и кисти;
- Лечь горизонтально и расслабиться;
- Перед тем, как наложить электроды, медсестра должна обработать открытые участки кожи ватным диском, который смачивают в воде для лучшей проводимости импульсов.
- После накладывают 4 электрода разного цвета на конечности в определенной последовательности;
- На груди они фиксируются при помощи присосок. Количество последних должно быть 6 штук;
- Электроды подключают к прибору, затем происходит их регистрация.
Кардиограмма необходима при выявлении каких-либо заболеваний сердца, также её назначают при профилактическом осмотре.
С помощью этого обследования можно выявить такие нарушения в работе сердца, как:
- Нарушение ритма сердца, например, тахикардия, аритмия, экстрасистола;
- Расстройство проводимости импульсов, например, антривентрикулярная блокада;
- Нарушение питания миокарда, например, инфаркт, ишемия;
- Врожденные или же приобретенные заболевания, например, нарушения в строении фиброзного кольца, створок, хорды;
- Утолщение миокарда, например, гипертрофия предсердий желудочков.
Лицам, которые достигли возраста 40 лет, ЭКГ необходимо проходить каждый год. Это поможет вовремя выявить нарушения на начальной стадии.
Данное исследование является достаточно информативным, однако, несмотря на это, для уточнения диагноза необходимо выполнить УЗИ сердца.
Исследование является очень эффективным и показательным, однако несмотря на это, для уточнения состояния миокарда необходимо прибегнуть к ультразвуковой диагностике сердца.
Плюсы процедуры
Среди неоспоримых плюсов можно выделить безболезненность процедуры, безопасность, а также возможность получения достоверных данных. Кроме того, к плюсам также можно отнести то, что процедура не отнимает много времени.
Также у процедуры отсутствуют противопоказания, а за счёт мобильности устройства диагностику можно провести вне клиники.
Минусы процедуры:
К минусам процедуры можно отнести такие моменты, как:
- непродолжительная запись;
- отсутствие возможности записать шумы в работе сердца;
- невозможность проведения диагностики порока сердца и различных опухолей;
- чтобы получить достоверные данные, следует проводить процедуру в состоянии покоя или же при нагрузке.
Что такое УЗИ сердца?
Диагностика сердца при помощи УЗИ — это достаточно новый метод, используемый в кардиологии, получивший название эхокардиография. Процедура выполняется при помощи специального аппарата -электрокардиографа, который регенерирует ультразвук, лучи которого проникают сквозь грудную клетку, определяя при этом состояние мягких тканей и толщину миокарда. Данная методика абсолютно безопасна для пациента. Кроме того, она обладает высокой информативностью и достоверностью результатов. Процедура необходима для:
- определения врожденной патологии у детей.
- выявления каких-либо заболеваний у взрослых людей;
- подтверждения диагноза «инфаркт»;
- выявления тромбоза;
- выявления новообразований в груди;
- наблюдения за состоянием миокарда.
УЗИ сердца необходимо проводить в тех случаях, когда у человека происходят нарушения в работе сердца, которые невозможно определить с помощью ЭКГ или требуется подтвердить диагноз.
С помощью УЗИ можно выявить:
- Скрытые пороки сердца;
- Увеличение, а также уплотнение миокарда;
- Скопление жидкости в сердце;
- Патологические изменения в сократительной способности органа;
- Установление скорости и характера движения крови по аортам и камерам органа;
Недостатком процедуры является невозможность установить нарушения прохождения электрических импульсов.
Эта диагностика позволяет выявить даже незначительные нарушения в работе сердца, которые не представляется возможным определить с помощью ЭКГ.
Плюсы процедуры
Преимущества у ЭКГ и УЗИ очень схожи между собой. Ультразвуковая диагностика также отличается высокой информативностью, безболезненностью, безвредностью для пациента. К проведению процедуры не требуется какая-то специальная подготовка. С помощью этого метода можно оценить состояние здоровья сердца, а также отследить генодинамику.
Кроме того, к плюсам процедуры также можно отнести то, что во время процедуры специалист может прослушать то, как бьется сердце. Это позволяет определить, имеются ли в работе сердца посторонние шумы. А за счёт эхогенности тканей и органов можно вовремя заметить опухоль.
Минусы процедуры
К минусам данной процедуры можно отнести:
- низкое разрешение;
- ограниченная чёткость изображения;
- большое количество помех.
Следует упомянуть о том, что еще одним недостатком является необходимость выполнять специальную подготовку, если речь идет о диагностике заболеваний органов брюшной полости.
Как откосить по холтеру
Что и как нужно делать, чтобы обследование показало неважные результаты. Обследование у меня уже сегодня, в 14.
00 насколько понимаю если по вопросам экстрасистол холтер то пить кофий и бегать как угорелыйесли по вопросу брадикардии и блокадам то пить валерьянку и прочие успокоительные и весь день валяться на диване и массировать то левую то правую сонную артерию, задерживать дыхание натуживаться и т.д. гугли каротидные приемы а в бумажке врачам что писать?Вот мой диагноз.
Значит мне подходит первый вариант, надо себя нагрузить, правильно? Проведите день активно.Если что-то есть, это проявится, если нет, Вы не сможете это вызвать ничем.
Многие болезни сердечно-сосудистой системы на начальных стадиях протекают скрыто и дают о себе знать, когда развивается серьезная патология и возникает угроза жизни и здоровью.
Чтобы избежать тяжелых последствий, при подозрении на какое-либо сердечное заболевание нужно провести полноценное обследование. На сегодняшний день существует множество эффективных методов диагностики, один из них – СМАД (суточное мониторирование артериального давления).
- Что это такое?
- ЭКГ по Холтеру и СМАД одновременно
- СМАД при беременности
- Как проводят обследование?
- На какую часть тела ставят прибор?
- Где сделать процедуру?
- Расшифровка результатов
- Как обмануть СМАД
| Восстановление артериального давления в домашних условиях |
| Как снизить высокое диастолическое давление? |
Продукты, способствующие повышению артериального давления Норма артериального давления у ребенка Систолическое давление высокое, а диастолическое – низкое: причины
Что это такое?
Суть метода исследования состояния сердечно-сосудистой системы заключается в постоянном измерении артериального давления и его колебаний в течение суток. Измерения проводятся с помощью прибора – сфигмоманометра.
Обычное измерение артериального давления с помощью тонометра, которое можно провести всего несколько раз, обычно не отображает полную картину состояния здоровья человека. Показатели АД у человека постоянно колеблются – это зависит от множества факторов: физической нагрузки, эмоционального состояния человека, приема различных лекарств.
СМАД позволяет учесть все возможные суточные колебания в артериальном давлении – измерения и их запись ведется постоянно в течение суток. По среднему АД за сутки и по характеру колебаний можно определить, имеются ли у человека какие-либо патологии сердечно-сосудистой системы, нужно ли лечение и дальнейшие обследования.
Прохождение медицинской процедуры может быть показано во многих случаях. Обычно СМАД назначают по следующим причинам:
- Диагностика артериальной гипертензии (повышенного давления). СМАД используется при различных пограничных состояниях и сомнениях в постановке верного диагноза. Данная методика также требуется при выявленном повышенном АД на фоне различных неврологических нарушений, при сердечной недостаточности.
- Диагностика артериальной гипотензии (пониженного давления), а также при различных нарушениях, связанных с проявления сниженного АД.
- Контроль медикаментозного вмешательства. Суточное мониторирование помогает лучше понять, насколько эффективно вмешательство, можно ли подобрать более подходящий препарат. СМАД помогает следить за динамикой изменений при различных заболеваниях и терапии.
СМАД часто назначают, если нужно максимально объективно оценить состояние сердечно-сосудистой системы за короткий срок. Например, это часто требуется при признании годности или негодности к службе в армии. Постановка многих кардиологических диагнозов может занимать много времени, а суточное мониторирование позволяет ускорить этот процесс.
ЭКГ по методике Холтера – суточная электрокардиограмма, когда показания ритма сердца также фиксируются постоянно.
Данная методика требуется при многих заболеваниях, ее также могут назначить здоровому человеку при нарушениях сна и многих других состояниях.
Плюсы обследования такие же: постоянно отслеживание изменений позволяет составить наиболее полную картину о здоровье сердечно-сосудистой системы.
Порой ЭКГ и СМАД совмещают и проводят одновременно. Отслеживание всех изменений в ритме сердца одновременно с динамикой артериального давления дает достаточно информации специалисту, чтобы определить окончательный диагноз при многих состояниях, когда единичных измерений недостаточно.
Данное исследование можно проводить во время беременности, если есть подозрение на патологическое повышение АД. Вынашивание ребенка не входит в список противопоказаний к данному методу диагностики.
Проверку динамики артериального давления проводят в течение суток с помощью специального прибора. Аппарат фиксирует уровень артериального давления постоянно, каждые пятнадцать минут или полчаса – встречаются разные методики и настройки приборов.
В течение суток прибор придется носить на себе. Стоит отметить, что особых затруднений это обычно не вызывает. От обследуемого требуется проводить день так, как он проводит его стандартно. Важно отследить ту динамику изменений, которая постоянно присутствует в норме.
Аппарат для измерения показателей артериального давления в течение суток – сфигмоманометр – состоит из привычной манжеты, которая обычно крепится на плечо, и самого прибора. Манжета функционирует как обычный тонометр – периодически надуваясь, затем спуская воздух. Прибор обычно крепится на поясе.
Носить прибор следует не снимая в течение всего установленного времени измерений. Обычно на это отводятся одни сутки, в редких случаях измерения длятся сорок восемь часов.
Если время окончания исследования приходится на выходные или любое другое время, когда место, где было начато исследование, закрыто, аппарат для суточного мониторирования артериального давления следует снять и выключить самостоятельно.
Также во время замеров обычно ведется дневник активности. В нем следует описывать, что делает обследуемый, и указывать точное время. Это поможет специалистам в анализе показаний прибора после обследования. Например, если человек занимался физической активностью, повышение артериального давления в этот период будет считаться нормой, а не отклонением.
Также обследуемых обычно просят соблюдать следующие правила, чтобы результаты измерений были наиболее достоверны:
- Нужно обязательно следить за положением манжеты. Она должна находиться на два пальца выше локтевого сгиба. Если она соскальзывает вниз или расстегивается, ее обязательно следует поправить. Некоторые приборы вообще не ведут запись, если манжета не находится в правильном положении.
- Перед началом очередного измерения советуют приготовиться и остановиться во время его, если оно начинается во время ходьбы, занятий спортом, другой активной деятельности. Приборы обычно подают звуковой сигнал перед началом измерения и после него. Если сигнала нет или не слышно, определить начало измерения можно по надувающейся манжете.
- Трубка, которая соединяет сам прибор и манжету, не должна перекручиваться или сдавливаться.
- Если очередное измерение причиняет сильный дискомфорт, его следует остановить. Обычно это делается с помощью кнопки «стоп» на мониторе. Следующее измерение будет по графику.
- Если заметны какие-то нарушения в работе прибора, воздух не выходит из манжеты полностью, монитор показывает неисправность, аппарат можно снять и выключить, после чего нужно отнести его обратно специалисту. Возможно, провести процедуру потребуется заново с исправным прибором.
- Если результат не отображается на мониторе и на нем не отмечается время, это говорит о том, что аккумуляторы разряжены и дальнейшие измерения проводиться не будут.
- Не следует подвергать аппарат воздействию жидкостей и высокой температуры. Если по какой-то причине нужно снять манжету, прибор нужно выключать. Если измерения начнутся в то время, пока манжета не на руке, она может лопнуть.
После проведения всех измерений и окончания времени исследования, аппарат СМАД и дневник активности нужно отнести обратно к доктору. Затем следует ждать, пока расшифровки исследования будут готовы.
Бесплатно провести подобную диагностику можно по направлению от кардиолога с подозрением на какое-либо заболевание или нарушения, связанные с уровнем кровеносного давления.
Если направления нет, следует самостоятельно обратиться к специалистам. Провести СМАД можно в различных клиниках и у частных кардиологов. Средняя цена обследования – от 2000 рублей.
После окончания диагностики проводится анализ результатов, после чего заключение выдается пациенту. В нем обычно собраны все данные о нижнем и верхнем артериальном давлении за все время измерения, учтены перепады и прочие факторы. Человеку без специального образования большая часть информации почти ничего не скажет, поэтому с расшифровкой стоит сразу обратиться к кардиологу.
Насторожить может результат исследования, если обследуемый был определен в группу так называемых «нон-дипперов» – людей с недостаточной степенью снижения артериального давления в ночное время. Это может быть крайне негативным признаком.
Так какое исследование лучше: ЭКГ или УЗИ сердца?
УЗИ и ЭКГ — это два диагностических метода, которые используются в кардиологии для диагностики нарушения в работе сердечной мышцы. На основе результатов специалист даёт оценку степени повреждения органа, а также подбирает наиболее подходящий метод лечения.
Полученные данные от обоих исследований имеют одинаково высокую информативность, но результаты обследования по средствам УЗИ предоставляет более содержательную картину. Именно поэтому перед проведением того или иного обследования следует посетить кардиолога, который на основе жалоб пациента сможет определить наиболее подходящий метод обследования. В большинстве случаев первостепенной процедурой считается ЭКГ, т.к. она позволяет получить общую картину состояния сердечной мышцы. Если же полученная картина не нравится кардиологу, то он может назначить более точную процедуру, а именно УЗИ.
Обе методики независимы друг от друга и определить, какая из них лучше — не представляется возможным, т.к. обе из них необходимо периодически проходить при наличии жалоб на работу органа. Так, вовремя выявленное заболевание работы сердца поможет избежать более серьезных последствий.
Кому нельзя проводить
Существуют абсолютные и относительные противопоказания к проведению ЭКГ нагрузочных проб.
Абсолютные:
- первые 2 дня острого инфаркта миокарда;
- нестабильное сердцебиение без предварительного медикаментозного лечения;
- выраженные признаки аортального стеноза;
- тромбоэмболия легочной артерии в острой форме;
- перикардит и миокардит острого характера;
- расслаивающая аневризма аорты, протекающая в острой форме.
Относительные:
- аневризма сосудов или сердца;
- гипертония с показателями систолического АД выше 200 и диастолического АД выше 110 мм.рт. ст.;
- тахиаритмия невыясненного генеза;
- брадиаритмия с выраженными признаками;
- блокада сердца;
- гипертрофическая кардиомиопатия;
- серьезные сердечного ритма, обморочные состояния;
- психические или физические расстройства, не позволяющие выполнять адекватные физические нагрузки;
- электролитные нарушения;
- болезни суставов;
- выраженная анемия;
- эндокринные заболевания;
- ожирение тяжелой степени.
Проводить пробы не рекомендуют при лихорадке, обостренном тромбофлебите, недавно перенесенном инсульте. Однако относительными противопоказаниями пренебрегают, если значимость результатов диагностики превосходит риски.
Во время процедуры пациент постоянно находится под наблюдением специалиста. Если в процессе обследования возникает сильная аритмия, резкая боль в груди, повышение кровяного давления, головокружение, потемнение в глазах, либо сильно ухудшается самочувствие, тестирование немедленно прекращают.