Термином «хроническое легочное сердце» называют изменения со стороны сердечной мышцы, вызванные заболеваниями легких. При этом исключаются случаи патологии, осложняющей болезни сердца и крупных сосудов (митральный стеноз, кардиосклероз после инфаркта, врожденные пороки, дилатационная кардиомиопатия).
В диагностике непременным условием должно быть первичное нарушение структуры легочной ткани и ее функций. Распространенность учтенной патологии среди взрослого населения позволяет поставить ее на третье место после ишемической и гипертонической болезней.
В Международной классификации болезней (МКБ-10) разновидности хронического легочного сердца включены в общий класс сердечно-сосудистых заболеваний. Коды I26, I27, I28 различаются этиологическими факторами. Все случаи объединены постепенным формированием перегрузки правых отделов сердца из-за развития повышенного артериального давления в легочном кругу кровообращения.
Причины
В зависимости от причин, Комитет экспертов ВОЗ разработал классификацию хронического легочного сердца. Заболевания разделены на 3 группы:
- группа 1 — болезни, связанные с нарушенным прохождением воздуха через альвеолы, это могут быть механические препятствия (бронхиальная астма), воспалительное поражение (туберкулез, хронический бронхит, бронхоэктазы, пневмокониоз), замена легочной ткани на фиброзную (системная красная волчанка, саркоидоз, эозинофильная инфильтрация), всего включена 21 нозология;
- группа 2 — болезни, нарушающие вентиляцию легких путем воздействия на вспомогательные механизмы дыхания (костный скелет грудной клетки, ребер, мышцы), сюда относятся искривление позвоночника, спаечный процесс в плевральной полости, хронические болезни, связанные с нарушенной нервно-мышечной проводимостью (при полиомиелите), искусственная гиповентиляция после оперативных вмешательств на органах грудной клетки;
- группа 3 — сосудистые поражения легких (артерииты, тромбоз и эмболия, сдавление основных сосудов опухолью, аневризмой аорты и другие).
Все факторы риска основного заболевания ускоряют и негативно влияют на сердце.
Причины сердечно легочной недостаточности
Сердечно-легочная недостаточность никогда не возникает без причин. Как правило, к ее развитию приводит сразу несколько причин. Различают три основные группы причин, способны спровоцировать патологию:
1. Бронхолегочные заболевания. Согласно статистическим данным, они выступают в роли провоцирующего фактора в более 70% всех случаев. Среди наиболее часто встречающихся заболеваний отмечают бронхиальную астму, туберкулез легких, хронический бронхит и другие тяжелые нарушения функций органов дыхания (к примеру, муковисцидоз).
2. Торакодиафрагмальные заболевания. Они напрямую связаны с ярко-выраженной деформацией грудной клетки, ограничением подвижности диафрагмы. К появлению приводят сильные искривления позвоночного столба (в частности, кифосколиоз), болезнь Бехтерева, ограничения расширения легких (плевриты).
3. Васкулярные заболевания. В эту группу входят болезни, которые затрагивает поражения легочного русла. К ним относятся серповидно-клеточная анемия, легочный васкулит, сдавливание легочных вен и артерий новообразованиями.
4. Сосудистые заболевания. Зачастую развитие сердечно-легочной недостаточности провоцируют аневризмы, атеросклероз и тромбы в артериях легких.
Что происходит в организме
У пациентов 1-й и 2-й групп все изменения развиваются вследствие спазма мелких артериол в легочной ткани как реакция на недостаточное поступление кислорода. В группе 3, кроме спазма, имеется сужение или закупорка сосудистого русла. Патогенез заболевания связан со следующими механизмами.
- Альвеолярная гипоксия (недостаток кислорода в альвеолах) — спазм сосудов в ответ на гипоксию ученые связывают с нарушениями в симпатоадреналовой регуляции. Происходит сокращение мышц сосудов, рост ангиотензинпревращающего фермента (АПФ), кальция в крови, снижение факторов расслабления легочных сосудов.
- Гиперкапния — увеличение концентрации углекислоты в крови воздействует не напрямую на сосудистую стенку, а через закисление окружающей среды и снижение чувствительности дыхательного центра головного мозга. Этот механизм усиливает выработку альдостерона (гормона надпочечников), который задерживает воду и ионы натрия.
- Изменения в сосудистом русле легких — значение имеет сдавливание и опустение капилляров из-за развивающейся фиброзной ткани. Утолщение мышечных стенок сосудов легких способствует сужению просвета и развитию локального тромбоза.
- Важная роль принадлежит развитию анастомозов (соединений) между артериями бронхов, принадлежащими к большому кругу кровообращения, и легочными сосудами.
- Давление в большом круге выше, чем в легких, поэтому перераспределение идет в сторону легочного сосудистого русла, что еще более увеличивает давление в нем.
- В ответ на гипоксию изменяются клетки крови, переносящие гемоглобин, эритроциты. Их количество растет одновременно с тромбоцитами. Создаются благоприятные условия для тромбообразования, повышается вязкость крови.
Все вместевзятое приводит к повышенной нагрузке на правый желудочек, гипертрофии, а затем и недостаточности правых отделов сердца. Расширенное правое атриовентрикулярное отверстие способствует недостаточному смыканию трехстворчатого клапана.
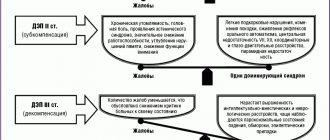
Клиническое течение
Советскими пульмонологами Б. Вотчалом и Н. Палевым предложена клиническая характеристика этапов развития легочного сердца:
- в начальной (доклинической) стадии — симптомов гипертензии в малом круге кровообращения не имеется, гипертония возможна временно при обострении легочного заболевания;
- во второй стадии — имеется гипертрофия правого желудочка, но все признаки компенсированы, при инструментальном обследовании выявляют стабильную легочную гипертензию;
- третья стадия — сопровождается декомпенсацией (легочно-сердечная недостаточность), имеются симптомы правожелудочковой перегрузки.
Диагностика патологии
Диагноз сердечно легочная недостаточность устанавливают на основании результатов комплексного обследования. На первичном осмотре врач собирает анамнез (выслушивает о симптомах, хронических патологиях у пациента и ближайших родственников), осуществляет визуальный осмотр (возможна отечность стоп и голени), проводит физикальное обследование и стандартные мероприятия (измерение артериального давления, прослушивание дыхания посредством фонендоскопа). При пальпации определяется сердечный толчок, а при перкуссии – расширение границ области мышечного органа, который частично прикрыт легкими.
Среди методов лабораторной диагностики для постановки диагноза требуется провести анализ на газовый состав артериальной крови. При наличии проблем у пациентов отмечается снижение Р02 и SАO2 Р02, повышение РС02. Дополнительно назначают общий анализ крови, чтобы обнаружить инфекционный процесс в организме (по увеличению уровня лейкоцитов). Наиболее информативными способами обнаружить сердечно легочную недостаточность являются инструментальные методы диагностики. В зависимости от симптоматики пациенту могут быть назначены:
- исследование ФВД (функции внешнего дыхания). С помощью данного обследования удается установить характер и выраженность нарушения вентиляции легких;
- электрокардиография (ЭКГ). Это доступный способ, не требующий от пациента дополнительной подготовки. Сущность электрокардиографии заключается в регистрации электрических потенциалов мышечного органа, что позволяет обнаружить изменение ритма и электролитную недостаточность. Если болезнь протекает в острой форме, удается обнаружить признаки перегрузки правых отделов мышечного органа. Если болезнь протекает в хронической форме, удается обнаружить маркеры (как прямые, так и косвенные) гипертрофии правого желудочка;
- эхокардиография (ЭхоКГ). Ее часто назначают в дополнение к ЭКГ, поскольку информативность данного обследования относительно сердечно легочной недостаточности очень высока. Это главный неинвазивный метод, с помощью которого удается оценить внутрисердечную гемодинамику, установить размеры полостей мышечного органа и степень легочной гипертензии. ЭхоКГ позволяет обнаружить целый ряд возможных нарушений в работе сердца, дифференцировать с пороком сердца и другими патологиями;
- рентгенография грудной клетки. Это простая методика, с помощью которой удается оценить состояние дыхательной системы (обнаружить поражение внутреннего органа и заметить признаки легочной гипертензии);
- трансбронхиальная биопсия легких. К этим методикам прибегают редко, в особо запущенных клинических случаях. Пункционную биопсию легкого осуществляют под ультразвуковым или рентгеновским контролем с применением местного обезболивающего средства.
Клинические проявления
На ранней стадии заболевания проявления хронического легочного сердца не отличаются от типичных симптомов основных легочных заболеваний. Они усиливаются при обострении и поддаются лечению.
Одышка является следствием кислородной недостаточности, но она сопутствует и воспалению легочной ткани, эмфиземе. Интенсивность не всегда соответствует степени гипоксии.
Изменения фалангов происходит за счет нарушенного питания надкостницы
Тахикардия — неспецифичный симптом, частота сокращений сердца увеличивается при разных заболеваниях, которые связаны с активированной симпатической нервной системой и повышенным выделением адреналина.
Боли в грудной клетке не похожи на стенокардию. Считается, что они вызваны недостаточностью венечных сосудов, которым приходится питать утолщенную мышцу правого желудочка. Имеет значение и спазм артерий сердца, интоксикация миокарда продуктами воспаления.
Повышенная утомляемость, слабость возникают при уменьшении ударных возможностей сердца. Периферическим тканям разных органов, в том числе мозгу, недостает кровоснабжения.
Тяжесть в ногах, отеки — кроме слабости миокарда играет роль увеличение проницаемости стенки сосудов. Отеки возникают на стопах, голенях. Усиливаются к вечеру, за ночь спадают. В третьей стадии распространяются на бедра.
Чувство тяжести и боли в правом подреберье вызвано увеличенной печенью, растяжением ее капсулы. В тяжелой форме болезни одновременно появляется асцит, быстро «растет» живот. Этот симптом более выражен у пожилых пациентов с сопутствующим атеросклерозом абдоминальных артерий.
Кашель с небольшим отделением мокроты более связан с основной патологией легких.
Проявления энцефалопатии — хроническая недостача кислорода и переизбыток углекислоты вызывают патологические нарушения в головном мозге, нарушают проницаемость сосудов, способствуют отеку. У пациентов возможны 2 варианта признаков:
- повышенная возбудимость, агрессивное поведение, эйфория, развитие психоза;
- вялость, заторможенность, безразличие, сонливость в дневное время, бессонница ночью.
При тяжелом течении возникают приступы судорог с потерей сознания или головокружением, холодным потом и снижением артериального давления.
Публикации в СМИ
Острое лёгочное сердце (ОЛС) — клинический синдром острой правожелудочковой недостаточности, вызванный внезапной лёгочной гипертензией при обструкции лёгочных сосудов. Классический пример — ТЭЛА. Острое лёгочное сердце развивается в течение минут, часов или дней.
Этиология • ТЭЛА • Эмболия жировая, газовая, опухолевая • Тромбоз лёгочных вен • Клапанный пневмоторакс, пневмомедиастинум • Инфаркт лёгкого • Долевая или тотальная пневмония • Тяжёлый приступ бронхиальной астмы, астматический статус • Раковый лимфангиит лёгких • Гиповентиляция центрального и периферического генеза (ботулизм, полиомиелит, миастения) • Артерииты лёгочной артерии • Резекция лёгкого • Массивный ателектаз лёгкого • Множественные переломы рёбер, перелом грудины (флотирующая грудная клетка) • Быстрое накопление жидкости в полости плевры (гемоторакс, экссудативный плеврит, массивная инфузия жидкости через подключичный катетер, ошибочно введённый в плевральную полость).
Факторы риска • Тромбофлебит глубоких вен нижних конечностей • Послеоперационный или послеродовый период • Бронхолёгочная патология.
Патогенез • Острое развитие лёгочной гипертензии (при массивной эмболии лёгочной артерии правый желудочек теряет полностью или уменьшает способность перекачивать кровь в малый круг кровообращения, в связи с чем развивается острая правожелудочковая недостаточность) • Выраженная бронхоконстрикция • Развитие лёгочно-сердечного, лёгочно-сосудистого и лёгочно-коронарного рефлексов — резкое снижение АД, ухудшение коронарного кровотока • Острая дыхательная недостаточность • См. также Гипертензия лёгочная вторичная.
Клинические проявления — внезапное ухудшение состояния пациента в течение нескольких минут или часов (реже дней) на фоне полного благополучия или стабильного течения основного заболевания. Иногда развивается молниеносно.
• Резкая одышка, чувство удушья, страх смерти, выраженный цианоз, акроцианоз.
• Болевой синдром: боли в груди, при ТЭЛА — боль в боку, связанная с дыханием (часто в сочетании с кровохарканьем). Могут появиться резкие боли в правом подреберье вследствие увеличения печени при быстром развитии правожелудочковой недостаточности.
• Набухание шейных вен также вследствие развития острой правожелудочковой недостатоности.
• Снижение АД вплоть до коллаптоидного состояния и тахикардия 100–160 в минуту вследствие снижения сердечного выброса.
• Аускультация лёгких — признаки патологического процесса, вызвавшего ОЛС: ослабление, отсутствие дыхательных шумов или бронхиальное дыхание, сухие и/или влажные хрипы, шум трения плевры.
• Аускультация сердца — акцент II тона над лёгочной артерией, усиление сердечного толчка, нередко аритмия (экстрасистолия предсердная и желудочковая, мерцательная аритмия), иногда систолический шум недостаточности трёхстворчатого клапана, ритм галопа.
• Иногда отмечают несоответствие между тяжестью состояния больного и нормальными результатами перкуссии и аускультации лёгких.
Лабораторные данные • Гипоксия (снижение рaО2) • Гипервентиляция (определяемая по падению рaСО2) • Умеренный острый респираторный алкалоз (низкое рaСО2 и повышенные значения pH).
Специальные исследования
• Рентгенологическое исследование органов грудной полости •• Признаки пневмоторакса, наличия жидкости в полости плевры, тотальной пневмонии, ателектаза •• Даже при массивных эмболиях рентгенологические изменения в лёгких могут отсутствовать •• Ангиография лёгочных сосудов — определение локализации тромба при необходимости экстренной эмболэктомии.
• ЭКГ (особенно информативна в динамике) •• Признаки ОЛС могут быть приняты за ИМ задненижней стенки левого желудочка ••• Широкий и глубокий зубец Q и отрицательный зубец Т во II, III стандартных отведениях, aVF, V1–V2, увеличение амплитуды зубца R в отведениях V1–3, депрессия сегмента ST в стандартных и грудных отведениях ••• Признаки перегрузки или гипертрофии правых отделов сердца: отклонение ЭОС вправо, глубокий зубец S в I стандартном отведении, V5–V6, высокий R в aVR, смещение переходной зоны влево, P pulmonale, частичная или полная блокада правой ножки пучка Хиса •• Нарушения ритма (экстрасистолы, фибрилляция предсердий).
Дифференциальная диагностика — острая правожелудочковая недостаточность при ИМ правого желудочка.
ЛЕЧЕНИЕ этиологическое; симптоматическое направлено на коррекцию гипоксии и ацидоза, контроль за гиперволемией и коррекцию недостаточности правого желудочка.
• Оксигенотерапия. Начальные этапы лечения ОЛС должны включать применение кислорода и улучшение вентиляционной способности лёгких пациента коррекцией основного лёгочного заболевания. Поскольку многие больные чувствительны к кислороду, необходимо избегать его применения в высоких концентрациях, а поддерживать насыщение на уровне 90%.
• Диурез. Задержка жидкости типична и может нарушать лёгочный газообмен и повышать сопротивление лёгочных сосудов. Улучшения оксигенации и ограничения соли бывает вполне достаточно, но нередко необходимо назначение диуретиков.
• Кровопускание обеспечивает кратковременный эффект и может быть полезно при уровне Ht выше 55–60%.
• Сердечные гликозиды не дают хорошего эффекта при отсутствии недостаточности левого желудочка.
• Широко применяют вазодилататоры, особенно в случаях, опосредованных облитерирующими поражениями сосудов или фиброзом лёгких. Однако эффективность препаратов ставят под сомнение.
Сокращение • ОЛС — острое лёгочное сердце.
МКБ-10 • I26.0 Лёгочная эмболия с упоминанием об остром лёгочном сердце
Диагностика
У людей с хроническим легочным сердцем заподозрить диагноз можно по внешнему виду: в стадии компенсации появляются расширенные сосуды кожи в области щек (румянец), на конъюнктивах («глаза кролика»). Цианоз обнаруживается на губах, кончике языка, носа, ушах.
При осмотре пальцев видны изменения ногтевых фаланг: они становятся плоскими и расширенными («барабанные палочки»). В отличии от сердечной недостаточности, руки и ноги остаются теплыми на ощупь.
Набухшие вены на шее указывают на образование застоя на уровне вен большого круга кровообращения, больше выражены на высоте вдоха
При аускультации сердца врач слышит:
- характерные изменения тонов над легочной артерией;
- в стадию декомпенсации – шум, указывающий на недостаточность правого предсердно-желудочкового клапана;
- массу разнокалиберных хрипов в легких на фоне измененного дыхания.
На рентгенограмме выявляется типичное выбухание контуров легочной артерии, усиленный рисунок ткани, расширение зоны лимфатических сосудов. Это указывает на рост давления в легочном кругу. В стадии декомпенсации тень сердца расширяется вправо.
При эхокардиографии проводится оценка силы правого желудочка, степени дилатации, перегрузки. От повышенного давления стенка межжелудочковой перегородки прогибается влево.
Функции дыхания измеряют специальными аппаратами, спирограмма расшифровывается врачом кабинета функциональной диагностики.
Исследованием давления в легочной артерии занимаются в сложных диагностических случаях. Достоверным признаком гипертензии в легочном круге считается давление в покое – 25 мм рт. ст. и выше, а при нагрузке — свыше 35.
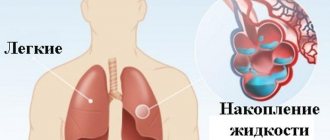
Первая помощь при отеке легких
В отличие от хронической формы, острая форма патологии требует незамедлительной помощи во время приступа. Человек не в состоянии помочь себе сам, поэтому оказать помощь ему необходимо со стороны. В первую очередь, следует вызывать бригаду неотложной помощи. Во время ее ожидания человека следует посадить на стул и дать таблетку «Нитроглицерина». Если приступ случился в помещении, обязательно открыть все окна, чтобы обеспечить поток свежего воздуха.
В том случае, если человеку станет хуже, требуются способы сердечно-легочной реанимации. Для этого ритмично надавливают на области груди или делают 30 нажатий и дыхание рот в рот (с чередованием этих действий). Основные цели данных мероприятий заключаются в нормализации кровообращения и восстановлении дыхательной функции. При отсутствии навыков можно просто проводить массаж грудины.
Функциональные классы
При обследовании обязательно устанавливают функциональный класс проявления легочного сердца.
- 1 класс — главными являются симптомы заболевания бронхов и легких, гипертензия в малом кругу выявляется только при инструментальном исследовании и нагрузочных пробах;
- 2 класс — кроме перечисленных симптомов имеется дыхательная недостаточность в связи с сужением бронхов;
- 3 класс — дыхательная недостаточность выражена, присоединяется сердечная. Одышка постоянная, тахикардия, расширение шейных вен, цианоз. Исследования выявляют стойкую гипертензию в малом круге;
- 4 класс — декомпенсация, все клинические проявления ярко выражены, имеются застойные явления, дыхательная и сердечная недостаточность третьей степени.
Допплеровское исследование позволяет количественно определить давление в легочной артерии, измерить обратный ток крови (регургитацию) из правого желудочка в предсердие
Лечение
Лечение хронического легочного сердца должно начинаться с профилактики обострений заболеваний органов дыхания, особенно простуды, гриппа, со своевременного применения противовирусного и антибактериального лечения.
Изменения режима
Пациентам рекомендовано ограничить физическую нагрузку. Не посещать гористую местность, поскольку в условиях высокогорья даже здоровый человек испытывает кислородную недостаточность. А у больных с легочными заболеваниями возникает рефлекторный спазм сосудов и углубляется степень гипоксии тканей.
Женщинам следует учитывать отрицательное воздействие противозачаточных таблеток.
Необходимо отказаться от курения и даже пребывания в накуренном помещении.
Направления терапии
Все методы лечения направлены на устранение или ослабление имеющихся механизмов патологии, к ним относятся:
- лечение основного легочного заболевания и компенсация утраченной функции дыхания;
- понижение сопротивления сосудов в легочном кругу кровообращения и разгрузка правого желудочка;
- восстановление нормального состава крови, притивотромботическая терапия.
Лечение кислородом
Кислород подается в увлажненном виде через маску, канюли в носовых ходах, в некоторых клиниках практикуют кислородные палатки с особыми условиями насыщения воздуха. Для лечебного действия на хроническое легочное сердце уровень кислорода во вдыхаемом воздухе должен быть не менее 60%.
Терапию проводят по часу до 5 раз в день и чаще.
Подача кислорода позволяет снизить все симптомы болезни, вызванные гипоксией
Как понизить давление в легочной артерии
Для снижения давления в легочной артерии применяют лекарственные препараты разных групп:
- антагонисты кальция (возможен отек и покраснение лица, головная боль, чувство жара, снижение артериального давления);
- α-адреноблокаторы — расширяют сосуды, снижают способность тромбоцитов к склеиванию (побочные явления такие же, возможна повышенная раздражительность, слабость);
- оксид азота в ингаляциях (не имеет побочного действия);
- диуретики — лекарства с мочегонным эффектом разгружают общее кровеносное русло, облегчают работу сердца (требуется контроль за содержанием калия в крови);
- группа простагландинов — избирательно действуют на сосуды малого круга (побочные эффекты в виде заложенности носа, усиления кашля, повышения артериального давления, головной боли).
Препараты Гепарина и Пентоксифиллин необходимы для улучшения текучести крови, антитромботического действия.
При выраженной сердечной недостаточности назначаются очень осторожно сердечные гликозиды.
Пациенты с явлениями декомпенсации лечатся в стационаре. Наблюдение и диспансеризация проводятся участковым терапевтом и пульмонологом.
Прогноз
Смертность пациентов от хронического легочного сердца остается на высоком уровне: около двух лет выживают в стадии декомпенсации 45% больных. Даже при интенсивной терапии прогноз их продолжительности жизни не более четырех лет. Трансплантация легких дает выживаемость в течение последующих двух лет 60% больных.
Заболевание очень тяжело поддается терапии. У любого человека есть возможность избавить себя от пагубных привычек, вовремя заняться здоровьем. Появление кашля, одышки и других симптомов требует незамедлительного обращения к врачу.
Профилактика заболевания
С целью профилактики патологии следуют исключить все факторы риска, которые способны ее спровоцировать. При появлении любой негативной симптоматике важно обращаться к врачу, чтобы своевременно диагностировать и вылечить заболевание легких или сердца. Также, специалисты рекомендуют вести здоровый образ жизни (не курить и не употреблять спиртные напитки), подвергаться умеренной физической активности и правильно питаться. Рацион питания должен быть сбалансированным с преобладанием свежих овощей и фруктов.
С целью профилактики развития острого легочного сердца пациентам, у которых диагностировано варикозное расширение вен и мерцательная аритмия, выписывают прием непрямых антикоагулянтов. При наличии тромбов в венах зачастую устанавливают кава-фильтра. Он представляет собой небольшое устройство, которое устанавливают в просвет нижней полой вены. С его помощью оторвавшиеся тромбы не попадают в отделы сердечной мышцы и систему легочной артерии.