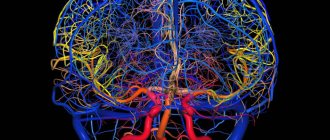
Согласно статистическим данным, сосудистые заболевания головного мозга составляют около 42% всех отклонений со стороны нервной системы. В области неврологии нарушения мозгового кровообращения признаны одним из самых распространенных недугов. Поражая значительное число людей пожилого возраста и пациентов старшего работоспособного возраста, данные заболевания являются серьезной угрозой не только нормальной жизнедеятельности, но и самой жизни пациента. Сосудистые патологии требуют большого внимания специалистов, своевременного и эффективного лечения.
Когда речь заходит о сосудистых патологиях, чаще всего подразумевают дисциркуляторную энцефалопатию. Это медленно прогрессирующее сосудистое поражение головного мозга. Течение патологии разделяют на три стадии в соответствии со степенью выраженности клинической картины. На начальной стадии симптомы не ярко-выражены, поэтому с постановкой диагноза возникают проблемы. Некоторые симптомы свидетельствуют о психических расстройствах, поэтому часто возникают ошибки в анамнезе. Как правило, точный диагноз ставят после продолжительного наличия основных признаков (головокружения, нарушений координации и когнитивных функций).
Классификация сосудистых заболеваний головного мозга
Различают две основные группы сосудистых патологий: острые и хронические нарушения мозгового кровообращения. Первая группа подразделяется на три подгруппы: преходящие нарушения мозгового кровообращения, мозговые инсульты, инсульты смешанного типа. К преходящим нарушениям мозгового кровообращения относятся транзиторные ишемические атаки и гипертонические кризы. Мозговые инсульты бывают ишемическими и геморрагическими. Геморрагические инсульты подразделяются на субарахноидальное кровоизлияние, паренхиматозно-субарахноидальное кровоизлияние и вентрикулярно-паренхиматозно-субарахноидальное кровоизлияние. Ишемические инсульты в свою очередь подразделяются на лакунарный, атеротромботический, кардиоэмболический и гемодинамический инсульт.
Ко второй группе относятся: хроническая субдуральная гематома, начальные проявления недостаточности мозгового кровообращения, субкортикальная сосудистая деменция, дисциркуляторная энцефалопатия. Начальные проявления недостаточности мозгового кровообращения подразделяются на две стадии. Первая стадия характеризуется отсутствием неврологических проявлений. На второй стадии неврологические проявления ярко-выражены. Дисциркуляторная энцефалопатия является самой распространенной среди хронических нарушений мозгового кровообращения. Она подразделятся на три основных стадии:
- Первая стадия является умеренно выраженной, отличается рассеянной симптоматикой. Пациент может жаловаться на кратковременные головные боли, периодически страдать расстройствами сна и повышенной раздражительностью.
- Вторая стадия более выражена, на ней происходит формирование клинических проявлений. У человека часто происходят скачки артериального давления, потеря в пространстве и нарушение когнитивных функций. Как правило, на этой стадии болезнь диагностируют чаще всего.
- Третья стадия – ярко-выражена, при ней в организме происходят необратимые изменения. Появляются серьезные нарушения памяти и мозгового кровообращения в целом. В редких клинических ситуациях отмечаются осложнения в виде инсультов (при отсутствии своевременного обращения к врачу).
Стеноз сосудов
Атеросклероз
Сахарный диабет
Язва
4577 12 Августа
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Стенозы сосудов: причины появления, симптомы, диагностика и способы лечения.
Определение
Стенозы сосудов (греч. στενός — «узкий, тесный») – это частичное или полное стойкое сужение просвета сосудов с ограничением или полным прекращением кровотока.
Причины появления стенозов сосудов
В зависимости от того, какие сосуды поражены, различают стеноз артериальных сосудов (аорты, артерий, артериол) и стеноз венозных сосудов (верхней полой вены, нижней полой вены, вен, венул).
Стеноз сосудов может быть как врожденным, так и приобретенным.
Основной причиной приобретенного стеноза аорты, артерий нижних конечностей, коронарных артерий сердца является атеросклероз — системное обменное заболевание с преимущественным поражением сосудистой стенки. Степень сужения артерии и его протяженность может быть различной. При повышении артериального давления склерозированный внутренний слой сосуда (эндотелий) легко повреждается, в результате активизируется процесс свертывания крови и формируется тромб.
Закупорка сосуда может приводить к ишемии или некрозу ткани или органа.
К факторам риска развития атеросклероза относятся:
- мужской пол;
- пожилой возраст;
- курение;
- дислипидемия (нарушение нормального соотношения липидов крови);
- сахарный диабет,
- артериальная гипертензия,
- повышение гомоцистеина крови;
- повышенный уровень С-реактивного белка (СРБ);
- повышенная вязкость крови и гиперкоагуляционные состояния;
- хроническая почечная недостаточность.
Еще одним заболеванием, приводящим к стенозу артерий, является облитерирующий эндартериит (спонтанная гангрена) – хроническое заболевание периферических кровеносных сосудов (главным образом поражаются артерии стоп и голеней). Болеют преимущественно мужчины в возрасте до 25-40 лет. В группе риска – курильщики, а также люди, пересшие обморожение ног.
Диабетическая ангиопатия, характеризующаяся поражением как мелких сосудов, так и артерий крупного и среднего калибра, развивается у больных сахарным диабетом. При диабетических макроангиопатиях, когда поражаются крупные кровеносные сосуды, в стенке магистральных сосудов обнаруживают изменения, характерные для облитерирующего атеросклероза. При микроангиопатиях, когда поражаются мелкие кровеносные сосуды, возникает утолщение стенки сосудов микроциркуляторного русла (артериол, капилляров, венул), что приводит к сужению просвета и ухудшению кровоснабжения органов и тканей.
Коарктация аорты (врожденное сегментарное сужение части аорты, препятствующее кровотоку) возникает в результате неправильного слияния аортальных дуг в эмбриональном периоде. Протяженность сужения обычно составляет 1-2 см. Восходящая аорта и ветви дуги аорты расширяются, значительно увеличивается их диаметр, а стенки артерий, участвующих в коллатеральном кровообращении, истончаются. Формируются два режима кровообращения в большом круге: до места препятствия кровотоку имеется артериальная гипертензия, а дистальнее (или ниже) – гипотензия.
Стеноз вен чаще всего возникает вследствие прямого повреждения сосудистой стенки во время введения катетера и затем усугубляется постоянным присутствием инородного тела и механическим раздражением. В стенке сосуда наблюдается воспаление и активация свертывающей системы крови. Эти изменения приводят к пролиферации (размножению) гладких мышечных клеток, утолщению стенки вены, образованию микротромбов.
Таким образом, факторами риска развития стеноза центральных вен являются: применение центрального венозного катетера, инфекции, связанные с установкой катетера, сопутствующие заболевания.
Системные васкулиты, опухолевые заболевания и другие причины стенозов сосудов выявляются значительно реже.
Классификация заболевания
По типу кровеносных сосудов:
- стеноз артерий;
- стеноз вен.
По причине возникновения:
- врожденные;
- приобретенные.
По локализации:
- Стенозы артерий нижних конечностей.
- Стенозы каротидных (сонных) и мозговых артерий.
- Стенозы артерий внутренних органов:
- почечных артерий,
- мезентериальных артерий др.
- Стеноз аорты.
- Стенозы коронарных сосудов.
По калибру поражения:
- стеноз крупных сосудов (аорты и ее ветвей);
- стеноз сосудов среднего диаметра;
- стеноз мелких сосудов (артериол и капилляров).
Симптомы стенозов сосудов
Поражение сосудов головного мозга является одной из главных причин смертности и инвалидизации населения. 2/3 ишемических инсультов связаны с сужением и деформацией сонных артерий.
Риск развития ишемического инсульта напрямую связан со степенью сужения просвета артерии.
Окклюзия (закрытие) внутренней сонной артерии приводит к развитию инсульта в 40% случаев.
Поражения сосудов головного мозга могут протекать в нескольких формах:
- Бессимптомная форма характеризуется отсутствием очаговой и общемозговой неврологической симптоматики (нарушение сознания, головная боль, рвота, замедление пульса).
- Дисциркуляторная энцефалопатия характеризуется преобладанием общемозговой симптоматики, очаговая неврологическая симптоматика отсутствует или проявляется в очень сглаженной форме.
- Транзиторные ишемические атаки проявляются в виде преходящих нарушений мозгового кровообращения по ишемическому типу и сопровождаются появлением очаговой неврологической симптоматики, проходящей в течение 24 часов.
- Последствия малого инсульта — острое нарушение мозгового кровообращения по ишемическому типу с развитием неврологической симптоматики, которая практически полностью регрессирует в течение месяца в результате консервативной терапии.
- Последствия завершенного инсульта — острое нарушение мозгового кровообращения по ишемическому типу, сопровождающееся развитием стойкой очаговой неврологической и общемозговой симптоматики.
- Ишемический инсульт — повреждение ткани мозга с нарушением его функций вследствие затруднения или прекращения поступления крови.
Атерослеротическое поражение коронарных артерий сердца проявляется стенокардитической болью, но иногда может восприниматься пациентом как дискомфорт, чувство тяжести, сжатия, стеснения, распирания, жжения или нехватки воздуха. Чаще всего боль локализуется за грудиной или по левому краю грудины, может иррадиировать (отдавать) в шею, нижнюю челюсть, зубы, межлопаточное пространство, реже – в локтевые или лучезапястные суставы, сосцевидные отростки. Продолжается боль при стенокардии обычно от 1 до 15 мин. Возникает при значимой физической или эмоциональной нагрузке. После приема нитроглицерина или прекращения нагрузки боль купируется.
При прогрессировании стенокардии приступ может возникать при минимальной нагрузке, а затем и в условиях покоя.
Основным признаком стеноза почечной артерии является стойкое повышение артериального давления, плохо поддающееся медикаментозной терапии. Примерно 90% случаев стеноза почечной артерии вызваны атеросклерозом, в 10% случаев стеноз возникает из-за фибромускулярной дисплазии — группы заболеваний, при которых поражаются стенки артериального сосуда.
При стенозе почечной артерии уменьшается кровоснабжение тканей почек, активируются гормональные факторы (ренин-ангиотензин-альдостероновая система), регулирующие объем крови и кровяное давление, ускоряется развитие хронической болезни почек.
Стенозирующее поражение сосудов, кровоснабжающих органы брюшной полости (мезентериальных артерий), чаще наблюдается у людей среднего и пожилого возраста и проявляется синдромом хронической абдоминальной ишемии, поэтому основной жалобой пациентов является боль, которая появляется через 20-25 мин. после приема пищи, продолжается 1-2 часа и обычно стихает самостоятельно. Боль может локализоваться в эпигастральной области, непосредственно под мечевидным отростком, и иррадиировать в правое подреберье или же распространяться от околопупочной области по всему животу. Некоторые пациенты отмечают чувство постоянной тяжести в животе, редко наблюдается рвота.
Другими симптомом хронической абдоминальной ишемии являются дисфункция кишечника, выражающаяся нарушениями его моторной, секреторной, абсорбционной функций, и прогрессирующее похудание.
Облитерирующий атеросклероз аорты и магистральных артерий нижних конечностей чаще встречается у мужчин старше 40 лет и лишает их трудоспособности. Процесс может локализоваться в крупных сосудах (аорте, подвздошных артериях) или артериях среднего калибра (бедренных, подколенных).
Небольшое атеросклеротическое поражение артерий нижних конечностей может клинически не проявляться. При продолжающемся сужении сосудов возникает перемежающаяся хромота, которая проявляется дискомфортом или болью в мышцах нижней конечности при физической нагрузке. Поражение терминального отдела аорты, подвздошных артерий может вызывать боль в ягодицах, бедре, икре. Для нарушения проходимости бедренно-подколенного сегмента характерна боль в икре. Окклюзии артерий голени обычно вызывают боль в икре, стопе, отсутствие или снижение в них кожной чувствительности.
При облитерирующем эндартериите наблюдаются трофические расстройства (трещины, сухость кожи, ломкость ногтей, язвы), перемежающаяся хромота, боль в ноге, некроз и гангрена конечности.
При генерализованной форме облитерирующего эндартериита или атеросклероза поражаются не только сосуды конечностей, но висцеральные ветви брюшной аорты, ветви дуги аорты, церебральные и коронарные артерии.
Клиническая картина диабетической макроангиопатии складывается из клинической картины микроангиопатии и атеросклероза магистральных сосудов, но характеризуется более тяжелым и прогрессирующим течением, нередко заканчивается гангреной.
Клиническая картина диабетической микроангиопатии нижних конечностей сходна с клиникой при облитерирующем эндартериите.
При коарктации аорты симптомы зависят от тяжести заболевания. В случае значительного сужения аорты родители новорожденного обращают внимание на бледность кожи, потливость, затрудненное дыхание ребенка. У детей старшего возраста и у взрослых симптомы, как правило, стертые: повышенное давление, головная боль, похолодание конечностей, кровотечение из носа.
Стеноз центральных вен клинически проявляется отеками конечностей, болью в них и трофическими изменениями (цианозом, истончением кожи, трещинами, язвами и др.).
Диагностика стенозов сосудов
Диагностика заболевания основана на анализе жалоб пациента, данных истории болезни, клинической картины, данных лабораторных и инструментальных методов исследования.
Для уточнения причины стеноза сосудов могут быть рекомендованы:
- клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Причины возникновения патологии
Сосудистые заболевания головного мозга могут возникать по ряду причин. Как правило, к появлению патологии приводят сразу несколько причин. К наиболее распространенным относятся:
● генетическая предрасположенность;
● сужение и уплотнение внутримозговых артерий (при гипертонической болезни);
● множественные очаговые и/или диффузные поражения мозга;
● продолжительные соматические заболевания будущей матери (и во время беременности);
● атеросклероз сосудов головного мозга;
● ревматические поражения;
● нарушения в работе органов дыхательной системы (к примеру, отек легких);
● злоупотребление алкогольной и табачной продукцией во время беременности;
● нарушения процессов обмена;
● повышение вязкости крови;
● переломы костей черепной коробки;
● нарушение ритма сердца (при мерцательной аритмии нарушается гемодинамика крови);
● серьезные отклонения со стороны нервной системы (повышенная тревожность, хронический стресс);
● серьезные отклонения со стороны эндокринной системы (сахарный диабет, ожирение);
● развитие внутриутробных инфекций;
● сложные долгие роды (с травмами);
● гипертоническая болезнь;
● гиперхолестеринемия;
● различные аномалии сердечно-сосудистой системы (к примеру, гипоплазия мозговых сосудов, пролапс митрального клапана).
Симптомы ишемического инсульта
Практически никогда инфаркт мозга не проходит бессимптомно. Вы могли уже столкнуться с активно распространяемыми памятками по своевременному распознаванию инсульта: ведь очень важно вызвать скорую и оказать больному медицинскую помощь как можно раньше – чем раньше оказана помощь, тем меньше поражение мозга.
Основными симптомами ишемического инсульта являются:
- головокружение,
- потеря ориентации в пространстве,
- рвота,
- судороги,
- нарушение координации, речи, зрения, письма, чтения, глотания,
- отсутствие возможности пошевелить отдельными конечностями и/или выполнения простых манипуляций вроде поднятия двух рук одновременно, чистки зубов или перелистывания листов книги.
Симптомы чрезвычайно разнообразны. Зависят они в первую очередь от того, какой именно участок мозга был лишен кровоснабжения – тогда нарушится именно та функция, за которую этот участок отвечает.
Одновременно все симптомы не проявляются, вы можете заметить какой-то один или несколько – и это веский повод незамедлительно вызвать скорую помощь.
Группа риска
В группу риска входят люди с инфекционными патологиями в период новорожденности. Значительно повышается вероятность развития сосудистых заболеваний головного мозга при гемолитической анемии, оперативном вмешательстве и травмах головы. Неправильный образ жизни матери (злоупотребление алкогольной и табачной продукцией), также, может негативно сказаться на состоянии головного мозга ребенка. Отягощенная наследственность по сердечно-сосудистым патологиям (к примеру, инфаркт миокарда или артериальная гипертензия у ближайших родственников) повышает риск развития сосудистых заболеваний головного мозга в два раза.
Что такое
Инсульт – это резкое нарушение нормального кровоснабжения мозга. По природе нарушений различаются два основных вида инсульта: ишемический (его часто называют инфаркт мозга) и гемморагический (включая субарахноидальное кровоизлияние).
В этой статье речь пойдет об ишемическом инсульте, который встречается в 4 раза чаще, чем гемморагический. Слово «ишемический» буквально говорит о том, что кровь не поступает в достаточном объеме в тот или иной орган — при таком инсульте кровь не поступает в мозг из-за закупорки или сильного сужения основных артерий. Как следствие отмирают клетки тканей мозга.
Диагностика патологии
При появлении выше описанных симптомов рекомендуется незамедлительно обратиться к врачу-кардиологу или неврологу. На первичном осмотре специалист занимается сбором анамнез жизни больного, подробно расспрашивает о его жалобах (насколько давно и при каких обстоятельствах они появились), о заболеваниях сердечно-сосудистой системы ближайших родственников. На основании этих данных назначают дальнейшее обследование.
Для диагностики сосудистых заболеваний головного мозга прибегают к лабораторной и инструментальной диагностики. В первую очередь пациенту назначают общий и биохимический анализ крови, чтобы определить уровень холестеринов, глюкозы, триглицеридов, липопротеидов и протромбиновый индекс (ПТИ). Эти вещества оказывают воздействие на функционирование сердца и сосудов. Биохимические показатели очень важны при установке диагноза. Повышенный уровень лейкоцитов указывает на наличие воспалительного процесса организма. Среди инструментальных способов диагностики особым спросом пользуются следующие:
● электрокардиография (ЭКГ). Эта простая методика, не требующая дополнительной подготовки. Сущность ЭКГ заключается в регистрации электрических потенциалов сердца, за счет чего удается обнаружить изменение ритма, электролитную недостаточность и другие начальные признаки сердечно-сосудистых патологий;
● ультразвуковая допплерография сосудов шеи и головного мозга (УЗДГ). Это современный высокоинформативный метод диагностики. Его используют для определения поражений артерий, он указывает на недостаточность кровоснабжения мозга. С его помощью удается оценить кровоток в сосудах шеи и головы;
● дуплексное сканирование сосудов. Благодаря цветному контрастированию потоков при дуплексном сканировании удается более четко разграничить движущиеся и неподвижные объекты (кровь и сосуды, соответственно);
● ультразвуковое исследование сердца (УЗИ). Эта методика дает возможность визуально просмотреть сокращения сердечной мышцы, оценить состояние ее клапанов, диагностировать сердечную недостаточность;
● эхокардиография (ЭхоКГ). Иногда специалисты в дополнение к ЭКГ назначают ЭхоКГ. Это высокоточный метод обследования, с его помощью удается оценить состояние и определить размеры клапанов;
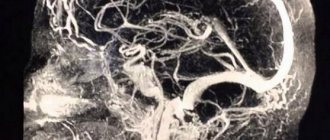
магнитно-резонансная томография сосудов (МРТ). Это полностью безопасная для организма методика (облучение отсутствует), она показывает просвет и проходимость крупных сосудов, дает возможность обнаружить аномалии развития сосудов.
3.Симптомы и диагностика
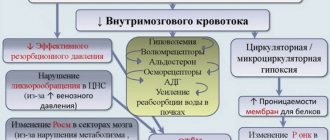
Клиническая картина при закупорке питающих мозг кровеносных сосудов может варьировать в очень широких пределах.
Симптоматика зависит, прежде всего, от локализации и масштабов участка ишемии. Ранними предвестниками могут становиться частые головокружения и головные боли, снижение памяти и интеллектуальной продуктивности, предобморочные состояния и внезапные кратковременные обмороки (синкопы), ложные тактильные ощущения (парестезии).
При более выраженной патологии присоединяются онемения, частичные параличи, те или иные нарушения речи (расстройства артикуляции, неспособность к быстрой актуализации нужных слов, оскудение лексикона), различные дисфункции в сфере распознавания, координации движений и пространственной ориентации, мелкой моторики (в частности, письма), эмоционального реагирования, поведения, физиологических процессов и мн.др.
При ОНМК та же очаговая симптоматика развивается, по определению, остро, катастрофично; в отличие от нарушений мозговой деятельности при транзиторных атаках или кризах, такая симптоматика является стойкой.
Диагностика при предполагаемой тромбоэмболии включает обязательную консультацию невропатолога, а также, по показаниям, ряда смежных специалистов (кардиолога, нейрохирурга и т.д.). Наиболее информативными из инструментальных методов исследования является рентген-контрастная мультиспиральная компьютерная томография (МСКТ в ангиографическом режиме), допплерография (ультразвуковая оценка проходимости магистральных сосудов), МРТ-ангиография.
О нашей клинике м. Чистые пруды Страница Мединтерком!
Профилактика сосудистых заболеваний головного мозга
Сосудистые заболевания головного мозга проще предотвратить, чем вылечить. Для этого специалисты рекомендуют вести здоровый образ жизни: заниматься умеренными видами спорта, выпивать в день около 1-1,5 л воды (во избежание обезвоживания), правильно питаться, соблюдая диету. Диета подразумевает ограничение поваренной соли и продуктов, содержащих большое количество животных жиров (к примеру, сметаны и жирных сортов мяса). В ежедневном рационе должны преобладать свежие овощи и фрукты. Режим питания рекомендуется дробный (4-5 приемов пищи в день).
Прием спиртосодержащих напитков стоит свести к минимуму (или полностью отказаться). Эмоциональная составляющая – залог крепкого здоровья, поэтому нельзя подвергаться стрессовым ситуациям. Сон должен быть полноценным (спать в сутки требуется не менее 7 часов). Умеренные физические нагрузки должны быть регулярными, они значительно улучшают состояние организма. К ним относятся: плавание, йога, пилатес, езда на велосипеде.
Занятия спортом и правильное питание позволяют избежать появление избыточного веса, при этом они тренируют сердечно-сосудистую систему. Не менее 1 раза в год требуется проходить исследование состояния мозгового кровообращения (особенно для тех, кто находится в группе риска). Это позволит своевременно обнаружить патологию.
С целью профилактики прогрессирования мультиинфарктных состояний пациентам назначают комбинированную терапию (антиагрегантную и антикоагулянтную). Наиболее подходящие антикоагулянты подбирают в зависимости от показателей свертываемости крови. При любых появившихся признаках кровотечения важно своевременно обратиться к специалисту.
Сосудистые заболевания головного мозга часто сопровождаются головокружениями. Для их профилактики врачи выписывают препараты, которые оказывают влияние на вегетативную нервную систему. Для профилактики нарушений когнитивных функций (ухудшения памяти, повышенной невнимательности) назначают препараты, улучшающие вещественный обмен. При наличии двигательных нарушениях полезна лечебная гимнастика, физиотерапия, массаж и другие способы восстановительной терапии.
Факты о мозге
- Средняя масса головного мозга составляет 1300-1400 граммов. То есть, имея массу не более 2% от всего тела, он потребляет четверть всей энергии.
- Мозг на 60% состоит из жира.
- Не имеет болевых рецепторов. Поэтому, когда нейрорхирурги проводят операции, они вводят обезболивающее только в кожу головы
- От больших доз алкоголя мозг теряет способность создавать воспоминания. Поэтому, когда в человеке большая доза спиртного, он не запоминает происходящие события.
- Мозгу зачастую без разницы, делаете вы что-то на самом деле или в красках представляете это. Если вы нарисуете в воображении опасную и экстремальную ситуацию, то ваш пульс сразу повысится. Эта особенность нашей психики давно известна спортсменам. Многие из них перед соревнованиями занимаются визуализацией: они представляют себе всевозможные ситуации, которые могут с ними произойти во время турниров. Результаты исследований доказали, что такой метод улучшает результаты спортсменов, поскольку подготавливает их мышцы и тело.
- Существует феномен, известный как фантомные боли. Например, когда человеку ампутируют ногу, то он все равно испытывает в ней боль. Это происходит потому, что в мозге остались нервные окончания, которые отвечают за восприятие боли в этой ноге.
Выявленные изменения
Изменения, которые были выявлены в процессе исследования, могут свидетельствовать о наличии тех или иных заболеваний. УЗДГ МАГ (расшифровка была приведена выше) может показать наличие признаков заболеваний, с которыми стоит ознакомиться.
Атеросклероз
Характеризуется наличием атеросклеротических бляшек (холестериновых), которые приводят к закупорке сосудов или существенному сужению их просвета. В зависимости от степени поражения сосудов, может назначаться медикаментозное или хирургическое лечение.
Темпоральный артериит
Встречается исключительно у лиц старше 50 лет. Характеризуется такая болезнь гранулематозным гигантоклеточным воспалением, которое затрагивает не транскраниальные, а экстракраниальные ветви височной и сонной артерий.
Сахарный диабет
При сахарном диабете расшифровка УЗДГ МАГ
покажет отложение солей кальция на мелких артериях. Иначе такое проявление называется «кальцифицирующим склерозом Менкеберга».
Гипоплазия
Представляет собой самую частую патологию, касающуюся позвоночной артерии. Редуцирование диаметра артерии будет меньшим, чем два миллиметра, проявляются также характерные отклонения в кривой потока.
Принципы лечения
Схема терапии подбирается индивидуально и зависит от конкретного диагноза. Большинство проблем с сосудами можно вылечить медикаментами, без необходимости оперативного вмешательства. Всем пациентам, вне зависимости от типа сосудистых нарушений, также дают рекомендации по поводу правильного питания и других аспектов жизни.
Питание и образ жизни
Жирная пища, вредные привычки, малоподвижный образ жизни и лишний вес – это основные факторы, которые запускают патологические процессы в сосудах. Лечение медикаментами не будет эффективным, если не соблюдать простые правила:
- полностью исключить из рациона жареные и жирные блюда, соленую пищу и сладости в большом количестве;
- отказаться от вредных привычек: курения и алкоголя;
- уделять внимание простым физическим нагрузкам, подойдут в том числе прогулки на свежем воздухе;
- нормализовать режим сна и бодрствования – организм нуждается не менее, чем в 8 часах сна ежедневно;
- избегать стрессов.
Диета и нормированные физические нагрузки позволят постепенно избавиться от избыточного веса без стресса для организма. Лишние килограммы также являются одной из основных причин заболеваний сердца и сосудов.
ВАЖНО! Упражнения для поддержания мышц в тонусе следует обсудить с лечащим врачом. Так, при варикозном расширении вен разрешаются занятия спортом при условии использования эластичного бинта либо бандажа. Пороки сердца являются противопоказанием к интенсивным нагрузкам, но шаговые прогулки разрешены.
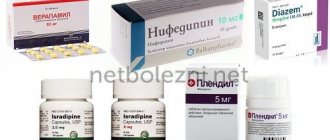
Медикаменты
Лекарственные средства назначаются индивидуально. Пациентам часто приходится принимать одновременно несколько препаратов, которые относятся к разным фармакологическим группам. Для нормализации артериального давления необходимы лекарства для его контроля, при варикозе – венотоники, при повышении уровня холестерина – гиполипидемические медикаменты. Для контроля их эффективности необходимо периодически проходить плановые обследования и следить за показателями крови.
Хирургическое вмешательство
Чаще всего хирургическое лечение необходимо при тромбозах. Операция назначается при наличии риска отрыва тромба либо в случае полной закупорки сосуда с образованием карманов. Она проводится путем резекции участка артерии либо вены, который содержит кровяной сгусток. Современная медицина также предлагает менее инвазивные методики. Они заключаются в установке шунта для обеспечения нормального кровоснабжения тканей.
Лечение проблем с сосудами проводится после полной диагностики их состояния. Следует понимать, что рекомендаций врача следует придерживаться в течение всей жизни. Несоблюдение простых правил может привести к обострению болезни в том числе после успешного медикаментозного либо хирургического лечения.