Давно известно, что внутренние биологические часы человека регулируют сон и работу всех систем организма. Они синхронизируют с циклом «свет-темнота» и регулируются специальным белком, который накапливается ночью и расходуется днем. При сдвиге фазы биологических ритмов, человек становится заложником нарушения циркадных ритмов. Испытывает постоянную потребность в получении дозы сна днем и плохо спит ночью. Такое состояние приводит к трудностям существования в нормальном жизненном темпе, снижению концентрации внимания, и нуждается в срочном лечении у сомнолога.
Что такое циркадный ритм
Практически каждая клетка человеческого организма задействована в биологических процессах, циклично повторяющихся в течение суток. Под воздействием специальных белков происходит своевременная активация синтеза гормонов для засыпания, повышение кровяного давления для пробуждения. Доказано, что от циркадных ритмов зависит аппетит и активность головного мозга.
На интенсивность биологических процессов влияет продолжительность дневного света и темноты. Информацию о смене дня и ночи обрабатывает специальный участок головного мозга, получая сигнал через сетчатку глаза. Сегодня известно, что за биоритмы отвечают не только внешние факторы. В организме присутствует участок ДНК, который контролирует биологические часы человека.
Циркадная система индивидуальна – время засыпания и пробуждения у каждого свое. При сбое «генетических часов» организм подстраивается под новые условия. В результате возникают нарушения, при которых возникает расстройство сна, ухудшение самочувствия и высокий риск развития болезней.
Синхронизация молекулярных часов мышечных клеток сердца с обменом липидов
Мы уже говорили о том, как важна синхронизация ритмов сердца с циклами других физиологических систем организма. Не менее важно отметить, что некоторые внутренние циклы способны навязывать свой ритм сердечным часам. Одним из таких циклов-задатчиков является суточный ритм циркуляции жирных кислот и уровня липидов, жестко связанный с циркадианным. Жирные кислоты — преимущественное «сердечное топливо»: они на 70% утилизируются сердцем. При избытке жирных кислот сократительная функция сердца подавляется, и сердце отвечает на эти изменения внутренней среды активацией как оксидативного (митохондриального), так и неоксидативного метаболизма. Таким образом сердце уменьшает клеточную токсичность, вызванную нагрузкой жирными кислотами. И этот процесс также связан с суточными ритмами экспрессии генов.
Американская исследовательница Молли Брэй исследовала гены циркадианных часов с помощью метода микрочипов ДНК. Ей удалось выявить 548 генов, регулирующих часы в кардиомиоцитах предсердия, и 176 генов, связанных с циркадианным ритмом мышечных клеток желудочка сердца. Среди них были гены, вовлеченные в липогенез, и белки, связывающие липиды; все они демонстрировали суточную экспрессию [8].
Как проявляется сбой биоритмов
Основным симптомом циркадных нарушений является неспособность человека заснуть или проснуться в определенное время. Недосып приводит:
- к невнимательности;
- повышенной дневной сонливости;
- отсутствию ясности мышления;
- сложности при выполнении привычных действий в течение дня;
- раздражительности, агрессии;
- хронической усталости, подавленности.
Нарушения сна сопровождаются приступами тошноты и общим недомоганием. Сбой биологических ритмов грозит ухудшением работы сердца, появлением метаболических расстройств.
Очень часто, чтобы не спать или, наоборот, уснуть, больные бесконтрольно употребляют снотворные препараты, алкоголь. Но такое поведение только усугубляет ситуацию. При появлении подобных признаков, не нужно пытаться справиться с проблемой самостоятельно, правильно обратиться к специалисту в клинику медицины сна.
Лечение
Проводится терапия основного патологического процесса. Нормализовать циркадный индекс специально не следует. Да и возможности такой нет. Нужно повысить сократительную способность.
Лечение в основном консервативное, с применением медикаментов для купирования симптомов и борьбы с этиологическим фактором. Обе задачи решаются сразу.
Какие препараты назначают:
- Антиаритмические. Амиодарон или Хинидин. Для восстановления нормальной ЧСС и интервалов между сокращениями. Используется короткими курсами, на постоянной основе не применяется ввиду значительной опасности и массы побочных эффектов.
- Противогипертензивные. По мере необходимости. Ингибиторы АПФ, антагонисты кальция, средства центрального действия, диуретики с мягким, сберегающим калий эффектом. Наименования подбираются врачом. При неграмотной терапии возможно стремительное развитие сердечной недостаточности и смерть больного в краткосрочной перспективе.
- Бета-блокаторы. Помогают снизить артериальное давления и купировать тахикардию. Учащение тоже встречается, но реже. При нарушении нормальной работы сердца по типу брадикардии не назначаются никогда.
- Сердечные гликозиды. Если нет явлений коронарной недостаточности, ишемии кардиальных структур.
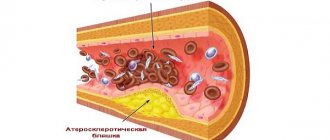
По необходимости также показаны статины для растворения холестериновых бляшек, устранения избытка липидов низкой плотности. Антиагреганты, специальные средства для нормализации реологических свойств крови, предотвращения образования тромбов.
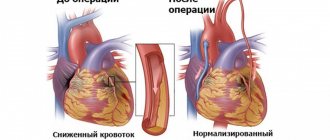
Операция назначается в крайних случаях, строго по показаниям. Таковыми считаются пороки развития сердца. Врожденные и приобретенные. Аортального, митрального, трикуспидального клапанов, самих сосудов, при формировании аневризм и прочих состояний.
Вплоть до деструкции камер, для проведения протезирования или механического расширения артерий (стентирования, баллонирования), создания обходных путей кровотока (шунтирования).
Возможна радиочастотная абляция при блокадах проводящей системы (прижигания избыточно активной области).
Вопрос выбора оптимального направления терапии решается на усмотрение врача. На всю оставшуюся жизнь пациенту показано ограничивать себя. Но это разумные рамки, которые не принесут большого дискомфорта.
Отказ от курения, спиртного, никаких наркотиков, противовоспалительных без назначения врача, меньше жирного и жареного в рационе. Полноценный сон и хотя бы минимальная физическая активность.
Этого вполне достаточно. Не высокая цена за здоровье, а возможно и жизнь.
Виды нарушений
Существует несколько типов расстройств:
| Разновидность | Особенности |
| Синдром смены часового пояса (jet lag) | Появляется при быстром перемещении через 2 и более часовых пояса. По наблюдениям сомнологов, перенос человека в более раннее время переносится хуже, чем на несколько часов вперед. |
| Расстройство, связанное с изменением графика работы | Вынужденное изменение режима дня приводит к сбою циркадного ритма. |
| Синдром фазовой задержки сна | При данном нарушении больные регулярно засыпают и просыпаются в поздние часы, наблюдается устойчивый сдвиг фазы сна. |
| Фазовое опережение сна | Так называется состояние, когда биологические часы «спешат». Человек рано ложится спать и также рано встает, но изменить режим бодрствования самостоятельно не может. |
| Режим не суточного цикла сна-бодрствования | Характеризуется ежедневным изменением цикла на 1-2 часа, наблюдается у слепых людей. |
Периферические часы в мышечных клетках сосудов
Клетки гладкой мускулатуры кровеносных сосудов — миоциты — также имеют собственные периферические часы. Такишиге Куньеда исследовал циркадианную систему в миоцитах стареющих сосудов. Он обнаружил, что в этих клетках потеря циркадной ритмичности связана с укорочением теломер. Введение теломераз предотвращало проблемы с экспрессией часовых генов. Эти исследования показывают, что регуляция теломеразами может стать одним из способов терапии нарушений циркадных ритмов, связанных с возрастом [11].
Причины расстройства циркадных ритмов
Смещение ритма биологических часов по отношению к циклу «свет-темнота» провоцируют внутренние и внешние факторы. К последним относят:
- перемещение через несколько часовых поясов (авиаперелет с запада на восток);
- постоянная работа с нерегулярным графиком работы;
- отсутствие режима, когда человек засыпает и просыпается в разное время;
- длительный постельный режим;
- тотальное нарушение зрения;
- прием медикаментов.
Расстройства сна часто наблюдаются у больных, находящихся в стационаре при наличии частых периодов бодрствования в ночное время.
Патологические причины сбоя работы циркадной системы:
- повреждение головного мозга после травм, инсульта;
- болезнь Альцгеймера, Паркинсона;
- энцефалит, менингит;
- мутация циркадного часового гена CRY 1;
- возрастные изменения.
Большую роль играет наследственная предрасположенность, когда индивидуальные «генетические часы» человека «спешат» или «отстают».
Периферические часы в клетках эндотелия
Несколько групп ученых продемонстрировали роль часовых генов в функции эндотелия — ткани, выстилающей внутреннюю поверхность кровеносных сосудов и сердца. Они выяснили, что у мышей с мутацией в часовом гене Per 2 не расслабляются сосуды в ответ на воздействие главного релаксирующего нейромедитора — ацетилхолина. Кроме этого очень неприятного нарушения функции, в крови мышек выявляется очень высокая концентрация веществ, стимулирующих сжатие сосудов, что чревато возникновением артериальной гипертонии [9].
Но на этом проблемы со здоровьем у несчастных мышек не заканчивались. Исследователь Чао Ванг показал, что если в клетках эндотелия есть мутация гена Per 2, то кровеносные сосуды быстро стареют, плохо восстанавливаются после повреждений, а у самих грызунов сильно уменьшается продолжительность жизни [10].
Как лечат циркадианные расстройства
Сомнологи нашего центра обладают большим опытом коррекции циркадных ритмов, в том числе ведения нестандартных случаев течения болезни. Перечень терапевтических мероприятий в большинстве случаев индивидуален.
В базовую терапию входит:
- Фототерапия солнечным светом. Это не всегда связано с пребыванием на солнце, для коррекции циркадной системы используют и лампы дневного света. В период, когда необходимо бодрствовать, эксперты рекомендуют находиться при ярком свете. Перед засыпанием тщательно затемнять комнату, завешивая окна плотными шторами, надевая перед сном очки с темными линзами.
- Настроить внутренние биологические часы помогает регулярное выполнение комплекса несложных физических упражнений.
- На синхронизацию биоритмов с суточным периодом влияет прием пищи. Поэтому важно наладить правильный режим питания. Большую часть рациона рекомендуют употреблять в утреннее и дневное время. В вечерний период объем порции сокращают.
- Если после изменений в поведении симптомы расстройства циркадианных ритмов сохранены, сомнолог назначает медикаментозную терапию. Эффективную дозировку, кратность и длительность применения препарата определяет врач с учетом сопутствующих заболеваний.
Во время устранения циркадных нарушений пациенты Юг-клиники находятся под чутким наблюдением грамотного специалиста, который своевременно оценивает изменения и при необходимости корректирует назначения.
Разновидности аритмий
Большинство людей под аритмией подразумевает беспорядочные сокращения сердечной мышцы («сердце бьется, как захочет»). Однако это не совсем так. Врач этот термин использует при любом нарушении сердечной деятельности (урежение или учащение пульса), поэтому виды аритмий можно представить следующим образом:
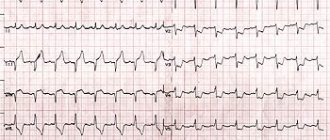
- Синусовая аритмия, которая может быть связана с циклами дыхательной деятельности (учащение ритма на вдохе и урежение его на выдохе) или возникать независимо от дыхания, но указывать на какую-то сердечно-сосудистую патологию (ИБС в пожилом возрасте) или быть следствием вегетативной дисфункции, например, у подростков. Этот вид аритмии безобиден и специальных лечебных мероприятий не требует. На ЭКГ отмечается разница между сердечными циклами (> 0,05 с).
- Синусовая тахикардия устанавливается в виде диагноза, если частота сердечного ритма превышает 90 уд/мин, разумеется, без видимых на то причин (бег, физические упражнения, волнение). Обычно при такой тахикардии ЧСС не превышает 160 ударов в минуту в спокойных условиях и лишь при интенсивной нагрузке может доходить до 200 ударов. Вызывают ее многие факторы, связанные с патологическими процессами в организме, поэтому и лечение такой тахикардии направлено на основную болезнь.
- Синусовую брадикардию характеризует правильный, но замедленный синусовый ритм (менее 60 уд/мин), связанный с понижением автоматизма синусового узла и возникающий в результате чрезмерных физических нагрузок (у спортсменов-профессионалов), патологических изменений (не обязательно сердечно-сосудистых, например, язвенная болезнь), приема некоторых лекарственных препаратов (наперстянка, противоаритмические и гипотензивные средства). Терапия также направлена на ликвидацию причины, вызвавшую брадикардию, то есть, на основную болезнь.
- Экстрасистолия, возникающая при преждевременном возбуждении и сокращении какого-то одного отдела сердца или всех сразу, поэтому в зависимости от того, где, в каком месте образовался импульс, нарушивший нормальную последовательность сердечных сокращений, экстрасистолии делят на предсердные, желудочковые и вышедшие из атриовентрикулярного узла. Экстрасистолическая аритмия опасна, если она групповая, ранняя и частая, поскольку представляет угрозу для гемодинамики, а в результате может «перерасти» в желудочковую тахикардию или фибрилляцию желудочков, что будет иметь серьезные последствия. При инфаркте миокарда экстрасистолическая аритмия регистрируется в 100% случаев.
- Пароксизмальная суправентрикулярная (наджелудочковая) тахикардия, развивающаяся внезапно и также внезапно прекращающаяся, отличается правильной строгой ритмичностью, хотя частота сокращений может достигать 250 уд/мин. К таким тахикардиям относятся: предсердная тахикардия, АВ-узловая тахикардия и тахикардия при WPW-синдроме.
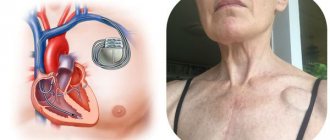
- Аритмии, связанные с нарушением проводимости (блокады) обычно хорошо регистрируются на ЭКГ, являются спутником и симптомом различной патологии и лечатся путем воздействия на основное заболевание. Блокады, дающие довольно часто (синоаурикулярная и атриовентрикулярная) брадикардию (40 ударов в минуту и ниже), считаются опасными для жизни и требуют установки кардиостимулятора, который компенсирует сердечную деятельность.
- Фибрилляция предсердий, по частоте возникновения следует сразу за экстрасистолией и держит 2 место по распространенности. Она характеризуется формированием возбуждения и сокращения только в отдельных участках (волокнах) предсердия, когда эти процессы отсутствуют в целом. Такое хаотичное и беспорядочное возбуждение отдельных волокон препятствует прохождению импульсов в атриовентрикулярный узел, а также в желудочки, до которых единичные импульсы все же добираются, вызывают там возбуждение, отвечающее беспорядочными сокращениями.
По частоте сердечного ритма различают 3 формы мерцательной аритмии:
- ЧСС менее 60 уд/мин – брадисистолическая;
- 60-100 уд/мин – нормосистолическая;
- Частота сердечных сокращений превышает 100 уд/мин – тахисистолическая.
На ЭКГ при МА зубец Р не регистрируется, потому что нет возбуждения предсердий, а определяются только предсердные волны f (частота 350-700 в минуту), которые отличаются нерегулярностью, различием формы и амплитуды, что придает электрокардиограмме своеобразный вид.
Причиной МА могут быть:
- Органическое поражение сердечной мышцы;
- Возрастные изменения (ишемическая болезнь сердца, часто в сочетании с артериальной гипертензией);
- У лиц молодого возраста: ревматизм, клапанные пороки (стеноз митрального клапана, аортальный порок);
- Нарушения функции щитовидной железы;
- Врожденная патология (пороки сердца);
- Острая и хроническая сердечная недостаточность;
- Инфаркт миокарда;
- Острое легочное сердце;
- Миокардит, перикардит;
- Кардиомиопатия.
Частота встречаемости трепетания предсердий (ТП) в 20-30 раз ниже, чем МА. Для него также характерны сокращения отдельных волокон, но меньшая частота предсердных волн (280-300 в минуту). На ЭКГ предсердные волны имеют большую амплитуду, чем при МА.
Интересно, что на одной ЭКГ можно видеть переход мерцания в трепетание и наоборот.
Причины возникновения трепетания предсердий аналогичны причинам формирования мерцания.
Симптомы мерцания и трепетания часто отсутствуют вообще, но иногда отмечаются некоторые клинические проявления, вызванные беспорядочной деятельностью сердца или симптомы основного заболевания, В общем, яркой клинической картины такая патология не дает.
Прогноз
Невозможно с точностью сказать, как будет меняться состояние человека, страдающего из-за нарушений циркадного индекса. Сложность лечения и время, необходимое на восстановление, зависит от диагноза. Также на срок терапии влияет стадия заболевания. Если оно обнаружено на раннем этапе развития и не успело дать значительных осложнений, возможно полное излечение.
Иногда нарушения ЦИ возникают из-за хронических патологий. Их симптомы можно купировать, значительно улучшив качество жизни больного. Однако может потребоваться систематический прием назначенных медикаментов. В отдельных случаях возможна внезапная остановка сердца. Признаком необратимых нарушений является показатель циркадного индекса ниже 110%. В этом случае препараты продлевают жизнь, но не гарантируют полного излечения или стабилизации состояния больного. Точные сроки может назвать только лечащий врач, основываясь на данных анализов. Существуют факторы, которые ухудшают исход при пониженном или повышенном ЦИ:
- наличие наследственных заболеваний;
- сопутствующие патологии, в частности эндокринные и неврологические;
- возраст старше 50 лет;
- необходимость операции, если человек ослаблен и может не перенести хирургическое вмешательство;
- отсутствие результатов от приема назначенных препаратов.
Перспективы дальнейших исследований
В связи с укреплением репутации показателя как эффективного маркера состояния восстановления и вероятного маркера болезни и травмы, дальнейшие исследования нужно направить на выяснения истинного потенциала ВСР. Это значит, что в будущих исследованиях нужно выяснить:
- взаимосвязь между ВСР и заболеваниями
- взаимосвязь между ВСР и травмой
- тренировка силы и мощности на основании ВСР
- срочное и хроническое влияние контроля ВСР на работоспособность
- надёжность ВСР для детей
- насколько точно ВСР отражает состояние восстановления в различных спортивных популяциях (спортсмены, тренирующие выносливость, силу/мощность, из групповых видов спорта) и различных других популяциях (мужчины, женщины, гериатрические и педиатрические).
Ключевые моменты
- ВСР отражает вариативность времени между ударами сердца.
- Низкие показатели ВСР связаны со многими видами заболеваний.
- ВСР коррелирует с состоянием восстановления.
- ВСР в покое не проявила способность надёжно отражать перенапряжение.
- Спортсмены с высокими показателями ВСР показывают лучшие результаты в тестах на выносливость.
- У спортсменов с высоким уровнем стресса сила увеличивается в меньшей степени.
- При тренировке на основе ВСР приросты работоспособности оказались выше, чем при предварительно спланированной программе.
- По ВСР удобно прогнозировать заболевания (например, верхних дыхательных путей и лёгочные инфекции).
- Возможно, ВСР прогнозирует риск травмы, но это свойство не подтверждено в исследованиях с участием людей.
- ВСР увеличивается путём улучшения зависимости время-давление в сердце.
- Такие технологии, как Polar, приложение ithleteTM и Omega Wave System, способны надёжно считывать ВСР.
- ВРС можно оценивать ультракороткой записью (одна минута) и в положениях стоя, сидя и лёжа на спине.
Оригинал:
https://www.scienceforsport.com/