Казалось бы, при чем здесь почки, если в нашем организме именно сердце выполняет роль насоса, прокачивающего кровь? Но поскольку давление – это производное работы трех взаимозависимых составляющих, сердца, сосудистого тонуса и почек, в процессе эволюции так сложилось, что функция регулятора давления досталась именно почкам. Иначе они не смогли бы выполнять фильтрацию поступающей в организм человека жидкости.
При нарушении этой функции давление падает, в кровь начинает поступать большое количество особого вещества – ренина, которое преобразуется в ангиотензин, обладающий способностью вызывать сужение сосудов и стимулировать продукцию гормона надпочечников альдостерона. Этот гормон способен задерживать в организме натрий и воду, уровень циркулирующей крови перестает соответствовать объему сосудистого русла, что и вызывает почечную гипертензию.
Причины патологии
Повышение давления, как правило, связано с окклюзией или стенозом почечной артерии. На фоне патологических процессов просвет сосуда сужается, что приводит к повышению АД. Причиной развития такого состояния могут быть пиелонефрит, гломерулонефрит, амилоидоз, гидронефроз, поликистоз почек.
Развитию болезни способствуют системные хронические заболевания: сахарный диабет, туберкулез, фибромышечная дисплазия. Состояние наблюдается при нефропатии у беременных.
Что это?
Симптомы и лечение почечного давления зависят от многих факторов. Даже молодые люди подвержены данной патологии. Выяснить причину и устранить саму болезнь может только врач, самостоятельно справиться с ситуацией не получится.
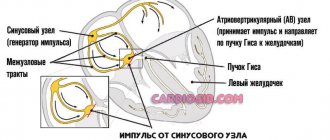
Артериальная гипертензия считается одним из самых частых недугов, но мало кто знает, что в возникновении болезни часто принимают участие почки. Сбои деятельности этого органа напрямую влияют на показатель кровяного давления. Медики называют данную болезнь «почечная гипертензия». Взаимосвязь почек и кровяного давления очень тесная. Работа почечного отдела заключается в том, чтобы регулировать уровень жидкости в организме, а также выводить из тела вредные и ядовитые вещества. Если почки плохо справляются со своей задачей, в кровеносной системе происходит повышение давления.
Кроме того, почечное давление может быть ниже нормы, что тоже свидетельствует о наличии патологии в данном участке тела. В этом случае уровень воды в организме ниже нормального показателя, наблюдается легкая степень обезвоживания.
Почечная гипертония не считается самостоятельным недугом. Это состояние развивается под воздействием определенных патологических факторов, которые разрушающе действуют на почки. Такая ситуация провоцирует сбой работы органа, в результате которого происходит снижение притока крови, задержка натрия и воды в почках, следствием чего становится отек. Накопление ионов натрия приводит к разбуханию сосудистых стенок, повышается их чувствительность.
По этой причине рецепторы органа активно вырабатывают фермент под названием ренин. После определенных патологических превращений, данное вещество оказывает воздействие на тонус сосудов, снижая их проходимость, что неизбежно приведет к повышению давления в этой области.
Лечение почечной гипертензии зависит от разновидности этого заболевания. При одном течении помочь могут медикаменты, а при другом необходимо только хирургическое вмешательство.
Классификация почечной гипертонии:
- Паренхиматозная. Появляется как следствие нефрогенных патологий, вызывающих повреждение сосудистой ткани паренхимы почки, а также клубочков органа.
- Вазоренатальная. Возникает при разрушении артерий почек, что является причиной плохого кровоснабжения данной области. Может быть приобретенной и врожденной.
- Смешанная. Диагностируется при сочетании двух первых разновидностей патологии и считается наиболее опасной формой заболевания.
У половины больных обнаруживается паренхиматозная почечная гипертония, эта разновидность болезни самая распространенная. Последствием этого недуга также может стать его прогрессирование, в результате чего отмирает ткань самой почки, а вещества, регулирующие сосудистый тонус, синтезируются в меньшем количестве. Однако, чаще такое развитие ситуации касается лиц пожилого и старческого возраста.
Клиническая картина
Для почечной артериальной гипертензии характерны значительное повышение АД и сопутствующие этому состояния. Пациенты жалуются на следующие недомогания:
- постоянная жажда;
- общая слабость;
- боли в пояснице;
- частое мочеиспускание;
- повышение температура тела;
- боли при мочеиспускании.
Кроме этого, патология может сопровождаться дискомфортом, характерным для повышенного АД: головная боль, одышка, рвота, тошнота, головокружение и ухудшение зрения.
Важно понимать, что симптомы почечной артериальной гипертензии требуют медицинской помощи. Лечение по рекомендациям друзей или советам из Сети могут привести к быстрому прогрессу заболевания. Серьезное ухудшение в работе почек будет заметно уже через несколько месяцев. Такие состояния очень трудно поддаются медикаментозному лечению, поэтому своевременное обращение к врачу является залогом успешной терапии.
Терапия и прогнозы
При лечении гипертонии почек безусловное предпочтение отдается хирургическим методам и специальным инвазивным процедурам. Распространенные способы лечения почечной (реноваскулярной) гипертонии:
- микропротезирование стенок (укрепление тканей почек);
- ангиопластика (при лечении в артерию пораженной почки вводится катетер, через который выполняется удаление тромбообразований, увеличение просвета для нормализации кровотока);
- лечение в хирургии (оперативное устранение причин возникновения симптомов ПГ): возможно при частичном сохранении функциональности органа;
- терапевтическое лечение основного заболевания с устранением через фармакологию симптомов гипертонии.
При лечении не рекомендуется направлять основные силы на выравнивание АД, на фоне которого протекает почечная гипертензия. Это единственный случай, когда лечение гипертензии может быть отложенным (до восстановления давления в почках).
Диагностика
В большинстве случаев пациенты обращаются с жалобой на повышенное артериальное давление. Если состояние сопровождают поражения паренхимы почек или ее сосудов, врач ставит вопрос о реноваскулярной природе нарушения. Для диагностики специалист назначает следующие исследования:
- клинический анализ крови;
- общий анализ мочи;
- биохимия крови;
- проба Реберга;
- экскреторная урография;
- УЗИ почек;
- допплерография почечных сосудов;
- артериография и аортография почечных сосудов;
- спиральная КТ или МРТ.
При подозрении на онкологические заболевания почек специалист будет настаивать на проведении биопсии и гистологическом обследовании.
Провокаторы ПГ
Профессиональная инструментально-лабораторная диагностика должна быть срочной (при первых симптомах нарушения функций) по трем причинам.
- В 80% случаев почечная гипертония развивается быстро и сопровождается поражением всех органов-мишеней.
- Без срочной диагностики причин заболевания терапевтическое лечение симптомов в 20% случаев безрезультатно.
- Прогнозы при почечной гипертонии в 55% негативны, но ранняя диагностика повышает шанс на выздоровление.
Причины, вызывающие гипертонию, делятся в зависимости от ее видов. Разделяют три формы гипертензии:
- Паренхиматозная (вызвана поражением паренхимы). В диагностике почечной гипертонии частыми возбудителями являются нефропатия, новообразования (кисты, опухоли), туберкулез, воспаление (гломерулонефрит, пиелонефрит). Требует срочного лечения заболевания-провокатора.
- Вазоренальная почечная гипертония – результат деформации почечных сосудов на фоне симптомов тромбоза, атеросклероза, сбоев в системе кровоснабжения. Симптомы развиваются быстро, лечение – преимущественно хирургическое.
- Смешанная форма гипертонии, сопровождающаяся симптомами патологий почек и нарушения кровотока.
Почечные показатели биохимического исследования крови
Некоторых показатели биохимического исследования крови позволяют врачу сделать вывод о состоянии почек. Анализ проводится в утренние часы натощак. Подготовка к исследованию заключается в следующем:
- за сутки до забора биологического материала исключается прием алкоголя;
- между взятием крови и последним приемом пищи должно пройти не менее 12 часов;
- за час до сдачи анализа нужно отказаться от курения;
- перед исследованием можно употреблять только воду.
Рассмотрим основные показатели исследования, которые помогают обнаружить заболевания почек.
Креатинин
Вещество, которое образуется в мышечной ткани, далее поступает в кровь и выводится из организма почками. Первостепенной задачей креатинина является обеспечение организма энергией, необходимой для сокращения мышц. Уровень вещества в крови во многом зависит от мышечной массы. Именно поэтому его концентрация в крови у мужчин больше, чем у женщин и детей.
Креатинин относится к беспороговым веществам, которые не подвергаются процессу реабсорбции в почечных канальцах и полностью выводятся мочевыделительной системой при любой их концентрации в крови. При стабильной мышечной нагрузке и хорошей работе почек концентрация его в крови у человека достаточно постоянна. Поэтому уровень креатинина в крови напрямую отражает функциональное состояние почек.
Референсные значения показателя представлены в таблице ⇓⇓⇓
| Возраст | Уровень креатинина, мкмоль/л |
| <1 года | 18-35 |
| 1-14 лет | 35-110 |
| Мужчины | 80-115 |
| Женщины | 53-97 |
Высокий уровень вещества в крови может указывать на следующие заболевания почек:
- острая почечная недостаточность — стремительно развивающееся нарушение функционирования почек;
- хроническая почечная недостаточность — постепенное угасание почечных функций;
- гломерулонефрит — поражение почечных клубочков, которое может быть следствием инфекции или аутоиммунного процесса;
- пиелонефрит — воспалительный процесс в почечных канальцах.
Также причиной высокого показателя может стать обструкция мочеточника, вызванная воспалительным процессом или механическим фактором. Например, обструкция может наблюдаться при мочекаменной болезни. Если камень попадает в мочеточник, то нарушается отток мочи, соответственно уровень креатинина в крови растет.
Высокий уровень показателя не всегда указывает на проблемы с почками. Концентрация вещества в крови повышается при лихорадке, травмах с разрушением тканей, обезвоживании, сильных физических нагрузках, преобладании мясных продуктов в рационе. Также повышенные значения креатинина могут наблюдаться при гипертиреозе, акромегалии, гигантизме.
Низкие значения наблюдаются на ранних сроках беременности, при длительном голодании или отсутствии в рационе мясных продуктов, избыточном содержании воды в организме.
Мочевина
Образование мочевины проходит в несколько этапов:
- При распаде белков образуется аммиак — токсичное для организма вещество.
- Аммиак нейтрализуется клетками печени, превращаясь в мочевину, которая выводится из организма почками.
Данное химическое соединение организм никак не использует, а только избавляется от него. Так как процесс образования мочевины непрерывный, небольшое количество вещества постоянно находится в крови. Референсные значения показателя представлены ниже ⇓⇓⇓
Как правило, повышение уровня мочевины в крови вызывают те же факторы, что и повышение уровня креатинина. А вот низкие показатели чаще всего указывают на патологии печени. Также показатель снижается при нефротическом синдроме, низкобелковой диете, гипергидратации, на ранних сроках беременности.
Мочевая кислота
Образуется в результате обмена пуринов — азотсодержащих веществ, входящих в состав нуклеиновых кислот. Кроме этого, мочевая кислота является результатом переваривания продуктов с высоким содержание пуринов. Большая часть вещества выводится из организма почками, меньшая — желудочно-кишечным трактом. Референсные значения содержания мочевой кислоты в крови представлены в таблице ⇓⇓⇓
Повышение показателя может быть признаком почечной недостаточности, а также:
- подагры — отложения в тканях кристаллов уратов;
- синдрома Леша-Нихена — наследственной патологии, при которой увеличен синтез мочевой кислоты;
- злокачественных заболеваний кроветворной системы;
- алкогольной интоксикации организма;
- приема мочегонных препаратов;
- преобладания в рационе продуктов, богатых пуринами — рыбы, телятины, субпродуктов, бобовых;
- избыточной физической нагрузки.
Низкий показатель наблюдается при дисфункции почечных канальцев. Например, уровень мочевой кислоты в крови снижается при синдроме Фанкони — наследственном заболевании, которое характеризуется общим нарушением проксимального канальцевого транспорта.
Другие причины низкого показателя — нарушения пуринового обмена, низкопуриновая диета.
Общий белок
Показатель отражает концентрацию всех белков в крови и служит маркером не только почечных патологий, но также заболеваний печени, щитовидной железы и других органов. Референсные значения показателя выглядят следующим образом ⇓⇓⇓
Высокое содержание общего белка в крови наблюдаются при:
- обезвоживании организма;
- острых и хронических инфекционных патологиях;
- аутоиммунных процессах;
- злокачественных образованиях.
Низкие значения показателя могут указывать на гломерулонефрит, нефротический синдром. Кроме этого, концентрация белка в крови снижается при заболеваниях печени, кровотечениях, гиперфункции щитовидной железы, голодании, во время беременности, в период грудного вскармливания.
Скорость клубочковой фильтрации (СКФ), проба Реберга
Нефроны (структурные единицы почки) состоят из почечных клубочков и канальцев. В почечных клубочках происходит первый этап мочеобразования — фильтрация практически всех составляющих плазмы, кроме высокомолекулярных белков и форменных элементов крови. В почечных канальцах происходит обратная реабсорбция некоторых веществ, т.е. канальцевая реабсорбция отражает состояние концентрационной функции почек.
При некоторых патологиях почек этот процесс нарушается.
Для оценки функционального состояния различных отделов нефрона пользуются несколькими методиками: определение СКФ и проведение пробы Реберга. СКФ рассчитывается по специальной формуле, в которой отражаются возраст, пол, масса тела, рост, раса пациента и уровень креатинина в крови конкретного человека.
Проба Реберга — тест отражает несколько показателей: СКФ, канальцевую реабсорбцию и минутный диурез. Существуют несколько вариантов проведения пробы:
- Собирается суточное количество мочи. Первая утренняя порция урины пропускается в унитаз, время мочеиспускания фиксируется. Вся суточная моча, включая утреннюю порцию следующего дня, собирается в стерилизованный контейнер емкостью 2-3 литра. Последнее мочеиспускание должно совпадать со временем, отмеченным накануне. Во время сбора биологического материала контейнер с мочой должен храниться в холодильнике, но без замораживания. После сбора последней порции урины измеряется общий объем мочи. Биологический материал перемешивается, и от него в небольшой контейнер отбирают примерно 30-50 мл, контейнер маркируют, указывая суточный объем мочи. Например: «Диурез 1100 мл». Биологический материал как можно быстрее доставляется в лабораторию, где также выполняется забор крови из вены.
- В настоящее время чаще других используется вариант, не требующий сбора суточного количества мочи. Собирают двухчасовую порцию мочи и в этот промежуток времени забирают кровь из вены пациента. В лаборатории определяется уровень креатинина в моче и крови и по специальным формулам рассчитываются показатели минутного диуреза, СКФ, канальцевой реабсорбции.
Референсные значения клиренса креатинина представлены в таблице, единицы измерения — мл/мин/1,7 м².
Точность результатов исследования во многом зависит от правильной подготовки. В связи с этим за несколько дней до начала сбора урины нужно исключить:
- сильные физические нагрузки;
- употребление алкогольных напитков, кофеина;
- прием диуретиков, препаратов с содержанием аскорбиновой кислоты.
Также стоит ограничить употребление мясных продуктов.
Какие заболевания позволяет выявить исследование?
- Исследование клубочковой фильтрации имеет важное практическое значение, так как при ряде почечных патологий (хронический гломерулонефрит, волчаночный нефрит, диабетический гломерулосклероз) снижение СКФ является наиболее ранним признаком начинающейся хронической почечной недостаточности.
- Высокие значения СКФ — признак нефротического синдрома, начала развития сахарного диабета, артериальной гипертензии.
- Также показатель может отклоняться от референтных значений по физиологическим причинам. Например, повышение СКФ наблюдается при избытке белков в рационе, приеме диуретиков, обильном употреблении жидкости; снижение — при обезвоживании, при бессолевой диете.
- Снижение канальцевой реабсорбции рано наступает у больных поликистозом почек, при гидронефрозе, пиелонефрите. При заболеваниях почек, сопровождающимися преимущественным поражением клубочков (гломерулонефрит и др.), канальцевая реабсорбция снижается значительно позже, чем клубочковая фильтрация.