Читайте информацию о других заболеваниях на букву «Л»: Лактостаз, Ларингит, Ларинготрахеит, Легочное сердце, Легочный фиброз, Лейкемия, Лейкоз у детей, Лейкоплакия, Лейциноз, Лепра, Лечение зубов, Лимфаденит, Лимфангит, Лимфогранулематоз, Лимфома, Лимфостаз, Липома, Листериоз, Лишай, Лобковый педикулез.
Лимфангит – разновидность воспаления, затрагивающего капилляры и стволы лимфосистемы. Заболевание происходит при наличии гнойно-воспалительного процессах. Характеризуется визуальной припухлостью и сопровождается болезненными ощущениями по ходу расположения воспаленных лимфососудов. От больного поступаю жалобы на чувство слабости в теле и повышенную температуру.
Болезнь может затрагивать разнокалиберные кровеносные сосуды. Флебологами и лимфологами отмечаются часто диагностируемые лимфангиты ног. Реже патология поражает легочные доли, молочные железы и другие части тела. У некоторых пациентов наблюдается развитие специфического венерического лимфангита и невенерического, распространяющегося по половому члену.
Общие сведения
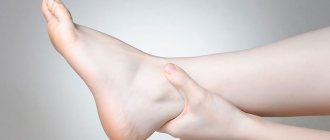
Лимфангит (лат. lymphangoitis) представляет собой острый воспалительный процесс лимфатических сосудов различной локализации/калибра (лимфатических капилляров, сосудов, стволов), развивающийся как осложнение локальных гнойно-воспалительных очагов или инфицированных повреждений кожного покрова. То есть, лимфангит является вторичным заболеванием, наиболее часто развивающимся на фоне инфицированной раны, фурункула/карбункула, панариция, флегмоны, абсцесса, трофических язв, рожистого воспаления и др. или повреждений кожи (микротравм, потёртостей, расчесов, укусов). Как правило, лимфангит сопровождается лимфаденитом (увеличением подчелюстных, шейных, над/подключичных, подмышечных, паховых, подколенных и других лимфатических узлов). Местом преимущественной локализации гнойно-воспалительного процесса и лимфангита являются верхние/нижние конечности (фото лимфангиита приведены ниже), но поскольку лимфатическая система человека чрезвычайно обширна, патологический процесс может развиваться на любой части тела.
Лимфангит сопровождается болезненной припухлостью/гиперемией воспаленных лимфатических сосудов по их ходу, регионарным лимфаденитом, отеками, слабостью, ознобами, повышением температуры тела.
В андрологии/урологии часто диагностируется такое состояние, как «невенерический лимфангит полового члена». Невенерический лимфангит развивается при травмировании тканей пениса (во время затяжных половых актов/частой мастурбации). Его проявлением является появление безболезненного уплотненного (при пальпации) лимфатического сосуда с локализацией вдоль ствола полового члена или параллельно венечной борозде. Как правило, такие проявления лимфангита лечения не требуют, и они бесследно/самопроизвольно исчезают на протяжении 1-2 суток.
Лечение лимфангита
Любые лечебные мероприятия рассматриваемого заболевания начинаются с устранения основного очага инфекции. При нагноении лечение проводится в условиях стационара, нагноившийся лимфатический узел вскрывают. Если диагностируют лимфангит конечностей, то нужно обеспечить их неподвижность – рука или нога должны быть зафиксированы в приподнятом положении, что позволяет обеспечить полноценный отток лимфы. Пациенту рекомендуется малоподвижный режим, обязательно назначается лекарственная терапия:
- антибиотики;
- цефалоспорины;
- аминогликозиды;
- антигистаминные препараты.
Для облегчения состояния пациента на фоне общей интоксикации организма проводят инфузионную терапию. Если патология протекает в хронической форме с размытой клинической картиной (этим отличается, например, лимфангит легких), то эффективными будут компрессы с диметилсульфоксидом, физиотерапевтические процедуры – грязелечение, облучение ультрафиолетовыми лучами.
Особого внимания требует поражение полового члена. В случае невенерического происхождения специфического лечения не требуется, но в течение 2-3 дней рекомендовано не вступать в половые отношения и избегать травмирования. Если же лимфангит полового члена диагностирован на фоне прогрессирующей венерической инфекции, то проводится ее лечение.
Более подробно о патологии и о том, что такое эпизоотический лимфангит, можно узнать на страницах нашего сайта https://www.dobrobut.com/.
Патогенез
В развитии лимфангита существенную роль играют анатомо-физиологическая специфика лимфообращения в той или иной части тела, локализация/глубина раны или первичного воспалительного очага, вирулентность патогенной микрофлоры и состояние общего иммунитета. Патогены/их токсины первоначально попадают в межтканевые пространства, а далее в лимфатические сосуды из первичного очага инфекции передвигаются с током лимфы в большие по калибру лимфососуды или прилегающие лимфоузлы.
Их действие проявляется реактивным воспалительным процессом стенок лимфатических сосудов с набуханием сосудистого эндотелия, повышением его проницаемости, выделением эксудата и выпадением фибрина с образованием сгустков (тромбов), что способствует развитию нарушения локального лимфообращения (лимфостаза). Патологический процесс развивается по типу эндолимфангиита/панлимфангиита с его распространением по направлении к лимфатическим узлам.
По мере прогрессирования воспалительного процесса развивается гнойный лимфангит, а при отсутствии лечения — и гнойное расплавление тромбов. При переходе патологического процесса на прилегающие ткани развивается перилимфангит с поражением мышц, кровеносных сосудов, суставов и др.
Чем опасен лимфангит
Длительное течение лимфангита может привести к:
- расстройству лимфообращения (изменяется качественный состав лимфы, ее количество значительно увеличивается);
- облитерации лимфатических сосудов (просвет сосуда зарастает);
- развитию слоновости (кожа и подкожная клетчатка утолщаются из-за хронического воспаления лимфатических сосудов), лимфостаза (отек тканей, возникающий из-за нарушений оттока лимфы);
- абсцессу (гнойное воспаление тканей с их расплавлением, которое приводит к образованию гнойной полости);
- сепсису (системная воспалительная реакция, диагностируемая в результате попадания в кровь инфекционных агентов);
- целлюлиту (изменения в структуре подкожно-жирового слоя, которые приводят к нарушениям лимфатического оттока и циркуляции лимфы).
Классификация
В основе классификации лежат несколько факторов, согласно которым выделяют:
- В зависимости от этиологического фактора различают неспецифический и специфический лимфангит.
- По течению – острый и хронический.
- По глубине пораженных сосудов – поверхностный и глубокий.
- По характеру воспаления ─ серозный (простой) и гнойный.
- По калибру пораженных сосудов – капиллярный (ретикулярный/сетчатый) при котором в патологический процесс вовлекается обширная сеть мелких капилляров и трункулярный (стволовой), в основе которого воспаление одного/нескольких крупных сосудов.
Диагностика
Для диагностирования острого ретикулярного лимфангита, как правило, достаточно простого осмотра, но его следует отделять от рожистого воспаления и поверхностного флебита. Очень важно правильно установить первичный очаг воспаления.
Острый трункулярный лимфангит дифференцируется от поверхностного тромбофлебита.
Глубокий лимфангит вызывает затруднения с диагностированием заболевания. Для его определения проводится комплексное обследование.
Причины
Этиологическим фактором неспецифического лимфангита является патогенная гноеродная микрофлора. К наиболее часто встречаемым возбудителям заболевания относятся кокковая флора (золотистый стафилококк/бета-гемолитический стрептококк), синегнойная палочка, кишечная палочка, протей как в форме монокультуры, так и их комбинаций, а у пациентов с иммунодефицитом — анаэробы и грамотрицательные бактерии.
Специфические лимфангиты у пациента связаны преимущественно с наличием туберкулезной инфекции (палочка Коха), сифилиса (бледная трепонема), чумы (чумная палочка), актиномикоза (бактерии актиномицеты), генитального герпеса (вирус простого герпеса 1/2 типа) и др.
Предрасполагающими факторами являются наличие локальных гнойно-воспалительных очагов/инфицированных повреждений кожи, снижение иммунитета.
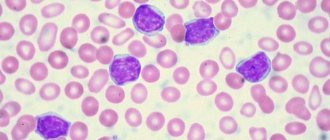
Как развивается лимфома?
Онкология начинается с появления в организме всего лишь одной измененной клетки иммунной системы. Всего выделяют 2 основных их типа:
- В-лимфоциты
: вырабатывают антитела – белки, защищающие организм от бактерий и вирусов. Именно в них образуется большинство лимфом. - Т-лимфоциты
, одна часть которых уничтожает микробы и неправильные клетки, а вторая – помогает повысить или замедлить активность иммунитета.
Почти все ненормальные клетки выявляются и уничтожаются нашим иммунитетом, но некоторым из них удается выжить. Они постепенно размножаются, распространяются по всему телу, создают опухоли, скапливаются во внутренних органах и нарушают их работу.
Заболевание может возникать в любой области, где находится лимфатическая ткань, основными участками которой являются:
- Лимфатические узлы
– небольшие органы размером с горошину, представляющие из себя скопления клеток иммунной системы, в том числе лимфоцитов. В организме человека их более 500. - Селезенка
, расположенная под нижними ребрами на левой стороне тела. Она производит лимфоциты, хранит здоровые клетки крови и отфильтровывает поврежденные, а также разрушает микробов и чужеродные вещества. - Костный мозг –
губчатая ткань внутри определенных костей. Здесь образуются новые клетки крови, в том числе часть лимфоцитов. - Тимус, или вилочковая железа –
небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. - Миндалины, или гланды –
скопления лимфатической ткани в задней части глотки. Эти органы помогают вырабатывать антитела – белки, не позволяющие размножаться вдыхаемым или проглатываемым микроорганизмам. - Пищеварительный тракт:
желудок, кишечник и многие другие органы также содержат лимфатическую ткань.
Симптомы
Для острого лимфангоита характерна сопровождающая гнойно-воспалительный процесс выраженная общая интоксикация, манифестирующая слабостью, ознобом, высокой температурой (39-40°С), потливостью и головной болью. При ретикулярном лимфангите вначале появляется поверхностная выраженная гиперемия в области очага инфекции (абсцесса, фурункула и т. д.) с выраженным сетчатым рисунком на фоне нарастающей эритемы. При этом, сетчатый лимфангит по клинической симптоматике напоминает рожу, но гиперемия имеет нехарактерные для рожистого воспаления нечеткие границы.
Местным проявлением стволового лимфангита является наличие на кожных покровах красных полос узких воспаленных лимфатических сосудов по направлению к регионарным лимфоузлам. Отмечается уплотнение, припухлость и болезненность воспалённых тяжей по типу шнура, напряженность/отечность окружающих тканей, часто — развитие регионарного лимфаденита.
При поражении глубоких сосудов локальная гиперемия отсутствует, но при этом быстро нарастает боль и отек в пораженной зоне; при пальпации — резкая болезненность, часто развивается лимфедема.
При хроническом течении лимфангитов клиническая симптоматика стерта и манифестирует преимущественно стойкими отеками и лимфостазом, обусловленным закупоркой лимфатических глубоких стволов при минимальных появлениях общего характера.
Лечение подмышечного лимфаденита
Тактика лечения подмышечного лимфаденита зависит от формы и причины заболевания. В большинстве случаев лимфаденит не требует особой терапии, проходит самостоятельно после ликвидации основного заболевания. Если процесс осложняется нагноением, то тактика лечения полностью меняется.
Общие рекомендации: соблюдение покоя, иммобилизации пораженного участка (нельзя тереть и травмировать пораженные лимфоузлы), правильное питание, приём обезболивающих, противовоспалительных медикаментов. Терапия подмышечного лимфаденита в острой форме полностью зависит от стадии болезни. Консервативное лечение применяют для начальных стадий: УВЧ-терапия, санация очага инфекции (вскрытие абсцессов, затеков, флегмон, дренирование гнойника), антибиотикотерапия при учете чувствительности микробной флоры в основном очаге.
Оперативное вмешательство необходимо при гнойном подмышечном лимфадените: производится вскрытие аденофлегмоны, нарывов, удаление гноя, дренирование раны. Бывает, что вследствие биопсии подтверждается наличие опухолевого процесса – доброкачественного либо злокачественного. Лечение при этом может включать облучение и химиотерапию. В случае лимфаденита, как и при наличии любых других заболеваний, крайне опасно заниматься самолечением.
Назад к статьям
Анализы и диагностика
Диагностика поверхностного лимфангита не представляет трудностей и базируется на клинической симптоматике и наличии очага первичной инфекции. Для диагностики лимфангита глубоких лимфоузлов проводятся дополнительные лабораторно-инструментальные исследования:
- Общий анализ крови (повышение СОЭ/умеренный лейкоцитоз).
- Анализ крови (бакпосев) на стерильность.
- Бактериальный посев отделяемого из первичного очага инфекции с целью идентификации возбудителя и определения его чувствительности к антибиотикам.
- УЗДГ/дуплексное сканирование/ КТ. Позволяет визуализировать сужение просвета лимфатических сосудов/уплотнение мягких тканей, степень распространенности патологического процесса.
Дифференциальная диагностика с тромбофлебитом глубоких вен, флегмоной мягких тканей, остеомиелитом, рожистым воспалением.
Как диагностируется
Развитие регионального лимфангита диагностируется в ходе осмотра. Чтобы не спутать его с поверхностным флебитом, необходимо сделать лабораторные анализы и провести инструментальные исследования.
Диагностическими признаками считают:
- в периферической крови повышено количество лейкоцитов;
- дуплексное сканирование и ультразвуковая допплерография визуализируют неоднородность лимфососудов, изменение просвета в сторону сужения;
- на КТ определяют, насколько глубоко распространился лимфангит;
- анализ гноя позволяет определить патогенный микроорганизм.
Осложненная форма заболевания требует исследование крови на стерильность.
Профилактика
Профилактика заключается в недопущении гнойной инфекции. Здоровый образ жизни и крепкий иммунитет играют в этом большую роль. При наличии порезов или других ран важно вовремя сделать обработку антисептиками в домашних условиях. При появлении гнойников (фурункул, карбункул, абсцессы после укусов насекомых и прочее) нужно вовремя обратиться к хирургу для санации очагов и выполнять его назначения в отношении приема антибиотиков (при необходимости).
Способы лечения
Основная терапия призвана ликвидировать первичный очаг. Больному обрабатывают раны, вскрывают, убирают и санируют содержимое воспалений.
Запрещено прогревать и массировать воспаленные области. Больной должен соблюдать постельный режим.
Медикаментозное лечение предполагает прием:
- антибактериальных средств;
- противоаллергических препаратов;
- противовоспалительных комплексов.
Из методов физиотерапии показаны облучение крови пациента лазером и ультрафиолетом.
Хирургические методы применяются при необходимости отвода абсцессов.
Список источников
- Ермолаев В. Л., Макарова Н. П. Заболевания лимфатических сосудов и узлов. Екатеринбург: ГБОУ ВПО УГМУ Минздрава России, 2015. – 264 с.
- Шляпников С. А. Хирургические инфекции мягких тканей – старая проблема в новом свете // Инфекции в хирургии, 2003, № 1(1). – С. 14-21.
- Белоусова Т.А., Каюмова Л.Н., Горячкина М.В. Системные антибиотики в терапии бактериальных инфекций кожи и мягких тканей: фокус на макролиды / РМЖ. — 2011. — №5.
- Гучев И.А., Сидоренко С. В, Французов В.Н. Рациональная антимикробная химиотерапия инфекций кожи и мягких тканей. Антибиотики и химиотерапия. 2003, т. 48, 10, с.25–31.
- Хирургическая инфекция: Руководство для врачей общей практики/ Столяров Е.А., Грачев Б.Д., Колсанов А.В., Батаков Е.А., Сонис А. Г. — 2004.
Симптомы и признаки лимфомы
Как правило, на ранних этапах данный тип онкологии никак себя не проявляет, а ее обладатель хорошо себя чувствует и не подозревает о болезни – почти все ее симптомы появляются позже, на запущенных стадиях.
Один из наиболее частых признаков – появление припухлости на шее, в подмышках, паху или над ключицей
, которая представляет из себя увеличенный лимфатический узел. Обычно такое новообразование не болит, но со временем нередко увеличивается, а рядом с ним или в других областях тела появляются новые шишки.
Лимфомы, которые начинают развиваться или разрастаются в брюшной полости, способны вызвать отек
или
боль в животе, тошноту
и
рвоту
. Такие ощущения возникают из-за укрупнения лимфоузлов или внутренних органов, таких как селезенка или печень, либо скопления большого количества жидкости.
Изменившаяся в размерах селезенка может давить на желудок, вызывая потерю аппетита
и
чувство сытости после небольшого количества пищи
.
Увеличившиеся тимусТимус, или вилочковая железа –
небольшой орган, расположенный за верхней частью грудины перед сердцем. В нем происходит созревание и развитие некоторых лимфоцитов. или лимфоузлы грудной клетки могут оказывать давление на трахею, по которой воздух проходит в легкие. Это приводит к появлению
кашля
,
затруднению дыхания, болевым ощущениям
или
тяжести в груди
.
Поражения головного мозга способны вызывать головную боль, слабость, изменение личности, проблемы с мышлением
и
судороги
.
Другие типы заболевания могут распространяться на окружающие головной и спинной мозг ткани, из-за чего у пациента двоится в глазах, немеет лицо
и
ухудшается речь
.
Лимфомы кожи часто проявляются в виде зудящих красных бугорков
или
шишек
.
Кроме того, симптомами могут быть:
- потеря веса;
- озноб;
- ночная потливость;
- повышенная температура;
- сильная усталость;
- вздутие живота;
- частые или тяжело протекающие инфекции;
- легко появляющиеся синяки или кровотечения.
Стадии лимфомы
Сразу после обнаружения заболевания врачи определяют его стадию – выясняют, как далеко оно успело распространиться и какие ткани повредило. Данная информация крайне важна для специалистов, поскольку она позволяет не только понимать прогнозы пациента, но и подбирать для него самое подходящее лечение.
Стадии лимфомы Ходжкина:
I
: измененные клетки обнаружены только в одной группе лимфатических узлов или одном лимфоидном органе, таком как миндалины.
II
: они присутствуют в 2 или более группах лимфоузлов, расположенных по одну сторону от диафрагмыДиафрагма – это мышца, которая отделяет грудную полость от брюшной., либо распространились из одного поврежденного лимфоузла на соседний орган.
III
: клетки лимфомы есть в лимфоузлах по обе стороны диафрагмы; либо не только в лимфатических узлах над диафрагмой, но и в селезенке.
IV
: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.
Стадии неходжкинских лимфом:
I
: измененные клетки обнаруживаются только в 1 группе лимфатических узлов или одном лимфоидном органе, например, миндалинах; либо в 1 области одного органа за пределами лимфатической системы.
II
: они присутствуют в 2 или более группах лимфоузлов по 1 сторону от диафрагмы; либо в лимфатических узлах и 1 области расположенного рядом одного органа, или в еще одной группе лимфоузлов на той же стороне диафрагмы.
III
: клетки лимфомы есть в лимфоузлах по обе стороны от диафрагмы; либо они присутствуют и в лимфатических узлах над диафрагмой, и в селезенке.
IV
: заболевание распространилось по крайней мере в один орган, не входящий в лимфатическую систему, такой как печень, костный мозг или легкие.
Лечение лимфомы
Лечение лимфомы – задача непростая. Для ее решения требуется не один доктор, а целая команда профессионалов своего дела – химиотерапевта, радиолога, хирурга, онколога, гематолога и других.
В онкологическом есть все необходимые специалисты – врачи мирового уровня, которые проводят полную диагностику заболевания и любую необходимую терапию.У нас вам не придется пересдавать анализы, переделывать исследования и задаваться вопросом «что делать дальше?». Мы полностью ведем пациента и даем ему четкий план действий, следуя которому он получает лучший результат из возможных.
Для борьбы с данным типом онкологии применяется несколько методов:
Основным из них является химиотерапия
– препараты, которые уничтожают измененные клетки. Они принимаются в виде таблеток или вводятся в вену, попадают в кровоток и распространяются по всему телу. Лечение проводится циклами, каждый из которых длится несколько недель, после чего следует период отдыха, за время которого организм восстанавливается.
Трансплантация костного мозга
или стволовых клеток, из которых образуются клетки крови. Процедура позволяет назначать более высокие дозы химиотерапии, иногда вместе с лучевой терапией, благодаря чему лимфома уничтожается эффективнее. Пересадка возможна не только донорского, но и своего собственного, собранного за несколько недель до вмешательства материала.
Лучевая терапия
– уничтожение измененных клеток с помощью радиации. Данный метод подходит для большинства пациентов, и особенно хорошо работает, если заболевание успело поразить небольшое количество тканей. Его применяют как самостоятельно, так и в сочетании с химиотерапией.
Иммунотерапия
– препараты, которые помогают собственной иммунной системе человека лучше распознавать и разрушать неправильные клетки. Существует несколько их типов, применяемых при лимфомах. К ним относят:
- моноклональные антитела – белки, разработанные для атаки определенного вещества на поверхности лимфоцитов;
- ингибиторы иммунных контрольных точек – лекарства, не позволяющие измененным клеткам маскироваться под здоровые;
- Т-клеточная терапия: изъятие из крови пациента и изменение в лаборатории иммунных клеток, их размножение и возвращение в организм, где они отыскивают и уничтожают очаги заболевания.
Хирургия
: часто используется для получения образцов подозрительных тканей и определения их типа, но редко – для терапии как таковой. В редких случаях операции назначаются при поражениях селезенки или других органов, которые не входят в лимфатическую систему – например, щитовидная железа или желудок.