Медицинский редактор: Строкина О.А. — терапевт, врач функциональной диагностики. Сентябрь, 2021.
Код МКБ-10: I35.0 , I06.8 , I35.8.
Аортальная недостаточность — нарушение работы аортального клапана с формированием обратного тока крови из аорты в полость левого желудочка. Симптоматика напрямую зависит от количества крови, попадающей обратно в желудочек. Диагностика патологии возможна только с помощью эхокардиографического исследования (УЗИ сердца). Лечение также зависит от степени недостаточности и может подразумевать как консервативное, так и хирургические методики.
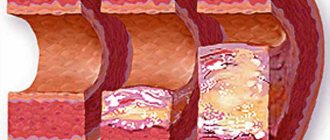
Аортальная недостаточность — порок сердца, который характеризуется развитием регургитации (обратного тока крови) на аортальном клапане в фазу расслабления сердечной мышцы. В результате кровь из аорты попадает снова в желудочек. Возникает переполнение его объемом, что в будущем может грозить расширением полости левых камер сердца с развитием сердечной недостаточности.
В фазу сокращения левый желудочек выбрасывает кровь в аорту, после чего наступает фаза расслабления желудочков. В этот момент кровь стремится вернуться назад. Путь ей преграждают 3 створки аортального клапана, которые представляют собой “мешочки”. По ходу наполнения их кровью, створки расправляются, смыкаются друг с другом и полностью закрывают аортальное отверстие.
На митральном и трикуспидальном клапанах в норме допустим небольшой сброс крови в обратном направлении,при этом термин “недостаточность” здесь не применяется. В случае аортального клапана даже минимальная регургитация является патологией, за которой необходимо наблюдать.
Общие сведения
Недостаточностью аортального клапана называется один из видов приобретенных за жизнь пороков сердца, а именно – аортального клапана, сопровождающийся нарушением гемодинамики. Патология вызывает обратный ток крови из полости аорты в камеру левого желудочка во время расслабления сердечной мышцы (в диастолу). Чаще всего недостаточность спровоцирована острой ревматической лихорадкой либо инфекционным эндокардитом.
В некоторых случаях патология может быть вследствие врожденных аномалий, которые чаще всего сочетаются с поражением прочих клапанов и при синдроме Марфана.
Как срабатывают приспособительные механизмы
В результате неполного смыкания полулунных клапанов возвращаемая кровь вынуждает левый желудочек работать усиленно, выталкивать большее количество крови. Он расширяется и удлиняется. Через некоторое время происходит гипертрофия мышцы. Ее вполне достаточно, чтобы в течении многих лет компенсировать порок.
У пациентов с ревматизмом повторные атаки приводят к декомпенсации в связи с перегрузкой миокарда. Развивается сердечная недостаточность.
Следует отметить особенность развития декомпенсаторного механизма при сифилисе: после воспаления наступает рубцовая деформация у основания аорты. Именно в этом месте отходят коронарные сосуды. Поэтому их устье сужается, деформируется. Преобладает нарушение кровоснабжения миокарда.
Патогенез
В основе механизма развития данного вида порока сердца лежит воспалительно-склеротический процесс, который поражает створки аортального клапана и вызывает их сморщивание и неполное смыкание. Патологическим изменениям по мере распространения может подвергаться и аорта, что приводит к растяжению устья и оттягиванию створок, а также значительно расширяются границы левого желудочка. Кроме того, возможно присоединение септического поражения и образование дефектов.
Патогенез при аортальной недостаточности
При аортальной недостаточности происходит нарушение гемодинамики: диастола наступает при не закрытых полулунных клапанах, что влечет за собой обратный ток крови из аортального пространства в левый желудочек весь период расслабления сердечной мышцы. Это вызывает его растяжение (компенсаторную тоногенную дилатацию) и гипертрофию, снижается диастолическое давление. Если возникает застой крови в малом кругу кровяного обращения, то увеличивается и давление в легочных артериях и как результат – развитие гипертрофии правого желудочка и легочной гипертензии. Гиперфункция и гипертрофия правого желудочка ведет к постепенному развитию правожелудочковой недостаточности, но летальный исход может наступить раньше при значительных нарушениях гемодинамики и левожелудочковой недостаточности.
Количество забрасываемой обратно крови зависит, в большей мере, от размеров образующегося зева в аортальном клапане. Систола сопровождается большим выбросом крови в аорту, что приводит к расширению её начальных отделов.
Порок аортального клапана способствует ишемии мышечных тканей левого желудочка, так как он испытывает большую нагрузку и повышенную потребность в кислороде в условиях поступления меньше необходимого количества циркулируемой крови в коронарных сосудах и коронарной недостаточности.
Колебания значений артериального давления обусловлены повышением систолического АД в связи с значительным увеличением ударного объема в левом желудочке, тогда как диастолическое АД снижено по причине быстрой регургитации крови, и как результат — возникают многочисленные характерные “периферические” симптомы.
Помимо попыток компенсации порока дилатацией левого желудочка и гипертрофией миокарда, начинает присоединяться компенсаторная тахикардия, вызывающая укорочение диастолы и некоторое ограничение обратной струи крови из аорты.
Данные обследования
На рентгенограмме (в том числе при флюорографии) хорошо просматривается расширение дуги аорты, увеличенный левый и правый желудочки.
ЭКГ — показывает смещение влево электрической оси, признаки гипертрофии миокарда, возможны экстрасистолы.
Фонокардиографические признаки — позволяют объективно исследовать шумы в сердце.
УЗИ или эхокардиография — указывает на увеличение левого желудочка, наиболее точно характеризует патологию клапанов (изменение строения, дрожание створок, ширину остаточного отверстия).
Допплерография — наиболее информативна
Метод допплерографии позволяет:
- увидеть возвратный поток крови;
- диагностировать степень пролапса клапана (внутреннего прогиба);
- установить компенсаторные возможности сердца;
- определить показания к оперативному лечению;
- оценить тяжесть стеноза по нарушению нормы градиента давления (от 3 до 8 мм рт. ст.).
В функциональной диагностике стеноза аорты с помощью допплерографии принято учитывать следующие отклонения градиента (разницы между давлением в аорте и левом желудочке):
- легкий стеноз — менее 20 мм рт. ст.;
- умеренный — от 20 до 40;
- тяжелый — свыше 40, обычно 50 мм рт. ст.
Развитие сердечной недостаточности сопровождается снижением градиента до 20.
Разновидность эхокардиографии — чрезпищеводный вариант, проводится с помощью введения с пищеводным зондом поближе к сердцу специального датчика. Он дает возможность измерить площадь аортального кольца.
Путем катетеризации камер сердца и сосудов измеряют давление в полостях (по градиенту) и изучают особенности прохождения потока крови. Этот метод применяют в специализированных центрах для диагностики у людей старше 50 лет, если невозможно по-другому решить вопрос о способе оперативного вмешательства.
Врожденный порок предлагают оперировать после 30 лет, раньше — только при быстрой декомпенсации
Классификация
Изолированное поражение клапана аорты встречается достаточно редко – примерно в 5-9% всех диагностируемых пороков сердца. В большинстве случаев патология развивается на фоне развития стеноза устья аорты и поражения других клапанов сердца.
Аортальная недостаточность может быть абсолютной и относительной, характеризующейся выраженным атеросклерозом аорты и наличием расширения устья аорты в случае гипертонической болезни.
В зависимости от длины струи при регургитации кровотока и количества регургитируемой крови выделяют различные степени порока.
Недостаточность аортального клапана 1 степени
Для 1 степени аортальной недостаточности характерно дохождение обратного тока крови до 5 мм – струи под створки клапана аорты, при этом количество забрасываемой обратно крови составляет примерно 15%.
Аортальная недостаточность 2 степени
У пациентов с аортальной недостаточностью 2 степени диагностируется дохождение регургитируемой крови до митрального клапана, примерно на расстояние 5-10 мм, а количество забрасываемой крови увеличивается до 30%.
Недостаточность аортального клапана 3 и 4 степени
Наиболее тяжелые формы развития патологии, ведь в желудочек возвращается более половина объёма перекачиваемой крови таким потоком, который достигает непосредственно до верхушки камеры сердца, при этом расстояние может превышать 10 мм.
Роль клапанов в формировании стеноза устья аорты
При повторных ревматических атаках аортальные клапаны сморщиваются, а свободные края настолько спаиваются, что сужают выходное отверстие. Фиброзное кольцо склерозируется, еще более усиливая стеноз.
Симптомы зависят от степени сужения отверстия. Критическим стенозом считается диаметр 10 мм2 и менее. В зависимости от площади свободного аортального отверстия принято различать формы:
- легкую — больше 1,5 см2;
- умеренную — от 1 до 1,5 см2;
- тяжелую — менее 1 см2.
Пациенты жалуются на:
- боли по типу приступов стенокардии вызваны недостаточным поступлением крови в венечные артерии;
- головокружение и обмороки вследствие гипоксии мозга.
Признаки сердечной недостаточности проявляются в случае развития декомпенсации.
Врач во время осмотра отмечает:
- бледность кожи;
- пальпаторно определяется смещение влево и вниз верхушечного толчка, «дрожание» у основания сердца на выдохе по типу «кошачьего мурлыканья»;
- гипотонию;
- склонность к брадикардии;
- типичные шумы при аускультации.
Причины
Относительная (функциональная) аортальная недостаточность возникает при гипертоническом заболевании с выраженным расширением устья аорты либо при развитии тризм аорты различного происхождения. Однако, чаще всего патологические изменения органические и вызваны деформациями и дефектами створок клапаны аорты сморщиванием, перфорацией и т.д.
Наиболее частыми причинами аортальной недостаточности являются:
- системные болезни соединительной ткани;
- ревматическая лихорадка;
- эндокардит инфекционного происхождения, вызывающий перфорацию инфицированных створок;
- атеросклероз на фоне расслаивающей аневризмы аорты также ведет к повреждениям створок клапана;
- артериальная гипертензия;
- аортит;
- поражение клапана в результате третичного сифилиса;
- синдром Марфана, инициирующий миксоматозные дегенеративные повреждения, как створок аортального клапана, так и аорты;
- травмы грудной клетки, в особенности при отрыве створок клапана.
Важно! Ревматический эндокардит становится причиной порока сердца в 70% случаев и сочетается со стенозом и нарушениями структуры митрального клапана, развитием его недостаточности и митрализации аортального порока. Патогенез вызывает утолщение, деформацию и сморщивание полулунных структур клапана, инициируя нарушения смыкания и гемодинамики в диастоле.
Методы подтверждения диагноза
Диагностика обычно не вызывает затруднений. В выяснении причины помогает возраст пациента.
- Обычно для детей и молодежи характерно ревматическое поражение или последствия перенесенного инфекционного эндокардита.
- В среднем возрасте более типичны проявления сифилиса.
- У пожилых людей основным является атеросклероз.
ЭКГ признаки обнаруживают значительную гипертрофию левого желудочка, в поздних стадиях — обоих желудочков и левого предсердия.
Фонокардиография позволяет синхронно записать шумы, на схеме показана точка максимального шума аорты
На рентгенограмме видны расширенные контуры сердечной тени, смещение верхушки кнаружи и вниз, расширение восходящего участка дуги аорты.
Эхокардиография и УЗИ позволяют зафиксировать рост объема левого желудочка, дрожание митрального клапана, величину регургитации.
Введение катетера в полости сердца позволяет точно измерить величину сердечного выброса, объем возвращаемой крови.
Лабораторные анализы играют роль в установлении причины аортальной недостаточности.
Симптомы
При относительно мощных компенсаторных способностях организма сформировавшаяся аортальная недостаточность в течение долгих лет (10-15) может не вызывать субъективных клинических проявлений. Исключением является острый порок сердца, вызванный разрушением створок клапана инфекционным эндокардитом, который может развиться всего за несколько часов, а иногда — и минут.
Сначала больные начинают ощущать сердцебиение (вызвано компенсаторной синусовой тахикардией) и сильную пульсацию в области шеи, головы и сердца в связи с большим сердечным выбросом и высоким давлением пульса в системе артерий. При этом повышается склонность к обморокам, возникающие из-за недостаточности мозгового кровообращения во время диастолического падения АД в артериях головного мозга. На этапе декомпенсациии начинают появляться жалобы, свидетельствующие о левожелудочковой недостаточности. У больных можно наблюдать одышку, в особенности — в начале физических упражнений, а затем — и в состоянии покоя, а также приступы удушья и повышенную утомляемость. Признаками дальнейшей правожелудочковой недостаточности становится боль в правом подреберье, расстройства пищеварения, отеки нижних конечностей и ухудшение диуреза.
Клинические проявления аортальной недостаточности обычно сводятся к следующим симптомам:
- головокружение и склонность к внезапным обморочным состояниям;
- боли в области сердца, которые имеют стенокардический характер, имеющий физическую нагрузку или эмоциональное напряжение как первопричину, они плохо поддаются купированию нитроглицерином и обычно возникают в состояние покоя и в ночное время суток:
- визуально видимая пульсация сонных артерий, подключичных, лучевых и височных вен, которая еще называется «пляской каротид»;
- симптом Мюссе, проявляющийся покачиванием головой в такт пульсу вперед-назад;
- достаточно редкий симптом Ландольфи, проявляющийся пульсацией зрачков при систолическом сужении и диастолическом расширении;
- проявления симптома Квинке –“псевдокапиллярного пульса” с переменным покраснением и побледнением ногтевого ложа в основания корня у случае интенсивного надавливания на верхушку или изменения интенсивности окраски пятен на лбу во время трения кожи, что связано с пульсацией артериол мелкого калибра, не способных в норме к пульсации;
- симптомы, схожие с сердечной астмой и вызванные застоем крови в малом кругу кровяного обращения;
- застой в большом кругу кровообращения вызывает набухание шейных и отек ног;
- высокий и скачущий пульс;
- пульсирующие ощущения в области правого подреберья, находящейся в проекции печени;
- псевдокапиллярный пульс или признак Квинке.
Клинические проявления
Симптомы аортальной недостаточности проявляются при развитии декомпенсации или когда пациенты вынуждены обратиться к врачу по поводу загрудинных болей и ночного удушья. До этого 10-15 лет пациенты не чувствуют себя больными, выполняют физическую работу и занимаются спортом.
Типичные жалобы более характерны для атеросклеротического и сифилитического поражения. При инфекционном эндокардите и ревматизме больные замечают головокружение, головную боль, усиление одышки, сердцебиение.
- Боли за грудиной возникают такие же по характеру, как при стенокардии (давящие, жгучие) с иррадиацией в левое плечо, пальцы руки, лопатку. Но они не связаны с физической нагрузкой, более длительны. Не снимаются нитроглицерином.
- Ощущение внутренних толчков тела, механических импульсов в голове, ногах и руках.
- Одышка указывает на начало декомпенсации. Сначала она беспокоит только при физической работе, затем развивается в покое, начинаются ночные приступы удушья, невозможность принять лежачее положение.
- Застой в венозном русле приводит к отекам на стопах и голенях, болях и тяжести в правом подреберье.
Картина эхокардиограммы расшифровывается специалистом
Анализы и диагностика
При физикальном обследовании у больных выявляется значительная разница между показаниями систолического и диастолического давления (причем систолическое выше нормы, а диастолическое — ниже). При пальпации верхушечный толчок ощущается более куполообразно сильным и смещенным влево и несколько вниз в условиях увеличенной камеры левого желудочка. Благодаря аускультации слышно ослабление первого тона в верхушке сердца и ослабление второго тона выше аорты.
В некоторых случаях данный порок сердца характеризуется обнаружением двух тонов на бедренной артерии — тона Траубе и двойного шума Виноградова-Дюрозье.
Инструментальные методы обследования позволяют выявить такие признаки аортальной недостаточности как:
- гипертрофия и дилатация левого желудочка, перегрузка левого желудочка и относительная коронарная недостаточность, которые отображаются на ЭКГ как снижение сегмента S-T и выявление отрицательного зубца T в первом и втором стандартном и левом грудном отведении, а также возможной блокады в левой ножке пучка Гиса;
- благодаря ЭхоКГ обнаруживается трепетание в передней створке митрального клапана в диастоле за счет ударов струи обратного тока крови из аорты;
- на рентгенографии отображается аортальная конфигурация сердца – с увеличенным левым желудочком или специфической формы «сапога»;
- во время доплер-исследований выявляется обратный поток крови в камеру сердца и диастолические реверсионные потоки в полости брюшного отдела аорты;
- высокочастотные диастолические шумы, снижение амплитуды к концу диастолы и амплитуды второго тона у больных отображается на фонокардиографии над аортой.
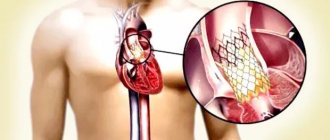
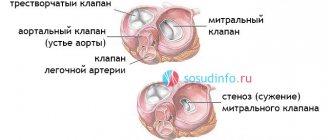
Как работает клапан аорты
Трехстворчатое строение аортального клапана от двустворчатого митрального отличает отсутствие папиллярных мышц и хорд сухожилий. Поэтому он открывается и закрывается только под влиянием разницы давления в полости левого желудочка и аорты.
Во время открытия — волокна эластина из желудочка прижимают створки к стенкам аорты, отверстие для тока крови освобождается. Одновременно корень аорты (начальная часть) сжимается и тянет их на себя. Если давление в полости желудочка превышает давление в аорте, то кровь перетекает в сосуд.
Закрываются створки завихряющимися потоками в области синусов. Они отстраняют клапан от стенок аорты к центру. Эластичные створки плотно смыкаются. Звук закрытия прослушивается стетоскопом.
Диета при недостаточности аортального клапана (аортальной недостаточности)
Диета для очищения сосудов при заболевании сердечно-сосудистой системы
- Эффективность: лечебный эффект через 3 месяца
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Терапия аортальной недостаточности происходит в условиях ограничения физической нагрузки, что должно учитываться в питании. Кроме того при проблемах с сердцем следует отказаться от:
- жареного, копченого и жирного;
- слишком перченого и соленого;
- рафинированного сахара – в конфетах, мороженом, тортах и пр.
Также нужно ограничивать потребление соли – не более 5 г и насыщать рацион полезными овощами, сухофруктами, зеленью, ягодами, море- и субпродуктами.
Лечение
Лечение аортальной недостаточности зависит от выявленной причины.
При ревматизме необходимы антибиотики, курсы профилактики, предотвращающие повторные атаки.
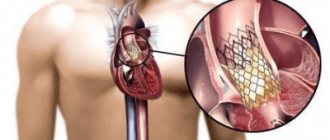
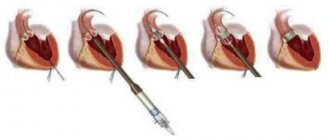
На схеме показано хирургическое укрепление кольца аорты и полное смыкание клапанов
Инфекционный эндокардит лечится высокими дозами противовоспалительных средств, кортикостероидных гормонов.
Коронарные боли и гипертония снимаются адреноблокирующими средствами, пролонгированными нитропрепаратами, мочегонными.
Лечение атеросклероза требует применения строгой диеты, статинов.
Приобретенные пороки сердца (ППС)
Пороки клапанов сердца
Пороки клапанов сердца характеризуются повреждением или дефектом одного из четырех сердечных клапанов: митрального, аортального, трикуспидального или легочного.
Митральный и трикуспидальный клапаны контролируют поток крови между предсердиями и желудочками (верхняя и нижняя камеры сердца). Легочный клапан управляет потоком крови от сердца к легким, а аортальный клапан регулирует кровоток между сердцем и аортой, и, следовательно, кровеносные сосуды к остальному телу. При нормальной функции клапанов сердца кровь течет с должной силой в нужном направлении в нужное время.
При пороке сердца нарушается функция клапана, он может становиться слишком узкими (стеноз), из-за чего полностью не открывается, или расширяться и не может полностью закрыться (недостаточность). Суженный клапан препятствует току крови из камеры сердца, в то время как при его недостаточности кровь возвращается обратно в камеру, из которой она ранее вышла. Нарушение функции клапана приводит к увеличению и утолщению сердечной мышцы – снижается ее эластичность и эффективность.
Чаще всего встречаются пороки митрального и аортального клапанов.
Степени тяжести порока сердца бывают разные. В легких случаях симптомы могут отсутствовать, а в запущенных случаях порок может привести к застойной сердечной недостаточности и другим осложнениям. Лечение зависит от степени заболевания.
Причины пороков клапанов сердца
Причин много. Некоторые из них присутствуют при рождении (врожденные), а другие могут быть приобретены в более позднем возрасте:
- старение клапанов: ткань сердечного клапана может деградировать с возрастом на фоне атеросклероза, потерять эластичность и стать твердой;
- ревматизм;
- бактериальный эндокардит;
- высокое кровяное давление;
- инфаркт миокарда;
- опухоли сердца
- системные заболевания (ревматоидный артрит, системная красная волчанка, сифилис);
- лучевая терапия, применяемая для лечения рака.
Симптомы, которые могут появляться по причине порока клапанов сердца
Симптомы при заболеваниях сердца могут возникать внезапно, в зависимости от того, насколько быстро болезнь развивается. При медленном течении заболевания сердце может приспособиться, и вы можете не заметить начало каких-либо симптомов. Важно понимать, что тяжесть симптомов неравнозначно тяжелому пороку клапана сердца и наоборот, симптомы могут вообще отсутствовать при тяжелых пороках.
Симптомы заболевания сердца включают:
- Одышка при физических нагрузках, быстрая утомляемость
- Отеки конечностей, быстрое увеличение веса за счет скопления жидкости
- Сердцебиение или перебои в работе сердца
- Боль в груди
- Головокружение или обморок
- Лихорадка (при инфицировании клапана)
Для выявления и лечения заболеваний клапанов сердца важна правильная и своевременная диагностика.
Диагностика пороков
Определить порок клапанов сердца можно прислушиваясь к характерным звукам, известным как шумы в сердце.
Для полной диагностики порока нужно пройти одно или несколько из следующих исследований:
- Электрокардиограмма (ЭКГ) показывает электрическую активность сердца, регулярность сердечных сокращений, утолщение (гипертрофию) и повреждение сердечной мышцы от ишемической болезни сердца.
- Рентген грудной клетки показывает увеличение камер сердца вследствие нарушения функции клапанов сердца.
- Эхокардиограмма (ЭхоКГ) – золотой стандарт в современной диагностике. На ЭхоКГ звуковые волны, отражающиеся от сердца, записываются и преобразуются в изображения. Снимки могут выявить аномальный размер, форму и движение сердца, дисфункцию клапанов.
- Коронарография, которая представляет собой введение катетера в сердце для оценки состояния сосудов, кровоснабжающих сердце.
Пороки митрального клапана
Встречаются три типа нарушения функции митрального клапана:
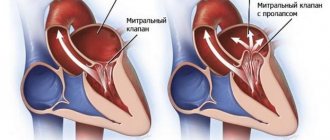
- Пролапс митрального клапана — это когда обе створки клапана увеличены и выпячиваются, что мешает им равномерно закрываться.
- Недостаточность — это когда створки клапана не закрываются плотно, поэтому кровь просачивается обратно в левое предсердие сердца. Недостаточность может произойти внезапно (острая) или, что чаще, постепенно со временем (хроническая). Острая недостаточность митрального клапана часто вызвана повреждением сердца, например, инфарктом или инфекционным эндокардитом.
Существует множество причин, по которым может развиться хроническая недостаточность митрального клапана. Симптомы включают усталость, одышку при физической нагрузке и в положении лежа, перебои в работе сердца.
- Стеноз — створки митрального клапана утолщаются, становятся жесткими и даже могут срастаться. Из-за этого происходит сужение отверстия клапана. Среди взрослых пациентов стеноз чаще встречается у женщин, в основном причиной является ревматизм. Симптомы включают одышку при физической нагрузке, отеки нижних конечностей, сердечные аритмии. У некоторых пациентов в левом предсердии образуются сгустки (тромбы). Эти сгустки могут перемещаться по кровеносным сосудам и повреждать мозг, селезенку или почки.
Пороки аортального клапана
Недостаточность аортального клапана возникает, когда створки клапана не смыкаются и кровь возвращается обратно в левый желудочек сердца. У пациента может быть значительная аортальная недостаточность в течение долгих лет без развития выраженных симптомов. Признаки болезни проявляются как сердцебиение, одышка при физической нагрузке или в положении лежа (может быть внезапная сильная одышка посреди ночи), боли в груди.
Стеноз аортального клапана чаще поражает мужчин, чем женщин. Это состояние, когда створки утолщаются, становятся жесткими и сливаются вместе, что сужает клапан и препятствует нормальному оттоку крови из сердца в аорту и остальную часть тела. Стеноз аортального клапана обычно не вызывает симптомов до тех пор, пока отверстие клапана не сузится примерно до одной трети от нормы. Симптомы включают одышку при нагрузке, боль в груди и обмороки.
Недостаточность трехстворчатого клапана
Это порок сердца, характеризующийся неполным смыканием створок трехстворчатого клапана и обратным током крови из правого желудочка в правое предсердие.
Причиной поражения трехстворчатого клапана, как и других клапанов сердца, может быть ревматизм, миксоматоз, инфекционный эндокардит или травма грудной клетки.
Недостаточность трехстворчатого клапана также может быть не связана с поражением самого клапана, а возникнуть вследствие длительного течения митрального и аортального пороков, при отсутствии или неправильном их лечении.
Лечение пороков клапанов сердца
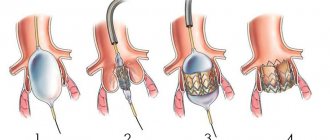
Лечение пороков клапанов сердца будет зависеть от типа и тяжести состояния и может включать медикаментозное лечение или операцию.
Если порок сердца значимый и лекарства не помогают, выполняются операции по восстановлению или замене клапана сердца. В настоящее время хирургия клапанов сердца стремится к выполнению клапансохраняющих операций. Благодаря усовершенствованию техники реконструктивных операций, возможно восстановить клапан даже при инфекционном эндокардите. В других случаях производится замена клапана искусственным протезом.
Искусственные клапаны сердца
Искусственные клапаны сердца со времен изобретения значительно усовершенствовались, и в настоящее время на вооружении кардиохирургов имеются протезы, которые могут максимально приближенно выполнять функцию собственного клапана.
В зависимости от состава искусственные клапаны сердца бывают механическим и биологическим. Механические клапаны изготавливают полностью из синтетических материалов, их достоинства — прочность, долговечность и износостойкость. Недостаток – необходимость пожизненного приема антикоагулянтов (препараты для разжижения крови), для предотвращения образования тромбов.
Искусственные протезы сердца
Биологические клапаны изготавливаются из тканей сердца животных, и обработаны специальными растворами, повышающими износостойкость и препятствующими иммунному отторжению после имплантации. Преимущества биологических протезов – отсутствие необходимости пожизненного приема антикоагулянов. Недостаток – быстрый износ, ограничение в возрасте пациента. Биологические протезы рекомендованы пациентам старше 70 лет, их срок работы около 10-15 лет.
Операция на сердце
В большинстве случаев на операции хирург чтобы достичь сердца, делает разрез посередине грудины, использует аппарат искусственного кровообращения для циркуляции крови по телу во время операции, останавливает и открывает сердце, чтобы добраться до пораженного клапана, затем восстанавливает или заменяет клапан.
Так же выполняются операции на клапанах сердца через небольшой разрез на правой стороне грудной клетки с использованием видеоподдержки.
Пациентам с аортальным стенозом возможно выполнение протезирования аортального клапана биологическим протезом через бедренную артерию или верхушку сердца – без разреза грудины и остановки сердца. Проводят такую операцию возрастным пациентам с высоким риском стандартной открытой операции на сердце. В таком случае имплантируют только биологические протезы.
После операции на сердце
Всемирная организация здравоохранения (ВОЗ) определила здоровье как не только отсутствие болезней и недугов, но также наличие физического, психического и социального благополучия. Целью операции на сердце является не только продление жизни, но и улучшение функциональной мобильности и качества жизни.
Операция на открытом сердце – серьезное вмешательство, после которой нужно время для полного восстановления. Оно зависит от возраста и общего состояния здоровья человека, а также от сложности операции.
При своевременном обращении за хирургической помощью возможно избежать послеоперационных осложнений и пройти короткий путь восстановления практически в 100 % случаях.
В течение первых двух недель пациент чувствует усталость и слабость, общее состояние постепенно восстанавливается в течение следующего месяца. На этот период нужно ограничить тяжелые физические нагрузки, отказаться от спорта. Нужно выходить из дома не реже 2 раз в день для небольшой прогулки и стараться каждый день немного увеличивать нагрузки. Грудина полностью заживает в течение двух месяцев, после чего можно будет вернуться к обычным бытовым нагрузкам.
Для многих пациентов возвращение домой после операции на сердце большое облегчение, для некоторых это может быть довольно пугающим. Выполняйте рекомендации лечащего врача, вовремя принимайте назначенные препараты, от этого зависит длительность и качество Вашей жизни.
Хирургическое лечение
Выбор техники операции зависит от наличия аневризмы аорты. При отсутствии аневризмы производится замена аортальных клапанов на искусственные.
Если имеется аневризма, то операция осложняется замещением восходящего отдела трансплантатом с подшиванием коронарных артерий.
Одновременная замена начального участка аорты и клапанов при аневризме