- При первых месячных
- Цвет крови при месячных: норма
- Почему меняется цвет
- Какие изменения должны насторожить?
- Кровь алого цвета при месячных
- Темный цвет крови при месячных
- Розовый цвет крови
- Кровь при месячных черного цвета
- Коричневый цвет крови при месячных
- Оранжевая кровь месячных
- Серые выделения
- Когда нужно обращаться к врачу?
Менструальная кровь может иметь разные оттенки. Цвет выделений зависит от особенностей организма и ряда других факторов. Окрас крови может меняться даже в пределах менструации, что обусловлено гормональными изменениями и различными заболеваниями.
При первых месячных
Многие девочки-подростки, которые еще не сталкивались с менструациями, не знают, каким должен быть их цвет и как не спутать их с другими проявлениями. В среднем месячные начинаются с 11-14 лет. Иногда мы встречаемся и с ранним половым созреванием – девочка созревает к 9 годам, а иногда месячные могут начинаться с 15-16 лет, что считается поздним созреванием. Продолжительность нормальной менструации от 4 до 7 дней. Выделения в период первой менструации имеют коричневатый или красный цвет. Они не слишком обильные и могут проявляться в виде нескольких небольших пятен.
В первые месячные особенно нужен комфорт и максимальная защита. Прокладки Nuage выполнены из гипоаллергенных материалов, что позволит избежать раздражения кожи. Особый распределяющий слой и защитные бортики позволят избежать протечек. В зависимости от интенсивности выделений можно подобрать оптимальный вариант прокладки на разные дни цикла.
Варикоцеле
Обязательна диагностика варикоцеле при отсутствии беременности у партнерши более шести месяцев или при нарушении качества спермы.
При подозрении на варикоцеле важно исключить и другие заболевания, дающие схожую симптоматику. Учитывая то обстоятельство, что расширение вен семенного канатика может быть следствием опухолей забрюшинного пространства и малого таза, может потребоваться дополнительное обследование.
К каким врачам обращаться
Варикоцеле выявляется на профилактических осмотрах . При появлении первых симптомов стоит обратиться к , однако в дальнейшем необходима консультация врача-андролога.
Лечение варикоцеле
Варикоцеле 1-й стадии не требует лечения. Достаточно устранить причину застойных явлений в малом тазу (хронические запоры, исключение тяжелых физических нагрузок и др.). При наличии дискомфорта в области мошонки, болей в яичке, вызванных варикоцеле, как правило, помогает холод (пузырь со льдом), который прикладывают на область поражения, и назначение сосудосуживающих лекарственных препаратов.
Средства, расширяющие сосуды и тепло, напротив, противопоказаны из-за того, что они только ухудшают состояние пациента. К консервативным методам лечения относятся:
- ограничение физической активности;
- исключение занятий активными видами спорта, верховой ездой;
- ношение суспензория (бандажа, применяемого для иммобилизации органов мошонки).
Хирургическая операция показана на более поздних стадиях заболевания, когда присутствует болевая симптоматика, наблюдается кровоизлияние в мошонку, уменьшение объемов яичка, при бесплодии и выраженном косметическом дефекте.
На сегодняшний день методы хирургического лечения варикоцеле можно разделить на три группы: иссечение вен, поднятие яичка, а также закупорка вен изнутри (эмболизация). Хирургическое лечение варикоцеле может быть проведено открытым доступом забрюшинным (операция Иванисевича или Паломо), паховым и субингвинальным методом (операция Мармара), а также лапароскопическим доступом.
Наиболее распространенной является операция Иванисевича: перевязка яичковой вены на уровне или чуть выше внутреннего пахового кольца. Это самая простая, но наименее эффективная техника операции. Может выполняться под местной анестезией. Недостатки: большой разрез кожи (4-5 см), высокая травматичность, косметический дефект, частое развитие осложнений.
Микрохирургическая операция по Мармару признана золотым стандартом, так как ее эффективность и безопасность достигают 98%. Производится через небольшой (3 см) разрез в паховой области, после операции шрам практически не виден. Выполняется под местной анестезией. Проводят такое вмешательство при наличии операционного микроскопа. С высокой точностью, последовательно перевязываются и пересекаются все вены гроздьевидного сплетения (в этом отделе семенного канатика их, как правило, от 3 до 6). При этом не вскрывается брюшная полость, отсутствует травматизация лимфатических сосудов семенного канатика, что значительно снижает риск развития осложнений и позволяет в короткие сроки возобновить физическую и половую активность. Использование оптических систем минимизирует риск перевязывания артериальных сосудов и, соответственно, риск некроза яичка. Однако вмешательство считается сложным с технической точки зрения.
Эндоваскулярная эмболизация вены яичка – малотравматичное вмешательство, которое выполняется сосудистыми хирургами. Проводится под местным наркозом. Врач делает небольшой разрез в области бедра, получая доступ к бедренной вене. Через катетер, установленный под рентгенологическим контролем в яичковой вене, вводят специальную пробку (эмбол) или склерозирующее вещество для прекращения кровотока по сосуду.
Преимущества эмболизации:
- малая травматичность, практически без кровопотерь;
- минимальный риск появления гидроцеле (водянки яичка), поскольку процедура проходит в вене и не затрагивает другие кровеносные и лимфатические сосуды;
- быстрая реабилитация.
Недостатки:
- лучевая нагрузка – операция выполняется под рентгенологическим контролем;
- иногда врачу не удается попасть в вену яичка из-за анатомических особенностей венозной системы пациента;
- сравнительно высокий риск (до 11%) развития гематом, кровотечений и перфораций.
При лапароскопической венэктомии доступ к яичковой вене осуществляется через небольшие проколы передней брюшной стенки и только под общим наркозом. Врач вводит внутрь эндоскоп с хирургическими инструментами, которыми пересекает яичковую вену. Операция с лапароскопическим доступом обеспечивает возможность одновременной перевязки и иссечения тестикулярных сосудов с обеих сторон при наличии двустороннего варикоцеле. Лапароскопическая операция производится через три прокола. Выделение и перевязка вены производится со стороны брюшной полости. Преимущество лапароскопии – ее малотравматичность. Однако при таком лечении сохраняется сравнительно высокий риск рецидива и осложнений.
После операции бесплодие, возникшее в результате развития варикоцеле, излечивается в большинстве случаев.
Осложнения
Возникновение варикоцеле в молодом возрасте может приводить к гипотрофии или атрофии яичка и бесплодию. Описана связь варикоцеле со снижением выработки мужского гормона тестостерона, ранним семяизвержением и нарушением потенции. У мужчин с этой патологией возникает риск потери потенции в зрелом и пожилом возрасте.
Иногда варикоцеле приводит к гипотрофии яичка (уменьшению размеров более чем на 10%), вплоть до полной атрофии. Происходит это из-за нарушения циркуляции крови.
При своевременном лечении кровоснабжение в яичке восстанавливается. В большинстве случаев восстанавливается и объем органа.
Застой венозной крови в венах таза нарушает кровоснабжение органов, семенники снижают выработку спермы и тестостерона. Уменьшение уровня тестостерона приводит не только к снижению полового влечения и потенции, но и к ухудшению общего состояния. Замедляются обменные процессы, мужчина начинает набирать вес. Увеличивается количество жировой ткани, которая в свою очередь ускоряет снижение тестостерона. Кроме того, варикоцеле провоцирует развитие аденомы и рака предстательной железы.
Вследствие разрыва расширенных венозных сосудов или их воспаления, вызывающего сильные боли, возникают такие грозные и редкие осложнения как кровоизлияния в мошонке.
После операций по поводу варикоцеле возможны следующие осложнения:
- лимфостаз – нарушение оттока лимфы;
- гнойные выделения в месте разреза;
- болевой синдром;
- гидроцеле (водянка яичка) – скопление жидкости в тканях мужских половых желез.
После терапии возможен рецидив варикоцеле. В зависимости от выбранного хирургического метода лечения частота рецидивов у детей варьирует от 1 до 20%, у взрослых варикоцеле рецидивирует в 2 раза реже. В этой связи многие врачи рекомендуют проводить операции уже после окончания периода полового созревания.
Профилактика варикоцеле
Эффективных методов профилактики варикоцеле не существует, поскольку эта болезнь часто определяется наследственными факторами. Устранение застойных явлений в органах малого таза, предполагающее нормализацию стула, исключение длительного и выраженного физического напряжения, отказ от злоупотребления алкоголем, регулярная половая жизнь и т.п. для данной категории больных являются обязательными.
Специалисты настоятельно рекомендуют всем юношам в возрасте 19-20 лет (по окончании периода полового созревания) пройти обследование у уролога/андролога. Если при этом никаких клинических признаков варикоцеле выявлено не будет, на этот счет в будущем, в принципе, можно не волноваться.
Источники:
- Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание, том 4.
- Ахвледиани Н.Д., Чернушенко А.С., Рева И.А., Пушкарь Д.Ю. Субклиническое варикоцеле: критерии постановки диагноза, роль в развитии мужского бесплодия, современный подход к лечению // – Акушерство и гинекология. – 2020; 11. – С. 71-76.
- Коган М.И., Афоко А., Тампуори Д. Варикоцеле: противоречивая проблема // – Урология и нефрология. – 2009; 67(6). – С. 67-71.
- Лоран О.Б., Сокольщик М.М., Гагарина С.В., Стойко Ю.М., Голицын А.В. Выбор метода хирургической коррекции варикоцеле с учетом особенностей венозной гемодинамики // – Урология. 2006; 5. – С. 24-9.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цвет крови при месячных: норма
Длительность менструации в норме составляет 3-5 дней. В этот период их оттенок может отличаться. Это не должно вызывать опасений, так как это в большинстве случаев является нормой.
В норме женщина теряет 20-40 мл крови за менструацию. Начинаются месячные чаще всего с дискомфорта внизу живота у нерожавших женщин и кровянистых незначительных выделений, которые постепенно увеличиваются. Связано это с отторжением функционального слоя матки (эндометрия) и индивидуальными генетическими особенностями. У рожавших женщин месячные начинаются без боли и кровь имеет чистый темно-красный цвет.
В средние дни менструации кровь имеет красный цвет, от ярких оттенков до темных. Это чаще всего зависит от объема крови: при скудных выделениях оттенок темноватый, при обильных – красный либо бордовый. Может присутствовать слизь и кровяные сгустки. На протяжении первых трех дней менструальная кровь может иметь насыщенный алый цвет, и это не считается отклонением от нормы.
Последние дни месячных сопровождаются темными и густыми кровянистыми выделениями. После окончания этого периода могут появляться мазки коричневого оттенка. Это связано с полным очищением матки. В такой период достаточно использовать ежедневные прокладки.
Анализ крови — Что надо знать, перед тем как сдавать кровь на анализы
Категория: Информация для пациентов.
Анализ крови – один из основных методов лабораторной диагностики состояния здоровья человека. Содержащаяся в нем информация поможет врачу поставить или уточнить диагноз, сделать выводы о наличии патологических процессов в организме. Исследование крови назначается при постановке диагноза, при необходимости уточнить имеющиеся данные, при профилактических осмотрах и во многих других ситуациях. Для получения объективной картины необходимо соблюдать два важнейших условия: правильность подготовки пациента к сдаче крови для анализа и точное соблюдение методики взятия материала для исследования.
Подготовка к анализу
За сутки до проведения планового анализа крови необходимо ограничить физическую активность, исключить занятия спортом, чрезмерные нагрузки. Последний прием пищи должен быть не позднее, чем за 12 часов до исследования. Анализ крови проводится натощак, с утра нельзя пить чай, кофе, которые могут повлиять на точность результата. Также необходимо исключить курение непосредственно перед исследованием.
Как правило, прием проб в диагностических лабораториях производится с 8 до 10-11 часов утра. Для сдачи крови на анализ стоит прийти пораньше: во-первых, чтобы не создавать ажиотажной очереди под конец работы медицинского персонала, а во-вторых, чтобы не исказить результаты исследования. Ведь для получения корректных результатов непосредственно перед анализом нужно согреться, 15-20 минут отдохнуть.
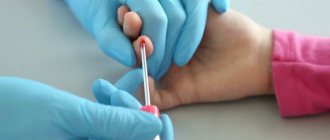
Исследование капиллярной крови
Стандартным способом исследования крови, к которому большинство пациентов привыкло с детства, является анализ капиллярной крови, которая поступает из небольшого прокола на пальце. Это исследование называется общим анализом крови. С его помощью можно выявить первую реакцию организма на воспаления, вызванные бактериями, вирусами и паразитами, определить наличие аллергии, а также диагностировать тяжелые состояния со стороны системы кроветворения, такие как анемия или лейкоз. Такая информация важна для правильной диагностики и назначения лечения при многих заболеваниях.
Разумеется, расшифровка данных общего анализа крови и постановка диагноза – дело врача. Однако сами пациенты также должны иметь представление о том, какую информацию содержит данное исследование. Повышенный или, напротив, низкий уровень в крови гемоглобина, лейкоцитов, эритроцитов и других компонентов также является показателем наличия или отсутствия воспалительных процессов, различных инфекционных или хронических заболеваний. Однако задача расшифровки анализа врачом существенно осложнится, если в процессе взятия диагностического материала в лаборатории была нарушена методика проведения анализа. К сожалению, капиллярный способ взятия крови не всегда дает возможность получить качественный образец для исследования.
Связано это, прежде всего, с самим составом материала. Так, капиллярная кровь имеет меньшую концентрацию кальция, калия и общего белка, но более высокую концентрацию глюкозы и гемоглобина . Также кровь может быть разбавлена избытками межклеточной жидкости, что может быть причиной неточных результатов анализов. В исследуемом материале могут появиться микросгустки, снижающие достоверность данных. При взятии капиллярной крови в образец также может попасть остаток антисептика (спирта) и тканевой жидкости, что существенно снижает качество пробы и влияет на точность лабораторного исследования. В таком случае потребуется повторный анализ.
Кровь из вены
Более точным способом диагностики сегодня является анализ венозной крови. Он незаменим, например, при проведении биохимического исследования крови, показывающего, правильно ли функционируют сердечно-сосудистая система, печень, почки, поджелудочная железа, мышцы. Так, первым показателем биохимии крови является белок альбумин – он определяется для диагностики почечных, ревматических, онкологических заболеваний, патологий печени. Под термином «общий белок» понимается общее содержание альбумина и глобулинов в сыворотке крови – этот показатель является ключевым показателем обмена белка в организме. Это значимая для диагноста информация – как известно, при избытке холестерина на стенках сосудов образуются бляшки, растет риск развития сердечно-сосудистых заболеваний. Также биохимия крови позволяет узнать уровень глюкозы – параметр, указывающий на возможное наличие сахарного диабета. Стандартно в биохимическом анализе крови исследуется около 30 параметров, и получаемая в итоге развернутая информация делает этот анализ одним из наиболее объективных критериев здоровья человека. Именно поэтому так важно правильно взять и сохранить материал для анализа.
Анализ венозной крови проводится двумя основными способами – открытым и закрытым. Традиционно в российских ЛПУ используется открытый способ, при котором медсестра забирает кровь из вены шприцем, полой иглой или самотеком в пробирку. Данная методика является устаревшей: при открытой технологии взятия крови повышается риск разрушения клеток крови при ее переносе в пробирку. Оптимальным вариантом получения крови для исследования сегодня является так называемый закрытый способ с использованием вакуумных систем, состоящих из вакуумной пробирки, держателя и иглы. Пробирка позволяет набрать необходимый объем крови, а игла со специальным силиконовым покрытием легко проникает под кожу, не вызывая болевых ощущений. Эта процедура безопасна как для пациента, так и для медицинского работника, производящего забор крови для исследования.
После этой процедуры кровь будет надежно храниться в пробирке, специально дозированной нужным количеством реагента, что увеличивает шанс получения наиболее точного результата анализа. Также стоит помнить, что в профилактических целях рекомендуется проводить анализ крови с интервалом раз в год: в этом случае у лечащего врача будет возможность вовремя заметить изменения в состоянии здоровья пациента и назначить лечение на ранней стадии заболевания.
- Назад
Какие изменения должны насторожить?
Первое, на что стоит обратить внимание, – это изменение цвета от цикла к циклу. Оттенок выделений не должен меняться. Например, если у женщины всегда были месячные красного цвета, а потом обрели очень темный, почти черный цвет – это повод пройти обследование у гинеколога.
Тревожными симптомами при изменении цвета являются:
- интенсивная боль внизу живота;
- боль при опорожнении мочевого пузыря;
- частое мочеиспускание;
- нарушение продолжительности цикла;
- жжение и зуд;
- неприятный (гнилостный) запах;
- боль, иррадирующая в задний проход;
- температура, озноб, слабость, головокружение.
Вышеперечисленные симптомы могут говорить о наличии воспалительного процесса. Также основанием для консультации у врача является появление выделений в период между месячными, вне зависимости от их оттенка.
Кровь алого цвета при месячных
Начало менструаций может сопровождаться ярко-красными выделениями. Это свидетельствует об увеличенной скорости выделений. Оттенок может не меняться на протяжении месячных или становиться более темным к их концу. Причиной такого проявления может быть:
- инфекция. Заболевания инфекционного характера провоцируют выделения между месячными. Они могут иметь алый окрас, так как вызваны кровотечением. В таком случае нужно срочно обращаться за консультацией к гинекологу;
- беременность. Алые мазки в период беременности (как и мазки другого цвета) представляют серьезную угрозу здоровью. Это может свидетельствовать об угрозе выкидыша. Требуют немедленной медицинской помощи;
- миомы, полипы. Незлокачественные образования в матке провоцируют алые выделения как во время менструаций, так и в другой период. Характерными симптомами являются боль и ощущение давления.
Подробное описание исследования
Расширенный анализ крови представляет собой первичное исследование, которое применяют для оценки общего состояния организма, выявления широкого спектра заболеваний и контроля их лечения.
Основные показатели, которые включены в расширенный клинический анализ крови:
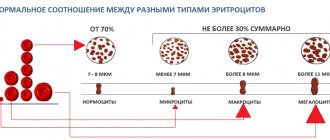
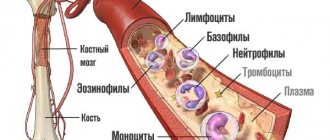
Эритроциты — клетки, называемые также красными кровяными тельцами. Основная функция эритроцитов состоит в переносе кислорода к тканям и удалении углекислого газа (СО2) из них.
Гемоглобин является главным белком в составе эритроцитов. Он непосредственно позволяет осуществлять газовый обмен в тканях, соединяясь с кислородом, или СО2. Недостаточность гемоглобина в организме, наряду со снижением эритроцитов, служит основой для развития анемии.
Гематокрит — соотношение всех форменных элементов крови (в основном эритроцитов) к жидкому компоненту крови. Позволяет судить об избытке или дефиците красных клеток крови, обезвоживании или гипергидратации организма.
Цветовой показатель отражает, насколько адекватно насыщение эритроцитов гемоглобином, помогает специалисту установить анемию и дифференцировать ее на нормохромную, гипохромную или гиперхромную.
MCH (Mean Cell Hemoglobin) — показатель, отражающий среднее содержание гемоглобина в эритроцитах, является современным и более точным аналогом цветового показателя.
MCV (Mean Cell volume) определяет средний объём эритроцита. Совместно с MCH используется для выявления анемии и ее причин.
RDW (Red cell Distribution Width) отражает неоднородность эритроцитов по объему. Показатель также важен в диагностике анемии, зависит от среднего объема эритроцита (MCV), поэтому при повышении или снижении MCV наблюдается его увеличение, что свидетельствует о том, что в крови находятся клетки разного объема.
MCHC (Mean Cell Hemoglobin Concentration) помогает оценить среднюю концентрацию гемоглобина в эритроцитах. Изменение показателя наблюдаются при нарушении синтеза гемоглобина, гипохромных и гиперхромных анемиях.
Тромбоциты также относятся к форменным элементам крови, они играют ключевую роль в процессах гемостаза и обеспечивают своевременное свертывании крови при повреждении сосудов. Изменения этого показателя могут быть связаны с нарушением продукции клеток в костном мозге или их ускоренным разрушением.
Лейкоциты называют белыми кровяными клетками. Они участвуют в различных иммунных процессах и защищают организм от инфекции. Существует несколько типов лейкоцитов: эозинофилы, нейтрофилы, лимфоциты, базофилы, моноциты. Их процентное соотношение позволяет оценить лейкоцитарную формулу для понимания текущего состояния иммунной системы, выявления и определения выраженности воспалительных и аллергических процессов в организме.
Нейтрофилы — самая многочисленная популяция лейкоцитов, направлены на борьбу с чужеродными микроорганизмами — в том числе с бактериальной инфекцией — в организме.
Лимфоциты играют важную роль в распознавании патогенных микроорганизмов и формировании, а также регуляции иммунитета к различным инфекциям за счет выделения антител и уничтожения зараженных клеток.
Моноциты — это лейкоциты, которые могут дифференцироваться в макрофаги и дендритные клетки после их миграции в периферические ткани. Поглощают вирусные и бактериальные частицы, затем на поверхности клетки появляются белки-мишени для распознавания возбудителя инфекции иммунной системой. Это помогает в борьбе с патогенами и формировании адаптивного иммунитета. Моноциты также принимают участие в очищении организма от мертвых клеток и заживлении тканей.
Базофилы и эозинофилы активно участвуют в развитии аллергических реакций. Они содержат множество гранул с биологически-активными молекулами, которые вызывают симптомы аллергии. Эозинофилы также играют роль в защите организма от паразитов.
Ретикулоциты служат предшественниками эритроцитов. Их число отражает эритропоэз — скорость образования красных кровяных телец в костном мозге. Этот показатель важен при оценке эффективности терапии анемии. Дополнительно определяется процентное содержание ретикулоцитов, содержание их незрелых форм и индекс продукции данных клеток. В совокупности эти данные используются для ведения пациентов с нарушением процессов кроветворения.
В совокупности показатели расширенного клинического анализа крови необходимы врачу как этап первичной лабораторной диагностики широкого спектра заболеваний. Исследование также может применяться для оценки общего состояния здоровья.
Розовый цвет крови
Такой оттенок характерен для начала или окончания менструальных кровотечений. Чаще всего проявляются у женщин, которые часто наблюдают мажущие проявления. Светло-розовые мазки могут указывать на соединение цервикальной жидкости с кровью. Провоцировать изменение цвета также могут:
- пониженный эстроген. Этот гормон отвечает за нормализацию слизистой оболочки женских половых органов. При недостатке эстрогена частички слизистой перемешиваются с кровью и меняют цвет. Влияет на его уровень прием гормональных препаратов и менопауза;
- овуляция. Кровянистые мазки могут возникать в середине цикла.
Трактовка анализа определение уровня сахара крови
Мурзаева Ирина Юрьевна
Эндокринолог, Врач превентивной медицины
19 июля 2011
Вроде бы ничего особенного, обычный анализ, скажете вы. Но вот трактовка его имеет множество нюансов, опишу всё по порядку.
Первое что имеет значение — откуда взят анализ
- из вены (это плазменный уровень сахара)
- из пальца (капиллярная кровь)
- глюкометром (может показывать как по венозной норме, так и по капиллярной).
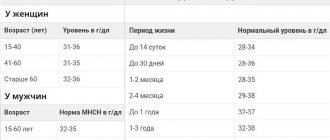
В вене норма сахара всегда выше, на 11%, примерно, чем из пальца. Например, норма сахара натощак по вене от 3.1 ммоль/л, до 6.1 ммоль. Этот показатель может зависеть и от реактива, который купила лаборатория (то есть нормой может быть 6.2 ммоль, 6.4 ммоль). А норма капиллярной крови натощак — до 5.6 ммоль.
Норма глюкометра всегда зависит от типа глюкометра, внимательно! читайте инструкцию, где вы найдёте ссылку на нормы для вашего аппарата.
Не используется глюкометр у людей с анемией (малокровием), показатель изначально будет не верным.
Второе — когда анализ был взят?
Натощак (на голодный желудок), через час после еды, через 2 часа после еды и так далее. Стандартно сахар крови берётся натощак и, при потребности, через 2 часа после еды (а не через 1 час, 15 мин и т.д.  ).
).
При пробе с 75 гр. глюкозы (сахарная кривая)- анализ берут натощак, через 1 час и через 2 часа, врач вас заранее предупредит об этом.
Третье — как взят анализ?
Натощак — это после 8 часового голода (а не когда вы ночью поели в 2 часа, и в 7 утра сдали анализ). Не желательно, если анализ сдан после употребления алкоголя, застолий, на фоне температуры, приёма преднизолона и его аналогов, интенсивной физической нагрузки.
У беременных и новорождённых свои нормы сахара крови, у остальных — они одинаковые. (не имеются ввиду больные с разными типами диабета!).
В глюкометры часто вкладывается таблица пересчёта норм сахара как в Oun Tuch Ultra).
В России нормы сахара крови вычисляются на основе капиллярных показателей. Вот почему «импортные глюкометры» не очень нам подходят.
Кроме того, есть разница между понятиями определения сахара крови и глюкозы крови, но в России эти понятия неразделимы.
Важно! Обращение администрации сайта о вопросах в блоге:
Уважаемые читатели! Создавая этот блог, мы ставили себе цель дать людям информацию по эндокринным проблемам, методам диагностики и лечения. А также по сопутствующим вопросам: питанию, физической активности, образу жизни. Его основная функция – просветительская.
В рамках блога в ответах на вопросы мы не можем оказывать полноценные врачебные консультации, это связано и недостатком информации о пациенте и с затратами времени врача, для того чтобы изучить каждый случай. Но мы понимаем, что не везде есть возможность проконсультироваться с эндокринологом по месту жительства, иногда важно получить еще одно врачебное мнение. Для таких ситуаций, когда нужно более глубокое погружение, изучение медицинских документов, у нас в центре есть формат платных заочных консультаций по медицинской документации.
Как это сделать? В прейскуранте нашего центра есть заочная консультация по медицинской документации, стоимостью 1000 руб. Если эта сумма вас устраивает, вы можете прислать на адрес [email protected] сканы медицинских документов, видеозапись, подробное описание, все то, что сочтете нужным по своей проблеме и вопросы, на которые хотите получить ответы. Врач посмотрит, можно ли по представленной информации дать полноценное заключение и рекомендации. Если да, вышлем реквизиты, вы оплатите, врач пришлет заключение. Если по предоставленным документам нельзя дать ответ, который можно было бы рассматривать как консультацию врача, мы пришлем письмо о том, что в данном случае заочные рекомендации или выводы невозможны, и оплату брать, естественно, не будем.
С уважением, администрация Медицинского
Коричневый цвет крови при месячных
Если красно-коричневые выделения возникают в первые и последние дни менструации – это нормально. Кровь перемешивается с влагалищным секретом и выходит медленно, успевает окислиться. Коричневые капли можно замечать еще несколько дней после месячных. Если коричневые выделения присутствуют всю менструацию или возникают в другие дни цикла, это может говорить о:
- гормональном сбое;
- болезнях эндокринной системы;
- сбое в обмене веществ;
- слабом иммунитете;
- восстановлении после родов или аборта;
- стрессе.
Использованная литература
- Назаренко, Г.И., Кишкун, А.А. Клиническая оценка результатов лабораторных исследований. — М. : Медицина, 2006. — 544 с.
- Татков, О.В., Ступин, Ф.П. Общий анализ крови. Информационный сборник. — М.: Издательские решения, 2021. — 72 с.
- Fauci, A., Braunwald, E., Kasper, D. et al. Harrison’s principles of internal medicine, 17th edition, 2009.
- Pagana, K., Pagana, T., Pagana, Th. Mosby’s Diagnostic and Laboratory Test Reference. 14th Edition. Elsevier Publishing Hall, 2019. — 1094 p.
Оранжевая кровь месячных
Вероятной причиной таких изменения является смешивание крови с цервикальной жидкостью. Кроме того, вызвать подобные изменения может:
- имплантация. В период имплантации (примерно на второй неделе после зачатия) могут наблюдаться кровянистые выделения, причем возникают оранжевые выделения не у всех беременных;
- инфекция. Выделения, окрашенные в аномальные оттенки в период менструаций, могут быть вызваны инфекциями, передающимися половым путем.