Состав и действие препарата
Препарат включает в свой состав основное действующее вещество – нифедипин и вспомогательные компоненты. Среди них выделяют полисорбат, тальк, желатин, крахмал пшеничный, моногидрат лактозы и другие.
Нифедипин относится к медикаментозным препаратам из группы антагонистов кальция. Средство оказывает прямое действие на сосуды, что дает возможность расширить их стенки, снять спазм гладкой мускулатуры, снизить кровяное давление. После попадания активного компонента лекарства в кровь происходит угнетение прямого трансмембранного движения кальция по гладкой мускулатуре, затрагивая миометрий (мышечный слой матки). Важно то, что при этом уровень кальция в крови остается неизменным, то есть не наблюдается его дефицита.
Нифедипин при беременности применяется при ложных схватках и повышенном тонусе матки. После попадания в организм, Нифедипин всасывается органами пищеварительной системы, присоединяется к белкам плазмы. Максимальный терапевтический эффект наступает при усвояемости активного вещества препарата на 60 – 98%. В среднем средство начинает работать через 20 – 30 минут, а продолжительность его действия составляет до 8 часов. Важно отметить, что на такие показатели крови, как уровень липидов, глюкоза и мочевая кислота Нифедипин не влияет.
Нарушения сосудисто-тромбоцитарного гемостаза
Нарушения в этом звене гемостаза чаще всего проявляются повышенной кровоточивостью, наклонностью к образованию гематом (синяков) при самом незначительном контакте или вообще спонтанно, без видимой причины. В некоторых ситуациях, наоборот появляется наклонность к избыточно легкому тромбообразованию.
Существуют факторы, стимулирующие образование первичного тромба, и нарушающие его. К стимуляторам относится воспалительный процесс, потому что при воспалении повышается содержание биологически активных веществ в крови. Можно сказать, что есть готовность к формированию тромба, дело только за местным повреждением сосуда. Поэтому при тяжелых инфекционных болезнях может произойти закупорка сосудов. Повышена готовность к тромбообразованию при беременности, а так же при некоторых наследственных болезнях (тромбофилия). Из продуктов питания повышают активность тромбоцитов столовый уксус (маринады), кофе.
Нарушается процесс образования первичного тромба при снижении количества тромбоцитов (тромбоцитопения) и при качественной неполноценности тромбоцитов (тромбоцитопатия). Тромбоцитопатия может возникнуть при приеме некоторых лекарств. В первую очередь это противовоспалительные препараты: аспирин, анальгин, бруфен, некоторые антибиотики. Тромбоцитопатия развивается также при болезнях почек. Специи, крепкий алкоголь также могут снижать полноценность тромбоцитов.
Свёртывающая система крови – это фактически несколько взаимосвязанных реакций, протекающих в виде каскада, или цепной реакции. На каждой стадии этого процесса происходит активация профермента (неактивной формы фермента). Тринадцать таких белков (факторы свёртывания крови) составляют систему свёртывания. Их принято обозначать римскими цифрами от I до XIII.
С какой целью применяют при беременности
Для чего назначают лекарство среди беременных? Нифедипин оказывает расширяющее действие на сосуды. Препарат широко используют в кардиологической практике для нормализации давления и борьбы с прочими симптомами сердечно-сосудистых патологий.
Несмотря на то что инструкция по применению содержит такое противопоказания, как период беременности и лактация, врачи все же назначают лекарство во втором и третьем триместре среди женщин, страдающих патологиями сердца и сосудов. Кроме этого, медикаментозное средство назначают при тонусе матки. Нифедипин позволяет снизить угрозу выкидыша, так как его активные компоненты расслабляющее действуют на весь организм, в том числе и детородный орган.
Только врач принимает решение о назначении Нифедипина во время беременности
Назначают Нифедипин женщинам для снижения артериального давления. В период вынашивания малыша многие пациентки отмечают у себя нестабильное артериальное давление. Для предотвращения осложнений и контроля ситуации врачи часто используют Нифедипин. В такой деликатный период нельзя оставлять без внимания даже незначительные проявления нарушения сердечной деятельности. Нередко заболевания сердца и сосудов становятся причиной преждевременных родов и даже смерти матери и ребенка.
Особенности лечения на разных триместрах
Во время беременности Нифедипин назначается исключительно квалифицированным специалистом. Самолечение с помощью препарата может спровоцировать самые тяжелые осложнения, особенно на ранних сроках вынашивания малыша. Перед использованием препарата женщине назначают все необходимые анализы, которые помогут выявить противопоказания, предотвратить негативное действие лекарства на организм матери и плода.
I триместр
Большинство врачей придерживается мнения, что в первые 12 недель вынашивания малыша Нифедипин полностью противопоказан. Именно в этот период происходит формирование нервной трубки, закладка органов ребенка. Малейший сбой при этом может спровоцировать тяжелейшие последствия, пороки развития плода. Очень высок риск замирания беременности со всеми вытекающими последствиями для матери.
Важно! На первых неделях беременности Нифедипин применяется только в случае крайней необходимости, когда возникает серьезная угроза жизни и здоровью матери.
II и III триместр
На этом этапе лекарственное средство используется при наличии определенных показаний у матери. К ним относят:
- гипертонию;
- стенокардию;
- состояния, сопровождающиеся повышением тонуса матки;
- риск преждевременных родов;
- поздний токсикоз.
Обычно доза препарата для беременной составляет до 2 таблеток на протяжении суток. Превышать дозу, назначенную врачом, ни в коем случае нельзя. Передозировка ведет к развитию тяжелых осложнений, выкидышу.
Особенности применения
Как принимать Нифедипин во время вынашивания ребенка? При повышенном давлении и других состояниях у беременных Нифедипин принимается по схеме, подобранной врачом в индивидуальном порядке. Обычно тактика лечения заключается в приеме 1 – 2 таблеток в течение дня. Иногда доза повышается в зависимости от клинических проявлений у пациентки. Суточная норма не должна превышать 6 г средства. Продолжительность терапии в зависимости от поставленного диагноза составляет от недели до 1.5 месяца.
Прием препарата осуществляется под строгим контролем врача
Если принимать таблетки на протяжении более длительного периода, может развиться привыкание к медикаментозному средству. Нельзя самостоятельно отменять препарат даже несмотря на то, что у него нет синдрома отмены. Дозу во время прекращения лечения рекомендуется снижать постепенно.
Опасен ли Нифедипин во время беременности
Вопрос о том, насколько негативно влияет Нифедипин на плод, довольно спорный. Сторонники одной из точек зрения утверждают, что медикаментозное средство не представляет ни малейшей опасности для матери и плода. Доказательством этому служит многолетняя практика и некоторые медицинские исследования. Другие источники утверждают, что никаких исследований по этому поводу не проводилось и влияние препарата на развитие плода и здоровье женщины в период беременности может быть самым негативным. Поэтому использование лекарства в такой деликатный период строго не рекомендуется.
Информация из третьих источников свидетельствует о том, что исследования все-таки проводились и по их результатам выяснилось, что Нифедипин оказывает на плод самое негативное действие. Еще одна точка зрения – лекарство опасно лишь на первых этапах вынашивания малыша, а вот во втором и третьем триместре препарат не составляет никакой угрозы.
Разобраться в таких противоположных мнениях довольно тяжело. Оценить пользу и риск приема лекарственного средства в конкретном случае может только специалист. Врач обязан оценить состояние беременной женщины и ребенка, принять решение в индивидуальном порядке для каждой пациентки.
Нифедипин или атозибан у женщин с угрозой преждевременных родов
У беременных женщин с угрозой преждевременных родов задержкародоразрешения на 48 часов при помощи кортикостероидов сопровождаетсяулучшением неонатальных исходов. Именно поэтому токолитики часто применяются вклинической практике.
В исследовании APOSTEL III оценивались эффективность ибезопасность блокатора кальциевых каналов нифедипина и ингибитораокситоцина атозибана у женщин с угрозойпреждевременных родов.
Материалы и методы
В мультицентровое рандомизированное клиническое исследованиебыли включены женщины с угрозой преждевременных родов (25-34 недели гестации).Они были рандомизированы в 2 группы в соотношении один к одному: назначениенифедипина перорально или атозибана внутривенно на 48 часов.
В качестве первичной конечной точки исследования былавыбрана совокупность перинатальных неблагоприятных исходов (перинатальнаясмерть, бронхолегочная дисплазия, сепсис, внутрижелудочковое кровоизлияние, перивентрикулярнаялейкомаляция, некротизирующий энтероколит).
Результаты
С августа 2011 по июль 2014 года в исследование были включены254 женщины в группу нифедипина и 256 в группу атозибана.
Первичная конечная точка была достигнута у 42 новорожденных(14%), чьи матери получали нифедипин и у 45 (15%), матери которых получалиатозибан; относительный риск 0.91, 95% CI 0.61–1.37.
В группе нифедипина умерли 16 детей (5%), в группе атозибана– 7 (2%), относительный риск 2.20, 95% CI 0.91–5.33; полагают, что вселетальные исходы произошли не по причине лекарственной терапии.
Заключение
У беременных, имеющих угрозу преждевременных родов,применение в течение 48 часов нифедипина и атозибана ассоциировано со схожимиперинатальными исходами.
Необходимо проведение более широких плацебо-контролируемыхисследований, способных оценить перинатальные исходы терапии.
Источник
: Elvira O G van Vliet, Tobias A J Nijman, Ewoud Schuit, Karst Y Heida, Brent C Opmeer, Marjolein Kok, Wilfried Gyselaers, Martina M Porath, Mallory Woiski, Caroline J Bax, Kitty W M Bloemenkamp, Hubertina C J Scheepers, Yves Jacquemyn, Johannes J Duvekot, Maureen T M Franssen, Erik van Beek, Dimitri N Papatsonis, Joke H Kok, Joris A M van der Post, Arie Franx, Ben W Mol, Martijn A Oudijk. Nifedipine versus atosiban for threatened preterm birth (APOSTEL III): a multicentre, randomised controlled trial. The Lancet. March 2021.
Противопоказания препарата
Даже на II и III триместре беременности Нифедипин можно использовать не всегда. Лекарство имеет ряд противопоказаний, к которым относят:
- индивидуальную непереносимость компонентов, вошедших в состав медикамента;
- возраст до 18 лет;
- острую почечную недостаточность;
- тяжелые патологии печени;
- недавно перенесенный инфаркт миокарда;
- артериальную гипотонию;
- сосудистый коллапс;
- врожденный аортальный стеноз;
- развитие кардиогенного шока.
Во время лечения должны быть учтены все противопоказания лекарства
Применение любых лекарственных средств в период вынашивания ребенка считается нежелательным. Если необходимость приема таких препаратов, как Нифедипин, все же возникает, следует обязательно учитывать его противопоказания.
Побочные эффекты
Учитывая отзывы о препарате, следует отметить, что Нифедипин хорошо переносится пациентами. Осложнения и побочные эффекты чаще возникают при нарушении рекомендаций врача по приему средства, а также при несоблюдении противопоказаний. Негативные последствия на фоне лечения Нифедипином отмечаются со стороны различных систем. Это могут быть такие симптомы:
- у некоторых пациентов прием лекарства провоцирует резкое падение артериального давления, сбои сердечного ритма, болевой синдром в области грудной клетки;
- со стороны центральной нервной системы отмечаются такие проявления, как головная боль, апатия, раздражительность, быстрая утомляемость;
- со стороны системы пищеварения может возникнуть тошнота, изжога, рвота, нарушение стула, метеоризм;
- на коже появляются такие проявления, как зуд, гиперемия, жжение, высыпания в виде мелких красных прыщей.
Важно! При обнаружении симптомов из этого списка следует немедленно прекратить лечение, записаться на прием к врачу.
Нарушения в системе коагуляции
Уменьшение содержания или активности факторов свёртывания может сопровождаться повышенной кровоточивостью (например гемофилия А, гемофилия B, болезнь Виллебранда). Избыточная активация коагуляционного гемостаза, (например, Лейденская мутация фактора V) приводит к развитию тромбозов (тромбофилии).
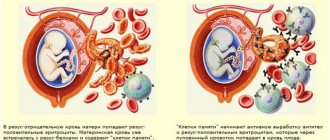
Гемостаз и беременность
Среди всех причин невынашивания беременности на втором месте по частоте стоят проблемы в системе гемостаза. На втором после акушерско-гинекологических причин. В чем же дело?
В ходе беременности организм будущей мамы готовится к родам. Готовится и система гемостаза, чтобы максимально сократить кровопотерю в родах. Гемостаз активируются прогрессивно вместе с увеличением срока беременности. Если гемостаз женщины изначально повышенно активен, то в ходе беременности могут образоваться микротромбы в сосудах матки или плаценты, что приводит к выкидышу, либо к замершей беременности.
При каких состояниях это может произойти?
- 1. При наследственной тромбофилии,
чаще при нарушении обмена фолиевой кислоты и ее соединений (фолатов), когда в крови повышается количество гомоцистеина. Причинами повышения уровня гомоцистеина могут быть недостаток в рационе фолиевой кислоты и витамина В12, болезни щитовидной железы, почек. Он также может повышаться у курильщиков, любителей кофе и на фоне приема таких медикаментов, как теофиллин (кстати, родственник кофеина), никотиновая кислота. Гомоцистеин повреждает эндотелий (внутренний слой) сосудов, а эти повреждения запускают тромбообразование.
- 2. При антифосфолипидном синдроме (АФС)
– так называют аутоиммунное заболевание, при котором вырабатываются антитела к своим собственным факторам свертывания. В результате также спонтанно образуются тромбы в сосудах.
Отзывы пациенток
Анна, г. Москва «С Нифедипином мне пришлось столкнуться на 28 неделе беременности, когда матка пришла в тонус и возникла серьезная угроза выкидыша. Ранее слышала о препарате, что среди беременных его назначать нельзя, мол никаких данных по этому поводу нет. Принимать лекарство было довольно тревожно, но все обошлось, малыша доносила до срока. Будущим мамам хочу посоветовать слушать врачей и ни в коем случае не заниматься самолечением».
Юлия, г. Сергиев Посад «Нифедипин принимала на поздних сроках беременности, так как у меня развился поздний токсикоз, сильно повышалось давление, чувствовала себя ужасно. Ведущий врач назначил мне Нифедипин по 1 таблетке в сутки. Несмотря на многие негативные отзывы, на здоровье моего ребенка лекарство никак не сказалось. Мне препарат давление снимал отлично, никаких побочных эффектов не возникло».
Светлана, г. Уфа «После начала лечения с помощью Нифедипина состояние сначала нормализовалось, давление стабилизировалось, но через несколько дней начала сильно болеть голова и появились высыпания в области лица и шеи. В тот период я была на седьмом месяце. Препарат пришлось заменить. Врач предположил, что лекарство мне не подошло индивидуально, даже несмотря на то, что проводился тест на чувствительность».
Валерия, г. Химки «Мне этот препарат за время всей беременности назначали несколько раз короткими курсами для снятия тонуса матки. Очень боялась принимать его, но врач уверил меня в безопасности лекарства, мол, это новый метод лечения. Спорить со специалистом я не стала, к счастью, никаких побочных явлений не возникло, я родила здорового малыша и в срок».
Гипертонус матки
Никотин сужает кровеносные сосуды будущей мамы, а также сосуды плаценты и пуповины, посредством которых осуществляется питание плода. Конечно, само по себе курение вряд ли приведет к гипертонусу, но в сочетании с другими факторами – вполне может
Если работа связана с постоянными стрессами, на ней есть вредности или она физически тяжела, при первой же возможности откажитесь от нее. Если это невозможно, воспользуйтесь своими правами, которые закреплены в трудовом законодательстве Российской Федерации
Гипертонус надо отличать от схваток Брекстона–Хикса: он длится гораздо дольше этих тренировочных схваток и сам обычно не проходит (или проходит только спустя какое-то длительное время)
что такое гипертонус
Основная ткань, из которой состоит матка, – мышечная, а по законам физиологии, мышечная ткань под воздействием любого фактора сокращается. Несильно матка сокращается у женщин каждый месяц во время менструации, гораздо сильнее – во время родовых схваток. Может сокращаться матка и во время беременности, врачи называют это состояние гипертонусом. Как он выглядит: вдруг в какой-то момент женщина чувствует, что ее живот напрягается, становится твердым, как бы «каменеет». Длится это состояние достаточно долго – полчаса, час, полдня или даже весь день. Дополнительно могут появиться и неприятные ощущения (или боли) в пояснице или крестце. Понятно, что такое напряжение в животе беспокоит маму, ведь раз матка сокращается, то, возможно, есть угроза прерывания беременности. Но здесь все зависит от того, насколько сильно и часто напрягается живот.
схватки Брекстона–Хикса
Оказывается, живот может напрягаться не только при угрозе прерывания беременности. Начиная с конца II триместра будущая мама может чувствовать так называемые тренировочные схватки (схватки Брекстона–Хикса) – живот при них тоже на некоторое время напрягается, как бы «каменеет», – в общем, ощущения те же, что и при гипертонусе. Но основное отличие таких схваток от гипертонуса состоит в том, что длятся они совсем недолго (несколько секунд – пару минут) и проходят сами, а также если сменить положение тела или принять душ. Возникают схватки Брекстона–Хикса примерно до десяти раз в сутки, а к концу беременности они появляются еще чаще. Эти схватки – совершенно нормальное явление во время беременности, и ни о какой угрозе прерывания они не свидетельствуют. Просто с их помощью матка как бы готовится (тренируется) к родам.
откуда берется гипертонус
Гипертонус может появиться в любом триместре беременности. На ранних сроках он возникает чаще из-за того, что не хватает прогестерона – гормона, который нужен для нормального протекания беременности. Другая причина гипертонуса – какие-то изменения в стенке матки, например миома (узел из мышечной ткани матки), эндометриоз (разрастание слизистой матки в толщу стенки), воспалительные заболевания. В этих ситуациях стенка матки не способна растягиваться так, как надо. На более поздних сроках гипертонус может развиваться, наоборот, при перерастяжении матки (при многоводии, крупном плоде, многоплодной беременности). Очень часто гипертонус провоцирует какая-то слишком сильная для женщины физическая нагрузка, например если в порыве «гнездования» мама вдруг начала сама двигать и переставлять что-то в квартире или она просто очень долго двигалась не отдыхая. У кого-то гипертонус возникает после психологического перенапряжения.
как узнать гипертонус
Гипертонус надо отличать от схваток Брекстона–Хикса – он, как говорилось раньше, длится гораздо дольше этих тренировочных схваток и сам обычно не проходит (или проходит только спустя какое-то длительное время). Но если мама не может понять, есть у нее гипертонус или нет, – стоит обратиться к врачу. Если повышенный тонус матки все же есть, врач, просто положив руку на живот, почувствует уплотнение, напряжение, вплоть до ощущения камня под рукой. Дополнительно всегда можно сделать УЗИ, на котором при гипертонусе видны участки локального утолщения мышечного слоя матки, а еще посмотреть шейку матки, по состоянию которой тоже можно судить, есть угроза прерывания беременности или нет.
что делать при гипертонусе
Если он появился, прежде всего нужно:
1. Успокоиться и по возможности прилечь. Не стоит паниковать, лишний стресс пользы не принесет, тем более что без консультации врача все равно не ясно, есть ли гипертонус и насколько он выражен. А может быть, тревога вообще ложная? Кроме того, можно воспользоваться техниками расслабления (дыхание, аутотренинг и т.п.).
2. Позвонить своему врачу. Конечно, заочно доктор диагноз не поставит, но так как он знает анамнез будущей мамы, ее настоящие или возможные проблемы, то сможет дать правильное направление для дальнейших действий.
3. Если нет возможности связаться со своим врачом, можно обратиться в любую клинику или женскую консультацию, где ведут беременных. Если медучреждения уже закрыты (поздним вечером, ночью), можно вызвать скорую помощь – она отвезет в ближайшую больницу или роддом (туда можно доехать и на такси).
4. Гипертонус хорошо устраняется специальными лекарствами, расслабляющими матку (токолитиками), и если доктор их назначил, то не надо бояться их принимать: они помогают достаточно быстро и вреда ребенку не приносят.
как предупредить гипертонус
Есть простые правила, которые могут предупредить гипертонус или снизить риск его появления:
1. Откажитесь от курения, следите за весом, не ешьте суррогатные продукты. Как бы банально это ни звучало, но именно здоровый образ жизни – основа нашего хорошего самочувствия.
2. Распределяйте свои силы правильно. Стирка, готовка могут и подождать, если будущая мама вдруг почувствует, что ей необходим отдых. Если какие-либо дела требуют физического или психологического напряжения – отмените их на некоторое время. Не посещайте мероприятия или места, где можете почувствовать дискомфорт, сократите общение с неприятными для вас людьми.
3. Следуйте рекомендациям своего врача: если он рекомендует какое-то обследование или лечение – не пренебрегайте ими.
Прислушайтесь к своему телу, следуйте советам врача, настраивайтесь на позитив – это залог успешного протекания беременности. И тогда никакой гипертонус вам не страшен!