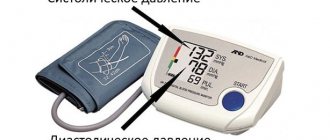
Немногие знают, что такое систолическое и диастолическое давление и как важно, чтобы оба этих показателя оставались нормальными. Измерять кровяное давление принято методом Короткова. Тонометры сегодня работают именно по этому принципу. После проведения измерения артериального давления, медики получают два числа, показывающие систолический, а также диастолический индекс.
Норма таких показателей может варьироваться, что зависит от многих факторов, возраста, пола человека, а также наличия сопутствующих заболеваний. Большая разница между систолическим и диастолическим давлением считается нормой, а вот небольшая разность между данными показателями может означать проблемы со здоровьем.
Само слово — систолическое, происходит от медицинского термина — систола, который обозначает короткий период сердечного сокращения. Этот уровень считается верхним и характеризует силу давления в артериях во время сердечного сокращения. При этом желудочки сердца сжимаются, в результате чего кровь выталкивается в артерии и сосуды, поэтому возникает такой нажим.
Этот показатель напрямую зависит от деятельности мышцы сердца и ее состояния, а также от скорости, с которой происходит сердечное сокращение и силы это процесса. Медики считают, что верхнее артериальное давление высокое при учащенном сокращении сердца, поэтому систолическое давление называют еще сердечным. Однако такое утверждение ошибочно, ведь в процессе формирования данного показателя задействованы крупные сосуды и артерии, служащие своеобразным буфером.
Кровь выбрасывается в кровеносную систему при одной систоле, достигает артерий и сосудов за короткий период, а они способны оказывать сопротивление, от которого и зависит показатель верхнего давления. Чем сильнее сопротивление, оказываемое артериями, тем выше будет стрелка тонометра при измерении систолического показателя.
Нормой систолического показателя давления считаются цифры — 120 мм рт. столба.
Такие показатели могут рассчитываются по возрасту человека, а также по некоторым индивидуальным особенностям. Иногда врачи фиксируют у пациента уровень верхнего давления в области 130-140 мм рт. столба и это тоже может быть вариантом нормы. Если этот показатель еще выше, речь идет о гипертонии.
Причины повышенного систолического давления:
- заболевания сердечно-сосудистого отдела организма;
- утолщение сосудистых стенок;
- климакс;
- снижение гемоглобина в крови (анемия);
- патологии почек;
- чрезмерная активность почек и щитовидки по выработке гормонов;
- нарушение деятельности клапана аорты;
- изменения возрастного характера в стенках крупных артерий.
Между систолическим и диастолическим артериальным индексом должен быть большой разрыв, если между этими показателями маленькая разница, это повод немедленно обратиться к врачу.
Диастолическое давление называется нижним, этот медицинский термин произошел от слова — диастола, расшифровка которого означает сердечное расслабление, следующее за систолой. Формирование нижних цифр происходит по причине сокращения периферических артерий, проводящих кровь к органам и тканям всего тела. Состояние сосудистой системы играет существенную роль в показателях диастолического давления. Если тонус сосудов низкий, их эластичность недостаточна, то и нижние показатели будут далеки от нормы.
По окончанию сердечного сокращения закрывается клапан аорты, что препятствует обратному току крови. За этот период сердце заполняется новой кровью, обогащенной питательными веществами и кислородом для производства следующего сокращения. В это время кровь свободно движется по артериям. Кроме того, на индекс нижнего давления оказывает воздействие общий объем крови в кровеносной системе и частота сердечных сокращений. Большой разрыв между систолическим и диастолическим артериальным давлением говорит о нормальных процессах в сердечно-сосудистой системе.
Почему возникает дискомфорт?
Дело в том, что все время в организме человека циркулирует кровь, даже когда человек абсолютно не подвержен. В то время как в желудочки сердца попала кровь, сердечная мышца спазмируеться, и кровь находящаяся в желудочках под давлением, выходит в сосуды. Процесс заполнения сосудов происходит настолько быстро, что создаётся давление.
Как только в этом механизме происходит сбой, человек начинает ощущать ухудшение общего состояния.
Можно сделать вывод, что артериальное давление зависит от того, насколько интенсивно сокращается сердце. Как только вы увидели, что давление отклонилось от нормы, нужно немедленно обратиться к врачу. Вполне возможно, что это связано с заболеванием сердца. В случае, если проблем с сердцем не обнаружили, стоит поискать проблему в других областях работы сердечно-сосудистой системы.
Артериальное давление, которое фиксируется в момент выталкивания сердечной мышцей крови из сердца называется символическим или верхним давлением.
в чем разница между высоким и низким давлением
С помощью систолического давления можно точно узнать частоту сокращений сердца. В норме оно составляет около 110-130.
С возрастом давление человека повышается. После 50 лет давление 140 считается нормальным.
А вот, давление на стенки артерий в момент полного расслабления сердечной мышцы называется диастолическим или нижним давлением.
Из этого показателя можно судить о силе, с которой кровь двигается по сосудам организма. Если человек абсолютно здоров, то показатель может быть 65-80.
Как вы заметили, разница между давлением артериальным и сердечным
65 и 80 существенна. Она обусловлена индивидуальными особенностями каждого отдельного человека. Если у вас сосуды в хорошем тонусе и достаточно эластичные, тогда и давление будет около 75-80 единиц.
Что такое артериальное давление?
Тонометры фиксируют давление крови на стенки артерий, поэтому оно и называется артериальным. Другими словами, показатель означает, насколько уровень давления жидкости в кровеносной системе выше атмосферного.
Если описать весь процесс простыми словами, он будет выглядеть так:
- Сердечная мышца сокращается;
- Аортальный клапан перекрывается;
- В сердце поступает кровь из легких с высоким содержанием кислорода;
- Происходит следующее сокращение;
- Кровь движется ко всем органам.
В формировании артериального давления участвует вся система кровообращения, включая саму кровь, которая питает ткани кислородом, выводит продукты распада, обеспечивает терморегуляцию. АД показывает, насколько хорошо выполняются эти функции.
Какая же разница в норме между систолическим и диастолическим давлением?
Давайте узнаем, какая разница в давлении считается нормальной
. Если взять показатели нормы, которые для взрослого человека составляют 120/80 мм. рт. ст. , то несложно подсчитать разницу, которая составляет 40 единиц.
Но, если эта разница становится больше 65, это звонок о возможности скорого развития сердечно-сосудистых заболеваний. К тому же, некорректная робота сердца и сосудов приводит к их раннему окрашиванию и, соответственно, ускорению процесса старения.
О появлении в организме патологических процессов может говорить разница больше 45 или меньше 35 единиц. Симптомы могут не проявляться при такой разнице, иногда встречаются общая слабость и сонливость.
Если говорить о людях старшего возраста, то у них разница до 50 единиц между систолическим и диастолическим давлением считается возрастной нормой. Ведь их ткани достаточно износились и потеряли эластичность сосудов.
Норма верхнего и нижнего АД
Постоянная фиксация показателей в пределах 120/80 или 140/90 означает, что у человека правильно функционируют сердечная мышца и почечная система, и поводов для волнения о здоровье нет. У молодых людей нормальными считаются показатели 90/60, если при этом человек хорошо себя чувствует, не жалуется на головокружения, слабость и метеочувствительность.
Слабый пульс при высоком давлении
Также показатели верхнего и нижнего артериального давления разделяются по норме в зависимости от возрастных групп:
- 16–20 лет – нормальные показатели составляют 100/70, 120/80;
- 20–45 лет – нет поводов для беспокойства, если давление фиксируется на уровне 120/70, 130/80;
- 50–60 лет – нормальное кровяное давление составляет 140/90;
- старше 60 лет – АД колеблется в пределах 150/90.
Постепенный рост показателей давления с возрастом – это результат изменения состояния сосудистых стенок, капилляры теряют прежнюю эластичность, сердечная мышца изнашивается. Если же не держать процесс старения и естественного износа организма под контролем, может развиться заболевание, влияющее на все внутренние органы и системы и требующее коррекции медикаментозными препаратами – оно называется гипертония.
Первая степень гипертонии протекает с повышением систолического давления до 160 мм рт.ст., вторая степень диагностируется при верхних показателях 180 мм рт.ст., а третья (опасная для здоровья и жизни) характеризуется скачками систолического АД выше 180 мм рт.ст.
Вывод
Оптимальная разница между систолическим и диастолическим давлением 70
составляет 40 мм.рт.ст. Но, и небольшое отклонение на 10 единиц в большую или меньшую сторону тоже в пределах допустимого.
профилактика артериального давления
При изменении давления на 20 больше или меньше, и нормальном самочувствии, скорее всего, имело место неправильное измерение давления. Если же самочувствие действительно становится хуже, стоит немедленно обратиться к врачу.
В случае разницы между систолическим и диастолическим давлением
составляет шестьдесят и больше, это риск развития заболеваний сердца и сосудов. В этом случае необходимо постоянно консультироваться с врачом. Для записи к нашему специалисту оставьте заявку на сайте или позвоните по телефону.
Что нужно знать о диастолическом давлении?
Показатель диастолического давления характеризует степень сопротивления сосудов, их проходимости для крови. Здоровье сосудистой системы определяется двумя основными факторами: эластичностью их стенок и работы почек. В организме человека содержится большое количество жидкости, без ее циркуляции невозможен обмен веществ, и важнейшую роль в этом процессе играет кровь. Она проходит через почки, которые выполняют роль своеобразного фильтра, регулируют водно-солевой баланс и выводят токсины из крови вместе с мочой.
При таком механизме повышение диастолического давления обычно связано с нарушением вывода жидкости из организма, увеличением ее объема и растущей нагрузкой на стенки сосудов. Если нижнее давление на протяжении длительного времени превышает норму, повышается риск инфарктов и инсультов. Если оно надолго снижается, возникают проблемы с поступлением кислорода к тканям и органам. Из-за этого случаются головокружения и обмороки, особенно при физической нагрузке.
Причинами пониженного диастолического давления могут быть кровотечения, длительный голод и обезвоживание, аллергия с анафилактическим шоком. Показатель снижается при недостаточной выработке гормона ренина, который регулирует тонус сосудов. Снижение происходит также из-за стрессов, усталости и на фоне туберкулеза.
Опасность
Повышение нижнего давления часто не имеет симптомов, и человек об этом даже не догадывается. Обнаружить могут на профилактическом осмотре или при обращении к врачу по другим причинам. Есть ошибочное мнение, что угрожает здоровью и жизни только повышенное верхнее АД, но на самом деле рост нижнего не менее опасен. Сердце в таком состоянии постоянно напряжено, практически не расслабляется. Кровоток в нем нарушен, болезнь прогрессирует, начинают происходить структурные изменения, которые в итоге становятся необратимыми.
Важно знать, что высокое нижнее давление нельзя оставлять без внимания. Оно приводит к нарушениям работы органов и без лечения может закончиться смертью в течение полугода. Высок риск развития тромбозов, инфарктов, инсультов.
Лечение
Снизить высокое диастолическое давление можно, устранив причину, вызвавшую нарушение. Для этого следует пройти обследование (анализ крови, ЭКГ, рентген), которое позволит определить причины состояния. Важно придерживаться схемы терапии, составленной лечащим врачом, принимая все назначенные препараты и постоянно контролируя свое самочувствие при помощи домашнего тонометра. Понизить регулярно повышающееся АД помогают:
- ингибиторы АПФ;
- диуретики;
- антагонисты кальция;
- альфа-блокаторы;
- бета-блокаторы;
- антагонисты ангиотензина 2.
Снижающие давление препараты подбираются врачом, так как имеют большой перечень противопоказаний и побочных эффектов, которые должны учитываться при составлении схемы лечения. Повысить эффективность терапии позволит комплексный подход: прием лекарств, коррекция режима питания, отказ от вредных привычек, рецепты народной медицины.
Таблетки и другие сильнодействующие лекарства при лечении низкого давления практически не используются. Для коррекции состояния лечат заболевание, которое к нему привело. Если же отклонений в работе организма не обнаружено, то врачи рекомендуют воспользоваться народными средствами. Это целебные отвары трав, настойки корня женьшеня и элеутерококка. Лечение длительное – не менее 40 дней. Поднимая давление до уровня нормы, следует регулярно контролировать свое состояние, посещая врача и измеряя АД в домашних условиях.
Пониженное верхнее давление
Низкое верхнее давление может быть связано с образом жизни или заболеваниями. В первом случае речь идет о постоянном переутомлении и систематических стрессах, недосыпании и чрезмерной физической нагрузке. То касается патологий, снижение систолического давления вызывают:
- Заболевания щитовидки, гормональные сбои;
- Диабет;
- Вегетососудистая дистония;
- Аритмия;
- Сердечная недостаточность.
Причиной может послужить затянувшаяся депрессия. В любом случае, для нормализации давления необходимо обратиться к врачу, выявить факторы, которые способствовали снижению давления. Обычно доктор рекомендует в основном профилактические мероприятия вроде крепкого чая, контрастного душа, здорового сна. Но в некоторых случаях требуется медикаментозное лечение.
Высокое нижнее давление
Причиной высокого нижнего давления обычно являются нарушения эластичности сосудов, их спазмы или сужение просвета из-за скопившегося холестерина. Повышенный показатель фиксируется при:
- Патологиях почек;
- Сбоях в работе надпочечников;
- Болезнях сосудов;
- Нарушении текучести крови;
- Расстройствах обмена веществ;
- Переутомлении (физическом или умственном).
Причиной может послужить и длительный прием определенных лекарств. Первоочередная задача доктора – выявить причину изменений, и только после этого назначить лечение. К слову, нижнее давление может повышаться под воздействием внешних факторов, например, частых стрессов, при которых происходит выброс адреналина и сужение сосудов, вредных привычек, истощающий сердечную мышцы, неправильного питания, способствующего накоплению холестерина в сосудах и накапливанию лишнего веса.
Диагностика
Определить показатели систолического АД можно при помощи специального прибора — тонометра.
Кроме того, пациенту могут быть рекомендованы следующие виды диагностических исследований:
- Сосудистая допплерография;
- Кардиограмма сердца;
- Общий и биохимический анализ крови;
- ЭХО.
Важно научиться самостоятельно определять систолическое давление, дабы не допустить развития патологического процесса и своевременно обратиться за помощью к квалифицированным специалистам!
Таблетки от давления: Часть I
Повышенное артериальное давление – одна из самых распространённых проблем со здоровьем в России. Особенно часто этот недуг встречается у пожилых людей, которым приходится «сидеть на таблетках», чтобы чувствовать себя хорошо и снимать нагрузку с сердца. Что такое артериальное давление, почему оно поднимается слишком сильно, как его нормализации способствуют лекарства диуретики и как их правильно принимать – обо всём этом читайте в нашей статье.
Что такое АД
Когда сердечная мышца сжимается, она с силой выталкивает из себя большой объём крови, оказывая давление на стенки кровеносных сосудов. В зависимости от локализации это давление называется артериальным (АД), венозным и капиллярным. Проталкивать такую густую жидкость, как кровь, через 100 млрд капилляров – задача не из лёгких. За счёт естественного сопротивления этой сложнейшей сети микроскопических сосудов давление крови «на входе» в сердце значительно ниже, чем «на выходе» из него.
Артериальное давление «на выходе» крови из сердца (то есть в момент его сокращения) называется систолическим, а АД «на входе» в сердце в момент его расслабления – диастолическим.
Усреднённой нормой для взрослого человека принято считать показатель 120/80 мм. рт. ст.; первая цифра в данном случае означает систолическое артериальное давление, а вторая – диастолическое. Таким образом, в норме сопротивление капиллярной сети «съедает» 34 % первоначальной «мощности» кровяного тока.
На практике соотношение двух показателей артериального давления сильно варьируется у разных людей и даже у одного и того же человека в разные моменты времени. Оно зависит от целого ряда факторов: частоты сердечных сокращений, состояния сосудов, эластичности их стенок (этот параметр умело регулирует мозг) и пр.
Почему растёт давление?
Артериальная гипертензия (АГ), она же гипертония – одно из самых распространённых заболеваний в мире. По последним данным ВОЗ, от повышенного артериального давления страдает около 1,13 млрд человек по всему миру. Повышенным считается давление с показателями 140/90 мм. рт. ст. и выше в состоянии покоя.
Самые частые симптомы гипертонического криза (резкого повышения АД у больных гипертензией) – это головная боль, одышка, боль в груди и быстрая утомляемость. Некоторые больные испытывают головокружение, слышат звон в ушах или замечают покраснения на лице и груди.
Главной причиной АГ является чрезмерная активность ренин-ангиотензиновой системы (РАС). Она представляет собой каскад химических реакций, происходящих в организме в ответ на снижение давления: содержащийся в почках фермент ренин превращается в фермент ангиотензин I, а затем – в ангиотензин II. Последний является мощным сосудосуживающим средством. Чем уже сосуды, тем выше давление. Также ангиотензин II снижает выделение почками натрия и воды. Чем больше воды в тканях сосудов, тем меньше их диаметр, а значит, выше давление.
Также артериальная гипертензия связана с переизбытком кальция в клетках кровеносных сосудов, а также с повышенной концентрацией натрия в сосудах и в крови. Многие знают, что кальций полезен для костей и зубов, но далеко не все представляют себе, насколько он важен для организма в целом. На самом деле кальций необходим для передачи нервных импульсов, сокращения мышц, свёртывания крови, для реализации иммунного ответа и так далее. Без этого металла мы бы не смогли думать, двигаться, да и вообще жить.
Но в организме, как и в жизни, всё хорошо в меру. Кальциевая перегрузка в клетках сосудов приводит к гипертрофии их мышечной ткани. А это, в свою очередь, означает утолщение стенки сосуда и уменьшение его просвета. «Трубка» становится уже, и, как следствие, растёт давление на её стенки.
Почему же происходит кальциевая перегрузка? Кальциевый обмен в организме регулируется гормонами, а их уровень, в свою очередь, зависит от концентрации других важных веществ. Так, факторами риска для возникновения гипертензии являются: ожирение, малоподвижный образ жизни и гиперлипидемия (концентрация жиров), диабет, курение и алкоголизм. Помимо этого, ключевой фактор риска – это пожилой возраст.
В случае с натрием фактор риска – это злоупотребление солёной пищей и гормональные нарушения, замедляющие выведение этого элемента из тканей. Натрий способен накапливаться в крови, увеличивая её объём за счёт связывания молекул воды. Чем больше крови проходит через сосуды в единицу времени, тем сильней давление на стенки сосудов. Кроме того, накопление натрия в эндотелии (тонком слое клеток, выстилающих сосуды изнутри) ведёт к его набуханию (по сути – к отёку) и, как следствие, к сужению просвета сосуда.
Как работают диуретики?
В этой статье мы рассмотрим только один класс лекарственных препаратов, которые применяют для лечения артериальной гипертензии, – диуретики. Эти лекарства призваны «исправить ситуацию» с натрием, в то время как кальциевый обмен и работу РАС корректируют другие ЛС, о которых мы поговорим в следующих материалах.
Диуретики улучшают выведение из организма мочи, а вместе с ней – и воды. Из крови уходят лишний натрий и вода, её объем уменьшается и кровяное давление снижается.
Диуретики воздействуют на нефрон – структурную единицу почки, которая осуществляет фильтрацию, реабсорбцию (обратное всасывание) и секрецию различных веществ. Они снижают возвращение в кровь ранее «отфильтрованных» ионов натрия и калия. Чем ниже реабсорбция натрия, тем ниже реабсорбция воды. Вместо того, чтобы поступать в кровь, вода уходит с мочой.
Для лечения артериальной гипертензии применяют три вида диуретиков – петлевые, тиазидные и калийсберегающие. Петлевые диуретики называются так потому, что воздействуют на особую часть нефрона – петлю Генле. Калийсберегающие отличаются от остальных способностью влиять только на ионы натрия. А все тиазидные диуретики являются производными вещества бензотиадиазин.
Последние также способны воздействовать напрямую на стенки сосудов. Они снижают концентрацию ионов натрия в эндотелии, что сокращает его набухание.
Примеры петлевых диуретиков – торасемид и фуросемид. К тиазидным диуретикам относится индапамид. Среди калийсберегающих диуретиков стоит отметить спиронолактон и триамтерен.
Как принимать диуретики?
При приёме ряда диуретиков, особенно петлевых как наиболее «мощных», следует помнить о риске гипокалиемии (недостатка калия). Она приводит к серьёзным проблемам с различными мышечными тканями – миалгии, параличу, нарушениям дыхания и кишечной непроходимости.
Это сравнительно редкое состояние, потому что калий – очень распространённый элемент в пище. Однако к подобным рискам может привести сочетание действия диуретиков, «выгоняющих» калий в мочу и, скажем, последствия длительного поноса или злоупотребления слабительными. Также на концентрацию калия способны повлиять лекарства под названием бета-адреномиметики (сальбутамол, фенотерол и пр.).
В связи с этим рекомендуем вам начинать лечение диуретиками только под контролем врача, который не назначит несовместимые препараты. Очевидно, что к калийсберегающим диуретикам эта проблема не относится.
У диуретиков нет строгих норм по времени приёма пероральных форм, однако, как и в случае со многими другими ЛС, лучше принимать их до еды или через пару часов после. Любому лекарству лишние взаимодействия с пищей вряд ли пойдут на пользу.
Желаем вам здоровья, вечных 120/80 и рационального подхода к лечению, включающего профессиональную помощь врачей!
Марк Волков, редактор онлайн-журнала для фармацевтов и медицинских работников «Катрен-Стиль»
Фото depositphotos.comМнение автора может не совпадать с мнением редакции
Как быстро нормализовать давление
Разрыв пульсовой разницы на 50 единиц в сторону повышения требует обращения к специалистам.
Но первые шаги по нормализации АД обычно делаются самостоятельно. Рекомендуют:
- принять горизонтальное положение;
- восстановить дыхание;
- открыть окно для доступа кислорода;
- при высоком АД – приподнять голову, при низком – ноги;
- обеспечить свободу шее;
- высокое давление предполагают горячие ножные ванны с целью улучшения кровооттока от головного мозга;
- допустимы точечный массаж, дыхательные упражнения: гипотония требует растирания мочек ушей, гипертония – круговых движений от ушей к затылку.
Отклонения в показателях
Сердце – четырехкамерный насос, перекачивающий биологическую жидкость, обогащенную кислородом, на периферию. Его работа фиксируется несколькими величинами. Верхняя – биоиндикатор сократительного потенциала миокарда. Нижняя – компонентов системы кровоснабжения.
Систолическое давление
Его идеальными значениями считаются 120 единиц, допустимой нормой – 130, превышением – 140, минимальной гипертензией – до 170, высоким АД – от 180. Любые колебания показателя говорят о разбалансировке работы миокарда.
Провоцирующими моментами понижения верхнего уровня выступают:
- перенапряжение: физическое, умственное;
- беременность;
- брадикардия любого генеза;
- ушибы головы;
- бессонница;
- некорректная выработка инсулина;
- разбалансировка клапанного аппарата сердца.
Часть триггеров носит физиологический характер. Показатели индикатора сократительной способности миокарда нормализуются без дополнительных усилий при устранении причины, вызвавшей их понижение. Примером может служить беременность, связанная с перестройкой кровоснабжения, когда верхний уровень давления падает приблизительно на 10 единиц вследствие привыкания к новым условиям существования организма. После родов все встает на свои места.
Спортсмены за счет регулярных тренировок приобретают способность работать, экономя энергию при высоких нагрузках, что автоматически урежает сердечный ритм, вызывая понижение систолического АД. Период отдыха нормализует сокращения миокарда.
Патологическая брадикардия или замедление пульса характерна для заболеваний сердца, атеросклероза. Она предупреждает о возможном развитии острого нарушения мозгового кровообращения – ОНМК либо острого инфаркта миокарда – ОИМ.
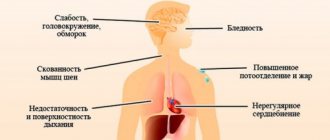
Сахарный диабет провоцирует гипервязкость крови, что снижает верхнюю границу. Независимо от причины, которая вызвала понижение давления, пациент ощущает:
- апатию, сонливость;
- гипергидроз;
- мигренозные боли;
- предобморочные состояния;
- забывчивость, раздражительность.
Все это повод для обращения за врачебной консультацией.
Вопрос чрезвычайно важный, поскольку часто колебания АД протекают практически без симптомов. ОИМ, ОНМК формируются на фоне кажущегося благополучия. Поэтому диспансеризация или профилактические осмотры не реже одного раза в год – нормальная практика для пациентов, заботящихся о своем здоровье. Дать правильную оценку состояния сердца, сосудов может только врач, он же назначает дополнительное обследование при необходимости, корректирует патологию.
Причины повышенного систолического давления:
- болезни сердечно-сосудистой системы;
- нервное перенапряжение;
- злоупотребление спиртным, никотиновая зависимость;
- гиподинамия, ожирение;
- аортальные пороки;
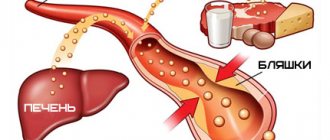
- высокий холестерин с формированием атеросклеротических бляшек;
- патология почек, щитовидной железы;
- возраст.
Клинически высокий верхний биоиндикатор проявляется подташниванием, нервозностью, бессонницей, звоном в ушах, постоянным сердцебиением, отеками ног, потерей чувствительности пальцев рук.
Такая симптоматика должна заставить пациента прибегнуть к медицинской помощи.
Диастолическое давление
Период отдыха миокарда – диастола. Это индикатор прочности капилляров. Его оптимальным значением считается 80 единиц, допустимой нормой – 90, повышенным показателем – 95, минигипертензией – 110, высокой – все, что выше 110.
Низкая диастолическая граница требует диагностики функциональной сохранности почек. Помимо этого, она коррелируется с месячными у женщин: потеря крови ведет к минимизации ее объема, то есть, уменьшению показателя. Триггерами низкого нижнего уровня АД считаются: длительное голодание, сенсибилизация организма, инфицирование палочкой Коха, стрессовые ситуации, перемена климата.
Признаки низкого диастолического давления:
- обмороки;
- резкое снижение трудоспособности;
- одышка;
- загрудинные боли;
- зрительные расстройства;
- учащенное сердцебиение;
- рвота – вплоть до гипотонического криза, комы.
Повышение диастолического биомаркера подтверждает сохранность тонуса периферийных капилляров за счет утолщения их оболочки, сужения просвета – основного триггера гипертонии.
Диагноз заболевания ставится на основании длительно существующих значений АД более 140/90. Причинами патологии признаны:
- наследственность;
- алкоголизм, никотиновая зависимость;
- набор лишних килограммов;
- мочегонные средства;
- остеохондроз, другие патологии позвоночного столба;
- депрессия.
Колебания АД – достаточный повод для полного клинико-лабораторного тестирования. Самолечение недопустимо, поскольку может провоцировать осложнения, ведущие к летальному исходу.
Повышенное систолическое давление
Высокое верхнее давление – это признак:
- Чрезмерной активности щитовидной железы (тиреотоксикоза);
- Выраженной анемии;
- Брадикардии (снижении пульса);
- Недостаточности аортального клапана;
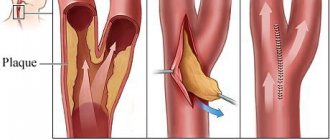
- Уменьшения эластичности и увеличения плотности сосудистой стенки (например, атеросклероза аорты).
Такое состояние называется изолированной систолической артериальной гипертензией или систолической гипертонией. Верхнее давление часто повышается в подростковом возрасте. Это связано с гормональной перестройкой организма и не считается отклонением. С завершением полового созревания показатели нормализуются. Правда, подобные изменения увеличивают шансы развития гипертонии в зрелом возрасте.
Лечение систолической гипертонии в целом схоже с мерами, которые принимаются при обычно гипертонии. Это касается и профилактики. Главное – вовремя выявить заболевание, регулярно контролировать давление и принимать лекарства, назначенные врачом, в том числе помогающие снижать давление. Помимо этого, нужны диета, адекватные физические нагрузки, защита от стрессов.
Особенности лечения
Комплекс мер купирования патологического состояния направлен на устранение причины.
- Атеросклероз предполагает лекарственную терапию или хирургическое вмешательство. Среди медикаментов применяют: статины и фибраты, снижающие концентрацию холестерина крови (Розувастатин, Фенофибрат); ненасыщенные жирные кислоты, стимулирующие выведение токсичных жиров из организма (Линетол); витамины, питающие эндотелий, блокирующие формирование атеросклеротических бляшек. Среди хирургических методов заслуживает внимание ангиопластика лазером, стентирование сосудов, шунтирование – создание обходного кровотока, эндартерэктомия – иссечение части внутреннего слоя артерии с атеросклеротической бляшкой.
- Аневризмы лечат только хирургически.
- Перикардит подразумевает перикардэктомию пораженного участка с выздоровлением в 60% случаев.
- Аортальный стеноз требует замены клапана на искусственный, который служит от 8 до 25 лет с учетом свойств выбранного материала.
- Нарушения ритма сердца купируются антиаритмическими лекарственными средствами, иногда с помощью дефибриллятора, установки кардиостимулятора.
- Хроническая патология почек лечится противовоспалительной терапией, антибиотиками, антикоагулянтами, физиопроцедурами.
- Опухоли корректируют цитостатиками, другими противоопухолевыми препаратами. Неудача требует решения вопроса об операции.
- Левожелудочковая недостаточность предполагает либо операцию, либо комплекс лекарств:
- ингибиторы АПФ – снижают диастолическое давление;
- сердечные гликозиды улучшают сократительную способность миокарда;
- нитраты для улучшения кислородоснабжения сердца;
- диуретики для снятия отеков.
Острая левожелудочковая недостаточность требует экстренной госпитализации в профильный стационар.
Терапия ИСГ назначается врачом кардиологом или терапевтом после полного клинико-лабораторного обследования, требует соблюдения нескольких правил: сила удара крови о сосудистую стенку снижается постепенно, чтобы произошла адаптация к новым условиям, не развилась ишемия; лекарства обязаны влиять только на верхний показатель АД; не должно быть негативного воздействия на почки, мозг. С этой целью назначаются:
- гипотензивные средства: антагонисты кальция, бета-блокаторы, ингибиторы АПФ, блокаторы ангиотензина;
- диуретики: маленький объем крови снижает верхнюю границу, сердечный выброс;
- средства, стимулирующие кровоток почек, головного мозга, сердца;
- нейро-, церебропротекторы – улучшают питание нервных клеток, профилактируют инсульт.
Для увеличения КПД применяют различные сочетание лекарств под наблюдением врача.