Что такое «хороший» и «плохой» холестерин
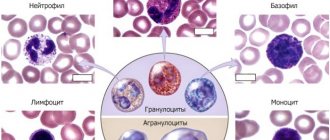
За транспортировку холестерина по оргазму отвечают липопротеиды, молекулы, состоящие из жира и белка. Они разделяются на два вида:
Высокой плотности – «хороший» холестерин. Он переносится из клеток организма в печень, где успешно расщепляется. Считается, что такой холестерин предотвращает сердечно-сосудистые заболевания.
Низкой плотности – «плохой» холестерин. Такие липопротеиды, наоборот, переносят холестерин из печени в другие системы организма. Если его становится слишком много, то он откладывается на стенках сосудов и образует бляшки.
Изменение норм холестерина по возрасту у женщин
Различия в обмене веществ и функционировании систем организма на каждом этапе жизни влияют и на уровень холестерина. С годами из-за замедления метаболизма он неизбежно повышается. Меняющиеся средние показатели общего холестерина для женщин:
- до 5 лет: от 2,90 до 5,18 ммоль/л;
- 5-10 лет: от 2,26 до 5,30 ммоль/л;
- 10-15 лет: от 3,21 до 5,20 ммоль/л;
- 15-25 лет: от 3,10-5,5 ммоль/л;
- 25-35 лет: от 3,37 до 5,96 ммоль/л;
- 35-40 лет: от 3,63 до 6,27 ммоль/л;
- 40-50 лет: от 3,81 до 6,53 ммоль/л;
- 50-60 лет: от 4,45 до 7,77 ммоль/л;
- 60-70 лет: от 4,45 до 7,69 ммоль/л;
- 70 и более лет: от 4,48 от 7,25 ммоль/л.
Значительное повышение верхней границы показателей у женщин старше 60 лет объясняется угасанием работы яичников. В этот период возрастает риск ожирения, развития диабета второго типа, сердечно-сосудистых заболеваний, остеопороза.
Зачем нужно снижать холестерин
Снижать уровень холестерина нужно, чтобы предотвратить заболевания, которые может спровоцировать его переизбыток. К таким болезням относятся:
- атеросклероз, при котором просветы артерий сужаются или закупориваются;
- коронарная болезнь сердца;
- инфаркт миокарда – гибель сердечной мышцы, спровоцированная тем, что тромб коронарной артерии заблокировал доступ крови и кислорода;
- стенокардия – недостаточное кровоснабжение сердечной мышцы с дискомфортом или болью в груди;
- инсульты, вызванные гибелью клеток головного мозга из-за блокировки сосудов тромбом и прекращения снабжения кислородом.
Холестерин: снизить нельзя повысить
Знаете, почему американцев считают агрессивными и напористыми? У них уровень холестерина в крови в среднем значительно ниже, чем у европейцев. Ученым уже ясно: то рвение, которое мы проявляем на фронтах войны с холестерином, излишне, а порой и вовсе вредно. Пора пересмотреть стратегию и тактику холестериновых войн!
ВИНОВАТ, НО НЕ ОЧЕНЬ
Недавнее заявление медиков звучит сенсационно: прямой связи между повышенным уровнем холестерина и сердечно-сосудистыми заболеваниями нет!
Сомнения по этому поводу существовали всегда, но в конце 90-х появились неожиданные данные исследований. Оказалось, что снижение холестерина с помощью мощных препаратов – статинов уменьшает риск сердечно-сосудистых заболеваний лишь поначалу, когда его уровень падает на 10-20%. Потом что ни делай – риск уже не уменьшается. Некоторые ученые даже предполагают, что положительный эффект достигается вовсе не за счет снижения холестерина, а в силу других эффектов, которыми обладают статины.
Таких исследований уже много. Получается парадоксальная ситуация: еще вчера нас призывали давить холестерин всеми возможными средствами, чуть ли не до уровня кролика (норма для грызунов – 50 мг/дл, для человека – 200 мг/дл).
Снижать уровень холестерина в крови более чем на 20% нет смысла.
Холестерин – всего лишь один из факторов риска атеросклероза, хотя и важнейший. Данные наблюдений показывают: чем выше в среднем у популяции холестерин, тем больше частота сердечно-сосудистых заболеваний. Повышенный холестерин.
ПОИСК ВРАГА
Если вы снижаете холестерин, это еще не значит, что вы тем самым боретесь с атеросклерозом. У медведя, к примеру, нормальный уровень холестерина в 2 раза выше, чем у человека, а атеросклероз, тем не менее, не самая распространенная болезнь среди косолапых.
Опасен не тот холестерин, что в крови, а тот, что оседает на стенках сосудов, образуя бляшки. Особенно в совокупности с другими нарушениями липидного обмена: высоким содержанием в крови триглицеридов или низким содержанием переносчиков холестерина — липопротеинов высокой плотности (ЛПВП). Каждое из этих нарушений провоцирует атеросклероз.
Бессмысленно воевать с холестерином как таковым и слишком увлекаться этой войной. Без холестерина организм не может существовать — это его строительный материал. Все клеточные структуры и ткани мозга содержат холестерин, он – предшественник всех стероидных гормонов, без него не может функционировать центральная нервная система.
Но стараться поддерживать его уровень в пределах нормы все-таки надо. В большинстве случаев этого удается достичь диетой. За норму врачи договорились считать 5,2 ммоль/л (200 мг/дл). Для большинства этот показатель – мечта: среднее содержание холестерина у россиян равно 240 мг/дл.
Норма холестерина 5,2 ммоль/л (200 мг/дл).
ПРОВОДИМ РАЗВЕДКУ
Узнать, насколько повышен уровень холестерина, можно только анализом крови. Мужчинам целесообразно сделать его впервые в 35-40 лет, особенно если есть дополнительные факторы риска – курение, диабет, гипертония (а вот избыточный вес считается не столь важным фактором). Женщинам рекомендуется проверить уровень холестерина с наступлением менопаузы.
Можно ли верить анализу? Не так давно специалисты оценили точность определения липидов в крови в лабораториях обычных поликлиник. Оказалось, что 80% из них допускают большие погрешности. Поэтому обращаться лучше в лаборатории, сертифицированные Всероссийским центром сертификации.
Есть еще один способ: спросите, каким методом определяют уровень холестерина в лаборатории — если ферментативным, то можно полагать, что анализ будет довольно точным. Но учтите, что этот метод дорогой, а потому придется за него заплатить. Больше всего сомнений должны вызывать бесплатные анализы: они выполняются самым древним, дешевым и неточным методом.
ПОВЫШЕННЫЙ ХОЛЕСТЕРИН
Итак, вы знаете уровень холестерина в крови и теперь должны решить, нужно менять что-то в своей жизни или нет.
Если уровень холестерина 240-250 мг/дл (или 6 ммоль/л), стоит задуматься, правильно ли вы питаетесь. Особенно если у вас есть другие факторы риска сердечно-сосудистых заболеваний. Экстренных мер предпринимать, впрочем, не надо.
Если уровень холестерина 280-300 мг/дл (7-7,5 ммоль/л), надо переходить к решительным действиям. Но ни в коем случае не хвататься за лекарства – ведь в принципе вы пока вполне здоровы. Чтобы таковым и остаться, жизненно необходимо изменить образ жизни: больше двигаться, меньше есть и следить за тем, что ешь. Контролировать результаты нужно в течение первых 2-4 месяцев ежемесячно, чтобы оценить эффективность вашей диеты.
КАК ПОНИЗИТЬ ХОЛЕСТЕРИН ХОЛЕСТЕРИН ДИЕТА
- Нет бутербродам. Попробуйте резко снизить потребление сливочного масла, в идеале перейдите на растительное. Один этот шаг часто может всего за 2-4 недели довести уровень холестерина до приемлемой цифры 240 мг/дл.
- Соя вместо сыра. Хорошо бы еще отказаться от сливок, сметаны, жирных сыров и яиц, а заодно и бросить курить. Очень полезен переход на соевые продукты. Это белковая диета, которая и с лишним весом помогает бороться, и заменяет холестеринсодержащие концентрированные молочные продукты.
- Любителям свиного сала надо помнить, что оно очень богато холестерином. Его потребление необходимо компенсировать: заедать растительным маслом и жирной рыбой. Хорошо есть сало вместе с чесноком: он помогает быстрее утилизировать жиры.
- Соблюдайте баланс жиров – насыщенных (животных), мононенасыщенных и полиненасыщенных – их в рационе должно быть по трети. Другими словами, каждый «съеденный кусочек» животного жира нужно компенсировать жирами растительными. Можно сделать так: смешайте в равных частях оливковое, подсолнечное (или кукурузное) и соевое масла и добавляйте эту сбалансированную смесь в салаты, каши и макароны. ДИЕТА ПРИ ПОВЫШЕННОМ ХОЛЕСТЕРИНЕ
Грецкие орехи не помогают снижать холестерин!
* Если в крови мало ЛПВП (липопротеинов высокой плотности, которые переносят холестерин), повысить их уровень помогут вещества, содержащиеся в красном винограде. Как раз на этом эффекте основаны данные о пользе умеренного потребления красного вина — но сок тоже вполне подойдет!
* Если ЛПВП у вас больше 300-320 мг/дл (8-10 ммоль/л) холестерина, лучше не пытаться справиться с проблемой самостоятельно. В причинах такого серьезного нарушения должен разобраться врач.
Если виноват холестерин, поступающий с пищей, единственное что поможет – диета. Но есть и другие, более серьезные нарушения. Например, генетические: сломался ген, отвечающий за процессы обмена липидов. Но подобные дефекты, как правило, дают о себе знать еще в детстве и очень редки.
СРЕДСТВА ОТ ХОЛЕСТЕРИНА ЛЕКАРСТВО ОТ ХОЛЕСТЕРИНА
Еще один способ снизить холестерин с пограничного значения 240-320 мг/дл — биодобавки. Точнее, не способ, а подспорье: БАДы – не лекарства и чуда не сделают. К тому же принимать можно только те, эффективность которых подтверждена исследованиями, желательно двойными, плацебо-контролируемыми. Это важно, поскольку биодобавок на рынке много, а серьезные исследования проводились лишь по единицам из них.
Условно БАДы, контролирующие уровень холестерина, можно разделить на три группы:
- улучшающие обмен липидов (в их состав входит чесночный экстракт);
- препятствующие усвоению пищевого жира в кишечнике (на основе хитина ракообразных);
- специализированные продукты питания (например, масло проростков пшеницы и рыбий жир).
СТАТИНЫ ОТ ХОЛЕСТЕРИНА
Последнее оружие – лекарства: статины и фибраты. Они блокируют внутренний синтез холестерина. Принимать их нужно только по совету врача, когда диета не дает нужного результата даже при жесточайших ограничениях.
Начав принимать статины однажды, пить их придется пожизненно. Отмена уже через несколько дней приведет к исходному уровню холестерина, если не выше. Кроме того, статины известны своими побочными эффектами: например, могут спровоцировать сильную депрессию. Да и для печени они не подарок. Вред статинов
А недавно ученые выяснили, что статины могут заменить… обычные яблоки!
В развитых странах статины назначают для вторичной профилактики инфарктов или других сосудистых патологий. Например, человек перенес инфаркт или операцию аортокоронарного шунтирования, у него высокий холестерин, плюс есть еще один из факторов риска — пожилой возраст, мужской пол, диабет или гипертония, — тогда назначение статинов оправданно. Во всех остальных случаях это стрельба из пушки по воробьям.
| СОКИ ПРОТИВ ХОЛЕСТЕРИНА Однажды диетологи думали, как с помощью соков бороться с целлюлитом. Разработали курс – и оказалось, что он отлично помогает снизить холестерин. 1 день: морковный сок — 130 г, сок из корня сельдерея — 75 г. 2 день: морковный сок — 100 г, свекольный сок — 70 г (перед употреблением 1,5-2 часа подержать в холодильнике), огуречный сок — 70 г. 3 день: морковный сок — 130 г, сок сельдерея — 70 г, яблочный сок — 70 г. 4 день: морковный сок — 130 г, капустный сок — 50 г. 5 день: апельсиновый сок — 130 г. Строго соблюдать последовательность приема соков не надо, один вполне можно заменить другим. Главное — соки должны быть свежевыжатыми и храниться не более 2-3 часов. Перед тем, как выпить, непременно взбалтывайте содержимое стакана: в осадке на дне – самое полезное. |
Автор: Ольга Смирнова Опубликовано: 17 февраля 2021 г.
Как понизить холестерин правильным питанием
Если холестерин повысился из-за неправильного питания, достаточно скорректировать рацион, чтобы показатели вернулись в норму. Для этого следует исключить продукты с высоким содержанием насыщенных жиров, о которых речь шла выше. Их нужно заменить пищей, которая активизирует выработку хорошего холестерина и очищает сосуды.
К такой пище относятся:
- свежие овощи и фрукты;
- цельное зерно;
- хлеб, макаронные изделия из грубых сортов пшеницы;
- яйца;
- морепродукты;
- зеленые и травяные чаи;
- оливковое масло
Причины повышения холестерина
Причин, по которым холестерина в крови становится больше, чем нужно, много. Их можно объединить в такие основные группы:
- Ожирение. Набор лишних килограмм сопровождается увеличением жира в организме, в том числе «плохого» холестерина. И также большинство людей, имеющих ожирение, намеренно едят много жирной пищи.
- Питание. Даже у худых людей, употребляющих много жирной пищи, может увеличиваться холестерин.
- Малоподвижный образ жизни. Закупоривание сосудов холестериновыми бляшками происходит интенсивнее, если человек ведет сидячий образ жизни, физические нагрузки отсутствуют.
- Алкоголь. Злоупотребление алкоголем оказывает серьезное давление на печень – орган, производящий ферменты липопротеинов. В результате нагрузки на него, блокируется выработка «хорошего» холестерина, усиливается накапливание «плохого».
- Другие вредные привычки. Курение, употребление наркотиков, в том числе «легких» также отрицательно сказываются на работе печени, способствуют увеличению «плохого» холестерола.
Большинство причин повышения холестерина связаны с неправильным образом жизни человека
Как понизить холестерин медикаментами
Если пациент выполняет рекомендации, которые приведены выше, но холестерин не снижается, врач назначает медикаментозное лечение. Оно включает в себя:
Статины. Вещества блокируют фермент печени, который вырабатывает холестерин. После их приема новые порции холестерина не поступают в кровь, а уже накопившийся постепенно выводится.
Ниацин. Витамин группы В блокирует выход жиров из клетчатки в кровь и подавляет выработку холестерина в печени. За счет этого его уровень в сосудах снижается.
Секвестранты желчных кислот. Связывают желчные кислоты в печени, выводят их. Желчные кислоты вырабатываются при обмене холестерина и жиров, при их выводе из организма холестерин падает.
Все лекарственные средства имеют противопоказания. Самостоятельный выбор и прием препаратов может иметь негативные последствия для здоровья. Перед применением проконсультируйтесь в врачом-кардиологом.
Врачи сети клиник «Медицентр» назначат биохимический анализ крови, чтобы определить уровень холестерина. Пациентам с повышенным уровням составят индивидуальные рекомендации, как понизить холестерин, с учетом образа жизни, предрасположенности и состояния здоровья.
Измерение уровня холестерина: общие нормы
Для определения уровня холестерина в крови применяют специальную единицу: миллимоль (ммоль). Подсчитывают количество ммоль на 1 л биологической жидкости. Значение имеет общее содержание холестерина, а также концентрация ЛПВС и ЛПНП по отдельности. Важен также уровень триглицеридов в крови, по которому судят о риске атеросклеротических изменений в организме, нарушениях жирового обмена и работы печени.
- Нормальный показатель общего холестерина: 3–7,8 ммоль/л. В течение жизни он колеблется в зависимости от возраста и гормонального статуса. Это средняя норма в течение жизни, одинаковая для мужчин и женщин.
- Холестерин низкой плотности — «плохой» ЛПНП в идеале должен варьироваться в пределах 1,8–2,8 ммоль/л. Верхняя граница для женщин — до 4,5 ммоль/л. Для мужчин — до 4,8 ммоль/л. Предельный его уровень: 5,7 ммоль/л.
- Уровень высокоплотный «хороший» ЛПВС в норме вдвое ниже «плохого»: 0,8–2,4 ммоль/л для женщин и 0,7–1,7 ммоль/л — для мужчин.
Чем выше показатель холестерина низкой плотности, тем критичнее состояние здоровья. Особенно, если уровень хорошего высокоплотного соединения не дотягивает до нормы:
- опасно регулярное повышение содержания ЛПНП до 4 и более ммоль/л;
- постоянное снижение ЛПВС до 0,7 ммоль/л также сигнализирует о нарушениях в организме.
Триглицериды измеряются так же, как остальные показатели холестерина. Их норма в крови на протяжении жизни: до 2,2 ммоль/л. Она одинакова у мужской и женской половин человечества.
Признаки нарушений:
- повышенный уровень триглицеридов: 2,3–5,6 ммоль/л;
- опасно высокий, сигнализирующий о заболевании: 5,7 ммоль/л и больше.
Риск развития атеросклероза реален в любом возрасте, но молодые люди больше защищены от него благодаря высокой скорости метаболизма. У них холестерин быстро расходуется на гормоны и другие физиологические процессы. Женщин от отложений жировых бляшек в сосудах защищают эстрогены. Однако при малоподвижном образе жизни, любви к вредным продуктам или наличии системных заболеваний холестерин повышается и у молодежи. С годами уровень его растет ещ е быстрее.
Показатели нормы
Однако, все вышесказанное верно при нормальных значениях холестерина. Повышенный холестерин приводит к сбоям в работе организма, появлении различных заболеваний, обострении уже существующих. Для каждого человека эти показатели индивидуальны и зависят от пола, возраста, сопутствующего анамнеза.
Чтобы узнать свои цифры, необходимо сдать анализ крови на холестерин. Терапевт выдаст направление на анализы и объяснит полученные данные. Для точных результатов кровь сдается с утра натощак. Накануне нужно отказаться от чрезмерных физических нагрузок, не употреблять алкогольные напитки.
Анализ на холестерин, цена зависит от нескольких факторов: лабораторного оборудования, компании поставщика услуг, льготных категорий, страхового полиса. Стоимость варьируется от 250 руб.
Для разных категорий граждан предусмотрено деление показателей нормы содержания холестерина в крови:
- 2,9-5,25 ммоль/л (для детей до 5 лет);
- 3,13-5,3 (дети 5-10 лет);
- 3,08-5,23 (школьники 10-15 лет);
- 3,37-6,58 (женщины, мужчины, молодые люди до 40 лет);
- 4,09-7,38 (зрелые люди до 60);
- 4,09-7,85 (старше 60).
Значения не соответствующие норме
Если анализ на холестерин проведен правильно и показатели не соответствуют указанным выше значениям, то это говорит о проблемах со здоровьем, нарушении работы внутренних органов. Консультация специалистов в этом случае необходима.
При повышенных значениях в организме происходят заметные изменения, вызванные снижением эластичности стенок кровеносных сосудов, появлению атеросклеротических бляшек, вследствие чего сужается просвет сосудов и нарушается кровообращение. Наступает кислородное голодание, развивается гипоксия. Такое состояние, если оно длится достаточно долго, приводит к сбоям в работе сердца, головного мозга.
Возможные реакции организма на высокое содержание липидного соединения: инсульт, инфаркт, осложнения при заживлении ран, гангрена, атрофия мышечной ткани и потеря способности передвигаться, боли в конечностях, неврозы. Если холестерин повышен, лечение назначает только врач.
Чем вызвано опасное состояние
Основные причины повышенного холестерина:
- Присутствие в рационе питания продуктов с большим содержанием жира. К ним относят фастфуд, копчености, колбасы, сало. Исключением являются яйца, нежирное мясо, но в умеренном количестве, иначе эти продукты также повышают холестерин;
- Малоподвижный образ жизни приводит к снижению кровообращения, замедлению метаболизма. Медленный поток крови приводит к скоплению и образованию на стенках холестериновых бляшек;
- Наличие сопутствующих и хронических болезней (сахарный диабет, подагра, болезни печени, атеросклероз, ишемическая болезнь, нарушение работы ЖКТ);
- Алкоголь, курение приносят здоровью непоправимый вред. Истончаются стенки клеток и сосудов, теряется подвижность, слабеет иммунитет;
- Наследственные заболевания;
- При беременности некоторые показатели крови могут меняться, увеличивается количество органических соединений. Наблюдение и лечение проводится под контролем гинеколога.
Основные рекомендации медиков по профилактике такого состояния сводятся к умеренным, регулярным физическим нагрузкам, занятиям спортом, придерживании принципов правильного питания, отказ от вредных привычек, наблюдение врача.
Что делать при пониженном холестерине
Показатели могут снижаться в обратную сторону. Таких случаев намного меньше, но они есть. Низкие показатели холестерина в крови могут привести к серьезным последствиям: психическим расстройствам, атеросклерозу, нарушениям нормального функционирования кишечника, проблем с костями, их хрупкостью, снижением сексуального влечения, гиповитаминозу, бесплодию, инсульту.
Среди самых распространенных причин дефицита называют неправильное питание, болезни внутренних органов, нарушения в работе щитовидной железы, отравления, инфекционные болезни.
Правильное лечение сможет подобрать только доктор. Сохраняются основные рекомендации по здоровому образу жизни и правильному питанию.
В медицинском , работает терапевт, который поможет определить ваш липидный статус. Он даст все необходимые рекомендации и план лечения. У нас можно сдать все анализы на холестерин. Ведет прием врач на дому и в клинике (на Западном и в «Александровке»).Стоимость на услуги медицинского центра можно посмотреть в разделе “Прайс” или обратившись по телефону круглосуточной горячей линии.
Причины и проявления гиперхолестеринемии
Нередко случается так, что уровень холестерина превышает норму в несколько раз и может быть выше отметки 8,9 ммоль/л. Для выяснения причин этого состояния нужно провести комплексное обследование. Чаще всего этому способствуют следующие факторы:
- наследственная предрасположенность;
- ожирение;
- патологии печени;
- артериальная гипертензия;
- заболевания щитовидной железы;
- нарушения функционирования поджелудочной железы;
- нарушения жирового обмена;
- возраст больше 50 лет.
К увеличению содержания липидов в крови приводит прием определенных лекарственных средств. Результаты анализа могут выявить физиологическое изменение уровня холестерина у женщин во время беременности. Они обусловлены этим ее состоянием.
Большинство специалистов уверены, что повышение холестерина выше отметки 8,0 ммоль/л вызвано неправильным питанием, отсутствием физической активности, злоупотреблением жареной и жирной пищей, наличием вредных привычек. К повышению концентрации ЛПНП приводит чрезмерное употребление жирных сортов мяса, твердых сыров, сливочного масла и кондитерских изделий.
Все эти факторы повышают риск образования холестериновых бляшек, что, в свою очередь, способно сократить жизнь человека. Высокий уровень холестерина в крови, например, 8,5 ммоль/л, может проявиться такими нарушениями:
- неприятные ощущения в сердце при волнении;
- повышение артериального давления;
- перемежающаяся хромота;
- затруднения при ходьбе;
- ухудшение памяти;
- быстрая утомляемость и снижение физической активности;
- боль в сердце за грудиной.
У мужчин повышение холестерина может проявиться снижением потенции, у женщин – обильными месячными со сгустками.
Холестериновые отложения внутри сосудов приводят к сужению его просвета и постепенно приводит к закупорке артерии. В этом случае нарушается поступление крови к сердцу и, как следствие, развивается стенокардия и ишемическая болезнь сердца.
Большинство сердечно-сосудистых патологий вызваны высоким холестерином
Дефицит кислорода и крови в сердечной мышце провоцирует инфаркт миокарда. Нарушенное кровоснабжение сказывается и на функционировании головного мозга и может окончиться инсультом.
Группы риска
Существуют также предрасполагающие факторы, которые способствуют усиленной выработке «плохого» холестерола. К ним относятся:
- наследственность;
- нарушения в работе эндокринной системы;
- хронические заболевания печени, почек;
- бесконтрольный прием некоторых препаратов, особенно гормональных;
- ранняя менопауза у женщин.
При наличии хотя бы одного из этих факторов, необходимо особенно тщательно соблюдать меры профилактики, чтобы показатели крови были в норме. Сами по себе они являются причинами повышенного холестерина, но в совокупности друг с другом или неправильным образом жизни, могут послужить толчком к развитию проблем.
Холестерин: что это?
Холестерин у женщин и мужчин содержится в мембранах клеток. По консистенции холестерин похож на воск, по составу это — жироподобный стерин. Вещество участвует в обменных процессах — без него не вырабатываются витамин D, некоторые ферменты и гормоны.
Больше всего холеcтерола содержится в мозге и печени. Камни в желчном пузыре также состоят из холестерина. Название этого вещества — холестерин — дословно переводится с греческого языка как «твердая желчь».
Приблизительно три четверти холестерола человеческий организм производит самостоятельно, как известно, процесс обновления клеток в нем не прерывается до смерти, к старости, только существенно замедляясь. Печень является главной «фабрикой» по производству холестерина.
Холестерол производит не только кишечник (что общеизвестно), но и клетки кожи.
Но когда говорят о вреде холестерина, чаще всего имеют в виду ту его часть, что попадает в организм вместе с едой. Хотя, даже в академической научной среде пока нет единого мнения насчет его усвояемости. Многие считают, что он из пищи плохо всасывается кишечником, поэтому на общее содержание холестерина в крови влияет очень незначительно.
Существует 2 тип холестерина. Первый, ЛПНП, называют липопротеинами низкой плотности. Название, введенное диетологами — плохой холестерин. Он является «строительным материалом» для атеросклеротических бляшек, которые закупоривают артерии и становятся причиной болезней сердечно-сосудистой системы.
Второй, хороший тип, липопротеины высокой плотности (ЛПВП), предотвращает возникновение бляшек, оздоравливает сосуды и снижает риск соответствующих заболеваний. Он удаляет ЛПНП из крови, «захватывая» его по пути в печень с собой. Печень перерабатывает ЛПНП и выводит его из организма. Количество хорошего холестерина в крови — важный фактор для здоровья человека. ЛПВП вырабатывается организмом и получается из пищи.
ЛПВП и ЛПНП вещества, имеющие «масляные» свойства, в крови не растворимы, поэтому для их транспортировки используются липопротеины, своего рода двухслойные «контейнеры», внешняя сторона которых — белковая, внутренняя — липидная. Кровь является «водным» раствором.
Нельзя упрощать модель до формулы «чем больше хорошего холестерина и чем меньше плохого, тем лучше». Важно соблюдать баланс уровня всех липопротеинов.
причины холестерина
Зачем уровень холестерина регулярно проверяется?
«Кровь на холестерин» берут не из прихоти врачей и не для того, чтобы выманить еще немного денег за анализ. Уровень ЛПНП — важный, накаливающийся фактор, влияющий на риск опасных для жизни болезней сердца и сосудов.
При этом, даже запредельно повышенный холестерин у женщин после 50 в крови может годами никак не проявляться, выявить его можно только в результате анализов. И чем раньше это будет сделано, тем больше шансов на то, что удастся избежать повышения вероятности закупорки коронарных сосудов или артерий мозга. А значит — инфарктов и инсультов. Которые являются одной из главных причин смерти.
Калькулятор риска кардиологических болезней
Калькуляторы основаны на наблюдениях, которые ведутся уже не первый десяток лет. Все они учитывают наиболее очевидные факторы: возраст, индекс массы тела, пол, вредные привычки, наследственные и приобретенные заболевания. Результат получается приблизительный, но позволяет в общих чертах сделать оценку риска. Риск определяется в процентах:
- более 20% — высокая опасность заболевания;
- 10%-20% — средняя опасность;
- менее 10% — низкая.
уровень холестерина в крови
Вероятность 10% является достаточной причиной для того, чтобы скорректировать образ жизни.