Эритремия — это опухолевое клональное заболевание кроветворной системы, при котором отмечается пролиферация эритроидного, гранулоцитарного и мегакариоцитарного ростков кроветворения с преимущественной активацией эритропоэза. При этом в крови отмечается повышение уровня эритроцитов и гемоглобина, тромбоцитоз и лейкоцитоз. Практически все больные эритремией являются носителями мутации JAK2V617F.
- Как развивается эритремия
- Симптомы эритремии
- Стадии эритремии
- Диагностика эритремии
- Лечение эритремии
- Прогноз при эритремии
Как развивается эритремия
Причины возникновения эритремии до сих пор не известны. Считается, что это многоэтапное заболевание, при котором под действием внешних факторов происходит повреждение генома нормальной клетки, что приводит к ее злокачественной трансформации и образованию опухолевого клона клеток, который замещает нормальный гемопоэз.
Практически у всех больных обнаруживается мутация в гене JAK2. Обычно страдает 14 экзон, у 90-96% больных отмечается мутация V617F. У 2% больных имеются мутации в 12 экзоне. Очень редко обнаруживаются повреждения других генов, в частности MPL, CALR. Все эти генетические патологии являются специфичными для эритремии, поэтому их определение необходимо для подтверждения диагноза.
Итак, молекулярно-генетические нарушения вызывают активацию JAK-STAT сигнального пути, что приводит к повышению пролиферации ростков гемопоэза и увеличению количества форменных элементов крови.
Моноциты и мегакариоциты (предшественники тромбоцитов) вырабатывают множество цитокинов — биологически активных молекул, которые стимулируют фиброзные изменения, образование новых кровеносных сосудов, что в конечном итоге приводит к остеосклерозу и фиброзу костного мозга. Кроме того, массивная продукция цитокинов способствует развитию опухолевой интоксикации, что усугубляет общее состояние больных.
Также присутствует нарушение связи стволовых клеток с микроокружением. Это провоцирует образование очагов кроветворения вне костного мозга. В первую очередь страдают печень и селезенка.
Симптомы эритремии
Клинически эритремия проявляется двумя синдромами:
- Плетора (полнокровие). Этот синдром характеризуется увеличением числа циркулирующих эритроцитов. Симптоматически проявляется головными болями, головокружением, приступами учащенного сердцебиения, зудом кожи и зрительными нарушениями. Кожа и слизистые имеют синюшный оттенок. Также возможны сосудистые осложнения: тромбозы, эритромелалгия (покраснения пальцев конечностей, боли и чувство жжения в них).
- Миелопролиферативный синдром — развивается в результате гиперплазии ростков кроветрения. Симптоматически проявляется слабостью, повышением температуры, потливостью, зудом кожи, болями в костях. При распаде гранулоцитов отмечается нарушение уратового обмена, что приводит к развитию подагры, камней в почках и уратовому диатезу.
Стадии эритремии
В процессе своего развития эритремия проходит несколько стадий. Первая, она же начальная, может продолжаться более 5 лет. В этот период в основном присутствуют умеренные проявления плеторального синдрома. В анализе крови отмечается умеренный эритроцитоз, в костном мозге отмечается усиление пролиферации всех гемопоэтических ростков за исключением лимфоцитарного. Селезенка не увеличена, осложнения развиваются редко.
Вторая стадия эритремии — это полицитемия. Она делится на 2 подстадии А и В. Стадия А длится 5-15 лет. Для нее характерно повышение количества форменных элементов крови. В результате образуется ярко выраженный плеторический синдром, который осложняется тромбозами, кровотечениями, увеличением размеров печени и селезенки. В анализе крови нарастает цитоз, в костном мозге помимо пролиферации эритропоэтического, гранулоцитарного и тромбопоэтического ростков отмечаются рубцовые изменения.
При эритремии в стадии В продолжает нарастать цитоз и клиническая симптоматика. Образуются очаги опухолевого роста в селезенке, в костном мозге прогрессируют рубцовые изменения.
3 стадия эритремии — анемическая. Здесь уже развивается фиброз костного мозга, который приводит к его истощению и снижению уровня клеток крови. Возможна трансформация заболевания в острый лейкоз.
Миокардит
Миокардит — поражение сердечной мышцы преимущественно воспалительного характера, обусловленное непосредственным или опосредованным через иммунные механизмы воздействием инфекции, паразитарной или протозойной инвазии, химических или физических факторов, а также возникающие при аллергических и аутоиммунных заболеваниях.
Миокардиты неревматической этиологии классифицируют на несколько групп:
- вызванные вирусами: коксаки В, коксаки А, ЭХО, гриппа, инфекционного мононуклеоза, полиомиелита и др.;
- паразитарные (при трихинеллезе),
- протозойные (при трипаносомозе (болезни Чагаса), сифилисе, токсоплазмозе, амебиазе),
- бактериальные (при бактериальном эндокардите, септицемии, дифтерии),
- миокардиты при аутоиммуных заболеваниях (иммунокомплексные васкулиты),
- аллергические (при медикаментозных реакциях, сывороточной болезни),
- миокардиты, вызванные физическими и химическими воздействиями.
По варианту клинического течения выделяют: молниеносный или быстротечный (до 1 мес), острый (до 3-х мес), подострый (3-6 мес.), хронический (активный или персистирующий); по степени тяжести – легкий, средней тяжести и тяжелый; по распространенности – очаговые и диффузные миокардиты.
Клинические варианты течения: псевдокоронарный (болевой), декомпенсационный, псевдоклапанный, аритмический, тромбоэмболический, смешанный, малосимптомный (30%).
Частота встречаемости различных клинических проявлений варьирует: кардиалгии – 80%, одышка – 50%, перебои в работе сердца – 40%, увеличение размеров сердца (может быть незначительным), приглушенность I тона – 8—90%, расщепление, раздвоение I тона – 10%, акцент II тона над легочной артерией – 30%, систолический шум на верхушке – 50%, тахикардия – 50%, брадикардия – 10%, застойная сердечная недостаточность – 30%, возможна гипотония.
Диагностика миокардитов основана на клинико-анамнестических данных. Диагностическое правило постановки диагноза миокардита: сочетание предшествующей инфекции с двумя большими или одним большим и двумя малыми критериями. Наличие предшествующей инфекции должно быть доказано клиническими и лабораторными данными. К большим признакам поражения миокарда относятся: признаки застойной недостаточности кровообращения, кардиогенный шок, патологические изменения на ЭКГ, повышение в крови концентрации кардиоселективных ферментов, увеличение размеров сердца по данным ЭХО-КГ или рентгенографии. Малые признаки поражения миокарда включают тахикрадию (иногда брадикардию), ослабление первого тона, протодиастолический шум галопа, умеренный систолический шум на верхушке сердца.
Кроме того, существуют методы объективного подтверждения миокардита:
- исследование биопсийного материала из миокарда правого желудочка и МЖП,
- МРТ сердца с контрастированием (выявление воспалительного интерстициального отека в миокарде),
- радиоизотопное исследование миокарда с радиофармпрепаратом , тропным к воспалению.
При лечении данной патологии по возможности проводится терапия основного заболевания, устранение этиологических факторов. Спецефического лечения собственно миокардита в настоящее время не существует. Лечение симтоматическое: терапия сердечной недостаточности, нарушений ритма и проводимости. При легком течении миокардита медикаментозная терапия не нужна. При миокардитах средней тяжести и тяжелого течения необходим постельный режим (по крайней мере первые 2-3 недели) и симптоматическая медикаментозная терапия. Эффективноть НПВС при миокардитах не доказана. Их назначение возможно при сопутсвующем перикардите. Убедительных доказательств эффективности производных аминохинолона также пока нет. В настоящее время изучаются возможности применения иммуномодуляторов, спецефических противовирусных препаратов, моноклональных антител против антигенов Т-лимфоцитов, антитимоцитарного глобулина. И только при крайне тяжелом течении оправдана попытка применения преднизолона с азатиоприном.
Диагностика эритремии
В рамках диагностики эритремии пациент проходит комплексное обследование, которое включает следующие мероприятия:
- Сбор анамнеза и физикальный осмотр, во время которого проводится оценка окраски кожи лица и конечностей. Обязательно выполняется определение размеров печени и селезенки.
- Развернутый анализ крови, включающий подсчет количества форменных элементов крови и значений эритроцитарных индексов.
- Трепанбиопсия костного мозга с последующим гистологическим и гистохимическим исследованием.
- Определение уровня эритропоэтина.
- Молекулярно-генетическое тестирование на предмет наличия специфических мутаций V617F.
- УЗИ печени и селезенки для точного определения их размеров.
Диагноз эритремия выставляется согласно критериям ВОЗ 2021 года, где выделяют три больших критерия и один малый.
Большие критерии эритремии:
- Уровень гемоглобина больше 160 г/л у женщин и больше 165 г/л у мужчин.
- Гиперплазия трех ростков миелопоэза в трепанате костного мозга.
- Наличие мутации в гене JAK2.
Малый критерий — снижение уровня эритропоэтина.
Для постановки диагноза эритремия необходимо либо наличие всех трех больших критериев, либо 1-2 больших и одного малого.
Лечение эритремии
Основные цели лечения эритремии следующие:
- Предотвращение образования тромбов и лечение уже развившихся тромбозов и тромбоэмболий.
- Снижение уровня опухолевой интоксикации и контроль связанных с этим симптомов (повышение температуры, кожный зуд, потеря веса).
- Снижение риска трансформации в острый миелобластный лейкоз или миелофиброз.
- Предупреждение развития осложнений при необходимости хирургических вмешательств или беременности.
Для оценки вероятности развития тромбозов при эритремии, проводят стратификацию риска по следующим критериям:
- Возраст старше 60 лет.
- Наличие тромбозов в прошлом.
- Сердечно-сосудистые факторы риска: артериальная гипертензия, лишний вес, диабет, гиподинамия.
Если у пациента нет перечисленных факторов, то его относят к группе низкого риска, при наличии сердечно-сосудистых факторов — к промежуточной, и при возрасте более 60 лет и/или наличии тромбозов в анамнезе выставляется высокий риск тромбоэмболических осложнений. Уровень тромбоцитов на риск развития тромбозов не влияет, но он играет определенную роль при развитии кровотечений. Для предотвращения развития тромбозов необходимо устранение сердечно-сосудистых факторов риска, а также назначение антиагрегантов.
Кроме того, для лечения эритремии применяются следующие методы:
- Удаление избытка эритроцитов в крови. Может осуществляться либо с помощью гемоэкскурсии (обычное кровопускание), либо эритроцитафереза (удаление непосредственно эритроцитов).
- Циторедуктивная терапия. Применяются цитостатики и интерфероны.
- Лечение осложнений уже развившихся тромбозов.
Гемоэкскурсии (кровопускание) при эритремии
Кровопускание применяется для уменьшения объема циркулирующей крови. Объем гемоэкскурсии составляет 250-500 мл за одну процедуру, после чего недостающий объем жидкости восполняют физраствором. Либо вторым вариантом является предварительная инфузия антиагрегантов вместе с физраствором в объеме, превышающем удаляемый объем крови. Сеансы проводят через день до достижения гематокрита до 40-45%. Пожилым пациентам сеансы выполняют 2 раза в неделю, либо снижают объем гемоэкскурсии.
Эритроцитоферез
Эритроцитаферез относится к методам экстракорпоральной детоксикации, который пришел на смену кровопусканию. В его основе лежит удаление эритроцитов с последующим возвратом плазмы и восполнением объема растворами кристаллоидов или коллоидов. За один сеанс можно удалить до 400 мл эритроцитов.
Препараты ацетилсалициловой кислоты
Препараты ацетилсалициловой кислоты, или аспирина, назначаются для предотвращения тромбических осложнений. Аспирин должен назначаться каждому больному эритремией при отсутствии противопоказаний. Если они есть, назначают клопидогель или тиклопидин.
Циторедуктивная терапия
Гидроксимочевина
Теоретически гидроскимочевина может применяться в рамках терапии первой линии у пациентов любого возраста. Но из-за того, что она обладает генотоксичностью и может спровоцировать лейкозогенный эффект, пациентам младше 50 лет и беременным женщинам такое лечение в рамках первой линии не рекомендуется. Также требуется отмена лечения при непереносимости и неэффективности терапии. Критерием непереносимости гидроксимочевины является наличие хотя бы одного из этих симптомов:
- Превышение гематокрита более 45% через 3 месяца после лечения гидроксимочевиной в дозировке 2000 мг/день.
- Отсутствие контроля миелопролиферации. Об этом может свидетельствовать уровень тромбоцитов более 400×10 9 и лейкоцитов выше 10×10 9 через 3 месяца лечения.
- Сохранение увеличенной селезенки (более 10 см ниже края реберной дуги) или невозможность устранения симптомов спленомегалии.
- Миелопения при применении минимальных дозировок препаратов — уровень тромбоцитов ниже 100×10*9 или гемоглобина ниже 100 мг/л.
- Язвы на голенях.
- Поражение кожи и слизистых оболочек.
- Нарушение работы ЖКТ.
- Пневмониты.
- Лихорадка.
Интерферон альфа
Интерферон альфа обладает высокой эффективностью в отношении эритремии и позволяет у части пациентов добиться молекулярного ответа. Также он хорошо купирует плеторальный синдром, снижая выраженность зуда. Однако его широкое применение ограничивает плохая переносимость. В основном его рекомендуют пациентам младше 50 лет.
Бусульфан
С помощью бусульфана возможен активный контроль эритремии, однако при длительном его применении повышается риск развития вторичных лейкозов. Поэтому его применяют у пациентов старше 70 лет при непереносимости гидроксимочевины и интерферонов.
Эритремия (истинная полицитемия, болезнь Вакеза)
Эритремия (ЭР) является миелопролиферативным заболеванием, хро-
Ическим, доброкачественно текущим лейкозом, при котором наблюдается
овышенное образование эритроцитов, а также нейтрофильных лейкоци-
ов и тромбоцитов. Источник опухолевого роста — клетка-предшественни-
Ца миелопоэза.
Заболеваемость эритремиеи составляет около 0,6 на 10 000 населения. Одинаково часто болеют как мужчины, так и женщины. Эритремия является болезнью лиц пожилого возраста: средний возраст заболевших 55—60 лет, однако заболевание возможно в любом возрасте.
Этиология.Причины развития заболевания неизвестны.
Патогенез. В основе эритремии лежит опухолевая клональная пролиферация всех трех ростков кроветворения — красного, гранулоцитарного и мегакариоцитарного, однако доминирует рост красного ростка. В связи с этим основным субстратом опухоли являются созревающие в избыточном количестве эритроциты. Появляются очаги миелоидного кроветворения в селезенке и печени (чего никогда не бывает в норме). Увеличенное количество эритроцитов и тромбоцитов в периферической крови снижает скорость кровотока, повышает вязкость и свертываемость крови, что обусловливает появление ряда клинических симптомов.
Классификация.Учитывают стадию течения болезни, вовлечение в патологический процесс селезенки и последующую трансформацию эритремии в другие заболевания системы крови.
Стадия I — начальная:
содержание гемоглобина на верхней границе нормы, небольшое увеличение массы циркулирующих эритроцитов, селезенка увеличена незначительно (за счет переполнения кровью) или без изменений. АД нормальное или слегка повышено, отмечается очаговая гиперплазия костного мозга в трепанате из подвздошной кости. Продолжительность I стадии может превышать 5 лет.
Стадия II — развернутая:
фаза А — без миелоидной метаплазии селезенки (простой вариант плеторы без спленомегалии). Тотальная трехро-стковая гиперплазия костного мозга. Отсутствие экстрамедуллярного гемо-поэза; фаза Б — с миелоидной метаплазией селезенки. Большой миелопро-лиферативный синдром: панцитоз в периферической крови, в костном мозге имеется панмиелоз с очаговым миелофиброзом или без него, миело-идная метаплазия селезенки с фиброзом или без него.
Стадия III — терминальная:
перерождение доброкачественной опухоли в злокачественную (миелофиброз с анемизацией, хронический миело-лейкоз, острый лейкоз). Миелофиброз развивается практически у всех болеющих более 10—15 лет; он отражает естественную эволюцию болезни. Признаком миелофиброза является цитопения (анемия, тромбоцитопения, реже — лейкопения). Развитие хронического миелолейкоза проявляется на^ растанием лейкоцитоза, увеличением (или появлением) в периферической крови миелоцитов, промиелоцитов, а также обнаружением в клетках крови и костного мозга Ph-хромосомы.
Острый лейкоз развивается обычно у больных, леченных цитостатика-ми и радиоактивным фосфором.
Анемия у больных эритремиеи может быть связана с частыми кровопусканиями, повышенным депонированием эритроцитов, а также их гемолизом.
Клиническая картина.Эритремия проявляется двумя большими синдромами.
Плеторический синдром
обусловлен увеличенным содержанием эритроцитов, а также лейкоцитов и тромбоцитов (плетора — полнокровие). Этот синдром обусловлен: 1) появлением субъективных симптомов; 2) нарушениями сердечно-сосудистой системы; 3) изменениями лабораторных показателей.
1. К субъективным симптомам плеторического синдрома относятся головные боли, головокружения, ухудшение зрения, стенокардия, кожный зуд, эритромелалгия (внезапное возникновение гиперемии с си-
нюшным оттенком кожи пальцев рук, сопровождающееся резкими болями и жжением), возможны ощущения онемения и зябкости конечностей.
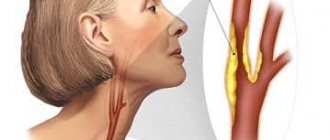
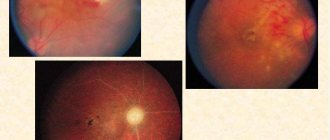
2. Нарушения сердечно-сосудистой системы проявляются в изменении окраски кожных покровов и видимых слизистых оболочек по типу эритро-ццаноза, особенности окраски слизистой оболочки в месте перехода мягкого неба в твердое (симптом Купермана), АГ, развитии тромбоза, реже кровоточивости. Помимо тромбозов, возможны отеки голеней и эритромелалгия. Нарушения кровообращения в артериальной системе могут приводить к тяжелым осложнениям: острому инфаркту миокарда, инсультам, нарушению зрения, тромбозу почечных артерий.
3. Изменения лабораторных показателей: увеличение содержания гемоглобина и эритроцитов, повышение показателей гематокри-Та и вязкости крови, умеренный лейкоцитоз со сдвигом лейкоцитарной формулы влево, тромбоцитоз, резкое замедление СОЭ.
Миелопролиферативный синдром
обусловлен гиперплазией всех трех ростков кроветворения в костном мозге и экстрамедуллярно. Он включает: 1) субъективные симптомы, 2) спленомегалию и(или) гепатомегалию, 3) изменения лабораторных показателей.
1. Субъективные симптомы: слабость, потливость, повышение темпера туры тела, боли в костях, тяжесть или боль в левом подреберье (вследствие
спленомегалии).
2. Спленомегалия объясняется не только миелоидной метаплазией органа (появление очагов экстрамедуллярного кроветворения), но и застоем крови. Реже наблюдается увеличение печени.
3. Среди лабораторных показателей наибольшее диагностическое значение имеют отклонения от физиологической нормы в периферической крови: панцитоз, чаще со сдвигом лейкоцитарной формулы влево; при трепа-нобиопсии выявляется трехростковая гиперплазия костного мозга, в пунк-тате селезенки — очаги миелоидной метаплазии органа.
Различная выраженность синдромов на разных стадиях болезни обусловливает чрезвычайную вариабельность клинической картины. Можно наблюдать больных с несомненной эритремиеи, почти не предъявляющих жалоб и полностью трудоспособных, и больных с тяжелым поражением внутренних органов, нуждающихся в проведении терапии и утративших трудоспособность.
На I этапе диагностического поиска в начальной стадии заболевания больные могут не предъявлять никаких жалоб. По мере прогрессирования болезни жалобы связаны с наличием и выраженностью плеторы и миело-пролиферативного процесса. Наиболее часты жалобы «плеторического» характера, обусловленные повышенным кровенаполнением сосудов и функциональными нейрососудистыми расстройствами (головные боли, эритромелалгия, нарушение зрения и пр.). Вся эта симптоматика может быть связана и с другими заболеваниями, что необходимо выяснить при Дальнейшем обследовании больного.
Жалобы, обусловленные наличием миелопролиферативного синдрома (потливость, тяжесть в левом подреберье, боли в костях, повышение температуры тела) также неспецифичны для эритремии. Достаточно характерен кожный зуд, который появляется после приема водных процедур. Этот симптом наблюдается у 55 % больных в развернутой стадии и объясняется гиперпродукцией базофилов и гистаминемией. Аналогична природа крапивницы, наблюдающейся у 5—7 % больных.
Перечисленные симптомы имеют значение для определения стадии эритремии: обычно они свидетельствуют о переходе болезни в развернутую
или терминальную стадию с развитием миелофиброза как наиболее частого исхода эритремии.
В анамнезе больных могут быть такие осложнения заболевания, как инсульты, инфаркты миокарда. Иногда болезнь дебютирует именно этими осложнениями, а истинная причина их развития — эритремия — выявляется при обследовании больного по поводу инсульта или инфаркта миокарда
Указания на проводимое ранее лечение радиоактивным фосфором, ци-тостатиками или кровопусканиями могут навести на мысль о наличии какого-либо опухолевого заболевания крови. Уменьшение симптоматики плеторического синдрома на фоне лечения указанными средствами позволяет предположить эритремию.
На II этапе диагностического поиска можно выявить отчетливые симптомы лишь во II (развернутой) стадии болезни. Обнаруживают в основном признаки плеторического синдрома: эритроцианоз, инъецированные сосуды конъюнктивы («кроличьи глаза»), отчетливая цветовая граница в месте перехода твердого неба в мягкое. Можно выявить симптомы эритро-мелалгии: отек кончиков пальцев, стоп, нижней трети голени, сопровождающийся локальной гиперемией и резким жжением.
При исследовании сердечно-сосудистой системы диагностируют АГ и увеличение левого желудочка, в развернутой стадии болезни — «пестрые ноги» (изменение окраски кожных покровов голеней, преимущественно дистальной их части) в виде участков пигментации различной интенсивности, обусловленных нарушением венозного кровообращения.
При пальпации живота можно обнаружить увеличение селезенки, что является одним из характерных признаков болезни. Увеличение селезенки может быть обусловлено: 1) повышенным депонированием элементов крови; 2) «рабочей» гипертрофией вследствие увеличения ее секвестрирующей функции; 3) экстрамедуллярным кроветворением (миелоидная метаплазия с преобладанием эритропоэза). Эти причины часто сочетаются. Увеличение печени обусловлено аналогичными причинами, а также развитием фиброза и неспецифического реактивного гепатита. Следует иметь в виду, что гепа-томегалия может наблюдаться при злокачественной опухоли печени с развитием вторичного эритроцитоза.
Осложнения эритремии в виде тромбозов сосудов головного мозга выражаются рядом очаговых симптомов, выявляемых при исследовании
цнс.
Однако и на II этапе поставить окончательно диагноз эритремии нельзя, так как многие ее симптомы могут быть при симптоматических эритро-цитозах. Кроме того, такие симптомы, как АГ, спленомегалия и гепатоме-галия, характерны для самых разнообразных заболеваний.
В связи с этим IIIэтап диагностического поиска приобретает решающее значение, так как позволяет: а) поставить окончательный диагноз; б) уточнить стадию эритремии; в) выявить осложнения; г) осуществить контроль за лечением.
Анализ периферической крови
обнаруживает эритроцитоз, увеличение содержания гемоглобина и показателя гематокрита, что, однако, встречается и при симптоматических эритроцитозах. Диагностическое значение имеет повышение уровня гемоглобина в сочетании с эритроцитозом, лейкоцитозом и тромбоцитозом. При исследовании лейкоцитарной формулы обнаруживают сдвиг влево до незрелых форм гранулоцитов. Если изменения в периферической крови незначительны или данные неубедительны (например, эритроцитоз не сочетается с тромбоцитозом), то необходимо провести
исследование костного мозга (трепанобиопсия).
Наличие в трепанате тоталь-442
лой трехростковой гиперплазии костного мозга с преобладанием формен-Hbix элементов эритропоэза, замещение жировой ткани красным ростком костного мозга дают возможность поставить окончательный диагноз. Расширение «плацдарма» кроветворения выявляется также с помощью радио-нуклидного сканирования костей с 32Р. Гистохимическое исследование
выявляет повышенную активность щелочной фосфатазы нейтрофилов.
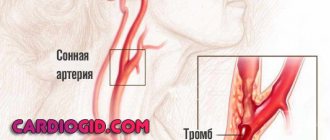
Осложнения.Течение эритремии осложняют: 1) сосудистые тромбозы (мозговых, коронарных, периферических артерий); 2) геморрагический синдром: кровотечения после малых оперативных вмешательств (экстракция зуба), из сосудов пищеварительного тракта, геморроидальных узлов, что обусловлено плохой ретракцией кровяного сгустка вследствие изменения функциональных свойств тромбоцитов; 3) эндогенная урикемия и ури-козурия (вследствие повышенной гибели клеток на ядерных предстадиях их созревания), что проявляется симптомами мочекаменной болезни и подагрического артрита.
Исходами болезни являются ситуации, указанные в III стадии течения болезни (миелофиброз, хронический миелолейкоз, острый лейкоз, анемия).
Диагностика.Эритремию можно заподозрить у лиц с наличием стойкого эритроцитоза в сочетании с нейтрофильным лейкоцитозом, тромбоцитозом при отсутствии заболеваний (или состояний), которые могли бы вызвать эритроцитоз.
Диагностическими критериями эритремии (в развернутой стадии) являются:
Категория «А».
• Увеличение массы циркулирующих эритроцитов.
• Нормальное насыщение артериальной крови кислородом (более 92%).
• Увеличение селезенки. Категория «Б».
• Лейкоцитоз более 12 109/л (при отсутствии явных причин для появления лейкоцитоза).
• Тромбоцитоз более 400-109/л.
• Увеличение содержания щелочной фосфатазы нейтрофилов (при отсутствии инфекции).
• Увеличение ненасыщенной витамин В12-связывающей способности сыворотки крови.
Диагноз ЭР достоверен при наличии трех признаков категории А или Двух признаков категории А и одного признака категории Б.
Затруднения в постановке диагноза обусловлены развитием так называемого симптоматического эритроцитоза при целом ряде заболеваний. Выделяют абсолютные и относительные эритроцитозы. При абсолютных эритроцитозах отмечают увеличение массы циркулирующих эритроцитов и повышенный эритропоэз. Для относительных эритроцитозов характерны уменьшение объема циркулирующей плазмы и нормальная масса циркулирующих эритроцитов. Относительные эритроцитозы часто выявляют у мужчин, страдающих гипертонией, ожирением, неврастенией, принимающих мочегонные средства. Вторичный абсолютный эритроцитоз развивается у курящих, он обусловлен увеличением содержания в крови окиси углерода.
Причины развития симптоматических эритроцитозов: 1) генерализованная тканевая гипоксия (легочная патология, заболевания сердца, гемоглобинопатии, ожирение и т.д.); 2) паранеопластические реакции (опухоли Ночек, опухоли коркового и мозгового вещества надпочечников, гипофиза, яичников, сосудистые опухоли, опухоли других органов); 3) ишемия почек
(стеноз почечной артерии, гидронефроз, поликистоз и другие аномалии почек); 4) неустановленные причины (заболевание ЦНС, портальная ги-пертензия).
Относительные эритроцитозы наблюдаются при эксикозах (обезвоживание вследствие поноса, рвоты, повышенной потливости и др.). Дифференциальная диагностика основывается на учете всей клинической картины. В сложных случаях необходимо исследовать содержание эритропоэти-на в крови; при эритремии оно не повышается.
Формулировка развернутого клинического диагнозавключает сведения о-1) стадии заболевания; 2) наличии осложнений; 3) фазе процесса (обострение или ремиссия); 4) наличии выраженных синдромов (портальная гипер-тензия, АГ и пр.).
Лечение.Весь комплекс лечебных мероприятий при ЭР представляется следующим.
В развернутой стадии болезни при наличии плеторического синдрома, но без лейко- и тромбоцитоза применяют кровопускания как самостоятельный метод терапии, при этом необходимо добиваться снижения уровня гематокрита до нормальных значений (менее 45 %).
Забирают по 400—500 мл крови через день (в условиях стационара) или через 2 дня (в условиях поликлиники). Для профилактики тромбозов (развиваются в результате кровопускания, а также как осложнение эритремии) назначают ацетилсалициловую кислоту в дозе 0,5—1 г/сут накануне и в день кровопускания, а затем в течение 1—2 нед после окончания кровопусканий. Кроме ацетилсалициловой кислоты, назначают и другие дезагреган-ты — тиклид, плавике, пентоксифиллин. Перед кровопусканием для профилактики тромбоэмболии легочной артерии целесообразно вводить внутривенно 5000 ЕД гепарина (через иглу Дюфо), а также по 5000 ЕД гепарина под кожу живота 2 раза в сутки в течение нескольких дней после кровопускания. При плохой переносимости кровопусканий, наблюдаемой у лиц с выраженным атеросклерозом мозговых сосудов, ограничиваются эксфу-зией 350 мл (2 раза в неделю). При кровопусканиях необходимо снизить гемоглобин до 150 г/л.
Если кровопускания недостаточно эффективны, а также при формах болезни, протекающих с панцитозом и спленомегалией, назначают цито-статическую терапию. Возраст больных более 55 лет расширяет показания к применению цитостатиков. Косвенными показаниями к цитостатической терапии являются и другие признаки миелопролиферативного синдрома (зуд), а также тяжесть заболевания, висцеральные сосудистые осложнения (инсульт, инфаркт миокарда), истощение.
Противопоказания к цитостатической терапии: молодой возраст больных, рефрактерность к лечению на предыдущих этапах, а также чрезмерно активная в прошлом цитостатическая терапия из-за опасения перехода заболевания в фазу анемии. Эффект цитостатической терапии следует оценивать через 3 мес после окончания лечения; это объясняется тем, что продуцированные до лечения эритроциты живут в среднем около 2—3 мес. Снижение количества лейкоцитов и тромбоцитов наступает значительно раньше, соответственно срокам их жизни. Критерием эффективности цитостатической терапии является достижение гематологической ремиссии (полной, когда все показатели крови нормализуются, или частичной, при которой остается несколько повышенным количество эритроцитов, лейкоцитов и/или тромбоцитов).
Из цитостатических препаратов на первом этапе обычно назначают гидроксимочевину (гидреа) в дозе 30—50 мг/(кгсут) (по 2—3 капсулы в
день). Во время лечения необходимо контролировать число лейкоцитов. Гидреа сочетают с а-интерфероном в дозе 3—5 млн ME подкожно 3—7 раз в неделю длительно (не менее года), что позволяет купировать тромбоци-тоз, плетору, кожный зуд.
При гипертромбоцитозе применяют анагрелид.
• На исходы эритремии (миелофиброз, острый лейкоз, хронический миелолейкоз) воздействуют согласно принципам лечения этих заболеваний: при миелофиброзе применяют анаболические стероиды, нитостати-ки и переливания эритроцитной массы; при остром лейкозе показана полихимиотерапия, при хроническом миелолейкозе — цитостатические препараты.
• Симптоматическую терапию при приступах эритромелалгии проводят с помощью антиагрегантов, нестероидных противовоспалительных препаратов (ацетилсалициловая кислота, индометацин). Артериальную гипертонию, приступы стенокардии ликвидируют в соответствии с правилами лечения этих состояний.
• При осложнениях эритремии тромбозом сосудов применяют анти-коагулянтную и антиагрегантную терапию.
• Больных эритремией ставят на диспансерный учет с частотой обращения к врачу и назначением анализов периферической крови 1 раз в 3 мес.
Прогноз.При неосложненном течении эритремии продолжительность жизни может достигать 15—20 лет (в дальнейшем возникают осложнения). Если же осложнения со стороны сердечно-сосудистой системы развиваются достаточно рано или болезнь прогрессирует, продолжительность жизни сокращается. Своевременно начатая терапия удлиняет продолжительность жизни, хотя это наблюдается не во всех случаях.
Профилактика.Радикальных мер предупреждения болезни не существует, в связи с чем можно говорить лишь о вторичной профилактике, заключающейся в динамическом наблюдении за больными и проведении проти-ворецидивной терапии.
Прогноз при эритремии
В целом прогноз при эритремии относительно благоприятный. Общая 10-летняя выживаемость составляет около 75%. Но заболевание может трансформироваться в острый миелобластный лейкоз (риск 5%) либо в миелофиброз (риск чуть менее 10%).
Симптомы эритремии (головные боли, боли в костях, парестезии) могут ухудшать качество жизни пациентов. Основной причиной гибели пациентов являются тромбозы, кровотечения и тяжелые инфекции, риск которых увеличивается при трансформации патологии в острый миелобластный лейкоз или в миелофиброз.
Лечение эритремии в клинике «Евроонко» проводится с применением современных лечебных протоколов. В сложных случаях решение принимается коллегиально консилиумом специалистов. Важное значение мы уделяем наблюдению пациента в период ремиссии. Это также позволяет достигать увеличения эффективности проводимого лечения.
Запись на консультацию круглосуточно
+7+7+78
Ведущие израильские онкологи
- Профессор Арон Сулькес
Онколог - Профессор Моше Инбар
Онколог
- Профессор Офер Меримский
Специалист по лечению сарком
- Доктор Яир Бар
Онколог
В зависимости от того, в каких сосудах происходит тромбоз, может развиваться клиника острого живота, гангрены нижних или верхних конечностей, тромбоза легочной артерии с кровохарканьем, инфаркта миокарда, инсульта головного мозга.
«Как и для любого другого лейкоза, для эритремии характерно развитие вторичной подагры, сопровождающейся развитием мочекаменной болезни и артрита с выраженным болевым синдромом, чаще всего поражающим сустав большого пальца стопы».