Лёгочный склероз – это заболевание, при котором ткань лёгких замещается соединительной тканью. Пульмонологи Юсуповской больницы на основании данных комплексного обследования выявляют причину склероза легочной ткани и проводят эффективную терапию вызвавшего его заболевания.
Лёгочный склероз бывает локальным и диффузным. Патологические изменения часто формируются у ниже перечисленных заболеваний или сопровождают их:
- хронические обструктивные болезни лёгких;
- инфекционные, вирусные и грибковые заболевания лёгких;
- пневмокониозы;
- генетически детерминированные болезни лёгких;
- травмы и последствия проникающих ранений грудной клетки.
При их неэффективном лечении в легочной ткани возникают предпосылки для развития склероза. Среди провоцирующих факторов заболевания следует отметить сердечную недостаточность, тромбоз легочной артерии, влияние ионизирующего излучения, дисфункция имунной системы.
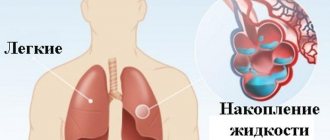
При неполном разрешении воспалительного процесса в лёгких происходит разрастание соединительной ткани, что приводит к пневмосклерозу. Аналогичные изменения легочной ткани наблюдаются после перенесенного туберкулёза лёгких. Диффузный склероз формируется у пациентов, страдающих синдромом Хаммена-Рича. В этом случае лёгкое напоминает пчелиные соты. При стенозе митрального клапана и сердечной левожелудочковой недостаточности происходит пропотевание жидкости из кровеносных сосудов, что приводит к склерозу лёгких кардиогенного характера.
Склероз лёгких. Симптомы, диагностика и лечение
В результате патоморфологических изменений в поражённых склерозом участках лёгких нарушается эластичность и газообмен. Развивается локальный, или ограниченный пневмосклероз, протекающий бессимптомно. При аускультации могут выслушиваться жёсткое дыхание и мелкопузырчатые хрипы. Обнаруживается он рентгенологическими методами. На снимке видна зона уплотнённой легочной ткани.
При диффузных изменениях имеют место следующие симптомы:
- боль в грудной клетке;
- прогрессирующая одышка;
- кашель;
- цианоз.
У пациентов во время перкуссии отмечается укорочение перкуторного звука и ограничение подвижности лёгочного края. Аускультативно слышны мелкопузырчатые или сухие рассеянные хрипы, ослабленное везикулярное дыхание с жёстким оттенком.
При диффузном склерозе лёгких происходит редукция сосудистого русла, нарушается вентиляции лёгких, развивается артериальная гипоксемия и хроническая дыхательная недостаточность. Впоследствии присоединяется эмфизема и воспалительные заболевания лёгких, развивается легочное сердце.
Для выявления и оценки поражения в Юсуповской больнице пульмонологи применяют методы исследования:
- рентгенографию и компьютерная или мультиспиральная компьютерная томография лёгких;
- спирографию;
- биопсию лёгкого с морфологической верификацией диагноза.
Их выполняют на высокотехнологичных диагностических аппаратах ведущих фирм мира.
Склероз легочных сосудов
В клинической картине атеросклероза легочной артерии различают первичный атеросклероз, развивающийся у больных с нормальным кровяным давлением в малом круге кровообращения, и вторичный, развивающийся при болезнях, сопровождающихся повышением артериального давления в малом круге. Первичный склероз крупных ветвей легочной артерии встречается у лиц в возрасте от 40 лет, а свыше 70 лет — очень часто, но клинически обычно протекает бессимптомно. Вторичный атеросклероз легочной артерии встречается главным образом при повышении давления в малом круге кровообращения, сужении левого предсердно-желудочкового отверстия, открытом артериальном (боталловом) протоке, эмфиземе, пневмосклерозах, распространенных плевральных швартах, кифосколиозе и при первичной легочной гипертонии.
Наиболее выражена клиническая картина атеросклероза легочной артерии, распространяющегося на ее мелкие разветвления. Наблюдается резкий цианоз, иногда черная окраска кожных покровов. Ряд авторов называет склероз мелких артерий малого круга болезнью Айерса, поскольку юн первый подчеркнул значение цианоза при склерозе легочной артерии, назвав таких больных «черными сердечными больными».
Цианоз усиливается при физических напряжениях. Однако при значительной анемии цианоз может отсутствовать даже при выраженном атеросклерозе легочной артерии.
Больные жалуются на одышку, кашель, иногда кровохарканье. Характерно, что одышка по сравнению с резким цианозом выражена слабо. Развивается картина легочного сердца.
Диагноз основывается главным образом на наличии значительного цианоза, более выраженного, чем одышка. Важное значение имеет распознавание соответствующих заболеваний сердца и легких, ведущих к гипертензии в малом круге кровообращения. Значительные трудности представляет дифференциальная диагностика от повторных малосимптомных эмболий малого круга кровообращения (внимание к варикозу вен, тромбофлебитам).
Прогноз неблагоприятен. Нарушение кровообращения, идущее по правожелудочковому типу, прогрессирует сравнительно быстро. Присоединение различных осложнений (пневмонии, профузного легочного кровотечения, тромбоза легочной артерии) еще больше отягощает прогноз.
Профилактика требует устранения (хотя бы частичного) причин, повышающих давление в легочной артерии. Применяют своевременное оперативное лечение пороков сердца, ведут борьбу с нарушениями вентиляции при заболеваниях легких (см. Легочное сердце).
Лечение: щадящий режим, кислородная терапия, средства, понижающие давление в малом круге кровообращения, сердечно-сосудистые средства, антикоагулянты с целью профилактики тромбоэмболических осложнений.
Легочной склероз. Лечение и профилактика
Врачи Юсуповской больницы назначают пациентам, страдающим склерозом лёгких, на протяжении от полугода до года небольшие дозы глюкокортикоидов. В острый период заболевания их суточная доза составляет 20-30 мг, для поддерживающей терапии рекомендуется 5-10 мг преднизолона. При бронхитах, бронхоэктазах и пневмониях используют антибактериальные и противовоспалительные лекарственные средства. Из антибиотиков препаратами выбора являются макролиды (азитромицин). Для лечения пневмосклероза врачи также назначают цефалоспорины II–III поколения. Внутривенно капельно вводят метронидазол.
Комплексная терапия склероза лёгких включает приём следующих препаратов:
- отхаркивающих и разжижающих мокроту;
- бронхолитических;
- сердечных гликозидов (при недостаточности кровообращения);
- витаминов (ретинола, α-токоферола ацетата и прочих).
Широко применяют немедикаментозные методы лечения: физиотерапию, оксигенотерапию и ЛФК. При склерозе лёгких в Юсуповской больнице пациентов обучают лечебной и дыхательной гимнастике. Вне обострения рекомендуют санаторное лечение. Редко возникает необходимость хирургического вмешательства, при котором хирурги удаляют поражённую часть лёгкого. Эту операцию при необходимости выполняют в клиниках-партёрах.
Профилактика пневмосклероза заключается в своевременном лечении простудных заболеваний, закаливании, активном образе жизни. Эффективное лечение пневмосклероза возможно после всестороннего обследования, которое проводят врачи Юсуповской больницы, используя современные методы диагностики. При наличии признаков склероза лёгких позвоните по телефону, и врач-консультант ответит на все вопросы.
Поражения легких при системных заболеваниях соединительной ткани
Системные заболевания соединительной ткани — группа воспалительных аутоиммунных заболеваний неизвестной этиологии, характеризующаяся множественным поражением соединительной ткани различных органов и систем. В процесс могут вовлекаться, в том числе и все отделы дыхательной системы. В одних случаях патология легких связана непосредственно с системным поражением соединительной ткани в других носит вторичный характер. Нередко поражения разного характера сочетаются у одного пациента, и эта множественность повреждений лёгких является общей чертой системных заболеваний. В то же время каждое заболевание отличается своеобразием лёгочной патологии. Системные заболевания соединительной ткани имеют прогрессирующий характер и длительное, часто тяжёлое течение. Лёгочные проявления могут возникать на любой стадии или предшествовать болезни за несколько лет. Ведущими симптомами являются одышка, кашель и боли в грудной клетке. Самые частые синдромы — поражение плевры и интерстициальные болезни лёгких. Характерная этим заболеваниям дисфункция иммунной системы, а также использование в лечении глюкокортикостероидов и цитостатических препаратов повышают восприимчивость организма к инфекции, способствуют развитию тяжелых осложнений (пневмония, сепсис и туберкулёз). Наряду с обычными возбудителями пневмоний, осложнения нередко вызываются условно-патогенной флорой, микобактериями туберкулёза, вирусами и грибами.
Системная красная волчанка (СКВ)— аутоиммунное заболевание, характеризующееся системным поражением сосудов различного калибра. Для СКВ характерно наличие в сыворотке крови высоких титров антинуклеарных факторов (АНФ), антител к нативной ДНК и антигену Смитта (Sm-Ag), низкий уровень комплемента.
По сравнению с другими системными заболеваниями поражение лёгких при СКВ представлено самым широким спектром синдромов:
- плеврит чаще двусторонний, нередко сочетается с перикардитом,
- острый волчаночный пневмонит наблюдается в 1-4% случаев, сочетается с экссудативным плевритом, сопровождается лихорадкой, одышкой, кашлем с мокротой, кровохарканьем (35-60% случаев),
- хронический интерстициальный пневмонит ,
- поражение интерстициальной ткани легкого встречается в 3-8% случаев,
- альвеолярные кровоизлияния,
- поражение дыхательной мускулатуры (сидром «усадки» лёгких),
- облитерирующий бронхиолит,
- лёгочный васкулит с легочной гипертензией,
- тромбоэмболия ветвей лёгочной артерии,
- инфекционные осложнения.
Клиническая картина поражения лёгких наблюдается в 1-6% случаев заболевания СКВ, по данным мультиспиральной компьютерной томографии (МСКТ) поражение легких отмечается уже в 30%, а на аутопсии — в 70% случаев СКВ сопровождается поражением легких.
Основа лечения системной красной волчанки — глюкокортикостероидные препараты и иммуносупрессивные средства. Без лечения прогноз неблагоприятный, при адекватной терапии возможно достижение ремиссии.
Ревматоидный артрит (РА) — симметричное хроническое воспаление в первую очередь суставов кистей и стоп, сопровождающееся постепенным разрушением (деструкцией) их структуры. Иммунологическая особенность РА — выработка аутоантител класса IgM к собственным иммуноглобулинам (ревматоидные факторы), которые обнаруживаются в сыворотке крови в умеренных или высоких титрах. Наряду с поражением суставов у 20-30% больных развиваются внесуставные проявления, к которым относят ревматоидные узелки и ревматоидный васкулит. Наиболее типичные проявления васкулита— дигитальный (пальцевой) артериит, язвы кожи, периферическая нейропатия и васкулит внутренних органов (лёгких, сердца, почек). Риск летального исхода при развитии внесуставных проявлений увеличивается в 5 раз. Для ревматоидного артрита характерны бронхоэктазы и бронхиолиты, а также поражение плевры, лёгочных сосудов (васкулит, лёгочная гипертензия), альвеолярные геморрагии, развитие интерстициальных заболеваний легкого (ИЗЛ). Плеврит — самое частое поражение лёгких при РА, протекает малосимптомно, с небольшим количеством выпота, отмечается примерно у 25% больных. У трети больных плеврит ассоциируется с ИЗЛ, течение которого при ревматоидном артрите может быть очень медленным (10 лет и более) или фульминантным (молниеносным, мгновенным). Ревматоидные узелки (РУ) в лёгких обнаруживаются редко (в 1-2%). У 10-15% больных развивается опасное осложнение — вторичный амилоидоз, в том числе с вовлечением лёгких. Доказано более частое развитие лимфом, миеломной болезни и лейкозов на фоне ревматоидного артрита.
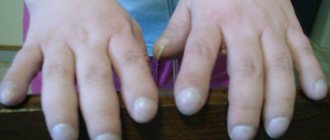
Системная склеродермия (прогрессирующий системный склероз) — группа заболеваний, в ранней стадии которых превалируют нарушения микроциркуляции и воспаление, постепенно приводящие в дальнейшем к генерализованному фиброзу (склерозу). Типичные аутоиммунные нарушения при системной склеродермии — образование антицентромерных антител и антител к антигену топоизомеразы1 (Scl-70). Заболевание отличается разнообразием появлений, самым ярким из которых является уплотнение кожных покровов. Диффузная форма склеродермии характеризуется острым развитием и быстрым прогрессированием генерализованного фиброза кожи и внутренних органов (сердца, лёгких, почек). Относительно доброкачественная лимитированная форма дебютирует феноменом (синдромом) Рейно, кожные изменения имеют ограниченный характер, прогрессируют медленно и сопровождаются сосудистыми ишемическими расстройствами. Поражение лёгких при склеродермии встречается чаще, чем при других системных заболеваниях, у мужчин чаще, чем у женщин. Патология легких при мультиспиральной компьютерной томографии (МСКТ) у больных системной склеродермией отмечаются в 80-90% . Чаще всего это интерстициональное заболевание легких (ИЗЛ) и легочная гипертензия (ЛГ). Причиной ЛГ в 12-15% могут быть также фиброзные поражения левых отделов сердца (клапан, миокард). Легочная гипертензия чаще ассоциируется с лимитированной формой болезни и выявляется у больных с длительным анамнезом, ИЗЛ с диффузной формой. Инфекционные осложнения (пневмонии, абсцедирование) возникают реже, чем при других системных заболеваниях. Риск развития рака легкого на фоне системной склеродермии повышается в 3-5 раз.
Идиопатические воспалительные миопатии — группа заболеваний, в основе клинических проявлений которых лежит воспаление поперечнополосатой мускулатуры (полимиозит, дерматомиозит, ювенильный дерматомиозит и т.д.). Иммунологическими маркёрами являются миозит-специфические антитела, направленные к цитоплазматическим белкам и рибонуклеиновым кислотам. Чаще других встречаются антитела к аминоацилсинтетазам тРНК (Jo-1 и др.).
Поражение мышц проявляется симметричной слабостью проксимальных (расположенных ближе к туловищу) групп мышц верхних и нижних конечностей и мышц, участвующих в сгибании шеи, что проявляется затруднением при подъёме с низкого стула; при посадке в транспорт; при умывании и причёсывании. Характерно поражение мышц глотки, гортани и верхней трети пищевода (дисфония, дисфагия). Внутриорганные проявления разнообразны, наиболее часто встречается поражение дыхательной системы. Типично для миопатий поражение межрёберных мышц и диафрагмы, что приводит к затруднению дыхания, одышке. Пневмония осложняет течение полимиозита и дерматомиозита у 30-50% больных. Ведущую роль в её развитии играет аспирация пищи, связанная с поражением мышц глотки и верхней трети пищевода (аспирационный синдром). Наиболее тяжёлым поражением лёгких является интерстициональное заболевание (ИЗЛ), признаки которого в 10% случаев предшествует симптомам мышечного поражения.