Инсульт – это острое состояние, которое проявляется в нарушении мозгового кровообращения и становится причиной повреждения и гибели нервных клеток. Патология возникает вследствие разрыва (геморрагический) или закупорки (ишемический) сосуда и может иметь необратимые последствия для организма.
Главная опасность заболевания состоит в неожиданном возникновении и стремительном развитии.
Отсутствие своевременной медицинской помощи может привести к инвалидности и даже летальному исходу.
Поэтому очень важно знать о первых симптомах инсульта и действиях, которые необходимо предпринять для недопущения возможных осложнений.
Причины инсульта и провоцирующие факторы
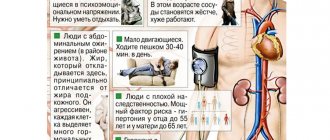
Существует ряд заболеваний и внешних факторов, которые могут спровоцировать развитие инсульта. К ним относят:
- нарушения свертываемости, гипертонию, тромбоз и эмболию;
- аневризмы сосудов головного мозга;
- атеросклероз, сахарный диабет;
- стеноз сонных артерий;
- неправильный образ жизни (ожирение, бессонница, нарушение режима дня);
- злоупотребление алкоголем, курение;
- депрессивные состояния, усталость;
- апноэ (остановка дыхания);
- общее переохлаждение, травмы;
- наследственная предрасположенность;
- возраст старше 50 лет.
Профилактика
Профилактика должна быть направлена на выявление и коррекцию основных факторов риска.
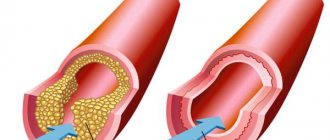
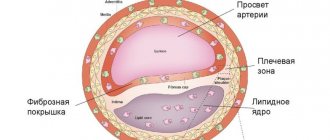
Атеросклероз
Необходимо постоянно следить за уровнем липидов крови — общий холестерин, ЛПНП, ЛПВП, ЛПОНП, ТГ, КА. При склонности к повышению холестерина необходимо соблюдать предписанную диету. Если соблюдение диеты не дает желаемого снижения уровня холестерина, назначается прием статинов — препараты, снижающих уровень липидов крови.
Артериальная гипертония
Если диагноз “Артериальная гипертония” выставлен, следует принимать все назначенные препараты без пропусков, даже при нормальных цифрах АД. Нужно вести дневник артериального давления, куда следует вписывать показатели АД и пульса. Если АД нестабильно, есть склонность к кризам, дневник следует заполнять 2 раза в день — утром и вечером. Такой дневник поможет врачу подобрать оптимальную терапию.
Нарушения ритма
Нарушения ритма могут быть следствиями многих заболеваний сердца, в т.ч. инфарктов миокарда. При нарушениях ритма в предсердиях, чаще это фибрилляция предсердий, человек может ничего не чувствовать, эти нарушения можно обнаружить при снятии ЭКГ. Фибрилляция предсердий вызывает образование тромбов — сгустков крови, которые могут вызывать не только инсульты, но и инфаркты других внутренних органов.
При выявлении фибрилляции предсердий назначаются антикоагулянты — препараты, препятствующие тромбообразованию. Прием антикоагулянтов повышает риск кровотечений. Прием антикоагулянтов прерывать нельзя, менять препарат или дозу без разрешения врача не следует.
При возникновении ПНМК или инсультов у лиц моложе 45 лет, без сердечно-сосудистых заболеваний, следует исключать более редкие причины.
Инсульт легче предотвратить, чем лечить последствия. В тяжелых случаях пациенты остаются прикованными к постели несмотря на все усилия врачей и родных. В остальных случаях реабилитация может занимать месяцы и годы. В сети пансионатов сформированы специальные программы для восстановления после инсульта в пансионатах, которые направлены на скорейшее восстановление под наблюдением специалистов.
Основные симптомы и признаки инсульта
Важно знать, что при появлении первых симптомов инсульта нужно срочно вызвать скорую. Основными признаками являются:
- резкое ощущение слабости;
- чувство онемения в конечностях, слабость;
- нарушения речи («каша во рту») и ухудшение зрения;
- головокружения и головная боль;
- тошнота, рвота;
- нарушение координации и равновесия.
Иногда поведение человека, с которым случился инсульт, внешне напоминает поведение пьяного. Чтобы распознать патологию, обратите внимание:
- на речь (она будет несвязной и затрудненной);
- на улыбку (расположенные ассиметрично уголки губ – первый признак инсульта);
- на движения рук (рукопожатие будет слабым, поднятые вверх руки будут опускаться самопроизвольно).
Вызывайте скорую помощь сразу же при первых подозрениях на инсульт. Самостоятельно справиться с заболеванием организм не в силах.
Особенности лечения
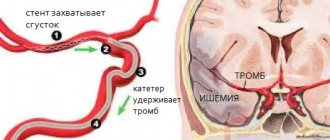
Лечение геморрагического инсульта сегодня находится больше в компетенции нейрохирургов, чем неврологов. Кровь уже излилась, и возможности медикаментозной помощи ограничены. Спасти жизнь и сохранить приемлемый уровень здоровья может удаление внутримозговой гематомы. Оперативное удаление тем успешнее, чем раньше оно проведено. Оптимально пациента нужно прооперировать в первые или в крайнем случае на вторые сутки после случившегося.
Основное вмешательство – аспирация (отсасывание) гематомы и клипирование аневризмы. Оно возможно только тогда, когда артерия находится в доступном месте. При аневризме в глубине мозгового вещества помочь нельзя. В типичном случае кровь аспирируется, а на основание аневризмы накладывается клипса, и аневризма выключается из кровотока.
Мальформации по возможности иссекаются. Это сложнейшие операции, требующие не только мастерства специалиста, но и первоклассного оснащения.
Возможные последствия
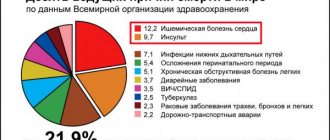
Результатом инсульта может стать временная потеря трудоспособности, инвалидность или даже смерть. Только 20% людей, перенесших это заболевание, могут полноценно вернуться к работе. Ежегодно в России инсульт случается у порядка 450 000 людей. Согласно статистике зафиксированных случаев смерти от инсульта, эта причина занимает второе место среди всех летальных исходов в нашей стране.К числу наиболее распространенных последствий заболевания относятся:
- нарушение движений, слабость в конечностях, онемение различных частей тела;
- нарушения памяти, речи, мочеиспускания;
- потеря способности самостоятельно заботиться о себе.
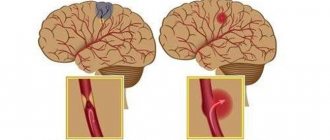
Выделяют два типа инсульта:
Ишемический – закупориваются кровеносные сосуды в области шеи или мозга. Более распространен, спровоцировать его может тромбоз, эмболия, стеноз артерий. Чаще происходит ночью, ясность сознания при этом сохраняется. При микроинсульте блокировка кровотока является временной, но состояние также требует немедленной госпитализации.
Геморрагический (внутримозговой) – происходит в 10-15% случаев, но 30-60% из них оканчиваются смертью. Кровеносный сосуд разрывается полностью, кровь попадает в мозг. Часто инсульт провоцирует аневризма, менее чем в 1% случаев – артериовенозная мальформация (обычно врожденная). Инсульт этого типа, как правило, происходит днем, как результат чрезмерного физического или эмоционального напряжения.
Реабилитация после ишемического инсульта
Основные принципы
1. Раннее начало процесса реабилитации — с первых часов развития инсульта. На самом начальном этапе это прежде всего:
Правильная укладка пораженных конечностей
Для профилактики пролежней и дыхательной системы следует лежать как на здоровой, так и парализованной стороне. Здоровая нога должна быть выпрямлена, а парализованную следует немного вынести вперед, слегка согнуть и уложить на подушечку. Под парализованную руку положить подушку.
Чтобы лежать на больной стороне, следует под спину больного положить подушку для расслабления мышц и устойчивости, чтобы он не скатился с кровати. Парализованная рука должна быть выдвинута вперед. Руку выпрямить и уложить ладонью вверх.
Внимание: Нельзя долго лежать на парализованной стороне.
Больной может лежать с приподнятым изголовьем по 15-30 минут 3 раза в день, начиная с первых суток заболевания.
Регулярная смена положения постинсультного больного в постели
Положение тела в постели необходимо менять как можно чаще. Длительное сдавливание одних и тех же участков тела может привести к образованию пролежней.
Также менять положение больного в постели следует для улучшения работы бронхов. Если больной постоянно находится в одном и том же положении, то мокрота из некоторых бронхов под действием силы тяжести стекает в трахею и откашливается, а из других бронхов, наоборот, не оттекает. А застой в любом полом органе приводит к его воспалению. Даже при отсутствии опасных микроорганизмов в очаге застоя начинают размножаться микробы, что приводит к пневмонии, которую у ослабленного человека сложно вылечить. Частые повороты в постели позволяют избежать такого осложнения.
Массаж
Процедура массажа способствует общему оздоровлению организма, нормализации кровообращения в различных частях тела больного, восстановлению утраченных функций или их компенсации, нормализации мышечного тонуса, увеличению подвижности суставов, устранению трофических нарушений в парализованных конечностях. Патология связи мышц парализованной конечности с нервной системой приводит не только к обездвиживанию конечности, но и к нарушению питания тканей.
Массаж после инсульта
Лечебная физкультура (ЛФК)
Лечебная физкультура — это метод профилактики с использованием физических упражнений, часто сочетающийся с физиотерапией и массажем.
Занятия для восстановления после инсульта
Чем раньше начаты реабилитационные мероприятия, тем больше утраченных функций будут восстановлены или компенсированы.
2. Систематическое длительное лечение в течении многих месяцев, а иногда и лет. Терапия (медикаментозная и немедикаментозная) должна продолжаться в соответствии с рекомендациями лечащего врача.
3. Реабилитация должна быть комплексной. Необходимо сочетать медикаментозные методы лечения с физическими, психологическими и логопедическими.
4. Последовательность и этапность. На каждом этапе следует ставить конкретные задачи по восстановлению утраченных функций. После прохождения этапа задачи меняются по мере улучшения состояния здоровья.
5. Активное участие больного и его семьи в процессе реабилитации.
Гипербарическая оксигенация
При заболеваниях, когда нарушается доставка кислорода к органам и тканям, в том числе и при ишемическом инсульте, развивается гипоксия — кислородное голодание. Мозг особенно чувствителен к недостатку кислорода и не может нормально функционировать при его дефиците. В таких ситуациях для улучшения снабжения кислородом используется современный метод лечения, разновидность кислородотерапии — гипербарическая оксигенация (ГБО).
Кислородотерапия: лечение и профилактика заболеваний
Гипербарическая оксигенация — метод лечения с использованием барокамер, в которых больной дышит воздушной смесью с концентрацией кислорода в 5 раз превышающую обычный воздух. Благодаря повышенному давлению и концентрации кислород легко и быстро растворяется в крови и с ее током разносится по всему организму. Происходит насыщение кислородом всех тканей организма, даже тех, в которых нарушено кровообращение.
В результате улучшаются обменный процессы, кровообращение, ускоряется обезвреживание и выведение из организма отработанных и вредных веществ, нормализуется работа всех внутренних органов, уменьшается потребность организма в лекарственных веществах и усиливается их лечебный эффект.
Кроме того, ГБО оказывает противоотечное действие, способствует разрастанию сосудов и восстановлению кровоснабжения пораженных областей мозга.
Лечение можно проводить только после консультации с врачом.
Физиотерапия
После инсульта назначаются электромиостимуляция, дарсонвализация (электротерапия), фарадизация (лечение с применением низкочастотного переменного тока в импульсном режиме), бальнеотерапия (водолечение), иглорефлексотерапия, светолечение и лечение ионизированным воздухом.
В Кардиологическом санаторном проводятся сеансы физиотерапии. А также предоставляются следующие медицинские услуги: водолечение, ингаляции, лечебный массаж, фитотерапия, ЛФК и медикаментозная терапия.
Ароматерапия
Рекомендуется использование следующих эфирных масел: масла стиракса бензойного, черного перца, эвкалипта, чеснока, герани, имбиря, можжевельника, лимона, мандарина, розмарина, шалфея мускатного, тимьяна.
Масла используются для массажа, в качестве добавок для ванн, а также для ароматизации воздуха.
Тошнота и рвота при коронавирусе
Тяжелые осложнения и высокая смертность при COVID-19 заставляют более внимательно изучать первые симптомы болезни. Сложность заключается в том, что вирус стремительно мутирует, изменяются и клинические проявления заболевания. В 2021 г. типичными симптомами коронавирусной инфекции были лихорадка, потеря обоняния и вкуса, мышечные боли и только затем присоединялся кашель. Лишь у некоторых пациентов чуть позже возникали тошнота и рвота. В 2021 году большинство случаев заболевания вызвано индийским штаммом COVID-19, для которого характерны более высокая заразность и «желудочный» синдром. На фоне лихорадки и катаральных явлений (насморк, боль в горле, кашель) у каждого третьего больного коронавирусом возникает тошнота/рвота, боли в области желудка. Чуть позже присоединяется диарея и проблемы со слухом, а обоняние пропадает реже.
«Дельта»-штамм чаще поражает молодых людей и детей. А отработанные ранее схемы лечения дают заметно меньший эффект. Именно поэтому так важна вакцинация населения, включая ранее переболевших коронавирусом. Хотя двукратная прививка полностью не исключает заражения, она поможет избежать тяжелого течения, осложнений и летального исхода. Среди заболевших процент вакцинированных не превышает 1%.
Важно! Тошнота после прививки от коронавируса возникает у каждого десятого вакцинированного. Рвота относится к редким побочным эффектам. Все неприятные последствия введения вакцины проходят в течение 3 дней.
Специфические особенности тошноты и рвоты
Для выявления причины плохого самочувствия и оценки состояния больного важна продолжительность тошноты и рвоты. Острая рвота (1-2 дня) часто вызвана приемом лекарств, инфекциями, отравлением (например, алкоголем), поражением почек и диабетом. Хроническая рвота (более 1 недели) характерна для длительно текущих заболеваний ЖКТ и психических нарушений.
Особенности рвоты и тошноты
- Рвота сразу после еды характерна для поражений желудка. Если рвотный рефлекс возникает спустя 2-3 часа после приема пищи, возможна патология 12-перстной кишки.
- Тошнота и рвота кислотой наблюдается при гастрите с повышенной секрецией и язве желудка.
- Рвота желчью (зеленовато-желтого цвета) обусловлена патологией гепатобилиарной системы (печень, желчный пузырь) или поджелудочной железы.
- Кровавая рвота (красного или коричневого цвета) указывает на желудочно-кишечное кровотечение.
- Рвота слизью характерна для заболеваний дыхательной системы (бронхит курильщика), протекающих с изнурительным кашлем. Больные алкоголизмом часто жалуются на пенистую рвоту по утрам (натощак).
- Рвота с температурой указывает на инфекционную природу заболевания. При вирусном поражении температура может достигать 39-40ºС. Тошнота, рвота и температура до 37,5-37,8ºС более характерна для бактериальных инфекций.
- Рвота с диареей/запором без температуры позволяет заподозрить непереносимость, аллергию некоторых питательных веществ, например, лактозы.
- Постоянная тошнота без рвоты и усталость нередко возникает при гипотиреозе.
- Рвота и боли в верхней части живота заставляет исключить инфаркт миокарда, однако чаще связаны с патологией ЖКТ.
- Каловая рвота (темные рвотные массы с характерным запахом фекалий) возникает при кишечной непроходимости, опухолях, желудочно-кишечных свищах.
Как помочь человеку при инсульте
При обнаружении признаков острого нарушения мозгового кровообращения неотложную помощь необходимо вызвать как можно раньше!
Порядок оказания помощи до приезда скорой:
- успокоить пострадавшего, чтобы волнением не усугубить ситуацию;
- положить больного на кровать, голову поднять на 30 градусов; если сознание потеряно, голову повернуть вбок (возможна рвота), вытянуть язык;
- ослабить одежду — ворот, ремень; обеспечить приток воздуха;
- измерить давление и, если оно повышено, дать препараты для снижения;
- опустить ноги в таз с горячей водой или положить к ногам грелку, чтобы помочь оттоку крови от мозга.
Запрещается:
- Давать больному сосудорасширяющие средства до приезда скорой.
- Поить или кормить больного.
Особый случай — когда инсульт наступает в автомобиле, а пострадавший находится за рулем. Здесь может оказаться под угрозой не только его жизнь, но и жизнь пассажиров. В этом случае необходимо остановиться, вызвать скорую помощь, открыть все окна.
Помощь при транспортировке больного в карете скорой помощи при инсульте
Прежде всего, не следует предпринимать попыток доставить больного в стационар частным или общественным транспортом. При инсульте необходима специально оборудованная карета скорой помощи, с квалифицированным персоналом, медикаментам и сиреной. Транспортировка осуществляется в специализированный неврологический стационар или в реанимационное отделение ближайшего стационара общей направленности, где врачи уже предупреждены заранее.
Как правило, у врачей остается в лучшем случае полтора часа на оказание помощи больному. Тем, кто был рядом с больным во время приступа, следует сопровождать его в стационар, чтобы подробно и конструктивно рассказать врачам о деталях произошедшего и оказанной первой помощи.
В карете скорой помощи могут быть осуществлены следующие меры:
- Профилактика нарушений дыхания (при необходимости — интубация трахеи, искусственная вентиляция легких).
- Плавное снижение артериального давления.
- Поддержание водно-электролитного обмена при помощи капельниц с физраствором.
- Введение противосудорожных препаратов.
- При транспортировке инсультного больного руководствуются принципом «довезти с наименьшими потерями для организма».