Острым лейкозом называют онкозаболевание крови и кроветворного органа — красного костного мозга, при котором нормальные лейкоциты постепенно вытесняются незрелыми (бластными) клетками, неспособными выполнять свою функцию. В результате у больного развиваются воспаления и кровотечения внутренних органов, которые существенно ухудшают его состояние, резко снижается иммунитет, поражается нервная система. При отсутствии квалифицированной медицинской помощи неизбежно наступает неблагоприятный исход. Заболевание характеризуется высокой агрессивностью: мутировавшие клетки быстро распространяются по организму, а их число растёт с высокой скоростью.
Виды заболевания
Онкогематологи, в зависимости от характера патологии клеток, выделяют две основные разновидности острого лейкоза крови.
- Лимфобластный. Составляет примерно 15-20% случаев. Вначале злокачественные клетки поражают костный мозг, затем распространяются в лимфоузлы, вилочковую железу и селезёнку и далее по всему организму. Характерная особенность — мутировавшие клетки лишены липидов, эстеразы, пероксидазы. Наиболее часто развивается у детей в возрасте от года до шести лет и у взрослых после сорока лет. В свою очередь, подразделяется на два вида: В-форму с благоприятным прогнозом для трети взрослых и двух третей заболевших детей, и Т-форму с крайне тяжёлым течением и печальным исходом.
- Миелобластный. Заболевание, как правило, развивается во взрослом возрасте, ему одинаково подвержены мужчины и женщины. Перспективы лечения достаточно оптимистичны: частичной ремиссии удаётся добиться для 80% больных, полное выздоровление наступает не менее чем у 20%.
Полная классификация острых лейкозов включает множество подвидов, которые различаются по морфологическим, генетическим и другим признакам, требующих специфического лечения.
Острый лимфобластный лейкоз
Острый лимфобластный лейкоз (ОЛЛ) — злокачественная опухоль крови, возникающая в результате мутации на уровне клетки-предшественницы лимфопоэза. Этот тип лейкоза является самым частым онкогематологическим заболеванием у детей (они составляют около 85% всех случаев острых лейкозов). У взрослых острый лимфобластный лейкоз наблюдается в 25% случаев всех острых лейкозов. Учашение заболеваемости острыми лимфобластными лейкозами отмечается у детей в возрасте 2—4 года, затем у лиц в возрасте 50—60 лет.
Классификация: на основе светооптических характеристик лейкозных клеток выделяют три основных варианта ОЛЛ: LI, L2 и L3. У детей чаше наблюдается вариант LI, у взрослых — форма L2. При иммунофенотипировании различают четыре варианта опухоли: — пре-В-клеточный вариант, — ранний пре-В-клеточный, — Т-клеточный (около 15% всех случаев), — зрелый В-клеточный (весьма редкий). После уточнения варианта ОЛЛ, применяют наиболее подходящую лечебную схему и оценивают прогноз для жизни. Так, у детей с ранним пре-В-клеточным вариантом ОЛЛ прогноз достоверно лучше; зрелые В-клеточные острые лимфобластные лейкозы менее благоприятны прогностически, особенно у взрослых. Цитогенетические исследования обнаруживают хромосомные аберрации более чем у половины больных острыми лимфобластными лейкозами. Наиболее серьезный риск-фактор — наличие «филадельфийской» хромосомы. У детей с острым лимфобластным лейкозом эта транслокация встречается в 7% случаев, у взрослых — в 30% случаев. Ухудшает прогноз наличие высокого уровня сывороточной лактатдегидрогеназы в момент выявления ОЛЛ. Один из ведущих риск-факторов — это высокий лейкоцитоз. Отметим, что у больных старше 50 лет ремиссии ОЛЛ удается добиться реже, чем у пациентов более молодого возраста.
Клиническая симптоматика при острых лимфобластных лейкозах: в начале заболевания обычно жалоб нет, или они весьма скудные — умеренная слабость и утомляемость, иногда бледность кожных покровов. В развернутой стадии ОЛЛ может наблюдаться лихорадка, геморрагические явления, малокровие и др. Однако анемизация и геморрагический диатез выражены значительно менее, чем при острых нелимфобластных лейкозах. При острых лимфобластных лейкозах увеличение печени наблюдается не всегда. У молодых больных острыми лимфобластными лейкозами возможна умеренная диффузная лимфоаденопатия. Первыми проявлениями острого лейкоза может быть также «беспричинный» субфебрилитет, бледность кожи и слизистых оболочек, кровоточивость десен, обильные менструации, изолированное увеличение лимфоузла, упорные боли в суставах и др. Почти всегда наблюдается слабость, утомляемость, потливость. Нередко отмечаются рецидивирующие ЛОР-инфекции, герпес. Болезненность костей выявляется лишь при большой массе лейкозных клеток, т.е. в уже запущенных случаях острого лейкоза. Даже при высоком бластозе в крови и костном мозге у пациента может сохраняться достаточный уровень гемоглобина, тромбоцитов и нейтрофилов. и общее состояние остается удовлетворительным.
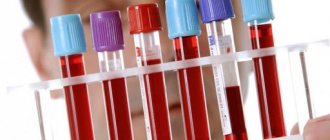
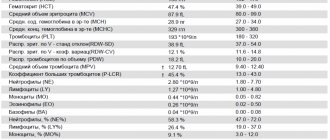
Диагностика: поскольку специфичных симптомов при острых лейкозах не существует, диагноз устанавливают только после морфологического исследования крови и костного мозга. Появление даже единичных бластных клеток в периферической крови (гемограмма) требует безотлагательного исследования костного мозга (стернальная пункция).
Принципы лечения: госпитализация в гематологический стационар.
Химиотерапия, поспешно начатая в амбулаторных условиях, полностью исключает возможность последующего излечения пациента даже в условиях гематологического центра. Не рекомендуется начинать цитостатическое лечение в амбулаторных условиях, иногда однократное введение цитостатиков или глюкокортикостероидов до неузнаваемости меняет клиническую и гематологическую картину, и в дальнейшем не позволяет поставить правильный диагноз. Лечение острых лейкозов предполагает: — индукцию ремиссии, — консолидацию полученной ремиссии, — поддерживающую терапию, — а также профилактику нейролейкемии. Применяют патогенетическое лечение острого лейкоза с целью достижения полной клинико-гематологической ремиссии. В настоящее время общепринят метод интенсивной комбинированной длительной цитостатической терапии острого лейкоза (тотальная терапия).
Симптомы
Первые признаки, по которым можно заподозрить начало заболевания, одинаковы для всех его форм.
- Заметная потеря веса, не связанная с ограничением в пище или физическими нагрузками.
- Усталость, ухудшение общего самочувствия.
- Постоянная слабость, апатия, сонливость.
- Ощущение тяжести после еды, часто концентрирующееся в области левого подреберья и не зависящее от количества и калорийности съеденного.
- Частые инфекционные заболевания.
- Повышенное выделение пота, особенно по ночам.
- Повышенная температура тела.
По мере роста злокачественных клеток в крови появляются более выраженные симптомы острого лейкоза.
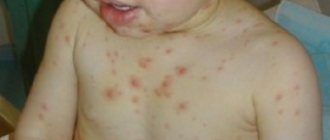
- Бледность кожных покровов, одышка из-за недостатка кислорода, переносимого кровью, анемия.
- Частые кровотечения из носа и дёсен, кровоподтёки на коже и слизистых, у женщин — обильные месячные.
- Нарушение функций поражённых внутренних органов со своими специфическими проявлениями.
- Сильные боли в костях и суставах.
- Увеличение в размерах селезёнки и печени.
- Постоянные отёки рук и лица.
Клинические признаки не дифференцируются в соответствии с классификацией острого лейкоза, поэтому определить форму болезни можно только при помощи лабораторных исследований.
Какие процессы влияют на самочувствие больного
У человека с лейкемией в кровь выбрасываются незрелые лимфо- и лейкоциты, лишённые защитных функций. Уровень эритроцитов падает и в тканях не происходит должный кислородный обмен. Нарушается периферийное кровоснабжение, снижается уровень тромбоцитов, кровь перестает сворачиваться, внутренние органы увеличиваются и отекают.
Онкология развивается на фоне наследственных и генетических отклонений. Лейкемия прогрессирует под влиянием на организм алкоголя, никотина, вредных пищевых продуктов, канцерогенов. Особый фактор, влияющий на развитие рака крови – радиационное облучение женщины во время вынашивания плода или влияние больших доз излучения на организм взрослого человека.
Причины и факторы риска
До сих пор точно не установлены этиологические факторы, которые неизбежно становятся «спусковым крючком» для злокачественной мутации клеток. Однако риски развития острого лейкоза существенно повышаются при:
- радиационном облучении, которому подвергается человек;
- заражении определёнными вирусами, угнетающими иммунную систему (болезнь Эпштейна-Барра, Т-лимфотропный вирус и др.);
- неблагоприятной наследственности;
- курении табака;
- длительном воздействии некоторых химических соединений, в том числе лекарственных препаратов;
- стрессах, депрессивных состояниях;
- загрязнении окружающей среды.
Продолжительность жизни при хронической онкологии крови
Рак крови сколько живут? С лейкозом, который протекает в хронической форме, люди живут на протяжении длительного периода времени. Продолжительность жизни может составлять от 10 до 40 лет, но при одном существенном условии, что болезнь не переходит на острый этап своего развития. Для этого человек должен придерживаться определенного режима дня, упорядочить свою жизнь.
Не работать слишком много, чтобы количество часов отдыха в три раза преобладало над временем, проведенным в трудовом процессе. Тогда лейкемия будет находиться в доклиническом периоде максимально долго, и у больного есть шансы прожить относительно здоровую жизнь.
Переход рака крови из хронической формы в острую — это всегда первый сигнал того, что последняя степень онкологии крови уже совсем близко. В таком случае, пациенту и медикам нужно принимать решительные действия, чтобы вывести больного из-под удара раковых клеток.
Стадии
Онкогематологи выделяют следующие стадии острого лейкоза.
- Начальная. Протекает скрытно, длится от нескольких месяцев до нескольких лет. Диагностируется только при исследовании костного мозга, так как анализы крови показывают лишь незначительные отклонения по количеству лейкоцитов, а симптомы отсутствуют.
- Развёрнутая. В крови резко возрастает количество незрелых клеток, что приводит к ухудшению самочувствия и появлению начальных симптомов болезни.
- Ремиссия. Проявления онкопатологии уменьшаются, тем не менее, в костном мозге остаётся определённое количество бластных клеток (при полной ремиссии — не более 5%).
- Рецидив. Количество незрелых клеток в костном мозге и в крови пациента увеличивается, а его состояние ухудшается.
- Терминальная. Самая тяжёлая стадия болезни, для которой характерны многочисленные осложнения острого лейкоза: поражаются жизненно важные внутренние органы, происходят обширные кровотечения, изъязвление и некротизация тканей.
Рак 4 стадии с метастазами: сколько живут?
При подавляющем большинстве злокачественных новообразований 4 стадия констатируется при выявлении отдалённых метастазов, то есть процесс не операбельный, а возможности лекарственного лечения не безграничны. Перспективы при 4 стадии не радужны и хуже, чем при всех прочих.
В интернете можно найти сайты с таблицами 5-летней выживаемости при разных раках. Рассмотрим перспективы на жизнь у нескольких пациенток, страдающих метастатическим раком молочной железы. К примеру, опухоль больше 5 см и метастазирование в кожу груди не так плохи, как метастатическое поражение костей, потому что в первом случае можно сделать мастэктомию, во втором возможна только химиотерапия. Но при вторичном поражении костей перспективы лучше, чем при метастазировании в легкие. С другой стороны, несколько низкодифференцированных метастатических узлов в легком изначально неблагоприятны в плане долговременного прогноза, но они могут исчезнуть при химиотерапии, тогда как не обещают хорошего ответа на лечение два-три высокодифференцированных опухолевых отсева в легочную ткань.
То есть предсказание продолжительности жизни онкологического больного по стадии равноценно гаданию на кофейной гуще, гораздо результативнее ориентироваться на индивидуальные характеристики рака и его реакцию на лечение.
Так сколько же живут при 4 стадии рака? По-разному и совсем не одинаково, потому что в природе вообще нет ничего одинакового, хоть встречается много похожего. Важнее ответить на вопрос — как живут при раке? Согласитесь, не лучший выбор жить плохо и долго.
Качество жизни — вот важнейшая категория для больных и здоровых, именно качество оставшихся лет жизни и должно интересовать, а не конкретный срок, которого никто не знает. В нашей Клинике не скажут, сколько осталось жить, потому что отвечаем за свои слова, но мы своей работой изменяем жизнь наших больных к лучшему.
Запись на консультацию круглосуточно
+7+7+78
Диагностика
Пациенту с симптомами, напоминающими острый лейкоз, назначают:
- анализы крови — общий, биохимический, коагулограмма;
- изъятие костного мозга из подвздошной кости или грудины с последующим проведением цитохимического анализа, иммунофенотипирования, морфологического анализа клеток;
- пункция костного мозга и ликвора для цитологического и гистологического исследования;
- инструментальные исследования внутренних органов — УЗИ, рентгенография, КТ, МРТ для оценки степени их поражения злокачественными клетками;
- консультации невролога, отоларинголога, офтальмолога и других специалистов.
Диагностика острого лейкоза
Далеко не всегда острый лейкоз проявляется на ранних стадиях развития, так как его симптомы не считаются специфическими и могут говорить о ряде других состояний. Поэтому, достаточно часто, о болезни пациенты узнают на поздних стадиях, так как во время не обращаются к врачам.
Основными критериями диагностики считаются:
— наличие гиперпластического, анемического, геморрагического, инфекционно-токсического синдромов;
— уменьшение эритроцитов, тромбоцитов, наличие бластов в клиническом анализе крови;
— бластная метаплазия, редукция эритроидного, гранулоцитарного и мегакариоцитарного ростков в миелограмме и трепанобиоптатеподвздошной кости.
Существуют передовые и точные методы установление типов лейкемии, но они дорогие и недоступны в большинстве больниц в развивающихся странах. Таким образом, были предложены альтернативные методы.
Вариант основан на морфологических свойствах изображений костного мозга. (https://www.sciencedirect.com/science/article/pii/S0933365712000450) Заболевание характеризуется пролиферацией незрелых клеток (бластов) костного мозга. Их процент необходим для диагностики острого лейкоза и устанавливается на уровне 30% или более.
Кроме того, недавно представленные системы классификации снизили количество бластов до 20% для многих типов лейкемии и не требуют какого-либо минимального процента при наличии определенных морфологических и цитогенетических признаков. https://www.intechopen.com/books/acute-leukemia-the-scientist-s-perspective-and-challenge/classification-of-acute-leukemia
Лечение
Поскольку в перечень наиболее агрессивных злокачественных онкозаболеваний входит острый лейкоз, лечение должно начаться сразу после постановки диагноза. Пациента помещают в онкогематологический стационар в палату со специальной вентиляцией для удаления патогенной микрофлоры. Основным методом, как правило, является химиотерапия, которая подкрепляется переливанием компонентов крови, дезинтоксикационной терапией, профилактикой инфекций. Схема лечения состоит из основных этапов:
- индукция ремиссии — воздействие химиопрепаратов, уничтожающих бластные клетки, чтобы достигнуть максимально возможной ремиссии;
- консолидация — закрепление достигнутых результатов;
- предупреждение рецидива — исключение возврата заболевания.
При определённых формах заболевания хороший эффект даёт трансплантация стволовых клеток костного мозга, выполняемая после уничтожения бластов с помощью химиопрепаратов и лучевой терапии.
Первый этап лечения занимает от 4 до 6 недель, в это время пациент получает массированную терапию. На этапе консолидации проводится два или три курса лечения, после чего в течение нескольких лет продолжаются поддерживающие мероприятия, которые необходимы, чтобы исключить рецидивы. Полная ремиссия достигается при уничтожении клона патологических клеток и восстановлении нормального кроветворного процесса.
Статус острого миелоидного лейкоза после лечения
Долгосрочные прогнозы каждого пациента в немалой степени зависят от того, насколько хорошо и быстро заболевание поддается лечению: чем лучше первая реакция организма, тем оптимистичнее перспективы.
Ремиссия – отсутствие признаков лейкоза: в костном мозге содержится меньше 5% бластов Бласты – это быстро растущие незрелые, не работающие белые кровяные тельца. , а количество клеток крови находится в пределах нормы. Полная молекулярная ремиссия означает, что врачам не удалось обнаружить измененные клетки даже с помощью очень чувствительных тестов.
Минимальная остаточная болезнь , МОБ: данный термин используется в тех случаях, когда после проведения терапии неправильные клетки не обнаруживаются обычными методами – например, при стандартном осмотре образцов под микроскопом, но выявляются при проведении современных точных исследований.
Активное заболевание: после лечения в костном мозге есть больше 5% бластов, либо после проведенной терапии произошел рецидив – возвращение болезни.
Реабилитация
В перечень клинических рекомендаций при остром лейкозе в период реабилитации входят:
- мероприятия по повышению иммунитета;
- сбалансированное питание;
- дезинтоксикационная терапия;
- восстановление кишечной микрофлоры;
- антистрессовая психотерапия;
- улучшение качества сна.
В период восстановления важно выполнять все назначения лечащего врача-онколога, вовремя и полностью проходить рекомендованные лечебные курсы.
Причины возникновения
Как при любых онкологических заболеваниях основной причиной возникновения злокачественного новообразования является нарушения апоптоза (запрограммированной гибели клеток), которое приводит к размножению патологических клеток опухоли. Всё это происходит на фоне ослабленного иммунитета.
Предрасполагающие факторы
- Генетическая предрасположенность – если близкие родственники страдали подобными заболеваниями.
- Первичный или вторичный иммунодефицит.
- Воздействие ионизирующего излучения. Такому облучению подверглись люди пострадавшие при аварии на Чернобыльской АЭС и ликвидаторы последствий. Люди прошедшие
- курсы лучевой терапии на фоне других онкологических заболеваний.
- Воздействие химических канцерогенов. К этой же группе можно отнести людей, которые получают химиотерапию по поводу других онкологических заболеваний.