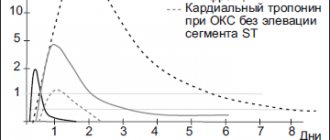
Безболевая ишемия миокарда
В основе безболевой ишемии лежит несоответствие между потребностью миокарда в кислороде и фактической перфузией сердечной мышцы. Под воздействием тех или иных причин (эмоциональное перенапряжение, физическая нагрузка и др.) кардиомиоциты начинают ощущать кислородное голодание и компенсаторно переходят на бескислородный тип синтеза энергии ‒ анаэробный гликолиз. Такой вид метаболизма глюкозы приводит к скорому энергетическому истощению клеток, накоплению соединений, в норме раздражающих нервные окончания, которые участвуют в формировании ощущения боли в коре головного мозга. При ББИМ это ощущение не возникает. Существует несколько патогенетических гипотез, однако ни одна из них до конца не объясняет механизм развития безболевых приступов.
Безболезненность эпизодов ишемии связывают со сниженной чувствительностью интракардиальных нервных окончаний вследствие диабетической нейропатии, частичной гибели нейронов при инфаркте, действия лекарственных препаратов, токсинов. Парадокс заключается в том, что безболевая ишемия встречается и у относительно здоровых лиц, не имеющих в анамнезе факторов, достоверно способных нарушить проводимость нервных волокон сердца (не имеющих инфаркта, других сердечно-сосудистых событий, диабета, хронических или острых интоксикаций).
Отсутствие болей также связывают с недостаточностью силы и длительности ишемии миокарда. Экспериментально доказано, что ишемия вызывает болевые ощущения лишь при достижении определенных пороговых значений ‒ при длительности не менее 3-х минут. Однако известно и о случаях возникновения ангинозной боли при минимальных проявлениях ишемии и, напротив, отсутствии каких-либо симптомов при обширных длительных нарушениях перфузии сердечной мышцы.
«Немую» ишемию также объясняют сбоем формирования болевых ощущений в связи с уменьшением количества внутримышечных рецепторов к аденозину (основной активатор болевых рецепторов, выделяющийся при кардиальной ишемии) или снижением чувствительности к нему этих самых рецепторов. Тем не менее, невозможно достоверно точно установить, как изменяется число рецепторов от начала болезни до момента обращения пациента за помощью. Непонятно также, почему при одинаковой концентрации аденозина в одних случаях ишемия «немая», а в других сопровождается болью.
Отсутствие боли связывают и с повышением активности антиболевой системы, имеющей нервно-гуморальный механизм регуляции. Уменьшение болевых ощущений из-за активации нервного компонента реализуется усилением активности ретикулярной формации и таламуса в головном мозге. Гуморальный компонент проявляется увеличением в плазме концентрации естественных опиоидов ‒ эндорфинов, снижающих восприимчивость к боли. Установлено, что больные с ББИМ имеют более высокий уровень эндорфинов в плазме крови как после физических нагрузок, так и в покое, чем пациенты с клиническими проявлениями ишемии.
Публикации в СМИ
Безболевая ишемия миокарда — состояние, при котором наличие ЭКГ-признаков ишемии миокарда не сопровождается болевыми ощущениями. Одна из форм ИБС. Статистические данные. Эпизоды безболевой ишемии миокарда выявляют практически у всех больных с нестабильной стенокардией и у 40% пациентов со стабильной стенокардией напряжения. Безболевая ишемия миокарда чаще возникает у пожилых людей, больных СД.
Этиология и патогенез аналогичны таковым при стабильной стенокардии напряжения
• Эпизоды болевой и безболевой ишемии миокарда могут наблюдаться у одного и того же пациента с одной и той же степенью атеросклероза венечных артерий.
• Причины отсутствия болевого синдрома при ишемии в настоящее время неясны •• Возможным механизмом появления безболевой ишемии миокарда считают изменение уровня болевого порога (его вариабельность) •• У больных СД основная причина безболевой ишемии миокарда — поражение автономной нервной системы сердца (невропатия).
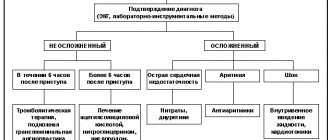
Диагностика. Основной метод — суточное мониторирование ЭКГ. Оно рекомендовано пациентам с высоким функциональным классом стабильной стенокардии напряжения, нестабильной стенокардией и постинфарктным кардиосклерозом, а также лицам без клинических проявлений ИБС при наличии нескольких факторов риска одновременно. У ряда пациентов элевацию сегмента ST на ЭКГ можно выявить во время пробы с физической нагрузкой, а также при проведении стресс-ЭхоКГ.
Лечение. При наличии клинической картины стенокардии напряжения, нестабильной стенокардии или изолированной безболевой ишемии миокарда (без клинических проявлений ИБС) лечение проводят общепринятыми методами и средствами (ацетилсалициловая кислота, нитраты, b-адреноблокаторы, блокаторы медленных кальциевых каналов). Эффективность лечения оценивают по данным суточного мониторирования ЭКГ или проб с физической нагрузкой.
Прогноз • Положительная нагрузочная проба со снятием ЭКГ у больных с безболевой ишемией миокарда может свидетельствовать о плохом прогнозе (высоком риске развития ИМ, внезапной сердечной смерти, выраженной стенокардии напряжения) • Выявление эпизодов безболевой ишемии миокарда у больных после перенесённого ИМ о более высоком риске развития повторного ИМ • Сочетание эпизодов безболевой ишемии миокарда с нарушениями ритма сердца, особенно желудочковой экстрасистолией, расценивают как предвестник возможной внезапной смерти.
Синоним. «Немая» ишемия миокарда.
МКБ-10 • I25.6 Бессимптомная ишемия миокарда.
Диагностика
Важным диагностическим методом считают суточное мониторирование ЭКГ. Оно рекомендовано больным с нестабильной стенокардией, функциональным классом стабильной стенокардии напряжения, постинфарктным кардиосклерозом. Также применяется, если нет клиники ИБС, но есть несколько факторов риска. В части случаев можно обнаружить элевацию сегмента 5Т на ЭКГ, проводя пробу с физической нагрузкой. Также актуален такой диагностический метод как стресс-ЭхоКГ.
Этиология и патогенез
Этиология и патогенез такие же, как при стабильной стенокардии напряжения. Причины отсутствия боли при ишемии остаются под вопросом. Эпизоды болевой и безболевой ишемии миокарда могут быть зафиксированы у одного и того же человека с одной и той же степенью атеросклероза венечных артерий. Предполагают, что механизм развития рассматриваемого состояния заключается в изменении уровня болевого порога. При сахарном диабете причина безболевой ишемии миокарда заключается в поражении вегетативной нервной системы сердца, что в медицинской литературе называется невропатией.
Прогноз
Если нагрузочная проба положительная (с проведением ЭКГ) у людей с диагнозом «безболевая ишемия миокарда» (БИМ), это говорит о том, что прогноз плохой. Есть высокий риск инфаркта миокарда. Может быть сердечная смерть. Также это говорит о выраженной стенокардии напряжения. Обнаружение случаев безболевой ишемии миокарда у больных после перенесенного инфаркта говорит о более высоком риске развития рецидива острого инфаркта миокарда. Если эпизоды БИМ сочетаются с нарушениями ритма сердца, особенно желудочковой экстрасистолией, то очень высок внезапного летального исхода.
Эпидемиология
Случаи безболевой ишемии миокарда обнаруживают почти у 100% пациентов с диагнозом «нестабильная стенокардия» и менее чем у половины лиц со стабильной стенокардией напряжения. Если стенокардии нет, типичные признаки ишемии миокарда на ЭКГ фиксируют у техЮ кто имеет атеросклеротическое поражение венечных артерий в 15% наблюдений, согласно информации, полученной методом суточного ЭКГ- мониторирования. В группе риска находятся пожилые люди, с диагнозом сахарного диабета.
Лечение
При клинике нестабильной стенокардии, стенокардии напряжения, изолированной безболевой ишемии миокарда (без клиники ишемической болезни сердца), терапию нужно проводить общепринятыми средствами и методами. Эффект оказывают такие препараты:
- нитраты,
- р-адреноблокаторы,
- ацетилсалициловая кислота,
- блокаторы медленных кальциевых каналов.
Следует оценивать эффективность назначенной терапии, ориентируясь на данные, полученные при суточном мониторировании ЭКГ или при пробах, которые были названы выше.
Инфаркт миокарда
Инфаркт
По сей день иногда звучат, преимущественно от людей старшего поколения, примерно такие народно-кардиологические обороты: «Этак можно и инфаркт получить, то бишь разрыв сердца» (обычно имеется в виду потрясение от неожиданности или, скажем, от радостной новости). Земной поклон нашим несокрушимым дедам и бабушкам, и пусть все новости только радуют их усталые сердца.
Однако в терминологию, учитывая исключительную важность темы, все же стоит внести определенность.
Инфаркт — это не разрыв сердца. Более того, даже не обязательно речь идет именно о сердце: ничуть не слаще, скажем, инфаркт головного или спинного мозга, инфаркт почки или кишечника.
И определение, которое с автоматической назойливостью дает инфаркту одна из крупнейших поисковых систем в Интернете: «…прекращение тока крови при спазме артерий или их закупорке», – это тоже неправильно. Инфаркт не «прекращение тока крови», а результат такого прекращения, результат всегда патологический и, как правило, тяжелый.
Поэтому будем стремиться к точности определений и ясности формулировок. Тема действительно слишком серьезна.
Любая живая ткань состоит, как известно, из клеток. Для нормальной работы и эффективного выполнения своих функций эти клетки должны дышать, питаться и избавляться от шлаковых продуктов метаболизма (обмена веществ). Все эти процессы обеспечиваются кровотоком или, говоря точнее, перфузией – постоянным «пропитыванием», сквозным проливанием крови через ткань, за что отвечает система капилляров, самых мелких кровеносных сосудов. В капиллярную систему поступает артериальная кровь, приносящая в ткань питательные вещества и связанный эритроцитами кислород. Затем по малым, большим и магистральным венам кровь отводится к легким, печени, почкам – для нового цикла фильтрации, детоксикации, обогащения и газообмена.
Насосную функцию, то есть прокачивание крови под давлением по этой сложной сосудистой системе, выполняет сердечная мышца, или миокард. Сократительная активность сердца начинается еще в утробе матери, на первых неделях беременности, и безостановочно продолжается до последней минуты жизни человека. Верно и обратное: последняя минута наступает вследствие того, что останавливается ритмичное чередование сокращений (систола) и расслаблений (диастола).
Однако миокард как полая насосная мышца (анатомически и гистологически устроенная весьма сложно) состоит из живых тканей, которым тоже необходимы питание и кислород. В этом смысле миокард не отличается от прочих органов: ему самому нужна тканевая перфузия крови, непрерывная и достаточно интенсивная, учитывая работу в пожизненном режиме 24/7 без выходных и праздничных дней. Кровоснабжение сердца осуществляется по специальному артериально-венозному контуру. За внешнее сходство с атрибутом монаршества собственный круг кровообращения миокарда называют коронарным, или венечным.
Недостаточно объемный «пролив» крови через ткань (любую, не только сердечную) носит название гипоперфузия. Широко известный термин «ишемия» на разных этапах развития медицины трактовался по-разному; сегодня под ишемией понимают патологическое состояние ткани, развивающееся вследствие гипоперфузии, причем облигатными (обязательными для употребления термина или постановки диагноза) признаками ишемии являются нарушения всех основных процессов, обеспечиваемых тканевым кровоснабжением – питания, оксигенации (насыщение кислородом) и отвода шлаков.
Таким образом, ишемическая болезнь сердца (ИБС), – хроническое голодание и/или «засорение» тканей миокарда, обусловленное недостаточным функционированием коронарного контура кровообращения. Факторов риска и прямых причин развития ИБС, как и ее клинических вариантов, известно множество, но сейчас важнее другое: такая ситуация неизбежно приводит к перегрузке, преждевременному износу, дегенеративно-дистрофическим изменениям в тканях и разнообразным сбоям в работе сердечной мышцы (например, к приступам стенокардии). В условиях постоянной ишемии миокард, мозг, почка и любой другой орган просто не может в полном объеме выполнять свои функции – подобно тому, как задыхающийся и живущий впроголодь атлет не сможет заниматься профессиональным спортом.
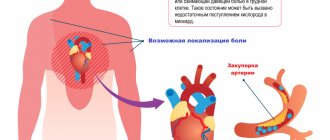
Инфаркт представляет собой одновременную массовую гибель клеток на локальном участке ткани. Другими словами, это быстрый очаговый некроз, наступающий вследствие резкого сокращения кровоснабжения (неполная ишемия) или полного прекращения перфузии (тотальная ишемия).
Инфаркт миокарда — омертвение одного или нескольких участков сердечной мышцы, наступившее по той причине, что в этих участках перестала циркулировать кровь коронарного круга.
В отношении инфаркта миокарда сегодня доступно огромное количество информации. Не всегда она, как показано выше, достоверна и точна, но это в любом случае лучше, чем полное непонимание нормальных и патологических процессов, происходящих в собственном организме. Останавливаться на подробностях эпидемиологии мы здесь не станем, однако кратко отметим четыре наиболее существенных и тревожных момента.
Во-первых, сердечнососудистые заболевания (в первую очередь ИБС и инфаркты) в статистических показателях ненасильственной летальности упорно удерживают лидерство: их доля в общей структуре смертности, по оценкам ВОЗ, превышает 30%.
Во-вторых, показатели летальности по России в два с половиной раза выше, чем в среднем по Европе; втрое выше, чем в США; в девять раз выше, чем в Японии.
В-третьих, инфаркт постоянно «молодеет»: усредненный возраст первичных больных с ИБС и инфарктами год от года устойчиво снижается.
В-четвертых, 80% инфарктов миокарда можно было предотвратить.