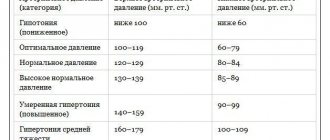
Общепринятой нормой артериального давления считаются показатели тонометра 120/80, но отклонения в обе стороны этих цифр считаются допустимыми, если они единичны и не сопровождают ухудшение самочувствия человека. Регулярные скачки давления в ту или иную сторону, если они проявляются как минимум несколько раз в месяц, считаются гипертонией или гипотонией. Но как быть, если прибор зафиксировал давление 110 на 90? Что делать, нужно ли сразу обращаться к врачу и опасно ли такое состояние – сегодня об этом будет рассказано подробно.
Что означает странная комбинация цифр на тонометре
В норме верхний порог кровяного давления человека составляет 120 мм ртутного столба, но он может снижаться в результате нескольких факторов. Это жаркая погода, общее недомогание на фоне простуды, первый триместр беременности и просто хронический недосып. Поэтому, если систолический показатель снизился до 114–115 единиц, поводов для паники нет.
А вот нижнее давление 90 на фоне нормального верхнего, особенно если такие отметки прибора фиксируются регулярно, уже говорит о существующих сбоях в организме. Что означают цифры на тонометре? Показатели измерения давления характеризуют две фазы работы сердечной мышцы:
- первый показатель описывает функционирование сердца в момент его напряжения, с какой силой кровь выталкивается из желудочков в артерии – он называется систолическим (или верхним);
- второй показатель говорит о моменте расслабления главного органа человеческого организма, когда сердце готово принять новую порцию крови – его называют диастолическим (или нижним).
Не менее важным считается показатель пульсового давления – это разница между верхней и нижней цифрой кровяного давления. В норме разница между систолой и диастолой составляет 35-55 мм ртутного столба. Единичное отклонение от показателей не носит патологического характера. Но как понять, что давление 110 на 90 отмечается на регулярной основе?
Врачи могут заподозрить причину таких показателей тонометра в следующих факторах:
- пограничная норма пульсового давления при минимальной разнице в 20 единиц;
- начальная стадия изолированной диастолической гипертензии, когда повышается лишь нижний показатель давления;
- отсутствие серьезных заболеваний, но сигнал организма о необходимости изменить образ жизни – отказаться от вредной пищи, заняться спортом, бросить курить и употреблять алкогольные напитки;
- первые признаки тяжелых патологий, таких как злокачественные новообразования, атеросклероз сердца и сосудов и другие заболевания сердечно-сосудистой системы.
В любом случае, если артериальное давление постоянно повышается лишь на нижних показателях, не стоит тянуть с визитом к врачу. Изолированная диастолическая гипертензия – диагноз, который все чаще выставляют врачи по причине неправильного питания, частых стрессов, вредных привычек.
Обследования, которые необходимо пройти
Диагностика проводится в амбулаторных или стационарных условиях. В зависимости от состояния пациента.
Полный перечень исследований:
- Устный опрос человека о его жалобах.
- Сбор анамнеза. В расчет берут образ жизни, имеющиеся заболевания, не обязательно сердечнососудистой системы, семейная история, прочие факторы.
- Измерение артериального давления и частоты сердечных сокращений. Больших трудностей вычисление ПД не представляет. ЧСС дополнительно укажет на характер активности кардиальных структур.
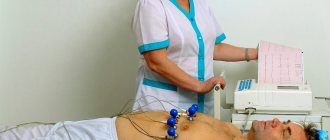
- Электрокардиография. Позволяет оценить функциональное состояние миокарда. Дает возможность выявить пороки развития, также различные виды аритмий. Идеальный момент для проведения — пик патологического состояния.
- Суточное мониторирование. Исследованию подлежат артериальное давление и частота сердечных сокращений. Единственная разница — регистрируются они на протяжении 24 часов, в динамике. Пока пациент живет в привычных условиях проходит фиксация состояния его здоровья.
- Эхокардиография. Ультразвуковая методика исследования. Применяется для обнаружения анатомических дефектов. На фоне пороков, врожденных и приобретенных таковые очевидны.
- Анализ крови общий, на гормоны и биохимический.
- Исследование мочи по мере необходимости.
- МРТ головного мозга.
- ЭЭГ.
- Сцинтиграфия.
Возможно расширение представленного перечня. В диагностике участвует не только кардиолог. При исключении сердечного происхождения падения пульсового давления привлекаются прочие специалисты.
Причины патологии
Если кардиолог выставил диагноз изолированная диастолическая гипертензия, это означает, что патология протекает по одному из двух типов. Недуг может быть симптоматическим, то есть рассматривается как ответ на внутренние проблемы и патологические процессы, протекающие внутри жизненно важных органов. Либо патология самостоятельная, когда изолированное повышение нижнего давления влечет за собой последствия со стороны прочих органов и систем.
Какие причины могут вызвать рост нижнего показателя тонометра:
Давление 110 на 100 — что это значит?
- Заболевания почек и надпочечников. Гормоны, выделяемые корой надпочечников, принимают участие в протекании жизненно важных процессов в организме. Если веществ продуцируется слишком много, развиваются различные заболевания, например, гипертония или избыток калия в плазме крови. Для определения взаимосвязи между изолированной диастолической гипертензией и проблемами с почечной системой проводят компьютерную или магнитно-резонансную томографию. Хотя не только увеличение продукции гормонов надпочечниками опасно для человека, их недостаток также пагубно влияет на состояние всех органов и систем.
- Патологии щитовидной железы. Им более подвержены женщины, чем мужчины вследствие постоянных изменений гормонального фона (во время роста организма, вынашивания плода, климакса). Щитовидная железа напрямую влияет на эмоциональное и физическое здоровье человека, его настроение, внешний вид и самочувствие. Колебания диастолического давления могут указывать на переизбыток продуцируемых щитовидной железой гормонов (тиреотоксикоз) или их недостаток (гипотиреоз).
- Избыток жидкости в организме. Нижнее давление в такой ситуации повышается из-за неправильной работы почек, которые контролируют уровень жидкости в тканях. Если баланс между натриевыми ионами и водой нарушается, организм пытается разбавить количество элемента в клетках и скапливает воду. Самые распространенные причины застоя жидкости и повышения диастолического давления это беременность, период менструации, жаркая погода, аллергическая предрасположенность и чрезмерное употребление соленой пищи.
- Заболевания позвоночного столба. Каналы позвоночника сужаются вследствие врожденных или приобретенных заболеваний, а возникают проблемы чаще в пожилом возрасте. О патологии говорят постоянные болевые ощущения в районе поясницы, отдающие в одну ногу, которые усугубляются при физических нагрузках. В молодом возрасте повышение нижнего давления и проблемы с позвоночником обусловлены врожденными пороками строения органа.
- Атеросклероз. Если в организме нарушена продукция ренина (гормона, контролирующего уровень артериального давления), скачки диастолы могут иметь постоянный характер. Помимо изолированной диастолической гипертензии, у больного будут наблюдаться признаки сужения просвета капилляров, снижение сосудистого тонуса и формирование атеросклеротических бляшек.
К менее серьезным причинам патологии относят неправильное питание, подверженность стрессам, курение, злоупотребление алкоголем и тучный вес. Такие факторы человек в состоянии урегулировать сам, после чего показатели давления приходят в норму, а общее самочувствие улучшается.
Рекомендации
Далее рассмотрены рекомендации специалистов в случае гипотонии у пожилых пациентов и беременных, а также при гипертонии у детей до 5 лет.
Для беременных
Если гипотония имеет физиологический характер и не проявляется нарушением состояния женщины, то пациентка в лечении не нуждается. Обязательно при каждом посещении акушера-гинеколога или терапевта необходимо контролировать уровень давления. Для нормализации АД беременным будут полезны утренняя гимнастика, комплексы лечебной физкультуры, водные процедуры (душ, обливание, контрастные ножные ванны), массаж. Важно нормализовать сон, длительность которого должна быть не менее 9-10 часов в день.
При бессоннице врач может назначить легкие успокоительные препараты, но не снотворные на основе барбитуратов, поскольку они опасны для ребенка. Также следует разнообразить рацион питания. Он должен быть богат белковыми продуктами, фруктами и овощами. Чай или кофе с молоком можно пить только утром или днем, вечером не рекомендуется, чтобы не нарушить сон. Еще женщинам советуют присмотреться к рецептам фитотерапии.
Важно! Прием любых средств (как традиционных лекарственных, так и народных) при беременности должен обсуждаться с акушером-гинекологом.
Для пожилых
Рекомендации заключаются в следующем:
- Каждый день необходимо измерять показания на обеих руках и фиксировать данные в личный дневник.
- С постели следует подниматься медленно, чтобы не спровоцировать развития ортостатической гипотонии.
- Важно плотно позавтракать и можно выпить чашечку некрепкого кофе. В дневном рационе обязательно должны быть продукты, богатые витаминами и минералами. При отсутствии противопоказаний нужно пить достаточное количество жидкости, не стоит полностью отказываться от соли, если врач не сказал обратное.
- Необходимо избегать длительного нахождения в душных помещениях, ограждать себя от стресса и значительных физических нагрузок.
- Ежедневно уделять время пешим прогулкам и легкой зарядке.
- При появлении ярких симптомов гипотонии обратиться за помощью к специалистам.
Перед применением народных средств для нормализации давления нужно исключить наличие противопоказаний
Для детей
Важно провести комплексное обследование с целью выявления причины патологии и подобрать необходимое лечение, пытаясь вернуть цифры на тонометре до нормы без лекарств. Что нужно делать? В первую очередь используют немедикаментозные способы: изменение режима дня, коррекцию меню ребенка, нормализацию соотношения отдыха и физической нагрузки и т.д.
Симптомы
Нормальное верхнее давление и повышенное нижнее на начальной стадии зачастую остаются незамеченными. Даже если высокий показатель диастолы был однажды зафиксирован на плановом осмотре у кардиолога, малое количество пациентов обращает на это внимание и проходит обследование. Только на второй и третьей стадиях во время скачков нижнего давления человек начинает испытывать выраженные симптомы гипертензии:
- приступ тошноты с позывами к рвоте;
- высокий пульс – 100 ударов в минуту;
- головокружение и кровотечение из носа;
- выделение холодного липкого пота;
- шум и звон в ушах;
- чувство страха и тревоги;
- одышка;
- прилив крови к лицу, ощущение, что горят щеки;
- чувство дискомфорта и боли за грудиной.
У человека в момент повышения нижнего давления до критических отметок болит голова, может затуманиваться зрение, раздваивается картинка перед глазами. Еще одним характерным симптомом считается нарушение координации в пространстве, когда головокружение приводит к обморочному состоянию.
Чем опасно повышение нижнего давления
При постоянном повышении диастолического давления до 85–90 мм ртутного столба сосуды испытывают колоссальную нагрузку. Они теряют привычный тонус, становятся хрупкими и не эластичными. В результате у человека развиваются новые патологии и обостряются уже имеющиеся.
При игнорировании симптоматики изолированной диастолической гипертензии, когда нижний показатель все время растет, повышается риск формирования атеросклеротических бляшек в сосудах и полного перекрытия их просвета. Бляшки образуются только в артериальных капиллярах, венозные такой патологией не поражаются, поскольку состоят не из мышечной ткани и не испытывают чрезмерной нагрузки.
Если раньше диастолическому давлению не уделяли должного внимания, считая, что важен только верхний показатель тонометра, то теперь врачи пришли к выводу о важности обеих цифр. Повышение диастолы имеет три стадии:
- первая – нижний показатель повышается до 90–100 мм ртутного столба;
- вторая – диастолические цифры достигают 101–110 единиц;
- третья – нижний порог превышает 110 мм ртутного столба.
Подобное состояние постоянно усугубляется, из-за чего растет риск развития атеросклероза, ухудшается состояние капилляров, организм испытывает нехватку кислорода. Опасными последствиями не вылеченной изолированной диастолической гипертензии являются кровоизлияние в мозг и сетчатку глаза, утрата зрительной функции, инфаркт миокарда.