В медицинской практике встречаются следующие типы гипертонических кризов:
- более распространен неосложненный, симптомы которого нивелируется приемом лекарственных препаратов;
- осложненный тип вызывает нарушение работы внутренних органов человека.
Гипертонический криз опасен осложнениями – он может спровоцировать отек легких, острую сердечную недостаточность, инсульт или энцефалопатию. Также отмечается возникновение расслаивающей аневризмы аорты. Именно поэтому при появлении симптомов необходимо своевременно начинать лечение.
КУПИРОВАНИЕ ГИПЕРТОНИЧЕСКОГО КРИЗА
Гипертонический криз – это внезапное повышение артериального давления, вследствие чего резко ухудшается самочувствие человека. Предсказать развитие криза очень сложно. Для каждого конкретного пациента гипертонический криз характеризуется повышенным уровнем артериального давления, которое отличается от регулярного.
Чем опасен гипертонический криз?
Гипертонический криз опасен тем, что вызывает серьезные осложнения – поражаются жизненно важные органы: печень, почки, сердце и головной мозг. Кроме того, гипертонический криз может привести к ухудшению зрения. Поэтому при появлении симптомов криза важно своевременно и качественно оказать помощь. Она заключается в том, чтобы устранить симптомы и предотвратить появление осложнений.
Причинами возникновения такого состояния у человека являются:
- стресс или эмоциональное напряжение;
- изменение погодных условий: резкое похолодание, потепление, ветры;
- отравление алкоголем;
- употребление большого количества соли;
- отмена терапии у тех, кто долгое время принимал гипотензивные лекарственные препараты.
Однако наиболее распространенной причиной все-таки остается нервное перенапряжение. Среди основных проявлений гипертонического криза – чувство страха и беспокойства, от которого необходимо избавиться в первую очередь, чтобы давление пришло в норму.
Симптомами гипертонического криза являются:
- Резкое повышение артериального давления.
- Головная боль, которая локализуется в области затылка, и головокружение;
- Тошнота, переходящая в рвоту – этот симптом в большей степени характерен для осложненного гипертонического криза;
- Проблемы со зрением – некоторые пациенты жалуются на появление точек перед глазами, возможна частичная слепота;
- Покраснение кожи в области лица и шеи;
- Дрожь по всему телу;
- Чувство страха и паники – это распространенные симптомы гипертонического криза, так как часто он бывает вызван эмоциональным напряжением или стрессом.
Что делать для неотложной помощи при гипертоническом кризе:
- В первую очередь необходимо успокоить больного. Можно принять корвалол, настойку валерианы или пустырника.
- Обеспечить приток свежего воздуха в помещение, где находится больной, открыв окно или форточку.
- Больного желательно уложить в постель, придав полусидячее положение при помощи подушек, согреть и обеспечить покой. На голову нужно приложить пузырь со льдом
- или холодный компресс, а на икры ног или затылок поставить горчичники, либо приложить к стопам и голеням теплые грелки (на 15-20 минут).
- При возникновении болей за грудиной и одышки следует принять 1 таблетку нитроглицерина и вызвать бригаду скорой помощи.
- При появлении признаков гипертонического криза можно сублингвально (под язык) принять ½ таблетки каптоприла (имеется ввиду дозировка 25 мг) или 10 мг нифедипина. Если ожидаемый эффект после приема этих препаратов в указанной дозировке не наступил через полчаса, то можно принять еще одну такую же дозу, но не более! При отсутствии эффекта еще через 30 минут необходимо вызвать скорую помощь.
Гипертония
Вы столкнулись с повышением у Вас артериального давления. Артериальная гипертония– это синдром повышения артериального давления (АД) при гипертонической болезни и симптоматических артериальных гипертониях.
В зависимости от этиологии артериальная гипертония делится на две группы:
1. Первичная (гипертоническая болезнь).
2. Вторичная (симптоматическая артериальная гипертония).
Гипертоническая болезнь
– хронически протекающее заболевание сердечно-сосудистой системы, ведущим проявлением которого является синдром повышенного АД при отсутствии связи с заболеваниями, вызывающими симптоматическую артериальную гипертонию.
Вторичная (симптоматическая) артериальная гипертония
– повышение уровня АД, обусловленное проявлением конкретного заболевания (заболевания почек, щитовидной железы, феохромоцитома и др.).
Важно помнить
, что повышенное артериальное давление само собой не возвращается к норме и без лечения высокое АД приводит к тяжелым осложнениям, таким как инсульт, инфаркт миокарда. В настоящее время контроль уровня артериального давления успешно удается осуществлять с помощью немедикаментозных и медикаментозных средств. Если у Вас обнаружено повышенное АД, важно сразу понять, что большая доля успешного лечения зависит не только от врача и лекарств, но и от Вашего собственного отношения к заболеванию и четкого выполнения рекомендаций. Повышению давления способствует ряд факторов, тесно связанных с образом жизни, привычками: неправильное питание, курение, недостаток физической активности, психоэмоциональное перенапряжение и др. В результате врачебного контроля уточняются конкретные факторы риска повышения АД, а также риск развития осложнений и необходимости полного выполнения предписанных рекомендаций.
Основные направления профилактики, способствующие нормализации уровня АД:
1. Регулярный самоконтроль уровня АД пациентами.
2. Немедикаментозные методы профилактики.
3. Антигипертензивная терапия, которая назначается и корректируется только врачом.
- Самостоятельный контроль уровня АД пациентами
Для оценки эффективности профилактических и лечебных мероприятий большое значение имеет самостоятельное измерение уровня АД пациентом в домашних условиях. Надежность результатов самоконтроля АД зависит от обучения пациента правильной методике измерения и использования аппаратов, соответствующих международным стандартам точности.
Регулярный самоконтроль уровня АД способствует активному участию пациента в контролируемом лечении АГ, повышает его приверженность мерам профилактики и терапии, расширяет информированность о состоянии здоровья.
Уровень АД необходимо измерять дважды в день – утром и вечером – в положении сидя после отдыха в течение 5 мин. Утреннее измерение проводится в течение часа после пробуждения (до завтрака), вечернее – до ужина или не менее чем через 2 ч после ужина.
У больных с часто повторяющимися гипертоническими кризами, кроме плановых измерений, необходим дополнительный контроль уровня АД в периоды ухудшения самочувствия. Такие эпизоды, как и результаты плановых измерений, должны фиксироваться пациентом в дневнике.
2. Немедикаментозные методы профилактики, способствующие нормализации уровня АД
2.1.Отказ от курения. Под влиянием никотина учащается ритм сердечных сокращений, происходит спазм сосудов, в результате повышается АД, что значимо повышает риск сердечно-сосудистых осложнений (инсульт, инфаркт миокарда и др.).
2.2. Уменьшение потребления поваренной соли. Вам следует максимально ограничить потребление поваренной соли – до 5 граммов в сутки и менее. Соль задерживает жидкость в организме и ослабляет эффективность всех антигипертензивных средств.
2.3.Снижение избыточной массы тела.
Снижение веса сопровождается снижением как систолического, так и диастолического уровня АД.
2.4. Увеличение физической активности.
На уровне АД благоприятно отражается увеличение физической активности.
Даже незначительная физическая активность лучше, чем ее полное отсутствие Быстрая ходьба пешком, аэробные упражнения, плавание при их регулярном выполнении позволяют снизить повышенный уровень АД. Для этой цели Вам достаточно 3-4 занятий в неделю в энергичном темпе в течение 30-45 мин.
2.5. Уменьшение или прекращение потребления алкоголя.
Вам необходимо ограничить, а по возможности полностью прекратить потребление алкоголя. Алкоголь вызывает повышение уровня АД как при хроническом его употреблении, так при синдроме отмены, что является фактором риска для развития осложнений заболевания.
2.6. Комплексная модификация диеты.
Здоровое питание на основе увеличения потребления овощей и фруктов, включение рыбы и морепродуктов, а также ограничения животных жиров, способствует снижению уровня АД и уменьшению риска сердечно-сосудистых осложнений.
2.7. Устранение психоэмоционального напряжения.
Важную роль в повышении уровня АД играет психоэмоциональное напряжение, характерное для большинства пациентов с артериальной гипертонией. В условиях напряженного ритма современной жизни, уменьшение, а по возможности полное устранение психоэмоционального напряжения на основе адекватной психологической поддержки, становится существенным элементом профилактики АГ и гипертонических кризов.
Антигипертензивная терапия
При недостаточном эффекте немедикаментозных методов нормализации АД показана медикаментозная антигипертензивная терапия. С помощью лечащего врача Вам необходимо подобрать лекарственные препараты для поддержания нормального уровня АД и постоянно принимать в рекомендуемых дозах. Помните, что гипертония не излечивается, поэтому нельзя делать перерывы в приеме препаратов, пить их «курсами»!
Важнейшее требование нормализации повышенного АД – регулярность посещения Вами лечащего врача. Большинство случаев гипертонических кризов и сердечно-сосудистых осложнений развивается на фоне самовольной отмены приема антигипертензивных препаратов. Лекарственные препараты, рекомендованные врачом для нормализации АД, должны быть всегда с Вами!
В ряде случаев острое повышение АД приобретает кризовое течение – гипертонический криз.
Гипертонический криз –
это внезапный, резкий подъем артериального давления, сопровождающийся ухудшением самочувствия и развитием осложнений.
В отличие от артериальной гипертонии при гипертоническом кризе отмечается внезапно возникшее (от нескольких минут до нескольких часов) повышение АД, до индивидуально высоких величин, сопровождающееся клиническими симптомами, требующее немедленного контролируемого снижения АД для предупреждения повреждения жизненно важных органов (сердце, мозг, почки).
Основные симптомы гипертонического криза:
● головная боль различного характера, головокружение, тошнота, рвота;
● нарушение зрения в виде пелены или мелькания «мушек» перед глазами;
● тяжесть или боль в области сердца;
● чувство нехватки воздуха, озноб, дрожь, потливость и др.
Необходимо вызвать скорую медицинскую помощь и до ее приезда сделать следующее:
● уложить пациента в постель или кресло так, чтобы голова была приподнята;
● расстегнуть воротник и снять стесняющую грудную клетку одежду;
● открыть форточку для притока свежего воздуха;
● измерить артериальное давление.
Вам необходимо помнить, что нельзя самостоятельно резко снижать артериальное давление! Купирование гипертонического криза предполагает постепенное снижение давления, в противном случае может развиться ишемия органов.
Дальнейшие действия определяет медицинский персонал скорой помощи!
Гипертонический криз – что это такое и первая помощь
Повышение артериального давления (Артериальная гипертензия или гипертоническая болезнь) — одно из самых распространенных и опасных заболеваний сердечно – сосудистой системы нашего организма. Согласно статистике, одна треть всего взрослого населения России страдает от повышения давления. Эта болезнь требует особого отношения и постоянного контроля. В противном случае есть опасность развития осложнений, одним из которых является гипертонический криз (ГК).
Гипертонический криз – это неотложное состояние, возникающее из-за резкого повышения артериального давления. Вопреки общественному мнению, гипертонический криз не имеет характерных цифр артериального давления, эти показатели очень индивидуальны. Для кого-то 160/100 мм рт. ст. — «привычные цифры», а для другого — 140/90 мм. рт. ст. – тяжелейший криз! Гипертонический криз всегда сопровождается значительным ухудшением самочувствия и требует снижения давления!
Чаще всего на фоне резкого подъема АД могут беспокоить:
- головная боль, головокружение, ощущение пульсации в голове;
- тошнота, рвота;
- боли в сердце, сердцебиение;
- носовое кровотечение;
- озноб или потливость;
- мелькание «мушек» перед глазами, возможно частичное выпадение полей зрения;
- одышка или удушье;
- покраснение кожных покровов;
- возбуждение или слабость, раздражительность.
Причины развития гипертонического криза:
- прекращение приема гипотензивных препаратов;
- психоэмоциональный стресс, тревожные состояния;
- изменения погоды (метеозависимость);
- избыточное потребление соли и жидкости;
- чрезмерная физическая нагрузка;
- злоупотребление алкоголем;
- прием гормональных контрацептивов;
- прием наркотиков;
- хирургические операции, боль
- синдром апноэ во сне;
- повышение температуры.
Первая доврачебная помощь при гипертоническом кризе:
При подозрении на гипертонический криз сразу вызывайте скорую помощь, помните о том, что процесс развивается быстро. До приезда бригады докторов помогите больному прилечь или удобно сесть: придайте удобное полулежачее положение, подложив под плечи и голову подушки, свернутое одеяло и т. п. Это поможет избежать сильных приступов удушья. Позаботьтесь о доступе свежего воздуха — откройте окно, расстегните плотно прилегающую одежду.
До приезда врача нужно контролировать давление больного и дать таблетку для его снижения (тот препарат, который им употребляется постоянно или капотен (каптоприл) под язык). Резко снижать давление при гипертоническом кризе нельзя (может наступить коллапс). Для купирования криза, нужно, чтобы в течение часа давление снизилось не более чем на 30 мм. рт. ст. в сравнении с первоначальным. Важно знать, что в момент гипертонического криза у больных часто возникает сильное чувство страха. Это связано с резким выбросом стрессовых гормонов. И ваша задача – не показывать своими действиями или словами лишнего беспокойства его состоянием, не паниковать. Разговаривайте спокойно, доброжелательно, успокаивая больного и говоря ему, что такое состояние проходит, а врач непременно поможет. Помните, что от ваших первых действий во многом зависит исхода заболевания.
Дальнейшие назначения должен делать только врач. После гипертонического криза необходима консультация кардиолога. Нужно обязательно пройти всестороннее исследование сердечно – сосудистой системы, только так можно избежать повторения гипертонического криза и его ужасных последствий – инсульта, инфаркта, стенокардии, потерю зрения, нарушения работы почек и других внутренних органов.
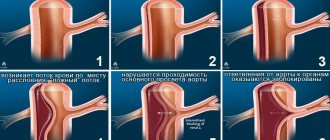
На фоне гипертонического криза может развиться:
- транзиторная ишемическая атака (ТИА);
- инсульт;
- инфаркт миокарда, стенокардия, отек легких;
- расслаивающая аневризма аорты.
Важно!
Во время гипертонического криза нельзя принимать одновременно двойные или тройные дозы лекарств. Повторную таблетку можно принять не раньше, чем через 30 минут после приёма первой. Это может спровоцировать стремительное падение АД и стать причиной потери сознания и инсульта!
Помните!
Если на фоне криза у пациента появилось нарушение речи, асимметрия лица, спутанность или потеря сознания, судороги, слабость в руке или ноге, удушье, сильная боль в груди или животе – не занимайтесь самолечением, срочно вызывайте скорую!
Все советы по приему различных гипотензивных препаратов от родственников, друзей, соседей, фармацевта в аптеке могут навредить вашему здоровью!
Ссылка на видео «Что такое гипертония»:
Здравоохранение Могилёва
Факторы риска развития артериальной гипертензии:
- мужчины старше 55 лет,
- женщины старше 65 лет, мужчины старше 55лет
- курение, употребление алкоголя
- уровень холестерина (ХС) более 6,5 ммоль/л,
- семейный анамнез ранних ССЗ (у женщин моложе 65 лет, у мужчин моложе 55 лет).
- избыток приема соли
- гиподинамия
- стресс
- ожирение
Методика измерения АД:
- после 5 минутного отдыха, за полчаса исключить прием пищи, кофеина (чай, кофе) или курение (если пациент курит), после активной физической или эмоциональной нагрузки измерять АД можно не ранее чем через полчаса;
- в положении сидя, в удобной позе: рука расположена свободно на столе, с опорой на спинку стула, ноги расслаблены и не перекрещиваются;
- исключить разговор во время измерения АД;
- при наличии устойчивой асимметрии на обеих руках (САД/ДАД >10/5 мм рт. ст.) — измерения производить на руке с более высокими цифрами АД, при отсутствии асимметрии — измерение следует проводить на нерабочей руке;
- нагнетание воздуха в манжету должно быть быстрым, выпускание — медленным (2 мм рт. ст. в 1 секунду);
- следует выполнить не менее 2 измерений с интервалом 1-2 минуты и оценить среднее значение полученных измерений;
- использовать стандартные манжеты трех соответствующих размеров, при этом манжета должна охватывать не менее 80% окружности плеча пациента;
- середина манжеты должна быть расположена на уровне сердца (приблизительно на уровне 4 межреберья), не следует накладывать манжету на ткань одежды, между манжетой и поверхностью плеча должно оставаться расстояние размером с палец, нижний ее край должен быть на 2 см выше локтевой ямки;
- запись о полученных значениях АД должна быть произведена с точностью до 2 мм рт. ст.
Наиболее частые ошибки, приводящие к неправильному измерению АД:
- использование манжеты, не соответствующей охвату плеча;
- малое время для адаптации пациента к условиям врачебного кабинета;
- высокая скорость снижения давления в манжете;
- отсутствие контроля ассиметрии
Измерение следует проводить в течение 7 дней — 2 раза в день, утром и вечером. Необходимо проводить измерения перед едой и приемом антигипертензивных препаратов. Следует выполнить не менее 2 измерений с интервалом 1-2 минуты и оценить среднее значение полученных измерений. Среднее значение АД и ЧСС записываются пациентом в дневник, если не предусмотрена функция памяти в приборе. Результаты измерения в первый день не рекомендовано включать в последующий врачебный анализ. Повышение АД в условиях домашнего измерения диагностируется при уровне выше 135/85 мм рт. ст. Метод самоконтроля АД можно использовать исходно для подбора антигипертензивного лечения и за 7 дней до по- следующего визита к врачу с целью оценки эффективности назначенной терапии.
Классификация уровня АД:
| Категории АД | САД | ДАД |
| Оптимальное АД | < 120 | < 80 |
| Нормальное АД | 120-129 | 80-84 |
| Высокое нормальное АД | 130-139 | 85-89 |
| АГ 1ст | 140-159 | 90-99 |
| АГ 2ст | 160-179 | 100-109 |
| АГ 3ст | ≥180 | ≥110 |
| Изолированное систолическое АД | ≥140 | <90 |
Принципы лечения артериальной гипертензии
Цель лечения больного артериальной гипертензии — максимальное снижение общего риска сердечно-сосудистой заболеваемости и летального исхода, которое предполагает не только снижение АД, но и коррекцию выявленных факторов риска.
Принципы немедикаментозного лечения артериальной гипертензии Немедикаментозные меры направлены на снижение АД, уменьшение потребности в антигипертензивных средствах и усиление их эффекта, первичную профилактику артериальной гипертензии и ассоциированных сердечно-сосудистых заболеваний на популяционном уровне.
Немедикаментозную программу снижения АД следует рекомендовать всем пациентам, независимо от тяжести артериальной гипертензии и медикаментозного лечения.
Она включает:
- прекращение курения;
- снижение избыточной массы тела;
- уменьшение употребления поваренной соли;
- уменьшение употребления алкоголя;
- комплексную модификацию диеты;
- увеличение физической активности.
Медикаментозную терапию следует начинать по рекомендациям лечащего врача.
При самостоятельной отмене медикаментозной терапии АД может повышаться, что приводит к гипертоническим кризам. А также гипертонический криз может быть спровоцирован:
- избыточным потреблением соли и воды;
- самостоятельной отменой приема лекарственных препаратов;
- метеорологическим влиянием (преобладающее число кризов приходится на весенне-осенние месяцы при резком перепаде температур, при зное и сильном холоде);
- стрессом
- простудными заболеваниями, заболеваниями почек, мочевого пузыря. Если не предпринимать определенные меры по предупреждению болезни, то может спровоцировать криз.
- эмоциональные или физические перегрузки;
- смена погоды, метеорологические перемены («магнитные бури»);
- курение;
- употребление алкогольных напитков;
- обильный прием пищи, особенно на ночь;
- употребление пищи или напитков, содержащих вещества, способствующие повышению артериального давления (кофе, шоколад, сыр, икра и др.).
Гипертонический криз — это внезапный, резкий подъем артериального давления, сопровождающийся ухудшением самочувствия и развитием осложнений.
Признаки гипертонического криза
| Симптом | Наличие |
| Резкая головная боль в области затылка | |
| Разлитая головная боль без четкой локализации | |
| Шум в ушах, голове | |
| Тошнота, рвота | |
| Ухудшение зрения: туман, сетка, пелена, мушки перед глазами | |
| Одышка | |
| Тяжесть, боль в области сердца | |
| Беспокойство, испуг | |
| Дрожь в руках, во всем теле | |
| Сухость во рту | |
| Гиперемия лица | |
| Учащенное мочеиспускание | |
| Подавленность, сонливость | |
| Отечность лица, пальцев рук | |
| Сердцебиение, перебои в области сердца | |
| Онемение языка, губ, лица | |
| Ползание мурашек по всему телу | |
| Потеря сознания | |
| Симптомы, которые присутствуют у Вас, но не отражены в таблице |
Продолжительность криза различна: от нескольких часов до нескольких дней. Важно не растеряться.
Правила поведения, осуществления доврачебной помощи при гипертоническом кризе необходимо усвоить всем больным артериальной гипертензией, мало того, эти правила должны знать и их родственники, чтобы в трудную минуту прийти на помощь и оказать доврачебную помощь.
Правила поведения и самопомощь больных артериальной гипертензией при кризах и осложнениях:
Правило 1. Если вы страдаете гипертонической болезнью, значит, надо всегда быть готовым к тому, что периодически давление может повышаться.
Правило 2. Посоветоваться с врачом, как снизить давление в домашних условиях, какие препараты принимать в этом случае до приезда скорой помощи.
Правило 3. Не нагнетать обстановку, ведь паника и страх ведут к еще большему подъему давления.
Самопомощь при гипертоническом кризе в домашних условиях:
- Прекратить физическую нагрузку.
- Присесть или прилечь с приподнятой головой, измерить артериальное давление; Необходимо успокоиться и не паниковать. Можно принять валериану, пустырник.
- Восстановить дыхание — несколько глубоких вдохов и выдохов.
- При первом в жизни гипертоническом кризе обязательно вызвать «Скорую помощь». Диспетчеру «скорой помощи» четко сформулируйте свои жалобы и назовите цифру артериального давления.
- При повторных гипертензивных кризах оказывать неотложную помощь следует с учетом имеющегося опыта лечения предыдущих ГК.
- Независимо от типа ГК в качестве самопомощи следует использовать лекарственные средства, которые рекомендовал Вам лечащий врач—
- Контроль снижения АД осуществить через 30 минут. Хороший эффект — снижение показателей артериального давления на 20-25%. от исходного АД в течении 2-х часов.
- Если ожидаемый эффект не достигнут можно повторить прием лекарственного средства.
- Контроль снижения АД осуществить также через 30 минут. Если удалось добиться такого снижения АД, то принимать дополнительные дозы лекарств, понижающих давление, не следует. Необходимо обратиться к участковому врачу-терапевту (вызов врача на дом или явка на прием в поликлинику) для коррекции гипотензивной терапии.
- Если уровень АД не снижается или наоборот продолжает повышаться, рекомендовано вызвать «Скорую помощь»
ВНИМАНИЕ! «Скорую помощь» обязательно вызвать в следующих случаях:
- впервые возникший гипертонический криз;
- появление загрудинных болей, выраженной одышки, головокружения, слабости, перебоев в работе сердца, нарушения движения конечностей;
- отсутствия эффекта от проведенной лекарственной терапии.
СПб ГБУЗ «Городская поликлиника №114»
Гипертонический криз (Гк) — это состояние, проявляющееся высоким артериальным давлением (систолическое «верхнее» АД, как правило, более 180 мм рт. ст.; диастолическое «нижнее» АД — более 120 мм рт. ст.) и следующими симптомами: — головной болью, чаще в затылочной области, или тяжестью и шумом в голове; — мельканием «мушек», пеленой или сеткой перед глазами; — тошнотой, чувством разбитости, переутомления, внутреннего напряжения; — одышкой, слабостью, постоянными монотонными ноющими болями/дискомфортом в области сердца; — появлением или нарастанием пастозности/отечности кожи лица, рук, ног.
Мероприятия первой помощи: При появлении симптомов гипертонического криза необходимо: — убрать яркий свет, обеспечить покой, доступ свежего воздуха (расстегнуть ворот рубашки, проветрить помещение и т.п.); — измерить артериальное давление (методику измерения АД смотрите в конце данного раздела) и, если его «верхний» уровень выше или равен 160 мм рт. ст., необходимо принять гипотензивный препарат, ранее рекомендованный врачом. При отсутствии рекомендованного врачом гипотензивного препарата или при регистрации уровня АД выше 200 мм рт. ст. необходимо срочно вызвать скорую помощь. До прибытия скорой медицинской помощи необходимо, по возможности, сесть в кресло с подлокотниками и принять горячую ножную ванну (опустить ноги в емкость с горячей водой). Внимание: Больному с гипертоническим кризом запрещаются любые резкие движения (резко вставать, садится, ложиться, наклоняться, тужиться) и любые физические нагрузки. Через 40 — 60 мин. после приема лекарства, рекомендованного врачом, необходимо повторно измерить АД и если его уровень не снизился на 20 — 30 мм рт. ст. от исходного и/или состояние не улучшилось — срочно вызывайте скорую помощь. При улучшении самочувствия и снижении АД необходимо отдохнуть (лечь в постель с приподнятым изголовьем) и после этого обратиться к участковому (семейному) врачу. При беседе с врачом необходимо уточнить, какие препараты Вам необходимо принимать при развитии гипертонического криза, четко записать их наименования, дозировку и временную последовательность (алгоритм) их приема, а также уточнить у врача, при каких проявлениях болезни Вам необходимо срочно вызывать скорую медицинскую помощь. Всем больным с гипертонической болезнью необходимо сформировать индивидуальную миниаптечку первой помощи при гипертоническом кризе и постоянно носить ее с собой, так как гипертонический криз может развиться в любое время и в любом месте.
Измерение артериального давления Для диагностики гипертонического криза необходимо измерение артериального давления, которое производится ручным методом, с использованием стетоскопа и специальной надувной манжетки, оснащенной насосом-грушей и сфигмаманометром, а также автоматическим (полуавтоматическим) методом с использованием различных моделей тонометров, специально разработанных для этих целей. Точность измерения АД и, соответственно, гарантия правильной диагностики и степени выраженности гипертонического криза зависят от соблюдения правил по его измерению. Измерение нужно проводить сидя (опираясь на спинку стула, с расслабленными и не скрещенными ногами, рука лежит на столе, на уровне сердца), в спокойной обстановке, после 5-минутного отдыха. Во время измерения не следует активно двигаться и разговаривать. Измерение АД в особых случаях можно проводить лежа или стоя. Манжета накладывается на плечо, нижний край ее на 2 см выше локтевого сгиба. Размер манжеты должен соответствовать размеру руки: резиновая раздуваемая часть манжеты должна охватывать не менее 80% окружности плеча; для взрослых лиц применяется манжета шириной 12 — 13 см и длиной 30 — 35 см (средний размер); необходимо иметь в наличии большую и маленькую манжеты для полных и худых рук, соответственно. Столбик ртути или стрелка сфигмоманометра перед началом измерения должны находиться на нулевой отметке и перед глазами исследователя. Техника измерения АД: — установить головку фонендоскопа в локтевую ямку над проходящей по ней плечевой артерии; — быстро накачать воздух в манжету до величины давления, на 20 — 30 мм рт. ст. превышающего обычный для данного человека уровень «верхнего» систолического АД (если измерение производится впервые, то уровень давления в манжете обычно поднимают до 160 мм рт. ст.). Если при этом уровне давления пульсация сосуда в локтевой ямке сохраняется, то давление в манжете продолжают повышать до уровня, на 20 мм рт. ст. превышающего уровень давления, при котором исчезла пульсация артерии в локтевой ямке); — открыть кран сброса воздуха из манжеты, расположенный рядом с грушей-насосом, и проводить снижение давления в манжете со скоростью примерно 2 — 3 мм рт. ст. в секунду; — в процессе выпуска воздуха из манжеты одновременно контролируют два параметра:
1) уровень давления по шкале манометра и 2) появление звуков пульсации (называемых тонами Короткова) артерии в локтевой ямке. Уровень давления в момент появления тонов пульсации соответствует уровню «верхнего» систолическою АД, а уровень давления в момент полного исчезновения тонов пульсации артерии — соответствует «нижнему» диастолическому АД (у детей, подростков и молодых людей сразу после физической нагрузки, у беременных и при некоторых патологических состояниях у взрослых тоны пульсации артерии не исчезают, тогда следует определять «нижнее» диастолическое АД по моменту значительного ослабления тонов). — если тоны пульсации артерии в локтевой ямке очень слабы, то следует поднять руку и выполнить несколько сжимающих движений кистью, затем измерение повторить, при этом не следует сильно сдавливать артерию мембраной фонендоскопа; — при измерении АД самому себе головку фонендоскопа фиксируют над локтевой ямкой с помощью манжеты.
Для достоверной оценки величины АД необходимо выполнить не менее двух измерений АД на каждой руке с интервалом не менее минуты (в паузах между измерениями необходимо полностью ослабить манжету); при выявлении разницы уровня давлений более 5 мм рт. ст. производят одно дополнительное измерение; за конечное (регистрируемое) значение принимается среднее из двух последних измерений.