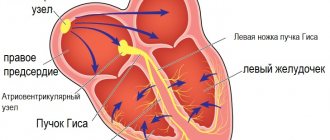
Сердечная недостаточность (СН) — комплексный клинический синдром, являющийся результатом любых структурных или функциональных нарушений сердца, приводящих к ослаблению способности наполнения и высвобождения желудочков кровью. [1]
Эволюционные истоки СН
. Исследователи отмечают важность кровяного давления в эволюции сухопутных животных.[2] Высокое кровяное давление имеет фундаментальное значение, поскольку обеспечивает: перфузию тканей большого организма вне водной среды; повышенную скорость движения тела; функцию выделения отходов и побочных продуктов высокого уровня возникающих у большого, быстро двигающегося тела. Ответ организма на понижение давления вследствие кровотечения подобны тем которые возникают вследствие СН.
Причины ОСН
К потере сердцем способности сокращаться может привести перегрузка сердечной мышцы, например, из-за повышенного давления, уменьшения количества функционирующих мышечных волокон, нарушения сердечного ритма или невозможности адаптироваться к физическим и эмоциональным нагрузкам.
Ведущие причины ОСН — кардиальные, связанные с патологиями самого сердца:
- Острый коронарный синдром (ОКС) — состояние, вызванное внезапным нарушением кровоснабжения сердца. Развивается при тромбозе артерий, которые кровоснабжают сердечную мышцу, сужении сосудов сердца, вызванных наличием атеросклеротических бляшек или спазмом. Проявляется инфарктом миокарда — необратимым некрозом сердечной мышцы и прединфарктным состоянием, которое не сопровождается полным прекращением кровоснабжения миокарда, но может закончиться инфарктом. Ведущие симптомы ОКС — выраженная боль за грудиной и специфические изменения на электрокардиограмме (ЭКГ).
- Гипертонический криз. Обусловлен стойким повышением артериального давления (АД) и сопровождается определенными симптомами: головной болью, тошнотой и рвотой, одышкой, зрительными расстройствами, иногда судорогами, загрудинными болями из-за недостаточного кровоснабжения миокарда.
- Внезапные аритмии и блокады сердца. Угрожающими для жизни считаются: полная невозможность проведения сердечного импульса к желудочкам сердца от предсердий, когда каждый из них сокращается в своем ритме (АВ-блокада), уменьшение частоты сокращений сердца (ЧСС) до 40 уд/мин и ниже, пароксизмальные тахикардии, остановка сердца. «Предвестники» опасных аритмий — ЧСС менее 50 и более 110 уд/мин, частые внеочередные сердечные сокращения, мерцательная аритмия.
- Тяжелые пороки клапанов сердца. Появляются на фоне ревматизма и других патологий соединительной ткани, атеросклероза, ишемической болезни (ИБС) и при тяжелых инфекциях. Различные пороки приводят к перегрузке сердца давлением или объемом, при которых возникает препятствие для выброса крови в кровеносную систему. При инфарктах миокарда возможны разрывы сухожильных структур митрального и трехстворчатого клапанов с формированием клапанной недостаточности.
- Острые миокардиты. Это тяжелые поражения сердечной мышцы воспалительного характера, вызываемые вирусами или бактериями.
- Тампонада сердца. Это скопление крови или другой жидкости между листками наружной оболочки сердца, при котором невозможны адекватные сердечные сокращения и наполнение сердца кровью. Тампонада бывает при ранениях и травмах сердца, расслоении и разрыве аневризмы (выпячивания) аорты, инфарктах миокарда с разрывом стенки сердца (трансмуральный инфаркт), перикардитах на фоне инфекций и онкозаболеваний. Скопление 500 мл жидкости в полости перикарда приводит к остановке сердца.
- Хроническая сердечная недостаточность (ХСН) в стадии декомпенсации.
Экстракардиальными причинами ОСН выступают:
- Тромбоэмболия легочной артерии (ТЭЛА) и ее ветвей. Источник ТЭЛА — тромбозы вен нижних конечностей при тромбофлебитах, в послеоперационном периоде, при длительной обездвиженности тела и конечностей на фоне травм (чаще всего).
- Острые нарушения кровообращения головного мозга, при которых происходит выброс вазоактивных гормонов (они поддерживают высокое давление в сосудах легких).
- Пневмоторакс — скопление воздуха в грудной полости при болезнях легких и вследствие травм грудной клетки. При напряженном пневмотораксе с каждым вдохом-выдохом объем воздуха в грудной клетке увеличивается, легкое на пораженной стороне спадается, сердце смещается в противоположную сторону. При этом нарушается венозный возврат к сердцу и сократительная функция миокарда.
Факторы риска
Среди факторов, увеличивающих риск развития острой сердечной недостаточности:
- невыполнение рекомендаций по лечению ХСН;
- физическое перенапряжение и эмоциональный стресс;
- тяжелые острые инфекции и пневмонии;
- увеличение ОЦК (объема циркулирующей крови) при избыточных внутривенных капельных введениях лекарственных средств (при болезнях почек, у пациентов с ХСН);
- почечная недостаточность;
- злоупотребление алкоголем;
- передозировка лекарств с кардиотоксическим эффектом;
- бронхиальная астма.
Модели течения болезни[править]
Гемодинамическая модель развития сердечной недостаточности[править]
Организм реагирует на первоначальное повреждение сердца, например, в связи с понижением кровяного давления и понижением почечной перфузии, осуществляя гемодинамические изменения , чтобы обеспечить перфузию ткани. Отечность (удержание соли и воды) помогают обеспечивать объем выброса согласно закону Франка-Старлинга (систолический объем крови увеличивается вследствии увеличения объема крови, наполняющей сердце, конечного диастолического объема), посредством конечно-диастолического давления; а вазоконстрикция (сужение сосудов) поддерживает кровяное давление но ценой постнагрузки мышцы желудочка. Увеличение конечно-диастолического давления и постнагрузки мышцы желудочка усугубляет нарушения функций сердца.
Лечение основывающееся на гемодинамической модели СН не имеют доказанной высокой эффективности: инотропные (изменяющие силу мышечного сокращения) лекарства как было показано практически без исключений не эффективны и резкие изменения в гемодинамике (как при помощи сосудорасширяющих средств так даже и при трансплантации сердца) не приводят к немедленному улучшению функций сердца.
Нервно-гармональная модель[8][править]
Эта модель применяется в новых способах лечения СН. Действующим началом согласно этой модели является симпатическая нервная система и ренин-ангиотензиновая система. Гармональный фактор оказывает более масштабное действие чем просто гемодинамические изменения, нанося непосредственный вред сердцу вызывая программируемую смерть клеток и фиброз. На основе нервно-гармональной модели разрабатываются современные методы лечения ингибиторами АПФ, бета-адреноблокаторами, антагонистами рецепторов альдостерона.
Периферическая модель[править]
Модель делает акцент на последствиях СН на периферии, особенно в скелетных мышцах. В определенной степени по причине слабой перфузии, как следствии плохого состояния здоровья, а также из-за нервно-гармональной и цитокинной активации развивается миопатия скелетных мышц. Миопатия — главная причина симптомов, таких как утомляемость, одышка, но также приводит к активации симпатической нервной системы что приводит к дальнейшему повреждению сердца. Лечение направленное на сохранение функций скелетных мышц или даже обращение миопатии может помочь в лечении СН.
- ACC and AHA Task Force on Practice Guidelines. 2009 Focused Update Incorporated into the ACC/AHA 2005 Guidelines for the Diagnosis and Management of Heart Failure in Adults. Circulation 2009; 119: e391–e479
- Harris P . Evolution and the cardiac patient . Cardiovascular Research 1983 ; 17
- Fonarow GC , Abraham WT , Albert NM , et al . ; OPTIMIZE-HF Investigators and Hospitals . Factors identifi ed as precipitating hospital admissions for heart failure and clinical outcomes: fi ndings from OPTIMIZE-HF . Archives of Internal Medicine 2008 ; 168 .
- Killip T 3rd , Kimball JT . Treatment of myocardial infarction in a coronary care unit . A two year experience with 250 patients. American Journal of Cardiology 1967 ; 20
- Cowie MR , Wood DA , Coats AJ , et al . Survival of patients with a new diagnosis of heart failure: a population based study . Heart 2000 ; 83
- Stewart S , MacIntyre K , Hole DJ , Capewell S , McMurray JJ . More ‘malignant’ than cancer? Five-year survival following a first admission for heart failure . European Journal of Heart Failure 2001 ; 3
- Anguita M , Arizón JM , Bueno G , Concha M , Vallés F . Spontaneous clinical and hemodynamic improvement in patients on waiting list for heart transplantation . Chest 1992 ; 102
- Packer M . The neurohormonal hypothesis: a theory to explain the mechanism of disease progression in heart failure . J Am Coll Cardiol 1992 ; 20
Формы заболевания
Выделяют следующие формы левожелудочковой ОСН:
- Острая декомпенсированная СН — крайняя степень ХСН, которая появилась впервые.
- Гипертензивная ОСН. Для нее характерно высокое АД, венозный застой в легких, который виден на рентгене.
- Отек легких — высокая степень застоя крови в капиллярах легких с выходом жидкой части крови с эритроцитами в просвет альвеол, формированием пенистой мокроты и нарушением газообмена. Насыщение крови кислородом при отеке легких до лечения составляет менее 90% (в норме 96–99%).
- Кардиогенный шок — внезапное снижение сердечного выброса и систолического давления до 90 мм рт. ст. и ниже, которые приводят к значительному уменьшению кровоснабжения органов и тканей. Основные причины кардиогенного шока — тяжелые нарушения ритма и инфаркт миокарда.
- ОСН при высоком сердечном выбросе. Редкая форма недостаточности. Сопровождает те патологии, при которых повышается ЧСС: тяжелые анемии, тиреотоксикоз, аритмии, сепсис.
Выше перечислены основные формы острой левожелудочковой недостаточности. Наиболее часто встречаются первые три. К ним относится до 90% всех случаев обращения в больницу с ОСН. Реже встречается острая правожелудочковая недостаточность. Она развивается преимущественно при тяжелых болезнях легких, инфарктах миокарда правого желудочка и тромбоэмболии легочной артерии.
Нарушения ритма сердца
При ОКС и ИМ встречаются самые разнообразные нарушения ритма сердца. 70% больных с инфарктом миокарда погибают в первые 6 часов! Фибрилляция желудочков, желудочковая тахикардия – наиболее частая причина смерти. Спустя 12 часов фибрилляция желудочков развивается редко. В случае возникновения фибрилляции желудочков проводят дефибрилляцию с начальной мощностью разряда 150-200 Дж для бифазного дефибриллятора, и 360 Дж – для монофазного. И проводится, при необходимости, развернутая СЛР по принятым правилам.
Чтобы предотвратить рецидив фибрилляции, в/в вводят амиодарон 150-300 мг за 20-30 минут. Суточную доза препарата составляет 800-1200 мг внутрь или в/в. Обычно применяется в сочетании с бета-адреноблокаторами. Частые (более 5 за 1 мин) политопные экстрасистолы, особенно ранние, могут привести к фибрилляции желудочков. В таких случаях можно применить амиодарон по приведенной выше схеме.
Чем опасна сердечная недостаточность? Осложнения
ОСН — состояние, которое угрожает жизни. Особенно высоки риски летального исхода при кардиогенном шоке (около 80%). Если после развития острой СН пациент выжил, качество жизни его может ухудшаться: возникает плохая переносимость физнагрузок, любые чрезмерные эмоции могут спровоцировать сердечный приступ, возможны тяжелые нарушения ритма. Для предупреждения повторной декомпенсации сердечной деятельности потребность в принимаемых медикаментах обычно увеличивается, что усиливает лекарственную нагрузку на организм. В некоторых случаях требуются серьезные оперативные вмешательства, которые тоже сопровождаются жизненными рисками.
Симптомы ОСН
Симптомы острой левожелудочковой и правожелудочковой недостаточности отличаются.
Симптомы левожелудочковой ОСН
Острая левожелудочковая недостаточность практически никогда не возникает у здоровых людей. Ей предшествуют не выявленные или неадекватно леченные гипертония, пороки сердца, ИБС с кардиосклерозом, аритмии, инфаркт миокарда.
Провоцирующими факторами могут быть физнагрузка, стресс, внутривенное вливание избыточного объема растворенных лекарств. В некоторых случаях симптомы развиваются ночью из-за усиления застойных явлений в легких или нарушений сердечного ритма.
Основные проявления левожелудочковой ОСН — сердечная астма, отек легких и кардиогенный шок. Эти состояния — следствие выраженного застоя венозной крови в легких. Они могут развиваться последовательно, сопровождаются такими симптомами:
- сильная одышка, которая может спровоцировать удушье;
- страх смерти, головокружение, слабость;
- стойкая боль за грудиной;
- вынужденное положение сидя с опорой на руки для облегчения дыхания — ортопноэ;
- кашель сухой, затем влажный, с пенистой розовой мокротой;
- кожа бледная, покрыта холодным потом, может быть синюшное окрашивание губ, ушных раковин, носа;
- пульс частый (более 90 уд/мин), слабого наполнения, часто аритмичный;
- АД может быть повышенным или нормальным, по мере прогрессирования симптомов — снижается.
Симптомы правожелудочковой ОСН
При данной патологии развивается «острое легочное сердце» (ОЛС). Причины ОЛС:
- острые тяжелые заболевания бронхолегочной системы — длительный приступ бронхиальной астмы, обширная острая пневмония, тотальный правосторонний плеврит, напряженный пневмоторакс;
- закупорка тромбами, жировыми и опухолевыми клетками, воздухом крупных ветвей легочной артерии;
- обширный инфаркт межжелудочковой перегородки с переходом на правый желудочек.
Симптомы острой правожелудочковой недостаточности включают:
- признаки причинных заболеваний;
- внезапную одышку и повышение частоты дыхательных движений более 20 за одну минуту;
- боли в правом подреберье (при надавливании на печень расширяются шейные вены);
- синюшность кожных покровов, быстро развивающиеся отеки ног;
- частый слабый пульс, возможны брадикардия и снижение АД.
Когда следует обратиться к врачу?
При острой сердечной недостаточности нужно срочно обратиться к врачу-кардиологу для получения помощи в условиях стационара.
Не стоит ждать опасных осложнений тех заболеваний, которые могут привести к ОСН. Одышка при нагрузке и в покое, повышение АД, любые нарушения сердечного ритма, боли за грудиной, кашель, периферические отеки должны насторожить каждого, кто не обратился за медицинской помощью для полноценного обследования и лечения (рис. 1).
Пациенты с сердечно-сосудистыми патологиями и сопутствующими респираторными инфекциями также нуждаются в консультации врача для недопущения тяжелых осложнений.
Рисунок 1. Когда следует заподозрить сердечную недостаточность и обратиться к врачу. Источник: МедПортал
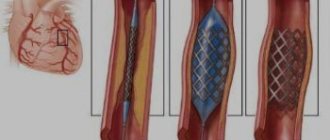
Экстренное ЧКВ
Экстренное ЧКВ, выполняемое в течение первых двух часов с момента поступления в стационар, показано у следующей группы пациентов с острым коронарным синдромом без подъема сегмента ST:
1. Наличие продолжающейся или рецидивирующей ишемии миокарда;
2. Изменения сегмента ST в динамике (депрессия более 1 мм или транзиторный подъем (менее 30 мин) более 1 мм от изолинии);
3. Наличие глубокой депрессии сегмента ST в отведениях V2-V4, свидетельствующей о продолжающемся трансмураль-ом повреждении задних отделов миокарда левого желудочка;
4. Острая сердечная недостаточность (III-IV класс по Killip);
5. Наличие жизненноугрожающих аритмий (фибрилляция желудочков, желудочковая
тахикардия);
Диагностика
Для установления диагноза ОСН нужен осмотр врача-кардиолога с оценкой жалоб, данных объективного осмотра, измерения АД, пульса, выслушивания сердца и легких, пальпации. Для подбора правильного лечения врачу необходимо выявить причинные факторы патологии, ее вид и степень тяжести. Для этих целей назначают:
- ЭКГ в 12 отведениях. Электрокардиограмму необходимо провести в максимально быстрые сроки для определения нарушений ритма, проводимости и исключения инфаркта.
- Определение сатурации крови (насыщения кислородом) с помощью пульсоксиметра.
- Рентгенографию грудной клетки. В ряде случаев подтверждает венозный застой в легких и отек, плевральный выпот, пневмонию.
- Эхо-КГ. Это УЗИ сердца, которое дает возможность уточнить размеры камер сердца, толщину миокарда, состояние клапанов, а также определить сократимость миокарда и фракцию сердечного выброса.
- Холтеровское мониторирование — суточная непрерывная регистрация ЭКГ с помощью специального аппарата для выявления опасных нарушений ритма.
- Коронарографию, компьютерную томографию, МРТ, чреспищеводную ЭхоКГ — дополнительные инструментальные исследования, которые назначают перед оперативным вмешательством на сердце.
- Лабораторные методы диагностики.
С помощью лабораторных методов диагностики чаще всего определяют:
- общие характеристики крови – тромбоциты, лейкоциты, эритроциты, уровень гемоглобина и сахара крови, микроэлементов (калия, натрия и магния), биохимических показателей обмена (мочевины, креатинина, билирубина и трансаминаз);
- показатели свертываемости крови, в том числе D-димер и МНО, которые характеризуют риски тромбозов и адекватность терапии противосвертывающими препаратами;
- специфические маркеры поражения сердечной мышцы: уровень тропонинов Т и I, креатинфосфокиназы (КФК-МВ-фракции);
- уровень специфических натрийуретических пептидов для подтверждения диагноза СН (острой и хронической, систолической и диастолической);
- газовый состав крови (кислород, углекислый газ).
Лечение
ОСН — показание для экстренной госпитализации. На догоспитальном этапе, до приезда «скорой», важно оказать помощь на месте, исключить дополнительные нагрузки. Пациента нужно удобно усадить, проследить, чтобы был приток свежего воздуха, измерить артериальное давление. При АД не ниже 100 мм рт. ст. дать под язык таблетку нитроглицерина. Для уменьшения венозного возврата и нагрузки на сердце можно опустить ноги и руки в горячую воду. Полезно будет разжевать таблетку аспирина, а при гипертоническом кризе — принять антигипертензивный препарат.
В условиях стационара лечение проводят под постоянным мониторингом АД, пульса, частоты дыхательных движений, сатурации, ЭКГ, диуреза, температуры до стабилизации состояния. Контроль многих показателей в условиях реанимации осуществляется через специальный аппарат — кардиомонитор.
Подход к терапии ОСН всегда индивидуальный и зависит от формы, причины и тяжести сердечной недостаточности, а также показателей давления, пульса, сатурации, сердечного ритма и других важных параметров. При остановке сердца проводят массаж сердца и дефибрилляцию — «запуск» сердечной мышцы с помощью высоковольтного аппаратного импульса тока.
Оксигенотерапия при ОСН
Оксигенотерапия — применение кислорода в лечении. Оно показано при недостаточном насыщении крови и тканей кислородом (гипоксии), которое часто присутствует при различных формах ОСН. При этом используют увлажненную кислородно-воздушную смесь, состав и скорость подачи которой определяет врач. При отеке легких кислород подают через спирт или специальные вещества, которые подавляют пенообразование.
Медикаментозное лечение ОСН
Лекарственные препараты вводят преимущественно внутривенным путем. Из медикаментозных средств используют:
- Наркотические анальгетики и седативные средства. Подавляют боль при острой ишемии миокарда, устраняют панику и страх, способствуют расширению вен и уменьшению преднагрузки на сердце.
- Вазодилятаторы. Снижают пред- и постнагрузку на сердце за счет расширения вен и мелких артериол капиллярного русла, улучшают кровоснабжение тканей. Эти средства не применяют при снижении АД.
- Диуретики. Обладают мочегонным эффектом. Способны быстро расширять вены, устранять отек легких и снижать давление в артериях малого и большого круга кровообращения.
- Фибринолитические средства для тромболизиса (растворения тромбов). Используются при инфарктах миокарда. Они эффективны в течение первых 4–6 часов развития инфаркта (максимально — до 12 часов).
- Антикоагулянты препятствуют тромбообразованию. Показаны при острой ишемии, нарушениях ритма, рисках ТЭЛА.
- Кардиотонические средства и вазопрессоры. Назначают для стабилизации давления и повышения сократительной способности миокарда. Показаны при тяжелой гипотензии, используются краткосрочно. Способны вызывать сужение периферических сосудов и ухудшать оксигенацию тканей кислородом, могут увеличивать потребность сердечной мышцы в кислороде.
- Антиаритмические средства.
- Бета-блокаторы, применяют при определенных состояниях со стойким повышением АД и тахикардии.
Если ОСН развивается на фоне тяжелых болезней органов дыхания, крови, почек, септических состояний, требуется соответствующее лечение причинной патологии.
Нестабильная стенокардия
Нестабильная стенокардия (НС) – это острая ишемия миокарда вследствие снижения коронарного кровотока, тяжесть и продолжительность которой недостаточны для развития некроза миокарда. Но в любое время НС может трансформироваться в инфаркт миокарда. На основании симптомов и данных ЭКГ, врачи на раннем этапе лечения часто не могут отличить НС и ИМ без подъема сегмента ST.
При НС приступы коронарных болей возрастают по частоте, продолжительности и интенсивности, резко уменьшается переносимость физической нагрузки, снижается эффективность нитроглицерина. Наряду с этим появляются изменения ЭКГ, ранее неотмеченные. К НС относится и постинфарктная (возвратная) стенокардия (ПС) – возникновение или учащение приступов стенокардии через сутки и до 8 недель после развития ИМ.
Ее разделяют на раннюю (до двух недель) и позднюю постинфарктную стенокардию. При наличии ранней ПС летальность больных; перенесших инфаркт миокарда, на протяжении 1 года повышается с 2 до 17-50%. Основным осложнением, прямо связанным с ПСК, является расширение зоны некроза, наблюдающееся у 20-40% таких больных.
ЭКГ признаки нестабильной стенокардии, регистрируемые во время приступа, заключаются в депрессии сегмента ST, реже – в его подъеме выше изоэлектрической линии, появлении высоких зубцов Т в грудных отведениях, их инверсии или сочетание указанных изменений. Признаки ишемии нестойки и исчезают либо вскоре после прекращения приступа боли, реже – на протяжении ближайших 2-3 дней.
В довольно частых случаях ЭКГ остается в пределах нормы. Фактически, от ИМ без подъема сегмента ST, НС стенокардия отличается только отсутствием повышения в крови биомаркеров некроза миокарда в количествах, достаточных для диагноза инфаркта миокарда.
В последнее время с появлением высокочувствительных тестов (тропонины, H-FABP) на маркеры некроза миокарда, частота диагностики ИМ без подъема сегмента ST значительно возросла. Это говорит о том, что разница между этими двумя формами ОКС – достаточно относительная. Лечение НС и ИМ без подъема сегмента ST, по крайней мере, медикаментозное, должно быть однотипным.
Профилактика
Первичная профилактика включает предупреждение основных болезней, которые могут привести к сердечной недостаточности: ИБС, гипертонической болезни, атеросклероза. Кроме здорового образа жизни, людям из групп высокого риска может быть рекомендован профилактический прием низких доз аспирина и статинов.
При сердечно-сосудистых болезнях важно выполнять меры вторичной профилактики:
- строго следовать рекомендациям врача по лечению нарушений ритма, гипертонии, ИБС, коррекции пороков сердца и других причинных патологий;
- снизить лишний вес;
- нормализовать или компенсировать нарушенные виды обмена жиров и углеводов с помощью диетотерапии, рациональной физической активности и медикаментозных средств;
- проводить адекватный контроль целевых показателей артериального давления, уровня липидов и сахара крови, свертывающей системы крови;
- отказаться от алкоголя;
- избегать чрезмерных физнагрузок и эмоциональных стрессов.
Неотложная профилактика включает предупреждение возникновения ОСН у пациентов с сердечно-сосудистыми болезнями: при ОРВИ, анемии, предстоящих хирургических вмешательствах, перед эмоциональными и физическими нагрузками.
Все такие пациенты должны узнать о мерах самопомощи у своего лечащего врача.